In deze subsectie worden mogelijke oorzaken van excessief huilen besproken. Theorieën over de functie van huilen en hypothesen over de oorsprong van excessief huilen zijn besproken in de subsectie Functies van huilen en hypothesen over de oorsprong van excessief huilen.
2.4 Oorzaken van excessief huilen
JGZ-richtlijn Excessief huilen
JGZ-richtlijn Excessief huilen
Let op: deze richtlijn is momenteel in herziening.
Dit betekent niet dat de inhoud van deze richtlijn incorrect is. Tot de herziening blijft de richtlijn leidend voor de praktijk. Wel bestaat er een kans dat een deel van de informatie verouderd is.
Heb je feedback over deze JGZ-richtlijn? Stuur jouw feedback naar onze servicedesk. Zoek het tekstgedeelte waarbij je suggesties voor verbetering hebt. Via de knop ‘Geef jouw feedback’ kun je voor deze JGZ-richtlijn en het specifieke hoofdstuk jouw suggesties doorgeven.
Richtlijn inhoudsopgave
1 Inleiding Ga naar pagina over 1 Inleiding
2 Definities en achtergrond informatie Ga naar pagina over 2 Definities en achtergrond informatie
3 Anticiperende voorlichting Ga naar pagina over 3 Anticiperende voorlichting
4 Signaleren, diagnostiek en verwijzen Ga naar pagina over 4 Signaleren, diagnostiek en verwijzen
5 Begeleiden en behandelen Ga naar pagina over 5 Begeleiden en behandelen
6 Samenwerken Ga naar pagina over 6 Samenwerken
7 Totstandkoming Ga naar pagina over 7 Totstandkoming
8 Verantwoording Ga naar pagina over 8 Verantwoording
1 Inleiding Ga naar pagina over 1 Inleiding
2 Definities en achtergrond informatie Ga naar pagina over 2 Definities en achtergrond informatie
3 Anticiperende voorlichting Ga naar pagina over 3 Anticiperende voorlichting
4 Signaleren, diagnostiek en verwijzen Ga naar pagina over 4 Signaleren, diagnostiek en verwijzen
5 Begeleiden en behandelen Ga naar pagina over 5 Begeleiden en behandelen
6 Samenwerken Ga naar pagina over 6 Samenwerken
7 Totstandkoming Ga naar pagina over 7 Totstandkoming
8 Verantwoording Ga naar pagina over 8 Verantwoording
Heb je suggesties voor verbetering van deze JGZ-richtlijn?
Geef jouw feedbackRichtlijn Excessief huilen (samenvatting)
Overzichtskaart richtlijn Excessief huilen
PP-presentatie voor scholing Excessief huilen
Randvoorwaardelijke implicaties richtlijn Excessief huilen
Informatiefolder voor ouders van babys die veel huilen
Bijlage 1 Model van ouder- en kindregulatie (risico’s en beschermende factoren)
Bijlage 2 Interactie bij excessief huilen
Bijlage 5 Signaleringsinstrumenten en interventies – excessief huilen
Bijlage 6 Anamnese ingrijpende gebeurtenissen
[1] Adamsbaum C, Grabar S, Mejean N, Rey-Salmon C. Abusive head trauma: judicial admissions highlight violent and repetitive shaking. Pediatrics 2010;126(3):546-55
http://dx.doi.org/10.1542/peds.2009-3647 https://pubmed.ncbi.nlm.nih.gov/20696720[2] Alvarez M. Caregiving and early infant crying in a danish community. Journal of developmental and behavioral pediatrics : JDBP 2004;25(2):91-8
https://pubmed.ncbi.nlm.nih.gov/15083130[3] Anderson GC, Chiu SH, Morrison B, Burkhammer M, Luding-Hoe S. Skin-to-skin care for breastfeeding difficulties postbirth. In: Touch and massage therapy in early development. Field T, editor. Brunswick: Johnson & Johnson Pediatric Institute. 115 p. 2004
[4] Bakermans-Kranenburg MJ, Juffer F, Van IJzendoorn MH. Intervention with biofeedback and attachment discussions: Does type of maternal insecurity make a difference. Infant Mental Health J 19:202-19. 1998
[5] Bakker I. Balansmodel van Bakker. Utrecht: NIZW. 1998
[6] Barr R, St James-Roberts I, Keefe M. New evidence on unexplained early infant crying: Its origin, nature and management. Johnson & Johnson pediatric round table scientific conference. Skillman, New Jersey: Johnson & Johnson Pediatric Institute 2001
[7] Barr RG. The Normal Crying Curve: What Do We Really Know? Developmental Medicine & Child Neurology 1990;32(4):356
http://dx.doi.org/https://doi.org/10.1111/j.1469-8749.1990.tb16949.x https://doi.org/10.1111/j.1469-8749.1990.tb16949.x[8] Barr RG, Hopkins B, Green JA. Crying as a sign, a sympton, & a signal: Clinical emotional and developmental aspects of infant and toddler crying. (Crying as a sign, a sympton, & a signal: Clinical emotional and developmental aspects of infant and toddler crying.) 2000
[9] Barr RG. Colic and crying syndromes in infants. Pediatrics 1998;102(5 Suppl E):1282-6
https://pubmed.ncbi.nlm.nih.gov/9794970[10] Barr RG. The early crying paradox : A modest proposal. Human nature (Hawthorne, N.Y.) 1990;1(4):355-89
http://dx.doi.org/10.1007/BF02734051 https://pubmed.ncbi.nlm.nih.gov/24222175[11] Barr RG, Trent RB, Cross J. Age-related incidence curve of hospitalized Shaken Baby Syndrome cases: convergent evidence for crying as a trigger to shaking. Child abuse & neglect 2006;30(1):7-16
https://pubmed.ncbi.nlm.nih.gov/16406023[12] Barr RG, Wooldridge J, Hanley J. Effects of formula change on intestinal hydrogen production and crying and fussing behavior. Journal of developmental and behavioral pediatrics : JDBP 1991;12(4):248-53
https://pubmed.ncbi.nlm.nih.gov/1939680[13] Barr RG, Konner M, Bakeman R, Adamson L. Crying in !Kung San infants: a test of the cultural specificity hypothesis. Developmental medicine and child neurology 1991;33(7):601-10
https://pubmed.ncbi.nlm.nih.gov/1879624[14] Barr RG, Paterson JA, MacMartin LM, Lehtonen L, Young SN. Prolonged and unsoothable crying bouts in infants with and without colic. Journal of developmental and behavioral pediatrics : JDBP 2005;26(1):14-23
https://pubmed.ncbi.nlm.nih.gov/15718878[15] Barr RG, McMullan SJ, Spiess H, Leduc DG, Yaremko J, Barfield R, Francoeur TE, Hunziker UA. Carrying as colic "therapy": a randomized controlled trial. Pediatrics 1991;87(5):623-30
https://pubmed.ncbi.nlm.nih.gov/2020506[16] Belsky J. Social-contextual determinants of parenting. In: Encyclopedia of childhood development. Tremblay RE, Barr RG, Peters R, editors. Montreal, Canada: Centre of Excellence for Early Childhood Development. 2005
http://www.child-encyclopedia.com[17] Beltman M. Het inbakeren van zuigelingen: Een aloude verzorgingsgewoonte terug van weggeweest. Utrecht: Universiteit Utrecht, Faculteit Biologie. 2000
[18] Ben Shaul D. The composition of the milk of wild animals. International Zoo Yearbook 4:333-42. 1962
[19] van den Berg MP, van der Ende J, Crijnen AAM, Jaddoe VWV, Moll HA, Mackenbach JP, Hofman A, Hengeveld MW, Tiemeier H, Verhulst FC. Paternal depressive symptoms during pregnancy are related to excessive infant crying. Pediatrics 2009;124(1):e96-103
http://dx.doi.org/10.1542/peds.2008-3100 https://pubmed.ncbi.nlm.nih.gov/19564275[20] Van den Bergh BRH, Mulder EJH, Mennes M, Glover V. Antenatal maternal anxiety and stress and the neurobehavioural development of the fetus and child: links and possible mechanisms. A review. Neuroscience and biobehavioral reviews 2005;29(2):237-58
https://pubmed.ncbi.nlm.nih.gov/15811496[21] Blom MA. Inbakeren brengt rust: Een handleiding voor het inbakeren van je kind. 10e druk ed. Utrecht: De Bakermat. 2011
[22] Blurton Jones N. Comparative aspects of mother child contact. In: Ethological studies of infant behavior. Blurton Jones N, editor. Cambridge: Cambridge University Press. 305 p. 1972
[23] Bowlby J. Attachment and loss. vol 1: Attachment. 2nd ed. Basic Books. 1969
[24] Brown M, Heine RG, Jordan B. Health and well-being in school-age children following persistent crying in infancy. Journal of paediatrics and child health 2009;45(5):254-62
http://dx.doi.org/10.1111/j.1440-1754.2009.01487.x https://pubmed.ncbi.nlm.nih.gov/19493116[25] Burgmeijer RJF, Radder JJ. Huilgedrag van zuigelingen. In: Peilingen in de jeugdgezondheidszorg: PGO-peiling 1997-1998. Leiden: TNO Preventie en Gezondheid. 1999
[26] Bulk-Bunschoten AMW. Feeding practices in The Netherlands in the first four months of life. thesis. Amstelveen. 2003
[27] Buskop-Kobussen MPHM. Slapen of huilen: Een onderzoek naar het effect van verpleegkundige voorlichting op het slaap-waakritme van baby’s van vier maanden en welke factoren hierop van invloed kunnen zijn. Maastricht: Gezondheidswetenschappen. 1992
[28] Bystrova K, Matthiesen A-S, Widström A-M, Ransjö-Arvidson A-B, Welles-Nyström B, Vorontsov I, Uvnäs-Moberg K. The effect of Russian Maternity Home routines on breastfeeding and neonatal weight loss with special reference to swaddling. Early human development 2007;83(1):29-39
https://pubmed.ncbi.nlm.nih.gov/16716541[29] Campbell JP. Dietary treatment of infant colic: a double-blind study. The Journal of the Royal College of General Practitioners 1989;39(318):11-4
https://pubmed.ncbi.nlm.nih.gov/2553940[30] Canivet C, Ostergren P-O, Jakobsson I, Hagander B. Higher risk of colic in infants of nonmanual employee mothers with a demanding work situation in pregnancy. International journal of behavioral medicine 2004;11(1):37-47
https://pubmed.ncbi.nlm.nih.gov/15194518[31] Canivet C, Jakobsson I, Hagander B. Colicky infants according to maternal reports in telephone interviews and diaries: a large Scandinavian study. Journal of developmental and behavioral pediatrics : JDBP 2002;23(1):1-8
https://pubmed.ncbi.nlm.nih.gov/11889345[32] Canivet C, Jakobsson I, Hagander B. Infantile colic. Follow-up at four years of age: still more "emotional". Acta paediatrica (Oslo, Norway : 1992) 2000;89(1):13-7
https://pubmed.ncbi.nlm.nih.gov/10677050[33] Canivet CA, Ostergren P-O, Rosén A-S, Jakobsson IL, Hagander BM. Infantile colic and the role of trait anxiety during pregnancy in relation to psychosocial and socioeconomic factors. Scandinavian journal of public health 2005;33(1):26-34
https://pubmed.ncbi.nlm.nih.gov/15764238[34] Christensson K, Cabrera T, Christensson E, Uvnäs-Moberg K, Winberg J. Separation distress call in the human neonate in the absence of maternal body contact. Acta paediatrica (Oslo, Norway : 1992) 1995;84(5):468-73
https://pubmed.ncbi.nlm.nih.gov/7633137[35] Christensson K, Siles C, Moreno L, Belaustequi A, De La Fuente P, Lagercrantz H, Puyol P, Winberg J. Temperature, metabolic adaptation and crying in healthy full-term newborns cared for skin-to-skin or in a cot. Acta paediatrica (Oslo, Norway : 1992) 1992;81(6-7):488-93
https://pubmed.ncbi.nlm.nih.gov/1392359[36] Ciftçi EK, Arikan D. Methods used to eliminate colic in infants in the eastern parts of Turkey. Public health nursing (Boston, Mass.) 2007;24(6):503-10
https://pubmed.ncbi.nlm.nih.gov/17973727[37] Cremers HGA, Van Wijlick EHJ, Van Ree JW. Is elke huilbaby een excessieve huiler? Een oriënterend onderzoek. Huisarts Wet 43(1):7-11. 2000
[38] Crowcroft NS, Strachan DP. The social origins of infantile colic: questionnaire study covering 76,747 infants. BMJ (Clinical research ed.) 1997;314(7090):1325-8
https://pubmed.ncbi.nlm.nih.gov/9158470[39] Danielsson B, Hwang CP. Treatment of infantile colic with surface active substance (simethicone). Acta paediatrica Scandinavica 1985;74(3):446-50
https://pubmed.ncbi.nlm.nih.gov/3890465[40] de Weerth C, van Geert P, Hoijtink H. Intraindividual variability in infant behavior. Developmental psychology 1999;35(4):1102-12
https://pubmed.ncbi.nlm.nih.gov/10442878[41] Derriks FAJ, Engelberts AC, L’Hoir MP, Beltman M, van Dommelen P, van Sleuwen BE. Invloed van JZG-scholing op de opnamen van excessief huilende zuigelingen. Tijdschr Jeugdgezondheidsz 43:3-6. 2011
[42] Dias MS, Smith K, DeGuehery K, Mazur P, Li V, Shaffer ML. Preventing abusive head trauma among infants and young children: a hospital-based, parent education program. Pediatrics 2005;115(4):e470-7
https://pubmed.ncbi.nlm.nih.gov/15805350[43] DeGangi GA, DiPietro JA, Greenspan SI, Porges SW. Psychophysiological characteristics of the regulatory disordered infant. Infant Behavior & Development 1991;14(1):37
http://dx.doi.org/10.1016/0163-6383(91)90053-U[44] Doesum K. An early preventive intervention for depressed mothers and their infants, its efficacy and predictors of maternal sensitivity Criminal Behaviour and Mental Health - CRIM BEHAV MENT HEALTH 2007/01/01
[45] Douglas P, Hill P. Managing infants who cry excessively in the first few months of life. BMJ (Clinical research ed.) 2011;343():d7772
http://dx.doi.org/10.1136/bmj.d7772 https://pubmed.ncbi.nlm.nih.gov/22174332[46] Eliëns M. Protocol video-hometraining huilbaby’s. associatie intensieve thuisbehandeling. Eindhoven: De Combinatie. 2003
[47] Elliott MR, Pedersen EL, Mogan J. Early infant crying: child and family follow-up at three years. The Canadian journal of nursing research = Revue canadienne de recherche en sciences infirmieres 1997;29(2):47-67
https://pubmed.ncbi.nlm.nih.gov/9355290[48] Emde RN, Gaensbauer TJ, Harmon RJ. Emotional expression in infancy; a biobehavioral study. Psychological issues 1976;10(01):1-200
https://pubmed.ncbi.nlm.nih.gov/959439[49] Field T. Infants’ Need for Touch Human Development 2002;45(2):100
https://www.jstor.org/stable/26763664[50] Formby D. Maternal recognition of infant's cry. Developmental medicine and child neurology 1967;9(3):293-8
https://pubmed.ncbi.nlm.nih.gov/6035576[51] Forsyth BW. Colic and the effect of changing formulas: a double-blind, multiple-crossover study. The Journal of pediatrics 1989;115(4):521-6
https://pubmed.ncbi.nlm.nih.gov/2677292[52] Forsyth BW, Canny PF. Perceptions of vulnerability 3 1/2 years after problems of feeding and crying behavior in early infancy. Pediatrics 1991;88(4):757-63
https://pubmed.ncbi.nlm.nih.gov/1896279[53] Freedman SB, Al-Harthy N, Thull-Freedman J. The crying infant: diagnostic testing and frequency of serious underlying disease. Pediatrics 2009;123(3):841-8
http://dx.doi.org/10.1542/peds.2008-0113 https://pubmed.ncbi.nlm.nih.gov/19255012[54] Frodi A. When Empathy Fails: Aversive infant crying and child abuse. In: Infant crying: Theoretical and research perspectives. Lester BM and Boukydis CFZ, editors. New York: Plenum Press. null, Springer US 1985
http://dx.doi.org/10.1007/978-1-4613-2381-5_12 https://doi.org/10.1007/978-1-4613-2381-5_12[55] Fukkink R. Video-feedback in breedbeeld-perspectief: Een meta-analyse van de effecten van video-feedback in gezinsprogramma’s. Amsterdam: SCO-Kohnstamm Instituut van de Faculteit der Maatschappij en Gedragswetenschappen. 2007
[56] Gaylor EE. Adolescent parenting and infant development: Associations between maternal health and psychological well-being and infant sleep, feeding, and crying disturbances. 2002
[57] Gerard CM, Harris KA, Thach BT. Physiologic studies on swaddling: an ancient child care practice, which may promote the supine position for infant sleep. The Journal of pediatrics 2002;141(3):398-403
https://pubmed.ncbi.nlm.nih.gov/12219062[58] van Gestel JPJ, L’Hoir MP, ten Berge M, Jansen NJG, Plötz FB. Risks of Ancient Practices in Modern Times Pediatrics 2002;110(6):e78
http://dx.doi.org/10.1542/peds.110.6.e78 https://doi.org/10.1542/peds.110.6.e78[59] Couturier G.L.G.. DC:0-3R. Diagnostic Classification 0-3, Revised Edition 2005. In M. Rexwinkel, M. Schmeets, C. Pannevis, B. Derkx. Handboek Infant Mental Health. Assen: Van Gorcum. 2011
[60] Gormally S, Barr R. Of clinical pies and clinical clues: Proposal for a clinical approach to complaints of early crying and colic. Good Practice Guide 3:137-53. 1997
[61] Green JA, Gustafson GE. Individual recognition of human infants on the basis of cries alone. Developmental psychobiology 1983;16(6):485-93
https://pubmed.ncbi.nlm.nih.gov/6642079[62] Hardy S. Mother nature: A history of mothers, infants and natural selection. New York: Pantheon Books. 1999
[63] Heine RG, Jordan B, Lubitz L, Meehan M, Catto-Smith AG. Clinical predictors of pathological gastro-oesophageal reflux in infants with persistent distress. Journal of paediatrics and child health 2006;42(3):134-9
https://pubmed.ncbi.nlm.nih.gov/16509914[64] Hemmi MH, Wolke D, Schneider S. Associations between problems with crying, sleeping and/or feeding in infancy and long-term behavioural outcomes in childhood: a meta-analysis. Archives of disease in childhood 2011;96(7):622-9
http://dx.doi.org/10.1136/adc.2010.191312 https://pubmed.ncbi.nlm.nih.gov/21508059[65] Hill DJ, Hudson IL, Sheffield LJ, Shelton MJ, Menahem S, Hosking CS. A low allergen diet is a significant intervention in infantile colic: results of a community-based study. The Journal of allergy and clinical immunology 1995;96(6 Pt 1):886-92
https://pubmed.ncbi.nlm.nih.gov/8543745[66] Hill DJ, Roy N, Heine RG, Hosking CS, Francis DE, Brown J, Speirs B, Sadowsky J, Carlin JB. Effect of a low-allergen maternal diet on colic among breastfed infants: a randomized, controlled trial. Pediatrics 2005;116(5):e709-15
https://pubmed.ncbi.nlm.nih.gov/16263986[67] Hiscock H, Jordan B. 1. Problem crying in infancy. The Medical journal of Australia 2004;181(9):507-12
https://pubmed.ncbi.nlm.nih.gov/15516199[68] Hofer MA. Unexplained infant crying: an evolutionary perspective. Acta paediatrica (Oslo, Norway : 1992) 2002;91(5):491-6
https://pubmed.ncbi.nlm.nih.gov/12113311[69] Holla M, Ijland MM, van der Vliet AM, Edwards M, Verlaat CWM. [Death of an infant following 'craniosacral' manipulation of the neck and spine]. Nederlands tijdschrift voor geneeskunde 2009;153(17):828-31
https://pubmed.ncbi.nlm.nih.gov/19469218[70] Hunziker UA, Barr RG. Increased carrying reduces infant crying: a randomized controlled trial. Pediatrics 1986;77(5):641-8
https://pubmed.ncbi.nlm.nih.gov/3517799[71] Jordan B, Heine RG, Meehan M, Catto-Smith AG, Lubitz L. Effect of antireflux medication, placebo and infant mental health intervention on persistent crying: a randomized clinical trial. Journal of paediatrics and child health 2006;42(1-2):49-58
https://pubmed.ncbi.nlm.nih.gov/16487390[72] Juffer F, Bakermans-Kranenburg MJ, van Ijzendoorn MH. Promoting positive parenting: An attachment-based intervention. (Promoting positive parenting: An attachment-based intervention.) 2008
[73] Juffer F, Hoksbergen RA, Riksen-Walraven JM, Kohnstamm GA. Early intervention in adoptive families: supporting maternal sensitive responsiveness, infant-mother attachment, and infant competence. Journal of child psychology and psychiatry, and allied disciplines 1997;38(8):1039-50
https://pubmed.ncbi.nlm.nih.gov/9413801[74] Kaley F, Reid V, Flynn E. The psychology of infant colic: A review of current research. Infant mental health journal 2011;32(5):526-541
http://dx.doi.org/10.1002/imhj.20308 https://pubmed.ncbi.nlm.nih.gov/28520254[75] Kamphuis M, de Wilde J. Richtlijnen jeugd gezondheidszorg: Procedures rond de ontwikkeling, implementatie en onderhoud van richtlijnen jeugdgezond heidszorg. Nederlands Centrum Jeugdgezondheid. 2007
[76] Karp H. The happiest baby on the block. New York: Bantam. 2003
[77] Kearney, Malone, Hayes, Cole, Hyland. A trial of lactase in the management of infant colic Journal of Human Nutrition and Dietetics 1998;11(4):281
http://dx.doi.org/https://doi.org/10.1046/j.1365-277X.1998.00108.x https://doi.org/10.1046/j.1365-277X.1998.00108.x[78] Keefe MR, Froese-Fretz A. Living with an irritable infant: maternal perspectives. MCN. The American journal of maternal child nursing 1991;16(5):255-9
https://pubmed.ncbi.nlm.nih.gov/1758269[79] Keefe MR, Froese-Fretz A, Kotzer AM. Newborn predictors of infant irritability. Journal of obstetric, gynecologic, and neonatal nursing : JOGNN 1998;27(5):513-20
https://pubmed.ncbi.nlm.nih.gov/9773363[80] Keefe MR, Kajrlsen KA, Lobo ML, Kotzer AM, Dudley WN. Reducing parenting stress in families with irritable infants. Nursing research 2006;55(3):198-205
https://pubmed.ncbi.nlm.nih.gov/16708044[81] Keefe MR, Barbosa GA, Froese-Fretz A, Kotzer AM, Lobo M. An intervention program for families with irritable infants. MCN. The American journal of maternal child nursing 2005;30(4):230-6
https://pubmed.ncbi.nlm.nih.gov/16000966[82] Klein Velderman M. The Leiden VIPP and VIPP-R study: Evaluation of a short-term preventive attachment based intervention. Proefschrift Rijksuniversiteit Leiden. Mosterd & Van Onderen: Leiden. 2005
[83] Kneepkens CMF, van Drongelen KI, Aarsen CJE. Landelijke standaard voedselallergie bij zuigelingen. Amsterdam; Den Haag: Voedingscentrum. 2005
[84] Koldewijn K, Wolf M-J, van Wassenaer A, Meijssen D, van Sonderen L, van Baar A, Beelen A, Nollet F, Kok J. The Infant Behavioral Assessment and Intervention Program for very low birth weight infants at 6 months corrected age. The Journal of pediatrics 2009;154(1):33-38.e2
http://dx.doi.org/10.1016/j.jpeds.2008.07.039 https://pubmed.ncbi.nlm.nih.gov/18783797[85] Konner M. Maternal care, infant behavior and development among the !Kung. In: Kalahari hunger gatherers: Studies of the !Kung san and their neighbors. Lee R and DeVore I, editors. Cambridge (MA): Harvard University Press. 218 p. null, Harvard University Press 1976
https://ehrafworldcultures.yale.edu/document?id=fx10-050[86] von Kries R, Kalies H, Papousek M. Excessive crying beyond 3 months may herald other features of multiple regulatory problems. Archives of pediatrics & adolescent medicine 2006;160(5):508-11
https://pubmed.ncbi.nlm.nih.gov/16651494[87] Kurth E, Kennedy HP, Spichiger E, Hösli I, Stutz EZ. Crying babies, tired mothers: what do we know? A systematic review. Midwifery 2011;27(2):187-94
http://dx.doi.org/10.1016/j.midw.2009.05.012 https://pubmed.ncbi.nlm.nih.gov/19773102[88] Kurth E, Spichiger E, Cignacco E, Kennedy HP, Glanzmann R, Schmid M, Staehelin K, Schindler C, Stutz EZ. Predictors of crying problems in the early postpartum period. Journal of obstetric, gynecologic, and neonatal nursing : JOGNN 2010;39(3):250-62
http://dx.doi.org/10.1111/j.1552-6909.2010.01141.x https://pubmed.ncbi.nlm.nih.gov/20576068[89] LaGasse LL, Neal AR, Lester BM. Assessment of infant cry: acoustic cry analysis and parental perception. Mental retardation and developmental disabilities research reviews 2005;11(1):83-93
https://pubmed.ncbi.nlm.nih.gov/15856439[90] Lee K. Crying patterns of Korean infants in institutions. Child: care, health and development 2000;26(3):217-28
https://pubmed.ncbi.nlm.nih.gov/10921439[91] Lee C, Barr RG, Catherine N, Wicks A. Age-related incidence of publicly reported shaken baby syndrome cases: is crying a trigger for shaking? Journal of developmental and behavioral pediatrics : JDBP 2007;28(4):288-93
https://pubmed.ncbi.nlm.nih.gov/17700080[92] Lee K. THE CRYING PATTERN OF KOREAN INFANTS AND RELATED FACTORS Developmental Medicine & Child Neurology 1994;36(7):601
http://dx.doi.org/https://doi.org/10.1111/j.1469-8749.1994.tb11897.x https://doi.org/10.1111/j.1469-8749.1994.tb11897.x[93] Lehtonen L, Svedström E, Korvenranta H. Gallbladder hypocontractility in infantile colic. Acta paediatrica (Oslo, Norway : 1992) 1994;83(11):1174-7
https://pubmed.ncbi.nlm.nih.gov/7841734[94] Lehtonen LA, Rautava PT. Infantile colic: natural history and treatment. Current problems in pediatrics 1996;26(3):79-85
https://pubmed.ncbi.nlm.nih.gov/8681605[95] Long T, Johnson M. Living and coping with excessive infantile crying. Journal of advanced nursing 2001;34(2):155-62
https://pubmed.ncbi.nlm.nih.gov/11430276[96] Lothe L, Lindberg T, Jakobsson I. Cow's milk formula as a cause of infantile colic: a double-blind study. Pediatrics 1982;70(1):7-10
https://pubmed.ncbi.nlm.nih.gov/7088636[97] Lozoff B, Brittenham G. Infant care: cache or carry. The Journal of pediatrics 1979;95(3):478-83
https://pubmed.ncbi.nlm.nih.gov/381622[98] Lucassen P. Colic in infants. BMJ clinical evidence 2010;2010():
https://pubmed.ncbi.nlm.nih.gov/21729336[99] Lucassen PL, Assendelft WJ, Gubbels JW, van Eijk JT, Douwes AC. Infantile colic: crying time reduction with a whey hydrolysate: A double-blind, randomized, placebo-controlled trial. Pediatrics 2000;106(6):1349-54
https://pubmed.ncbi.nlm.nih.gov/11099588[100] Lucassen PL, Assendelft WJ, van Eijk JT, Gubbels JW, Douwes AC, van Geldrop WJ. Systematic review of the occurrence of infantile colic in the community. Archives of disease in childhood 2001;84(5):398-403
https://pubmed.ncbi.nlm.nih.gov/11316682[101] Lummaa V, Vuorisalo T, Barr RG, Lehtonen L. Why Cry? Adaptive Significance of Intensive Crying in Human Infants Evolution and Human Behavior 1998;19(3):193
http://dx.doi.org/https://doi.org/10.1016/S1090-5138(98)00014-2 https://www.sciencedirect.com/science/article/pii/S1090513898000142[102] Mazurek T, Mikiel-Kostyra K, Mazur J, Wieczorek P, Radwańska B, Pachuta-Wegier L. [Influence of immediate newborn care on infant adaptation to the environment]. Medycyna wieku rozwojowego 1999;3(2):215-24
https://pubmed.ncbi.nlm.nih.gov/10910653[103] Meijer AM, van den Wittenboer GLH. Contribution of infants' sleep and crying to marital relationship of first-time parent couples in the 1st year after childbirth. Journal of family psychology : JFP : journal of the Division of Family Psychology of the American Psychological Association (Division 43) 2007;21(1):49-57
https://pubmed.ncbi.nlm.nih.gov/17371109[104] Metcalf TJ, Irons TG, Sher LD, Young PC. Simethicone in the treatment of infant colic: a randomized, placebo-controlled, multicenter trial. Pediatrics 1994;94(1):29-34
https://pubmed.ncbi.nlm.nih.gov/8008533[105] Michelsson K, Christensson K, Rothgänger H, Winberg J. Crying in separated and non-separated newborns: sound spectrographic analysis. Acta paediatrica (Oslo, Norway : 1992) 1996;85(4):471-5
https://pubmed.ncbi.nlm.nih.gov/8740308[106] Moore DJ, Tao BS-K, Lines DR, Hirte C, Heddle ML, Davidson GP. Double-blind placebo-controlled trial of omeprazole in irritable infants with gastroesophageal reflux. The Journal of pediatrics 2003;143(2):219-23
https://pubmed.ncbi.nlm.nih.gov/12970637[107] Moore ER, Anderson GC, Bergman N. Early skin-to-skin contact for mothers and their healthy newborn infants. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17636727[108] Morris S, James-Roberts IS, Sleep J, Gillham P. Economic evaluation of strategies for managing crying and sleeping problems. Archives of disease in childhood 2001;84(1):15-19
https://pubmed.ncbi.nlm.nih.gov/11124777[109] Mulder EJH, Robles de Medina PG, Huizink AC, Van den Bergh BRH, Buitelaar JK, Visser GHA. Prenatal maternal stress: effects on pregnancy and the (unborn) child. Early human development 2002;70(1-2):3-14
https://pubmed.ncbi.nlm.nih.gov/12441200[110] Murray AD. Infant crying as an elicitor of parental behavior: an examination of two models. Psychological bulletin 1979;86(1):191-215
https://pubmed.ncbi.nlm.nih.gov/377352[111] Neu M, Keefe MR. Characteristics of school-age children who had colic as infants: mothers' views. Journal for specialists in pediatric nursing : JSPN 2002;7(1):24-33
https://pubmed.ncbi.nlm.nih.gov/11918392[112] Newman JD. Neural circuits underlying crying and cry responding in mammals. Behavioural brain research 2007;182(2):155-65
https://pubmed.ncbi.nlm.nih.gov/17363076[113] Nooitgedagt JE, Zwart P, Brand PL. Oorzaken, behandeling en beloop bij zuigelingen die vanwege excessief huilen waren opgenomen op de kinderafdeling van de Isala klinieken te Zwolle, 1997/’03. Ned Tijdschr Geneeskd 149(0028-2162; 9):472-7 2005
[114] Ohgi S, Akiyama T, Arisawa K, Shigemori K. Randomised controlled trial of swaddling versus massage in the management of excessive crying in infants with cerebral injuries. Archives of disease in childhood 2004;89(3):212-6
https://pubmed.ncbi.nlm.nih.gov/14977692[115] Olafsdottir E, Forshei S, Fluge G, Markestad T. Randomised controlled trial of infantile colic treated with chiropractic spinal manipulation. Archives of disease in childhood 2001;84(2):138-41
https://pubmed.ncbi.nlm.nih.gov/11159288[116] Out D. Parenting unraveled: Predictors of infant attachment and responses to crying. thesis. Leiden: Leiden University. 2010
[117] Panksepp J. Affective Neuroscience: The Foundations of Human and Animal Emotions 1998
http://dx.doi.org/10.1093/oso/9780195096736.001.0001 https://doi.org/10.1093/oso/9780195096736.001.0001[118] Papousek M, von Hofacker N. Persistent crying in early infancy: a non-trivial condition of risk for the developing mother-infant relationship. Child: care, health and development 1998;24(5):395-424
https://pubmed.ncbi.nlm.nih.gov/9728285[119] Pauli-Pott U, Becker K, Mertesacker T, Beckmann D. Infants with “colic”-mothers’ perspectives on the crying problem. J Psychosom Res 48(0022-3999; 2):125-32. 2000
[120] Perry R, Hunt K, Ernst E. Nutritional supplements and other complementary medicines for infantile colic: a systematic review. Pediatrics 2011;127(4):720-33
http://dx.doi.org/10.1542/peds.2010-2098 https://pubmed.ncbi.nlm.nih.gov/21444591[121] Ponsonby AL, Dwyer T, Gibbons LE, Cochrane JA, Wang YG. Factors potentiating the risk of sudden infant death syndrome associated with the prone position. The New England journal of medicine 1993;329(6):377-82
https://pubmed.ncbi.nlm.nih.gov/8326970[122] Poole SR. The infant with acute, unexplained, excessive crying. Pediatrics 1991;88(3):450-5
https://pubmed.ncbi.nlm.nih.gov/1881722[123] Porges SW. Cardiac vagal tone: a physiological index of stress. Neuroscience and biobehavioral reviews 1995;19(2):225-33
https://pubmed.ncbi.nlm.nih.gov/7630578[124] Porter FL, Porges SW, Marshall RE. Newborn pain cries and vagal tone: parallel changes in response to circumcision. Child development 1988;59(2):495-505
https://pubmed.ncbi.nlm.nih.gov/3359867[125] Postert C, Averbeck-Holocher M, Achtergarde S, Müller JM, Furniss T. Regulatory disorders in early childhood: Correlates in child behavior, parent-child relationship, and parental mental health. Infant mental health journal 2012;33(2):173-186
http://dx.doi.org/10.1002/imhj.20338 https://pubmed.ncbi.nlm.nih.gov/28520094[126] Raad van Volksgezondheid.... Redesign van de eerste lijn in transmuraal perspectief: Advies uitgebracht door de raad van volksgezondheid en zorg aan de minister van volksgezondheid. Zoetermeer: RVZ. 1998
[127] Räihä H, Lehtonen L, Huhtala V, Saleva K, Korvenranta H. Excessively crying infant in the family: mother-infant, father-infant and mother-father interaction. Child: care, health and development 2002;28(5):419-29
https://pubmed.ncbi.nlm.nih.gov/12296876[128] Rao MR, Brenner RA, Schisterman EF, Vik T, Mills JL. Long term cognitive development in children with prolonged crying. Archives of disease in childhood 2004;89(11):989-92
https://pubmed.ncbi.nlm.nih.gov/15499048[129] Rautava P, Helenius H, Lehtonen L. Psychosocial predisposing factors for infantile colic. BMJ (Clinical research ed.) 1993;307(6904):600-4
https://pubmed.ncbi.nlm.nih.gov/8401016[130] Rautava P, Lehtonen L, Helenius H, Sillanpää M. Infantile colic: child and family three years later. Pediatrics 1995;96(1 Pt 1):43-7
https://pubmed.ncbi.nlm.nih.gov/7596720[131] Reijneveld SA, Brugman E, Hirasing RA. Excessive infant crying: the impact of varying definitions. Pediatrics 2001;108(4):893-7
https://pubmed.ncbi.nlm.nih.gov/11581441[132] Reijneveld SA, Brugman E, Hirasing RA. Excessive infant crying: definitions determine risk groups. Archives of disease in childhood 2002;87(1):43-4
https://pubmed.ncbi.nlm.nih.gov/12089122[133] Reijneveld SA, Lanting CI, Crone MR, Van Wouwe JP. Exposure to tobacco smoke and infant crying. Acta paediatrica (Oslo, Norway : 1992) 2005;94(2):217-21
https://pubmed.ncbi.nlm.nih.gov/15981757[134] Reijneveld SA, van der Wal MF, Brugman E, Hira Sing RA, Verloove-Vanhorick SP. [Prevalence of parental behaviour to diminish the crying of infants that may lead to abuse]. Nederlands tijdschrift voor geneeskunde 2004;148(45):2227-30
https://pubmed.ncbi.nlm.nih.gov/15568629[135] Rosendal H, Ahaus K, Huijsman R. Ketenzorg. In: Keten- zorg : Praktijk in perspectief. Rosendal H, Ahaus R, Huijsman R, et al, editors. Maarssen: Elsevier Gezondheidszorg 2009
[136] Savino F, Tarasco V. New treatments for infant colic. Current opinion in pediatrics 2010;22(6):791-7
http://dx.doi.org/10.1097/MOP.0b013e32833fac24 https://pubmed.ncbi.nlm.nih.gov/20859207[137] Schmid G, Schreier A, Meyer R, Wolke D. A prospective study on the persistence of infant crying, sleeping and feeding problems and preschool behaviour. Acta paediatrica (Oslo, Norway : 1992) 2010;99(2):286-90
http://dx.doi.org/10.1111/j.1651-2227.2009.01572.x https://pubmed.ncbi.nlm.nih.gov/19886897[138] Sethi KS, Sethi JK. Simethicone in the management of infant colic. The Practitioner 1988;232(1448):508
https://pubmed.ncbi.nlm.nih.gov/3064072[139] Short MA, Brooks-Brunn JA, Reeves DS, Yeager J, Thorpe JA. The effects of swaddling versus standard positioning on neuromuscular development in very low birth weight infants. Neonatal network : NN 1996;15(4):25-31
https://pubmed.ncbi.nlm.nih.gov/8716525[140] Sibbing MHM, Kat CN, Grootenhuis MA, Last BF. Positief effect van video-interactiebegeleiding in het kinderziekenhuis Tijdschrift voor kindergeneeskunde 2005;73(6):16
http://dx.doi.org/10.1007/BF03061538 https://doi.org/10.1007/BF03061538[141] van Sleuwen BE. Infants that cry excessively: The effect of regularity and swaddling. Thesis. Utrecht: Universiteit Utrecht. 2008
[142] van Sleuwen BE, Engelberts AC, Boere-Boonekamp MM, Kuis W, Schulpen TWJ, L'Hoir MP. Swaddling: a systematic review. Pediatrics 2007;120(4):e1097-106
https://pubmed.ncbi.nlm.nih.gov/17908730[143] van Sleuwen BE, L'Hoir MP, Engelberts AC, Westers P, Schulpen TWJ. Infant care practices related to cot death in Turkish and Moroccan families in the Netherlands. Archives of disease in childhood 2003;88(9):784-8
https://pubmed.ncbi.nlm.nih.gov/12937097[144] van Sleuwen BE, L'hoir MP, Engelberts AC, Busschers WB, Westers P, Blom MA, Schulpen TWJ, Kuis W. Comparison of behavior modification with and without swaddling as interventions for excessive crying. The Journal of pediatrics 2006;149(4):512-7
https://pubmed.ncbi.nlm.nih.gov/17011324[145] Smart J, Hiscock H. Early infant crying and sleeping problems: a pilot study of impact on parental well-being and parent-endorsed strategies for management. Journal of paediatrics and child health 2007;43(4):284-90
https://pubmed.ncbi.nlm.nih.gov/17444831[146] Soltis J. The developmental mechanisms and the signal functions of early infant crying. 2004a Behavioral and Brain Sciences 2004;27(4):477
http://dx.doi.org/DOI:%2010.1017/S0140525X0442010X https://www.cambridge.org/core/product/3798D2ADE57C9107165D93B9AB1D83FA[147] Soltis J. The signal functions of early infant crying. The Behavioral and brain sciences 2004;27(4):443-58; discussion 459-90
https://pubmed.ncbi.nlm.nih.gov/15773426[148] Søndergaard C, Olsen J, Friis-Haschè E, Dirdal M, Thrane N, Sørensen HT. Psychosocial distress during pregnancy and the risk of infantile colic: a follow-up study Acta Paediatrica 2003;92(7):811
http://dx.doi.org/https://doi.org/10.1111/j.1651-2227.2003.tb02538.x https://doi.org/10.1111/j.1651-2227.2003.tb02538.x[149] Sroufe LA, Waters E. The ontogenesis of smiling and laughter: a perspective on the organization of development in infancy. Psychological review 1976;83(3):173-89
https://pubmed.ncbi.nlm.nih.gov/188058[150] St James-Roberts I, Hurry J, Bowyer J, Barr RG. Supplementary carrying compared with advice to increase responsive parenting as interventions to prevent persistent infant crying. Pediatrics 1995;95(3):381-8
https://pubmed.ncbi.nlm.nih.gov/7862477[151] St James-Roberts I, Bowyer J, Varghese S, Sawdon J. Infant crying patterns in Manali and London. Child: care, health and development 1994;20(5):323-37
https://pubmed.ncbi.nlm.nih.gov/7988002[152] St James-Roberts I, Sleep J, Morris S, Owen C, Gillham P. Use of a behavioural programme in the first 3 months to prevent infant crying and sleeping problems. Journal of paediatrics and child health 2001;37(3):289-97
https://pubmed.ncbi.nlm.nih.gov/11468047[153] St James-Roberts I, Alvarez M, Csipke E, Abramsky T, Goodwin J, Sorgenfrei E. Infant crying and sleeping in London, Copenhagen and when parents adopt a "proximal" form of care. Pediatrics 2006;117(6):e1146-55
https://pubmed.ncbi.nlm.nih.gov/16740816[154] St James-Roberts I, Conroy S. Do pregnancy and childbirth adversities predict infant crying and colic? Findings and recommendations. Neuroscience and biobehavioral reviews 2005;29(2):313-20
https://pubmed.ncbi.nlm.nih.gov/15811501[155] Stifter CA, Spinrad TL. The Effect of Excessive Crying on the Development of Emotion Regulation. Infancy : the official journal of the International Society on Infant Studies 2002;3(2):133-152
http://dx.doi.org/10.1207/S15327078IN0302_2 https://pubmed.ncbi.nlm.nih.gov/33451205[156] Talge NM, Neal C, Glover V, . Antenatal maternal stress and long-term effects on child neurodevelopment: how and why? Journal of child psychology and psychiatry, and allied disciplines 2007;48(3-4):245-61
https://pubmed.ncbi.nlm.nih.gov/17355398[157] Talvik I, Alexander RC, Talvik T. Shaken baby syndrome and a baby's cry. Acta paediatrica (Oslo, Norway : 1992) 2008;97(6):782-5
http://dx.doi.org/10.1111/j.1651-2227.2008.00778.x https://pubmed.ncbi.nlm.nih.gov/18397351[158] Thompson PE, Harris CC, Bitowski BE. Effects of infant colic on the family: implications for practice. Issues in comprehensive pediatric nursing 1986;9(4):273-85
https://pubmed.ncbi.nlm.nih.gov/3638295[159] Underdown A, Barlow J, Chung V, Stewart-Brown S. Massage intervention for promoting mental and physical health in infants aged under six months. The Cochrane database of systematic reviews 2006
https://pubmed.ncbi.nlm.nih.gov/17054233[160] Urnaa V, Kizuki M, Nakamura K, Kaneko A, Inose T, Seino K, Takano T. Association of swaddling, rickets onset and bone properties in children in Ulaanbaatar, Mongolia. Public health 2006;120(9):834-40
https://pubmed.ncbi.nlm.nih.gov/16872650[161] Vik T, Grote V, Escribano J, Socha J, Verduci E, Fritsch M, Carlier C, von Kries R, Koletzko B, . Infantile colic, prolonged crying and maternal postnatal depression. Acta paediatrica (Oslo, Norway : 1992) 2009;98(8):1344-8
http://dx.doi.org/10.1111/j.1651-2227.2009.01317.x https://pubmed.ncbi.nlm.nih.gov/19432839[162] Vingerhoets A. Waarom mensen huilen. Amsterdam: Bert Bakker. 2011
[163] deVries MW. Temperament and infant mortality among the Masai of East Africa. The American journal of psychiatry 1984;141(10):1189-94
https://pubmed.ncbi.nlm.nih.gov/6486251[164] Vuorenkoski V, Wasz-Höckert O, Koivisto E, Lind J. The effect of cry stimulus on the temperature of the lactating breast of primipara. A thermographic study. Experientia 1969;25(12):1286-7
https://pubmed.ncbi.nlm.nih.gov/5365859[165] Wake M, Morton-Allen E, Poulakis Z, Hiscock H, Gallagher S, Oberklaid F. Prevalence, stability, and outcomes of cry-fuss and sleep problems in the first 2 years of life: prospective community-based study. Pediatrics 2006;117(3):836-42
https://pubmed.ncbi.nlm.nih.gov/16510665[166] van der Wal MF, van Eijsden M, Bonsel GJ. Stress and emotional problems during pregnancy and excessive infant crying. Journal of developmental and behavioral pediatrics : JDBP 2007;28(6):431-7
https://pubmed.ncbi.nlm.nih.gov/18091087[167] van der Wal MF, van den Boom DC, Pauw-Plomp H, de Jonge GA. Mothers' reports of infant crying and soothing in a multicultural population. Archives of disease in childhood 1998;79(4):312-7
https://pubmed.ncbi.nlm.nih.gov/9875040[168] Wermke K, Mende W, Manfredi C, Bruscaglioni P. Developmental aspects of infant's cry melody and formants. Medical engineering & physics 2002;24(7-8):501-14
https://pubmed.ncbi.nlm.nih.gov/12237046[169] WESSEL MA, COBB JC, JACKSON EB, HARRIS GS, DETWILER AC. Paroxysmal fussing in infancy, sometimes called colic. Pediatrics 1954;14(5):421-35
https://pubmed.ncbi.nlm.nih.gov/13214956[170] Weston AJ, Mader NT. Infants' vocalizations as a diagnostic tool. Perceptual and motor skills 1984;58(3):787-96
https://pubmed.ncbi.nlm.nih.gov/6236421[171] White BP, Gunnar MR, Larson MC, Donzella B, Barr RG. Behavioral and physiological responsivity, sleep, and patterns of daily cortisol production in infants with and without colic. Child development 2000;71(4):862-77
https://pubmed.ncbi.nlm.nih.gov/11016553[172] Wiberg JM, Nordsteen J, Nilsson N. The short-term effect of spinal manipulation in the treatment of infantile colic: a randomized controlled clinical trial with a blinded observer. Journal of manipulative and physiological therapeutics 1999;22(8):517-22
https://pubmed.ncbi.nlm.nih.gov/10543581[173] Wiesenfeld AR, Malatesta CZ, Deloach LL. Differential parental response to familiar and unfamiliar infant distress signals Infant Behavior and Development 1981;4():281
http://dx.doi.org/https://doi.org/10.1016/S0163-6383(81)80030-6 https://www.sciencedirect.com/science/article/pii/S0163638381800306[174] Wijnroks A. Dimensions of mother-infant interaction and the development of social and cognitive competence in preterm infants. proefschrift rijksuniversiteit groningen. 1994
[175] Wolke D, Rizzo P, Woods S. Persistent infant crying and hyperactivity problems in middle childhood. Pediatrics 2002;109(6):1054-60
https://pubmed.ncbi.nlm.nih.gov/12042542[176] Wolke D, Gray P, Meyer R. Excessive infant crying: a controlled study of mothers helping mothers. Pediatrics 1994;94(3):322-32
https://pubmed.ncbi.nlm.nih.gov/8065857[177] Wolke D, Schmid G, Schreier A, Meyer R. Crying and feeding problems in infancy and cognitive outcome in preschool children born at risk: a prospective population study. Journal of developmental and behavioral pediatrics : JDBP 2009;30(3):226-38
http://dx.doi.org/10.1097/DBP.0b013e3181a85973 https://pubmed.ncbi.nlm.nih.gov/19433987[178] Wood RM, Gustafson GE. Infant crying and adults' anticipated caregiving responses: acoustic and contextual influences. Child development 2001;72(5):1287-300
https://pubmed.ncbi.nlm.nih.gov/11699671[179] Xua Li Shuan, Qing Gui Romg, Ye Mei Yan. Study of touch intervention of infant sleep disorder. J Nursing Continual Educ 19:973-6. 2004
[180] Zeifman DM. Developmental aspects of crying: Infancy, childhood, and beyond. In: Adult crying: A biopsychological approach. Vingerhoets AJJM and Cornelis RR, editors. East Sussex: Brunner Routledge. 2001a 2001
[181] Zeifman DM. An ethological analysis of human infant crying: answering Tinbergen's four questions. 2001b Developmental psychobiology 2001;39(4):265-85
https://pubmed.ncbi.nlm.nih.gov/11745323[182] Zero to Three: Diagnostic classification of mental health and developmental disorders of infancy and early childhood, Rev. ed. (DC:0-3R: Diagnostic classification of mental health and developmental disorders of infancy and early childhood, Rev. ed.) 2005
[183] Zero To Three. DC:0-3. Diagnostische classificatie van psychische en ontwikkelingsstoornissen bij infants. (vertaling: J.C. Visser). Assen: Van Gorcum. 2009
[184] Zwart P, Vellema-Goud MGA, Brand PLP. Characteristics of infants admitted to hospital for persistent colic, and comparison with healthy infants. Acta paediatrica (Oslo, Norway : 1992) 2007;96(3):401-5
https://pubmed.ncbi.nlm.nih.gov/174074651 Inleiding
De multidisciplinaire richtlijn “Preventie, signalering, diagnostiek en behandeling van excessief huilen bij baby’s” is gericht op huilen van baby’s dat door duur, frequentie en/of intensiteit vragen oproept bij ouders en professionals. De beleving van het huilen door de ouders is het uitgangspunt. De definitie van excessief huilen betreft gezonde, zich goed ontwikkelende baby’s. Huilen is betekenisvol gedrag in de context van de zich ontwikkelende ouder-kind relatie.
Huilen is een onderdeel van normaal gedrag van baby’s. Excessief huilen kan gevoelens van onzekerheid bij ouders vergroten en een schaduw werpen over het geluk en plezier dat een baby geeft.
Bij beroepsgroepen die zich bezighouden met baby’s bestaat behoefte om te komen tot een eenduidige ketenaanpak van excessief huilen. Dat houdt in: uniforme adviezen, gebaseerd op wetenschappelijke evidentie en consensus, waar zorgverleners mee uit de voeten kunnen. De adviezen moeten aansluiten bij de behoeften van ouders en kind, en passen bij de visie van ouders op de zorg voor hun kind.
Deze richtlijn richt zich op de aanpak van knelpunten die door zorgverleners en ouders worden ervaren. Deze betreffen: functies en oorzaken van huilen, de differentiaal diagnose en minimaal benodigde diagnostiek, psychosociale problemen, invloed van etniciteit, effectieve therapie, duur en follow-up van begeleiding, beleid bij kwetsbare ouders en kinderen, baby’s die (nog) excessief huilen na de leeftijd van 3 maanden, begeleiding van ouders van die baby’s, anticiperende voorlichting tijdens zwangerschap en kraambed en optimale samenwerking.
De in de richtlijn beschreven aanpak beoogt ouders in de nabije toekomst goed onderbouwd te informeren en te sterken in hun verzorgende rol, zodat een stevige basis kan worden gelegd voor de triade: kind, moeder en vader.
Daar waar “baby” staat kan ook “zuigeling of kind” staan.
Daar waar “vader” staat kan ook ”partner” worden ingevuld.
1.1 Doel van de richtlijn
Een richtlijn is een document met aanbevelingen en handelingsinstructies ter ondersteuning van de dagelijkse praktijk. In de conclusies wordt de wetenschappelijke stand van zaken weergegeven. De aanbevelingen zijn gericht op het expliciteren van optimaal medisch, gedragsmatig en gezondheidskundig handelen en zijn gebaseerd op wetenschappelijk onderzoek en de daarop aansluitende meningsvorming.
Deze richtlijn valt binnen het ZonMw programma Kennisbeleid Kwaliteit Curatieve Zorg (KKCZ).
In deze richtlijn worden handvatten geboden aan professionals in de keten, die zoveel mogelijk zijn gebaseerd op wetenschappelijk bewijs, voor:
- advisering over preventie van en omgaan met excessief huilen;
- tijdige signalering van toenemend huilen, gevolgd door adviezen waarmee ouders worden geholpen en gesteund, opdat het huilen niet onnodig verder toeneemt. In dit stadium kan overleg met of hulp van een andere zorgverlener nodig zijn;
- het afnemen van een uitgebreide anamnese op het consultatiebureau door de jeugdverpleegkundige en -arts, waar bij problemen met borstvoeding ook de lactatiekundige bij kan worden betrokken, zodat een passende keuze kan worden gemaakt voor hulp. In dit stadium kan overleg met of hulp inzetten van een andere zorgverlener nodig zijn;
- op grond van de uitkomst onder het derde punt, eventueel hulp inzetten van huisarts, kinderarts en/of gedragswetenschapper voor nadere medische en/of psychosociale diagnostiek;
- behandeling (behandelaar en locatie kunnen verschillen afhankelijk van diagnose);
- monitoring van het vervolg na het inzetten van hulp.
Bij al deze stappen is het benoemen van de sterke kanten van ouders en kind een vast onderdeel (empowerment).
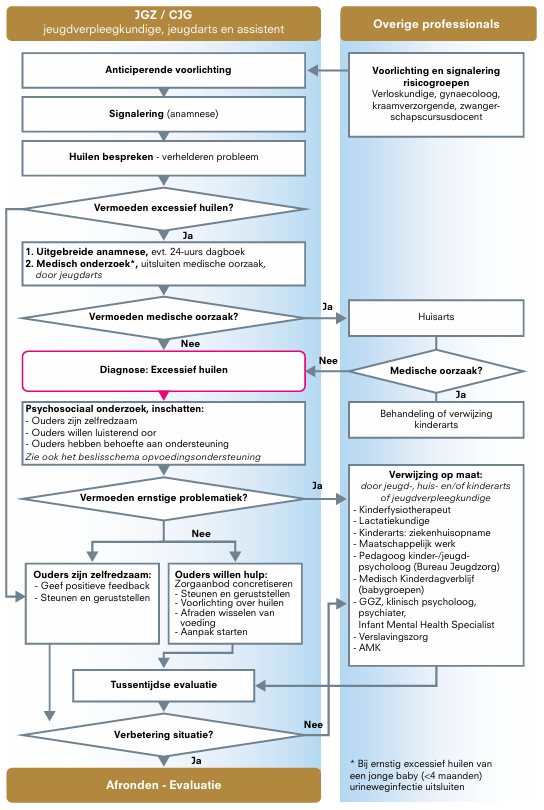
Deze richtlijn is ontwikkeld om de preventie, signalering en aanpak van excessief huilen in de zorg voor zuigelingen die het betreft binnen de gehele zorgketen te verbeteren. Hij beoogt beroepsbeoefenaren die met ouders en zuigelingen werken in staat te stellen om naar de actuele stand van de wetenschap excessief huilen zoveel mogelijk te voorkomen en baby’s die dat doen te signaleren, te behandelen/begeleiden en zo nodig hulp in te schakelen. Het eindproduct streeft naar een door de gehele keten onderschreven manier van werken die ouders van huilbaby’s optimale steun biedt. Zie het stappenplan in ‘Stroomdiagram van de zorg bij Excessief huilen’ in Signaleren, diagnostiek en verwijzen of bij Bestanden.
De richtlijn sluit daar waar mogelijk aan bij de bestaande of komende richtlijnen over:
- Voeding (JGZ-richtlijn Voedselovergevoeligheid)
- Nazorg pre- en dysmaturen (JGZ-richtlijn Vroeg en/of small voor gestational age (SGA) geboren kinderen)
- Opvoedingsondersteuning
- JGZ-richtlijn Psychosociale problemen
- Hechting (JGZ-richtlijn Ouder-kind relatie)
- en bij het Standpunt gegevensoverdracht in de JGZ
1.2 Doelgroep
De richtlijn heeft betrekking op alle zuigelingen die excessief huilen tot de leeftijd van een jaar. De prenatale periode en het kraambed worden beschreven in relatie tot anticiperende voorlichting. Het zwaartepunt ligt op de eerste 4 maanden na de geboorte, waarin de piek van excessief huilen valt. Daarnaast is er extra aandacht voor de groep baby’s die overmatig blijft huilen na de eerste 3-4 maanden.
Beroepsgroepen
De richtlijn is primair voor alle beroepsgroepen die zorg hebben voor baby’s in de gehele zorgketen vanaf de geboorte: verloskundigen, kraamverzorgenden, kinder- en jeugdartsen en kinder- en jeugdverpleegkundigen, pedagogisch medewerkers en verpleegkundig specialisten.
De richtlijn is van belang voor alle beroepsgroepen die met baby’s werken: huisartsen, kinderfysiotherapeuten, logopedisten, ergotherapeuten, pedagogisch medewerkers, pedagogen, psychologen, kinderverpleegkundigen, lactatiekundigen, diëtisten, maatschappelijk werkers, medewerkers van Infant Mental Health Centra, video-interactie trainers, zwangerschapsdocenten, massage therapeuten, manueel therapeuten, osteopaten en chiropractoren.
Deze beroepsgroepen, maar ook ouders zijn betrokken bij het ontwikkelingstraject van de richtlijn. Zie Werkgroepleden
Aangezien de JGZ een rol kan spelen in het voorlichten van kinderopvang, babygroepen van het Medisch Kleuter Dagverblijf (MKD) of het Medisch Kinder Tehuis (MKT), zijn ook deze partners betrokken bij de richtlijnontwikkeling.
Alle stappen in de ketenzorg zijn vastgelegd in de richtlijn. Zie Stroomdiagram van de zorg bij Excessief huilen en de sectie Samenwerken.
1.3 Leeswijzer
Deze richtlijn bestaat uit drie delen:
- een uitbreide richtlijn (boek) met achtergrondinformatie
- een samenvatting (zie Bestanden
- en een kaart met een stappenplan voor advisering en mogelijkheden voor het inzetten van hulp (Zie Bestanden).
De samenvatting en kaart zijn voor de dagelijkse praktijk. Om professionals te informeren en te ondersteunen in hun contacten met ouders en kinderen zijn tevens een
- stroomdiagram van de praktijkvoering (Zie het stappenplan in ‘Stroomdiagram van de zorg bij Excessief huilen’ in de sectie Signaleren, diagnostiek en verwijzen of bij Bestanden
- een model van regulatie bij excessief huilen (Zie in de Sectie Definities en Achtergrond informatie) en
- patiënteninformatie opgesteld.
Deze multidisciplinaire richtlijn “Preventie, signalering, diagnostiek en behandeling van excessief huilen bij baby’s” omvat een gezamenlijk onderschreven manier van werken in de gehele keten, gericht op het bieden van optimale steun aan ouders die problemen ervaren.
2 Definities en achtergrond informatie
2.1 Definities
Huilen kan beschouwd worden als een onderdeel van het normale gedragsrepertoire van een zuigeling. Het is betekenisvol gedrag dat een belangrijke functie heeft in de wederzijdse regulatie tussen baby en ouder. Vanuit een ontwikkelings- of evolutieperspectief is huilen vooral gehechtheidgedrag, dat wil zeggen dat het deel uitmaakt van het aangeboren gedragsrepertoire en dat het essentieel is voor het bevorderen van nabijheid van ouders of verzorgers (in het bijzonder de moeder) – vooral wanneer er iets aan de hand is [162].
Aanbevelingen
2.1.1 Normaal huilen
In de eerste levensmaanden zijn bij baby’s vergelijkbare huilpatronen vast te stellen met individuele verschillen die mede bepaald worden door de interactie tussen de baby en zijn verzorgers. Uit onderzoek naar de prevalentie van huilen blijkt dat vanaf de geboorte de totale duur van het huilen langzaam toeneemt tot rond de leeftijd van 6-8 weken een piek wordt bereikt die in onze samenleving gemiddeld 2-2,5 uur per dag is (Brugman and others 1999). Na deze periode neemt de duur van het huilen af tot vanaf ongeveer 12 weken voor de rest van het eerste jaar een stabiel niveau wordt bereikt van gemiddeld 1-1,5 per dag, met een accent op de avonduren (Figuur 1) [7]. Dit vroege patroon van huilen lijkt minder afhankelijk te zijn van de manier van verzorgen of opvoeden dan het huilen later in het eerste levensjaar [7].
Wanneer de baby 3 maanden oud is, nemen zijn capaciteiten om op andere wijzen te communiceren toe (hij benut bij voorbeeld vaker de glimlach als sociaal contactmiddel). Het huilen wordt meer een reactie op externe gebeurtenissen [181]. Een tweede verschuiving in het huilen treedt op wanneer de baby 7 tot 9 maanden oud is. Huilen krijgt een functie in de cognitieve en affectieve ontwikkeling: baby’s huilen dan meer in aanwezigheid van ouders en richten hun wensen en behoeften sterker op één (of meer) persoon (personen), de hechtingsfiguur (hechtingsfiguren). [23]; [149]; [180]. Huilen wordt dan onderdeel van ‘intentioneel’ nonverbaal gedrag, zoals wijzen en kijken.
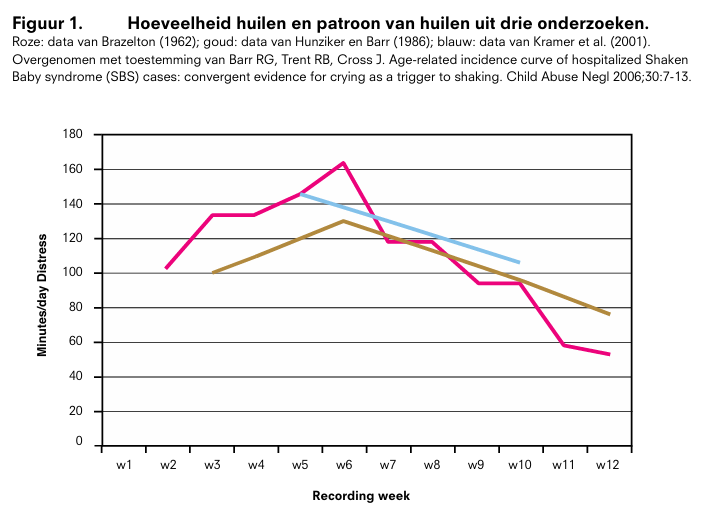
Figuur 1. Hoeveelheid huilen en patroon van huilen uit drie onderzoeken.
Roze: data van Brazelton (1962); goud: data van Hunziker en Barr [70]; blauw: data van Kramer et al. (2001). Overgenomen met toestemming van Barr RG, Trent RB, Cross J. Age-related incidence curve of hospitalized Shaken Baby syndrome (SBS) cases: convergent evidence for crying as a trigger to shaking. Child Abuse Negl 2006;30:7-13.
2.1.2 Excessief huilen
De definitie van excessief huilen heeft alleen betrekking op gezonde, zich goed ontwikkelende baby’s. Somatische oorzaken moeten daarom altijd worden uitgesloten door de jeugdarts, huisarts of kinderarts, voordat de diagnose ‘excessief huilen’ kan worden gesteld. Men spreekt volgens de definitie van Wessel van excessief huilen, wanneer een gezond en goed gevoed maar prikkelbaar kind perioden van irritatie, jengelen of huilen laat zien van tenminste 3 uur per dag en gedurende minimaal 3 dagen per week voor een periode van ten minste 3 weken achtereen [169]. Excessief huilen kan worden gezien als een objectief te meten gegeven, bijvoorbeeld door bandopnamen te beoordelen aan de hand van de definitie van Wessel [169] of vanuit de perceptie van ouders, waarbij de ouders bepalen of het huilen voor hen al dan niet abnormaal is [94].
De verpleegkundige definitie van excessief huilen luidt: “een toestand waarin een op het oog gezonde baby perioden van veel huilen, jengelen en prikkelbaarheid laat zien, gedurende een aantal uren per dag en verscheidene dagen per week, waarbij de ouders vragen hebben en niet weten om te gaan met het huilgedrag van de baby” [27]. In de literatuur en door ouders en zorgverleners wordt vaak gesproken over koliek ofwel darmkrampjes om excessief huilen aan te duiden. Ouders en zorgverleners gaan er vaak vanuit dat er een somatische oorzaak is voor het vele huilen van zuigelingen. Dit komt tot uiting in de synoniemen voor excessief huilen zoals “krampjes” en “infantile colic”. Het vaak aanvalsgewijs huilen en het optrekken van de beentjes voeden deze gedachte.
Wanneer ouders aangeven dat hun baby veel huilt, is er in ieder geval sprake van een zorgvraag. Nadere anamnese en diagnostiek zijn dan nodig om de vraag van de ouders te begrijpen, de ernst van het huilen vast te stellen en in samenspraak met hen eventueel een passende keuze te maken uit de hulpmogelijkheden. Dit kan ook het moment zijn waarop de zorgverlener in een gesprek de autonomie van de ouders en het kind versterkt en de ouders handvatten biedt die nodig zijn voor gezonde onderlinge relaties. Door ouders hierin te versterken kan worden voorkomen dat ouders en kind in een vicieuze cirkel van negatief gedrag terechtkomen. Tijdens dit gesprek staan ouders en kind centraal. De zorgverlener kan een nieuw perspectief bieden waardoor de ouder zijn blik op zichzelf en op de baby kan verbreden en verdiepen. Het vinden van een troosthouding kan onzekerheid van ouders verminderen. Hanteringsadviezen en de principes van de video home training kunnen hierbij helpen en aangeleerd worden door het JGZ-team, waarbij deze kennis veelal al aanwezig is.
Wanneer het huilen wordt bijgehouden in een 24-uurs dagboek blijkt slechts in een derde van de gevallen dat de eerder gerapporteerde huilduur van drie uur wordt overschreden (Brugman and others 1999; [144]). Kennelijk tellen de minuten en uren dat de baby huilt zwaar voor ouders. Nadat een medische oorzaak is uitgesloten, is het in principe niet nodig om een grens te trekken bij een bepaalde hoeveelheid huilen om voor ondersteuning in aanmerking te komen. Iedere ouder die zorgen heeft over het huilen van de baby dient serieus te worden genomen.
2.2 Prevalentie
In internationaal onderzoek is een ruime variatie van 5 tot 19% gevonden in de prevalentie van excessief huilen, afhankelijk van het gebruikte onderzoeksdesign en de methodologie [100]. Consensus neemt toe over het idee dat de baby’s die veel huilen de bovenlaag vertegenwoordigen in de normale verdeling van huilen [6]; [171].
Excessief huilen komt voor bij 5 tot 40% van de baby’s in geïndustrialiseerde samenlevingen [141], afhankelijk van hoe excessief huilen wordt gedefinieerd. Bij slechts een zeer klein percentage (minder dan 5%) van de baby’s die veel huilen wordt een lichamelijke aandoening gevonden die het vele huilen kan verklaren [60]; [184].
Nederlandse ouders rapporteren dat 8,6 tot 13% van de zuigelingen in de voorafgaande week tenminste 1 dag meer dan 3 uur heeft gehuild (Brugman and others 1999; [144]). Uit twee Nederlandse onderzoeken blijkt dat van de baby’s die volgens de rapportage van de ouders meer dan 3 uur per dag huilen, na invulling van een 24-uurs dagboek 32 tot 39% overblijft (Brugman and others 1999; [144]). Moeders in Nederland melden over hun eerste kind vaker excessief en veel huilen, dan moeders over volgende kinderen rapporteren [167].
2.3 Functies van huilen en hypothesen over de oorsprong van excessief huilen
Er is onvoldoende bekend over de oorzaken van excessief huilen bij baby’s. In deze subsectie worden in de samenvatting van de literatuur de theorieën over de functies van het huilen, zoals ontwikkeld in de gedragsweten schappen, besproken. Daarnaast komen hypothesen aan de orde over de oorsprong van excessief huilen.
Samenvatting literatuur: Er bestaat geen consensus over de functies van excessief huilen. Het overzicht toont dat huilen betekenisvol gedrag is dat een functie heeft in de wederzijdse regulatie tussen baby en ouder (Zie Model van ouder- en kindregulatie In sectie Definities en achtergrondinformatie).
Wat bekend is over de somatische oorzaken van excessief huilen wordt besproken in Oorzaken van Excessief huilen.
2.4 Oorzaken van excessief huilen
In deze subsectie worden mogelijke oorzaken van excessief huilen besproken. Theorieën over de functie van huilen en hypothesen over de oorsprong van excessief huilen zijn besproken in de subsectie Functies van huilen en hypothesen over de oorsprong van excessief huilen.
Aanbevelingen
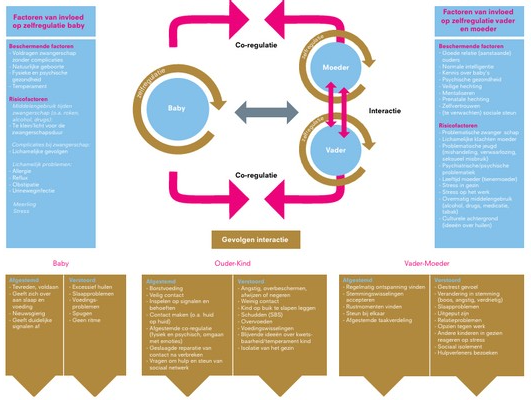
2.5 Model van ouder- en kindregulatie (risico’s en beschermende factoren)
2.6 Kosten en baten
De kosten van excessief huilen zijn substantieel. In 2001 werd voor Groot- Brittannië een bedrag berekend van 108 miljoen Amerikaanse dollars per jaar [108]. De eerstelijns zorg is in Nederland anders georganiseerd, zodat deze berekening niet te extrapoleren is naar de Nederlandse situatie. Vast staat dat excessief huilen van een zuigeling een veel voorkomend probleem is, waarvoor vaak een beroep wordt gedaan op (para)medische professionals.
Het toepassen van de beschikbare kennis, vooral bij de ouders bij wie risicofactoren voorkomen, kan kosten besparen.
Uit een kosten/baten analyse kwam naar voren dat preventieve gedragsinterventies bij zuigelingen die excessief huilen kosteneffectief zijn in tegenstelling tot preventieve educatieve interventies [108].
2.7 Verklarende woordenlijst en afkortingen
| Woord/Afkorting | Verklaring |
| Adrenocorticale stress | reactie van de hypothalamus – hypofyse – bijnier – as op een externe stressor. |
| AR | Attributief risico |
| Caseïne gehydrolyseerde melk | Hypoallergene melk die voornamelijk caseïne proteïnes bevat |
| Caching en carrying species | Zoogdieren die op het land leven worden onderscheiden in deze twee typen. Caching species verbergen hun jongen op een beschutte plek. Jongen en moeder hebben slechts zo nu en dan contact. Carrying species dragen hun jongen en hebben voortdurend fysiek contact. |
| CBCL | Child Behaviour Checklist |
| CJG | Centrum voor Jeugd en Gezin |
| Cochrane review | Een Cochrane review vormt een onafhankelijke, kwalitatief hoogstaande bron van informatie, die periodiek wordt geactualiseerd en het product is van internationale samenwerking, waardoor toegang verkregen wordt tot voor de meeste individuen weinig of niet toegankelijke internationale bronnen van informatie. Een Cochrane systematische review kan derhalve worden beschouwd als de ultieme vorm van evidence en een sleutel tot het praktiseren van evidence-based medicine. |
| Cerebral palsy | Beter bekend als cerebrale parese. Het is een bewegingsstoornis, veroorzaakt door een beschadiging of functiestoornis van de hersenen. |
| Co-regulatie | Het proces waarbij minimaal twee mensen (het kind en de ouder/ander) hun acties continu aan elkaar aanpassen, op elkaar afstemmen (Alan Fogel, Development through relationships, 1993) Bijvoorbeeld: het continu aanpassen van lichaamstaal of intonatie in interactie met de ander. Communicatie is een dynamisch proces waarin betekenis gezamenlijk gecreëerd wordt. Emoties, gedragingen en behoeften krijgen vorm en worden bijgestuurd in onderling contact. |
| Cranio-sacrale osteopathie | Het zacht manipuleren van de schedel door een osteopaat |
| Copingstrategieën | Manier waarop een persoon een probleem kan hanteren |
| Disregulatie | Verwijst naar kinderen met tekorten in verschillende domeinen (affect, voeden, motorische ontwikkeling, en aandacht) mogelijk secundair aan een centraal aangestuurde regulatie stoornis. Klinisch, tijdens het tweede halfjaar zijn ze jengelig, snel geïrriteerd, niet in staat zichzelf te kalmeren, niet opgewassen tegen verandering en over-alert. In de “zero to three classificatie” wordt verwezen naar deze groep op 4 manieren: 1. hypersensitief, 2. passief (underreactive), motorisch ongeorganiseerd/impulsief, 4 gedrag niet anders te bepalen/definiëren. |
| EPDS | Edinburgh Postnatal Depression Scale |
| Extensie en adductie ingebakerd | Met gestrekte, rechte benen ingebakerd |
| GER | Gastro-oesofageale reflux |
| Geruststellen | Ouders informeren dat (excessief) huilen gewoonlijk vanzelf afneemt bij 3-4 maanden en dat het niet wordt veroorzaakt door een ziekte of onjuist handelen door de ouders/verzorgers. |
| GHQ | General Health Questionnaire. |
| IBAIP | Infant Behavorial Assessment and Intervention Program |
| Infantile colic | Internationale term die gebruikt wordt voor de aanduiding van overmatig huilen van zuigelingen, met nadruk op buikkrampjes. |
| Intra-individualiteit | Variatie van gedrag van eenzelfde persoon. |
| Jadad schaal | Een schaal die factoren bevat die van invloed zijn op de kwaliteit van een trial. De schaal bevat drie items: was de studie gerandomiseerd (0-2), was de studie dubbelblind (0-2), is er een beschrijving van het aantal gevallen dat uit de studie is gevallen/gestapt (0-1)? |
| K-VHT | Kortdurende video hometraining |
| MKD | Medisch Kleuter Dagverblijf |
| MKT | Medisch KinderTehuis |
| Nervus vagus | De tiende hersenzenuw, een belangrijke sensorische zenuw van hart, longen en buikorganen. |
| Neuronale circuits | Werkzame neuronale circuits bij degene die naar het huilen luistert. |
| NJi | Nederlands Jeugdinstituut |
| Orale en tactiele hyperresponsiviteit | Gedrag waarbij iemand een snelle of heftige reactie vertoont op sensorische stimuli (oraal / tactiel) die anderen als goedaardig ervaren; wordt gekenmerkt door overdreven, negatieve, en emotionele reacties (vechten of vluchten) of terugtrekken (vluchten of bevriezen) |
| Parasympathisch zenuwstelsel | Het deel van het autonome zenuwstelsel dat de organen zodanig beïnvloedt dat het lichaam in een toestand van rust en herstel kan komen. Het parasympathische deel bevordert de assimilatie. Bij assimilatie worden de organische stoffen gevormd waaruit het lichaam bestaat. Het andere deel van het autonome zenuwstelsel is het orthosympatische zenuwstelsel. |
| Persisterend ouder/kind distress syndroom |
Verwijst naar een klinische situatie waarin de kinderen na de tweede maand geen afname vertonen in het excessieve huilen. De kinderen en gezinnen hebben een aantal at-risk kenmerken; verstoring van slaap en voeding, milde ontwikkelingsachterstanden, en organische risicofactoren. De ouders kunnen bepaalde psychosociale risicofactoren hebben: prenatale emotionele stress, psychopathologie, (onverwerkte) trauma’s en postnatale relatie conflicten. Hoewel de exacte pathogenese niet bekend is, wordt aangegeven dat de combinatie van ouders, kind en gezinsrisicofactoren de normale co-regulatie en interactieve gedragingen tussen kind en verzorgers verstoren (het intuïtieve verzorgen) (Papousek 2009). |
| POMS-R | Revised Profile of Mood States. |
| RCT |
Randomised Controlled Trial. Dit is een onderzoek waarbij de personen willekeurig (at random) worden ingedeeld in de behandel- of controlegroep. Wanneer in plaats van een controlegroep een vergelijkingsgroep wordt gebruikt, noemt men dit ook een Randomised Trial. |
| Responsiviteit, Re-activiteit en Regulatie |
Responsiviteit verwijst naar 3 concepten:
|
| SBS | Shaken Baby Syndroom |
| SEH | Spoed Eisende Hulp |
| Separation distress call | Er wordt aangenomen dat jonge kinderen fysieke scheiding van hun moeders herkennen, wat leidt tot huilen, wat stopt bij hereniging. De ‘separation distress call’ dient tot nabijheid van de moeder. |
| Simethicon | Middel dat gasvorming zou tegengaan |
| Voeding op sojabasis | Voeding met proteïnen van sojabonen, die wordt gebruikt als lactosevrije melk in geval van een lactose- of koemelkintolerantie. |
| Temperamentvolle kinderen | Verwijst naar een of meer kenmerken van kinderen die onrustig zijn, heftige reacties vertonen en onvoorspelbaarheid in het gedrag kunnen laten zien. Het is geen klinische classificatie, maar eerder een variant van normaal gedrag in de vroege ontwikkeling [9]. Het is een aanname dat dit gedrag biologisch of erfelijk is. Het is vroeg in het leven aantoonbaar en relatief stabiel in tijd en situaties, hoewel in verschillende ontwikkelingsfasen op een andere manier tot uiting komend. |
| Vagale tonus | Hartritmestoornis |
| VHT | Video hometraining |
| VIB | Video Interactie Begeleiding |
| WHO | Wereldgezondheidsorganisatie |
| Wiegvibratoren of simulatoren | Klein motortje dat onder de wieg wordt gemonteerd om door trillen de bewegingen van een auto na te bootsen, waarbij “white noise” wordt geproduceerd: het geluid van een auto die ongeveer 55 km per uur rijdt. |
| Wei gehydroliseerde melk | Hypoallergene melk gemaakt van koemelk en voornamelijk weiproteïnen bevattend. |
| Zelfredzaamheid | Het vermogen om dagelijkse algemene levensverrichtingen zelfstandig te kunnen doen. |
| Zelfregulatie | De vaardigheid om emoties, gedrag en behoeften individueel ‘in de hand te houden’ en te sturen. Bijvoorbeeld het opvangen van emoties (angst, verdriet) door het aanraken van het eigen lichaam, of door hard te gaan zuigen. Het uitstellen van een behoefte om later een beloning te krijgen getuigt van grote mate van zelfregulatie. |
3 Anticiperende voorlichting
Tijdens de reguliere zwangerschapscontroles bij verloskundige of gynaecoloog wordt niet standaard aandacht besteed aan het huilen van een baby post partum. De meeste zwangerschapscursussen besteden ook weinig aandacht aan dit onderwerp, hoewel er steeds meer initiatieven worden genomen op dit gebied. Sommige zwangerschapscursussen bieden lessen na de bevalling aan, waarin vaak wel aandacht wordt besteed aan het basale gedragsrepertoire en huilpatroon van een baby.
In deze sectie focussen wij ons op anticiperende voorlichting, dus de voorlichting vóór de geboorte en in de eerste 10 dagen na de geboorte (het kraambed).
Aanbevelingen
4 Signaleren, diagnostiek en verwijzen
Er is weinig bekend over medische en psychosociale diagnostiek die nodig is om belangrijke/ veel voorkomende oorzaken van huilen bij baby’s te onderzoeken. In deze subsectie wordt de signalering van excessief huilen besproken en de minimaal uit te voeren diagnostiek na signalering.
4.1 Stroomdiagram van de zorg bij excessief huilen
4.2 Differentiaal diagnostiek
Aangezien de definitie van excessief huilen zich beperkt tot in principe gezonde kinderen, wordt in deze richtlijn niet nader ingegaan op syndromen en ziektebeelden. Daarom is onderstaande differentiaal diagnose gebaseerd op de uitkomsten beschreven in de subsectie Oorzaken van Excessief huilen en expert opinion. Zie de Samenvatting Evidence voor de onderbouwing.
Bij ogenschijnlijk gezonde baby’s die excessief huilen, dient differentiaal diagnostiek plaats te vinden naar de volgende oorzaken:
- Pijn ten gevolge van een medisch euvel, bijvoorbeeld een oorinfectie.
- Koemelkallergie, zeker als er een positieve gezinsanamnese voor atopie is.
- Urineweginfectie, vooral bij kinderen onder de 4 maanden.
- Psychosociale problematiek (zie Hoofdstuk 6 voor de psychosociale problemen die aanwezig kunnen zijn).
Vermoeden van koemelkallergie als (mede)oorzaak voor excessief huilen is geen reden om een moeder het geven van borstvoeding te ontraden. Het is van belang het continueren van borstvoeding te bespreken.
Aanbevelingen
4.3 Signalering
Iedere ouder die zorgen heeft over het huilen van de baby verdient adequate aandacht van de zorgverleners. Ouders kunnen ten einde raad zijn. Het huilen roept bij hen heftige emotionele reacties op: ze zijn bezorgd over het lichamelijk welzijn van het kind, ze voelen zich tekortschieten, zitten in de put of zijn uitgeput door het verstoorde slaapritme.
Tijdens het consult, meestal bij de jeugdarts of -verpleegkundige, soms bij de huisarts, is er tijd nodig om het verhaal van de ouders goed in kaart te brengen en tegelijk een begin te maken met een uitgebreide anamnese en lichamelijk onderzoek van de baby. De communicatie tussen professional en ouder(s) is van groot belang, omdat ouders zich door door aandacht en bejegening gehoord en begrepen voelen.
Empathie maakt elke interventie effectiever en het bevordert het afstemmen en opvolgen van adviezen.
Anamnese
In het gesprek moet de zorgverlener het probleem zo breed mogelijk bespreken. Het
Stroomdiagram van de zorg bij excessief huilen kan hierbij leidraad zijn.
Onderwerpen die in een anamnesegesprek met de ouders aan de orde horen te komen:
- Het ervaren probleem en de gevolgen ervan voor ouders, kind en gezin
- Wat, waar, hoe, wanneer, sinds wanneer, hoe vaak, hoelang, en de gevolgen ervan?
- Hoe gaat het met voeden / contact met de baby / slapen / huilen / ritme, etc.
- Wat is de vraag (bezorgdheid) van de ouder(s) of de last die men ervaart (hoe gaat het met de ouders).
- Wat is de gemoedstoestand van moeder en vader, de wederzijdse beïnvloeding en hun verwachtingspatroon.
- Oorzaak van excessief huilen en factoren die erop van invloed zijn (achterliggende problematiek)
- Hebben de ouders een idee over de oorzaak van het excessieve huilen en over de factoren die van invloed kunnen zijn op het huilen (kind – ouders – omgeving).
- Somatische oorzaken / psychosociale problemen.
- Relevante informatie uit de voorgeschiedenis (zwangerschap/geboorte, ingrijpende gebeurtenissen, chronische stress).
- Competentie primaire opvoeder
- Inzicht in de ontwikkeling (welke verwachtingen hadden/hebben ouders).
- Kennis over de verzorging / opvoeding.
- Ervaring met eerdere kinderen.
- Verzorgings- en opvoedingsvaardigheden.
- Is het kind te troosten (kan van invloed zijn op gevoelens van onmacht).
- Opvoedingsattitude; wat vinden ouders belangrijk.
- Zelfreflectie van de ouder op het eigen handelen en het effect ervan.
- Inzicht in de behoeften van baby’s, normaal babygedrag en de problematiek rond het huilen.
- Gezinssituatie: draagkracht / draaglast
- Rol van de partner cq andere opvoeder (m.b.t. verzorging / opvoeding / ondersteuning / probleeminzicht).
- Stressvolle omstandigheden cq aanwezige risicofactoren in het gezin (zie voor voorbeeldvragen in Anamnese Ingrijpende gebeurtenissen).
- Sociaal netwerk van het gezin.
- Bezorgdheid / adviezen van anderen.
- Hoe zorgen de ouders dat ze het volhouden? Zorgen ze goed voor zichzelf?
- Relevante informatie uit de voorgeschiedenis.
- Verwachtingen / wensen van ouders
- Hebben ze (on)realistische verwachtingen en wat zouden ze anders willen?
- Wat vinden de ouders een “normale” huilduur?
- Wat is tot nu toe geprobeerd en wat was het effect?
- Welke andere zorgverleners zijn al betrokken of geraadpleegd?
Ernst, frequentie, duur en ouderperceptie bepalen met een 24-uurs dagboek
Bij huilproblematiek kan ouders worden gevraagd op diverse tijdstippen een 24-uurs dagboek in te vullen, om inzicht te krijgen in duur, frequentie en perioden van slaap, wakker zijn, huilen, gevoed en verzorgd worden. Het bijhouden van een 24-uurs dagboek, met zowel de activiteiten van de baby als de reacties van de ouders, is een hulpmiddel om ouders en zorgverlener inzicht te geven in de mate en de ernst van het huilen. Zie Voorbeeld 24-uursdagboek.
4.3.1 Anamnese Ingrijpende gebeurtenissen
Anamnese naar ingrijpende gebeurtenissen, die invloed hebben op de balans draagkracht draaglast
Met de reeds aanwezige informatie en deze aanvullende informatie, kan de verpleegkundige (opnieuw) een totale risico-inventarisatie maken.
- Zijn er de afgelopen twee jaar ingrijpende gebeurtenissen geweest in uw gezin? Het gaat om gebeurtenissen die je gebruikelijke levenspatroon kunnen veranderen (positief of negatief) De vragen 1 t/m 16 kunnen hiervoor gesteld worden.
- En welke invloed heeft dat op jullie gezin? (“niet zorgelijk” of “zorgelijk”)
| niet zorgelijk | zorgelijk | ||
| 1. | overlijden van familielid of geliefd persoon | ||
| 2. | langdurige ziekte van een gezinslid | ||
| 3. | ongeval(len) | ||
| 4. | confrontatie met geweld of criminaliteit | ||
| 5. | conflicten of ruzies buiten het gezin | ||
| 6. | conflicten of ruzies binnen het gezin | ||
| 7. | echtscheiding of langdurige afwezigheid gezinslid | ||
| 8. | uitbreiding gezin door geboorte | ||
| 9. | uitbreiding gezin door stiefouder en/of stiefkind(eren) | ||
| 10. | problemen met andere kinderen in het gezin | ||
| 11. | verhuizing of migratie | ||
| 12. | problemen met werk of werkeloosheid | ||
| 13. | problemen met geld of inkomen | ||
| 14. | problemen met drank of verslaving | ||
| 15. | psychische problemen van uzelf of partner | ||
| 16. | vlucht naar Nederland |
Vragen die gesteld kunnen worden als er ingrijpende gebeurtenissen zijn die men als “zorgelijk” ervaart:
- Op welke manier heeft u, het kind en/of het gezin last van deze ingrijpende gebeurtenis? ……………………………………………………………………………………………………… ………………………………………………………….…………………………………………..
- Waar maakt u zich op dit moment de meeste zorgen over? ……………………………………………………………………………………………………… ………………………………………………………….……….………………………………….
- Is er steun van de partner in deze situatie? 0 ja 0 nee
- Is er steun vanuit de omgeving? 0 ja 0 nee
- Heeft u of uw partner behoefte aan professionele ondersteuning of hulp? 0 ja 0 nee
- Wat zou er als eerste opgepakt moeten worden? …………………………………………………………………………………………….…………… ……………………………………………………….……………………….……………….……….
- Is er professionele hulp ingeschakeld? 0 ja 0 nee
Welke hulp? ………………………………………………………………………………..…………
Hoe loopt dit? ………………………………………………………………………………..………
Bron: “KIPPPI” Kort Instrument voor de Pedagogische en Psychologische Probleem Inventarisatie, Kousemaker (’97), Balansmodel I Bakker, NIZW (’97)
4.3.2 Voorbeeld 24-uurs dagboek
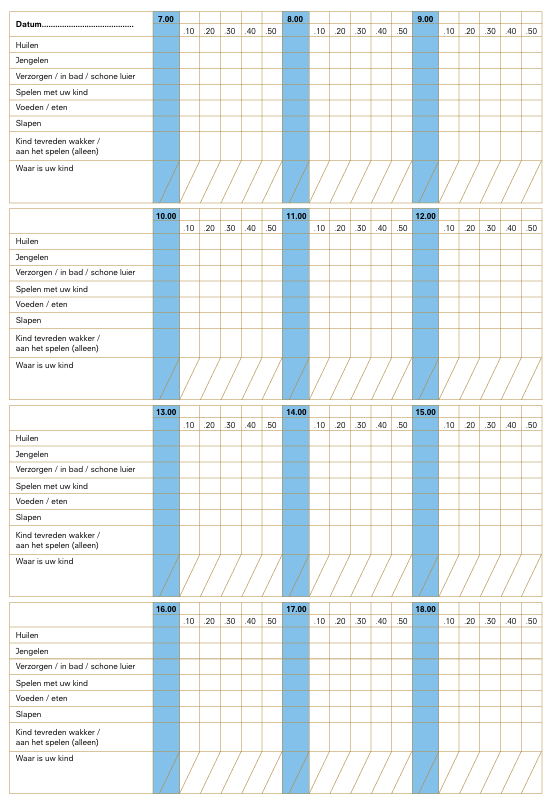
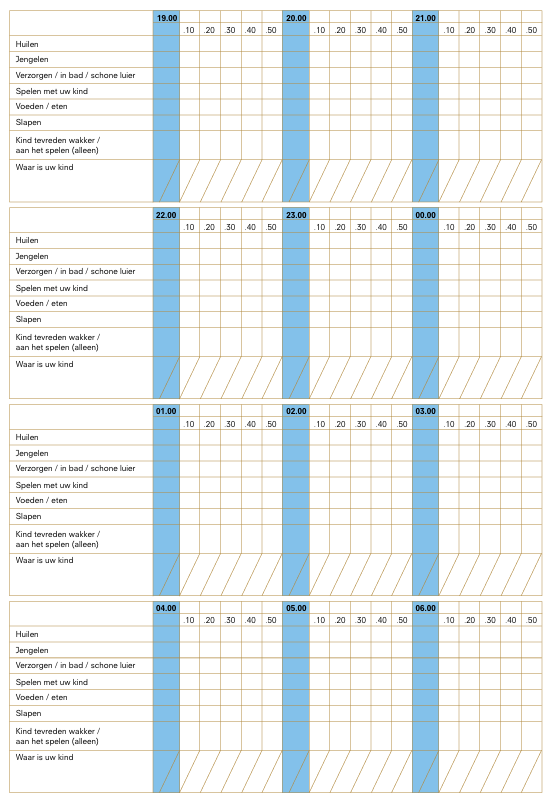
4.4 Signaleringsinstrumenten en interventies
Sommige van deze signaleringsinstrumenten en interventies zijn opgenomen in de databank effectieve interventies van het NJi, ingedeeld in universele en selectieve/geïndiceerde preventie. Bewijs voor effectiviteit ontbreekt bijna bij al deze interventies.
** programma gevalideerd, * programma getoetst, niet aanbevolen, + in validatie onderzoek, – nog niet beoordeeld in de databank effectieve interventies, — (nog) niet opgenomen in databank.
| Signaleringsinstrument | Beoordeling | Inhoud |
| Vragenlijst Screening Geweld in de zwangerschap | – | Achterhalen van mogelijke mishandeling van aanstaande moeder |
| ALPHA-NL | + | Signaleringsinstrument voor risicofactoren voor ongunstige uitkomst moeder en kind tijdens de zwangerschap |
| Child Abuse Risk Evaluation-Nederland (CARE-NL) | + | |
| Ages and stages questionnaire (ASQ-SE) | + | Screent psychische problematiek (3 mnd-5 jaar) |
| Baby-KIPPPI | + | Screent psychosociale problematiek bij jonge kinderen psychologische en pedagogische problemen bij de ouders |
| DMO protocol/Samen Starten | + | Vroegsignalering van problemen in psychosociale ontwikkeling en opvoeding bij jonge kinderen |
| Universele preventie | ||
| KDO-Kraamzorg | – | Kinderen die Opvallen in de Kraamzorg |
| Zwanger, Bevallen een Kind! | – | Zwangerschapscursus |
| Triple P (level 1,2) | + | Positief Pedagogisch Programma is een laagdrempelig en integraal programma met als doel de preventie van (ernstige) emotionele en gedragsproblemen bij kinderen door het bevorderen van competent ouderschap (een baby module is in ontwikkeling) |
| Kortdurende Video-Hometraining (K-VHT) | + | Gedragsinterventie voor ouders en kinderen van 0-4 jaar. Het betreft 8 huisbezoeken, met video-opnamen van interacties |
| DMO protocol/Samen Starten | + | Vroegsignalering van problemen in psychosociale ontwikkeling en opvoeding bij jonge kinderen |
| Regelmaat, voorspelbaarheid en prikkelreductie (met/zonder inbakeren) | + | Aanpak gericht op het ondersteunen van ouders met een baby die excessief huilt, waarbij eerst een week regelmaat, voorspelbaarheid, prikkelreductie wordt geboden en wanneer dit onvoldoende effect heeft inbakeren kan worden toegevoegd |
| Interventies | Beoordeling | Inhoud |
| Stevig Ouderschap | + | Zes preventieve huisbezoeken, afgelegd door een jeugdverpleegkundige in gezinnen met een pasgeboren kind gedurende de eerste 18 maanden. Bestemd voor gezinnen met een verhoogd risico op opvoedingsproblematiek |
| Voorzorg | + | Preventieve interventie, gericht op hoogrisico moeders, waarmee kindermishandeling of –verwaarlozing voorkomen moet worden. Tijdens het programma, dat begin ca. 5 maanden voor de geboorte en doorloopt tot het kind 24 maanden is, worden risicofactoren systematisch aangepakt, dmv huisbezoeken |
| Huilpoli’s in algemene ziekenhuizen | – | Multidisciplinair team dat zich richt op het adviseren van ouders die zich zorgen maken om hun excessief huilende baby |
| Selectieve en geïndiceerde interventie | ||
| Moeder Baby Interventie (MBI) | ** | 8 à 10 huisbezoeken met het doel de interactie tussen depressieve moeders en hun kind te verbeteren (waarschijnlijk effectief) |
| Baby Extra | – | Gericht op het voorkomen van hechtingsproblemen bij baby’s van ouders met psychiatrische – verslavingsproblemen, historie van misbruik, incest, mishandeling of verwaarlozing. (2 gesprekmodules, een tijdens zwangerschap en een in het eerste jaar na de geboorte) |
| Crisishulp bij overmatig huilen | – | Hulp aan ouders met een psychisch of psychiatrisch probleem, die moeilijkheden ondervinden in de interactie met hun baby en/of met het huilen van hun baby (bijv. MOC Kabouterhuis) in Amsterdam en/ of infantteams academische en psychiatrische ziekenhuizen) |
| IBAIP | – | voor pre- en dysmatuur geboren baby’s (dit programma ondersteunt bij vroeggeboren kinderen de afstemming tussen ouder en kind, het ondersteunt het zelf-regulerend vermogen van het kind en is gericht op het versterken van kind en ouders) |
| Jeugd-GGZ | – | vanuit oorspronkelijk psychoanalytisch perspectief het helpen van ouders met een psychisch/psychiatrisch probleem die moeilijkheden ondervinden in de interactie met hun baby en/of met het huilen van hun baby (bijv. Infant Mental Health in Amsterdam en Utrecht, Babylon: dagbehandeling in Rotterdam) |
| Vrij gevestigde beroepsgroepen | – | Behandeling voor baby’s die (excessief) huilen |
4.5 Beleid bij kwetsbare ouders en kinderen
Kwetsbare ouders krijgen het meestal niet gemakkelijker wanneer er een baby wordt geboren. Onder kwetsbare ouders wordt hier verstaan: ouders met psychische problemen/ aandoeningen, ouders met een verstandelijke beperking, asielzoekers, tienermoeders, multi-probleem gezinnen, etc. Bestaande problemen verdwijnen niet door de geboorte en het is mogelijk dat, mede door moeheid kort na de bevalling, er problemen bijkomen. Juist voor deze ouders is het belangrijk dat de zorgverlener hen tijdig ter zijde staat. De zorgverlener ’empowert’ de ouders in hun nieuwe rol.
Aanbevelingen
4.6 Randvoorwaarden
Bij het ondersteunen van ouders met excessief huilende baby’s en het gebruik van deze richtlijn staat samenwerking tussen beroepsgroepen centraal.
Bij de vroegsignalering van psychosociale problemen zijn de volgende randvoorwaarden van belang:
- Deskundige en competente professionals. Zorgverleners dienen onder meer deskundig te zijn op het gebied van normaal gedrag van baby’s en op het gebied van gedrags- en ontwikkelingsproblemen en deskundig in het gebruik van 24-uurs dagboeken en signaleringsinstrumenten.
- Zorgverleners moeten de de situatie kunnen analyseren. Het (aller)belangrijkste is de vaardigheid om een gesprek zo te voeren dat ouders zich begrepen voelen en dat zij al hun vragen en zorgen kunnen bespreken. Dat vereist respect en een luisterend oor. De juiste aanpak verruimt het inzicht van de ouders en empowert hen in de rol van ouder. Van belang is dat ouders inzicht krijgen in huilpatronen en copingstrategieën krijgen aangereikt. In overleg met hen wordt de beste manier gezocht om het huilen hanteerbaar te maken.
- Na het eerste gesprek wordt afgesproken hoe en wanneer de ouder contact kunnen opnemen met de zorgverlener (of andersom) en wordt besproken wat zij nodig hebben en verwachten.
Verder worden hier expliciet als benodigde competenties genoemd:
- observerend en analyserend vermogen, interculturele competenties en gespreksvaardigheden;
- samenwerkingsafspraken kunnen maken met partners in de jeugdketen, over overleg, communicatie via de media en verantwoordelijkheden. Verwezen wordt o.a. naar de JGZ Richtlijn Opvoedingsondersteuning.
5 Begeleiden en behandelen
5.1 Duur en follow-up van begeleiding aan gezinnen met een excessief huilende baby
Deze subsectie biedt de kennis over de begeleiding van ouders van een baby die langer dan 3 maanden excessief huilt.
Aanbevelingen
5.2 Invloed etniciteit
In de praktijk leven vragen over de prevalentie van huilen, de verwachtingen, hulpvragen, aanpak en behandelingskeuzen bij ouders met een niet-westerse achtergrond. Het is niet voldoende bekend wat de verschillen en overeenkomsten zijn met ouders met een westerse achtergrond. Literatuuronderzoek leverde niet voldoende op, vandaar dat de redactie interviews en focusgroepen heeft gehouden om meer kennis te verzamelen over deze groep ouders.
Aanbevelingen
5.3 Effectieve therapie
Voor de aanpak van excessief huilen bij baby’s (zonder onderliggende pathologie) zijn er veel mogelijkheden. De effecten van deze therapieën zijn niet altijd goed bekend. In Nederland zijn veel methoden/strategiën om toch steun te bieden. Iedereen doet zijn best handvatten te vinden. Normalilter worden deze niet besproken in een evidence based richtlijn. Echter het niet bespreken zal in het veld veel vragen oproepen. Daarom heeft de redactie besloten ze toch te bespreken in de wetenschap dat deze subsectie meer inventariseert dan dat het aanbevelingen of richtlijnen geeft. Over therapieën zijn drie uitgangsvragen opgesteld.
Aanbevelingen
5.3.1 Voorlichting
Als de jeugdverpleegkundige ook overtuigd is dat het gaat om excessief huilen – dus als een lichamelijke verklaring in redelijkheid is uitgesloten – is de volgende stap het uitleggen dat het vaak gaat om een huilpatroon dat geleidelijk toeneemt, maar meestal vanzelf weer ophoudt: de meeste kinderen gaan tussen 3-4 maanden minder huilen. Het is verstandig daar aan toe te voegen dat die periode soms erg lang kan aanvoelen en zwaar kan zijn voor ouders en baby (en voor eventuele broertjes en zusjes) en dat het huilen kan samenhangen met oververmoeidheid van het kind en de ouders.
De jeugdverpleegkundige wijst er expliciet op dat het kind lichamelijk meestal niets mankeert en hoe dat is te zien (bijvoorbeeld: de baby groeit goed en is tussen de huilbuien door aanspreekbaar in het contact). Dit is belangrijk omdat veel ouders denken dat onderliggend lijden of een ziekte een rol speelt. Daarnaast is het belangrijk ouders uit te leggen hoe stress zowel ouders als de baby kan beïnvloeden. Een baby die om enige reden (ziekte, moeheid) uit balans is, kan meer huilen of meer zorg “vragen” en daardoor de ouder(s) uit evenwicht brengen, wat weer invloed heeft op de baby, etc. Ouders die uit balans zijn (ziekte, slecht geslapen, somber), kunnen op hun beurt het gedrag van de baby (waaronder het huilen) beïnvloeden (zie bijlage 2). Ouders en baby kunnen in een vicieuze cirkel terechtkomen. Als het ouders na deze uitleg en met ondersteuning niet lukt deze cirkel te doorbreken, kunnen andere zorgverleners worden geconsulteerd, die zich kunnen richten op de gevolgen van de verstoorde interactiepatronen in het gezin. Kenmerkend voor het probleem is dat ouders nogal veel uiteenlopende, vaak tegenstrijdige adviezen krijgen van zowel leken als van ‘deskundigen’. Ouders weten daardoor vaak niet meer wat ze moeten doen. Informeer ouders over de mogelijkheden van hulp en de werkzaamheid ervan. Adviseer ouders tevens om een zorgverlener in wie zij vertrouwen hebben, diens adviezen te volgen en al het andere naast zich neer te leggen.
Het is van groot belang de ouders actief te volgen of hen te vragen terug te komen, ook als het goed gaat. Bedenk dat steun en medeleven vaak belangrijker zijn dan de interventies zelf.
5.3.2 Mogelijkheden om hulp in te zetten
Als het excessief huilen ondanks behandeling en begeleiding voortduurt, kan de situatie opnieuw worden bekeken of wordt een andere zorgverlener geconsulteerd. De geraadpleegde zorgverlener wordt in overleg met de ouders gekozen en biedt maatwerk. De mogelijkheden zijn afhankelijk van beschikbare disciplines in de regio. Dit kunnen zijn:
- Kinderfysiotherapeut, bijvoorbeeld bij orale en tactiele hyperresponsiviteit;
- Huisarts, vanwege zijn expertise en band met het gezin;
- Maatschappelijk werk, bijvoorbeeld bij opeenstapeling van problemen, die stressverhogend zijn voor ouders en kind;
- Lactatiekundige, bijvoorbeeld bij slecht drinken aan de borst;
- Logopedist, bijvoorbeeld bij slikproblemen;
- (Kinder)diëtist; bijvoorbeeld bij voedingsproblemen;
- Medische kinderdagverblijf (babygroepen), bijvoorbeeld bij multi-probleem gezinnen;
- Neonatoloog/kinderarts, bijvoorbeeld om specifieke medische oorzaak uit te sluiten;
- Pedagoog, kinder- en jeugdpsycholoog (o.a. Centrum voor Jeugd en Gezin, Bureau Jeugdzorg of Jeugd GGZ), bijvoorbeeld voor Video Interactie Begeleiding;
- GGZ, GZ-psycholoog, klinisch psycholoog, psychiater, bijvoorbeeld voor stressreductietechnieken of cognitieve gedragstherapie;
- GZ-psychologen en klinisch psychologen die gespecialiseerd zijn in de Infant Mental Health (en ingeschreven zijn in het DAIMH-register van infant mental health specialisten) (bijvoorbeeld vijfgesprekkenmodel);
- Verslavingszorg, bijvoorbeeld voor ouders die alcohol- of drugsverslaafd zijn;
- AMK, Raad voor de Kinderbescherming, bijvoorbeeld bij verwaarlozing/mishandeling.
Wanneer excessief huilen aanhoudt en/of ouders bezorgd blijven om de emotionele ontwikkeling van hun kind of om de relatie met hun kind, dan is het wenselijk dat een psycholoog/psychotherapeut geconsulteerd worden.
Zie ook Stroomdiagram van de zorg bij Excessief huilen en de sectie Samenwerken
5.4 Inbakeren
In de aanpak van excessief huilen kan, als regelmaat, voorspelbaarheid en prikkelreductie onvoldoende effect hebben, inbakeren worden overwogen. Het inbakeren gaat dan samen met regelmaat, voorspelbaarheid en prikkelreductie.
Voordat inbakeren wordt toegepast, is het van belang de mogelijk nadelige effecten onder de aandacht van de ouders te brengen. Zij moeten de beperkingen en risico’s kennen (zie ook de Subsectie Effectieve therapie). Alleen al daarom is de werkgroep van mening dat inbakeren nooit mag plaatsvinden zonder begeleiding door een zorgverlener die scholing heeft gevolgd over inbakeren.
De nadelen van inbakeren hangen vooral samen met verkeerd gebruik van de methode, zoals het te strak inwikkelen van de benen, het inbakeren in de kraamtijd, het op de buik neerleggen of te laat ontbakeren waardoor een kind ingebakerd naar de buik kan draaien. Delen uit de voormalige JGZ Richtlijn Excessief huilen zijn toegevoegd aan de toolkit, want wanneer ouders toch kiezen voor inbakeren, dan dient dit veilig te gebeuren en moeten werkers in het veld goed geïnformeerd zijn. Informatie aan het veld is enerzijds nodig om wildgroei van inbakeren te voorkomen en anderzijds om veiligheid van kinderen te waarborgen.
Inbakeren moet samengaan met adviezen over slaappositie, de manier waarop het gebeurt (hoofdje vrij houden), de hoeveelheid (extra) beddengoed, en de strakheid waarin de doeken de benen, de ribbenkast en de heupen omsluiten [21].
Een traditionele gewoonte als inbakeren kan niet zomaar worden toegepast in een Westerse samenleving, waar de huizen geïsoleerd zijn en heel ander beddengoed wordt gebruikt. Etnische groepen die hun gewoonten meebrengen, waaronder inbakeren, moeten goed worden geïnformeerd over de hier vigerende omstandigheden. Van de Turkse en Marokkaanse ouders in Nederland is 80% zelf als kind ingebakerd geweest. In 1999 werd 15% van de Turkse en 20% van de Marokkaanse kinderen ingebakerd, terwijl dit bij 6% van de Nederlandse baby’s gebeurde [143].
Uit observaties en de klinische praktijk is bekend dat ouders het inbakeren soms verkeerd toepassen, bijvoorbeeld door de benen strak in te wikkelen. Het risico op wiegendood neemt toe als een baby ingebakerd op hun buik belandt of de doeken voor het gezicht krijgt. In rugligging lijkt inbakeren vooralsnog beschermend te zijn voor wiegendood, maar hiernaar is meer onderzoek nodig.
Prematuren kunnen gebaat zijn bij inbakeren, maar de techniek zal anders zijn dan bij voldragen baby’s.
Onderzoek is verricht naar andere manieren van het belemmeren van de bewegingen van baby’s, bijvoorbeeld stevig instoppen van het beddengoed. Dit is in het onderzoek van Van Sleuwen gebeurd bij die baby’s die niet werden ingebakerd. Zoals eerder beschreven, was het verschil in effect tussen ’ inbakeren en niet inbakeren op het huilen klein en werd dat alleen gevonden bij baby’s tussen 2 weken en 7 weken oud. Stevig instoppen lijkt minder risico’s met zich mee te brengen dan inbakeren, kan ook van invloed zijn op huil- en slaapgedrag en is daarom eerder te verkiezen.
Voordelen van toepassing in de praktijk vergen voortgaand onderzoek. Scholing en informatieoverdracht aan zorgverleners en ouders zijn onontbeerlijk.
Algemene adviezen rond inbakeren
Het verdient aanbeveling zorgverleners te informeren over onderstaande indicaties en contra-indicaties voor inbakeren. Alleen zorgverleners die scholing hebben gevolgd over inbakeren kunnen ouders assisteren bij het inbakeren. Deze zorgverleners dienen over basiskennis te beschikken over borstvoeding, wiegendood, dysplastische heupontwikkeling, slaap, huilen, co- en zelfregulatie en de sociaal-emotionele en gedragsmatige ontwikkeling van baby’s.
Het verdient aanbeveling dat een baby alleen mag worden ingebakerd als hij/zij grondig is onderzocht door de arts JGZ, huisarts, of in bijzondere gevallen, de kinderarts. Het verdient aanbeveling scholingsprogramma’s voor de gehele keten op te zetten – met aandacht voor bovengenoemde facetten.
Gezonde baby’s van moeders en vaders die zelf geen psychopathologie hebben, kunnen worden ingebakerd als de gebruikelijke zorg geen of weinig effect heeft.
Ouders kunnen het meest effectief geïnformeerd worden als alle zorgverleners achter de voorgestelde aanpak staan (breed: over (excessief) huilen, specifiek: over inbakeren). De opleidingen van alle ketenpartners zouden daarop gerichte scholing moeten aanbieden. De zorgverleners dienen op de hoogte te zijn van de actuele wetenschappelijke kennis over inbakeren, zoals beschreven in deze richtlijn (zie de subsectie Effectieve therapie).
De zorgverleners dienen op de hoogte te zijn van de samenhang tussen rust en voorspelbaarheid en huilen, en hoe inbakeren hierbinnen gepositioneerd is.
De zorgverleners die ouders begeleiden die borstvoeding (willen) geven, dienen de samenhang tussen rust en voorspelbaarheid en huilen te kennen, weten hoe inbakeren hierbinnen gepositioneerd is en welke aanpak borstvoeding het meest stimuleert.
De materialen die instellingen gebruiken om ouders te steunen, dienen gebaseerd te zijn op de huidige kennis, en kunnen naar eigen inzicht door de instelling worden gekozen.
Methode van inbakeren
In het Nederlandse onderzoek is gebruik gemaakt van de methode van inbakeren met twee doeken, zoals beschreven staat in het boekje “Inbakeren brengt rust” [21] In de praktijk worden ook kant en klare inbakerdoeken gebruikt (www.veiligslapen.info). Door twee doeken te gebruiken wordt het kind van schouders tot tenen zodanig begrensd, dat zijn lichaamsbewegingen worden beperkt. Het onwillekeurige gemaai van armen en benen wordt bij de grens van de doeken gestopt. De voortdurende zelfstimulering waardoor het kind zichzelf uit de slaap houdt, wordt hierdoor tegengegaan. Het kind kan zich nu gemakkelijker aan de slaap overgeven. Het inbakeren moet worden gezien als een tijdelijk hulpmiddel om op eigen kracht te leren inslapen en doorslapen. Het inbakeren gebeurt tijdens alle slaapmomenten. Als het kind wakker is worden geen doeken gebruikt.
Voordat daadwerkelijk tot inbakeren wordt overgegaan, moet de baby door een jeugdarts onderzocht zijn. Deze arts dient somatische oorzaken voor het huilen te onderzoeken en contra-indicaties voor inbakeren uit te sluiten. Uiteraard moet honger door te weinig borstvoeding als oorzaak van huilen uitgesloten zijn. In andere gevallen moet de huisarts of kinderarts het vooronderzoek verrichten.
Kraamperiode
Tijdens de kraamtijd wordt niet ingebakerd. Ouders moeten de kans krijgen hun kind goed te observeren en te leren kennen. Dat bevordert de interactie tussen ouder en kind. Vooral in de eerste weken is het van belang dat ouders de signalen van honger leren herkennen bij hun kind. ‘Wikkelen’ van motorisch onrustige baby’s wordt wel toegepast in de kraamtijd. Er wordt dan een ‘benendoek’ gebruikt, of een zogenaamd ‘rokje’. Een baby wordt ook wel in een doek gewikkeld. Het effect hiervan is niet wetenschappelijk aangetoond.
Belangrijk is dat het hoofdje vrij is. De Stichting Wiegendood raadt af om een voldragen baby in de wieg te leggen met een zogenaamde badcape met capuchon. Een voldragen baby moet de warmte kunnen reguleren via zijn hoofdje, dat onbedekt moet zijn.
Contra-indicaties
- Verschijnselen van mogelijke heupdysplasie
- Aangetoonde of behandelde heupdysplasie
- Koorts
- De eerste 24 uur na een vaccinatie (in verband met reacties)
- Ernstige luchtweginfecties (een kind moet goed kunnen hoesten)
- Structurele zuigelingenscoliose, d.w.z. een scoliose die aanwezig blijft bij passief bewegen van de wervelkolom. (NB: De asymmetrische houding die we zien bij een voorkeurshouding van het hoofd, verdwijnt vrijwel altijd bij passief bewegen van de wervelkolom; zo niet, dan is nader onderzoek noodzakelijk).
Bijzondere omstandigheden
In de volgende bijzondere omstandigheden kan inbakeren alleen plaatsvinden na overleg met en toestemming van de jeugdarts, huisarts of specialist:
- Bij een verhoogd risico op dysplastische heupontwikkeling (bv. als dit voorkomt bij familie in de 1e of 2e graad of als het kind in stuitligging heeft gelegen tijdens de laatste drie maanden van de zwangerschap), ook wanneer er bij het lichamelijk onderzoek geen afwijkingen zijn geconstateerd.
- Bij kinderen die veel spugen of bij wie de voeding terug komt. Wanneer het spugen een gevolg is van de onrust, kan inbakeren wel worden toegepast. Het kan het spugen zelfs doen verminderen. Heeft het spugen een andere oorzaak, dan moet inbakeren achterwege blijven.
- Bij kinderen met eczeem. Onrust en slaaptekort ontstaan door de jeuk en het krabben bij eczeem. Inbakeren maakt krabben onmogelijk. De kinderen komen dan weer aan hun slaap toe en het eczeem wordt mogelijk rustiger. In het algemeen kan bij droog eczeem worden ingebakerd, maar niet bij nat eczeem;
- Bij kinderen met luchtwegproblemen (zoals benauwdheid of BPD).
- Bij kinderen met neurologische afwijkingen.
- Bij kinderen van drugsverslaafde moeders.
- Bij pre- en dysmatuur geboren zuigelingen. Zij slapen vaak aanmerkelijk rustiger als ze in foetushouding in een omslagdoek worden gewikkeld. In het ziekenhuis kunnen deze kinderen eventueel onder toezicht van verpleegkundigen in zijligging liggen. Thuis kunnen ze ook in een omslagdoek te slapen worden gelegd, maar dan altijd in rugligging. Hierbij dient er op gelet te worden dat de doek niet kan opstropen tot voor het gezicht. Bij blijvende onrust kan de stevige begrenzing van inbakerdoeken nodig zijn.
Het effect van inbakeren
Wanneer op de juiste wijze wordt ingebakerd moet er na 2 tot 3 dagen resultaat zichtbaar zijn. Vanwege het beklijven van het nieuwe gedrag verdient het de voorkeur om ongeveer zes weken achter elkaar in te bakeren gedurende alle slaapjes. De baby heeft dan de tijd om te wennen aan de regelmaat in het patroon. Stopt men te snel, dan bereikt men het tegenovergestelde effect. Uit de ervaring die is opgedaan met inbakeren in Nederland, voordat het onderzoek daarnaar van start ging, blijkt dat zuigelingen gemiddeld ongeveer drie maanden werden ingebakerd [17].
Als er na 3 dagen geen afname is van het huilen of zelfs toename, en het kind daardoor minder slaapt en nog vermoeider wordt, moet het inbakeren worden gestopt. Dan blijft de regelmaat over. Wanneer ook dit geen verbetering te zien geeft, moet op korte termijn een afspraak gemaakt met de jeugdarts.
Leeftijd
Inbakeren kan in de leeftijd tussen 1 week en 6 maanden. Vanaf de vierde maand mag niet meer worden begonnen, omdat het inbakeren voor de 6e maand moet zijn afgebouwd in verband met de toenemende kans op draaien naar de buik.
Bij kinderen in de leeftijd van 1-7 weken kan inbakeren worden toegevoegd aan de advisering van regelmaat, voorspelbaarheid en prikkelreductie, wanneer die na 5-7 dagen niet voldoende effect hebben.
Bij kinderen in de leeftijd van 8-13 weken oud heeft regelmaat, voorspelbaarheid en prikkelreductie het meeste effect. Het is nuttig om bij deze leeftijdscategorie terughoudend te zijn met inbakeren en veel aandacht te besteden aan het bevorderen van regelmaat, voorspelbaarheid en prikkelreductie. Wanneer dit niet tot het gewenste effect leidt, kan inbakeren toegevoegd worden.
De heupontwikkeling in de eerste zes levensmaanden
Een kind jonger dan zes maanden moet voldoende ruimte hebben om de benen in de doeken te kunnen strekken en in opgetrokken stand te kunnen spreiden. Dat is nodig voor de ontwikkeling van de heupen.
Het voorkómen van naar de buik draaien
Op de leeftijd van 6 maanden moet het inbakeren zijn afgebouwd in verband met het toenemend vermogen om naar de buik te gaan draaien. Wanneer een kind eerder in staat is in de doeken naar de buik te draaien dient direct gestopt te worden met inbakeren. In uitzonderlijke situaties waarbij om specifieke redenen op de leeftijd van 6 maanden nog niet is afgebouwd, is het noodzakelijk om de benen strakker te omwikkelen om draaien naar de buik te verhinderen. De kans dat strakke doeken op deze leeftijd de heupontwikkeling belemmeren is klein.
Warmtestuwing in relatie tot wiegendood
Een dekbed verhoogt de kans op wiegendood, vooral als een baby er met zijn hoofd onder terechtkomt. Dekbedden worden dan ook ten zeerste ontraden. Voor een ingebakerd kind zijn zij uit den boze. Een ingebakerde baby is niet in staat een dekbed van zich af te slaan. Een ingebakerd kind mag het, zoals trouwens elk ander kind, niet te warm hebben. Er mag niet worden ingebakerd bij koorts of te verwachten koorts na vaccinatie.
Afbouwen van het inbakeren
Voor het wennen aan de nieuwe regelmaat en het ontwikkelen van een eigen stabiel slaap/waakritme is 1-2 weken nodig en voor het beklijven nog eens zes weken. Dit betekent dat er na ongeveer 7-8 weken na de start begonnen dient te worden met afbouwen, maar in ieder geval op de leeftijd van 4 maanden, zodat uiterlijk voor de 6e maand het inbakeren is afgebouwd. Door tijdig af te bouwen wordt tevens voorkomen dat de baby gewend raakt aan de doeken.
Bij het afbouwen is het van belang om regelmaat en eenduidigheid in handelen strikt toe te passen. Door deze herkenning kan de baby zich gemakkelijker overgeven aan het niet ingebakerd slapen. Met afbouwen kan het best worden begonnen op rustige dagen.
Met een strak ondergestopte deken kan de grens worden verlegd. Het ritueel van het naar bed brengen, moet zoveel mogelijk hetzelfde blijven. De plek van de verzorging voor het slapengaan moet niet veranderd worden. Afbouwen kan stapsgewijs of in één keer door de doeken te vervangen door een passende trappelzak (zie voor beschrijving “Inbakeren brengt rust” [21].
Omdat er 7-8 weken nodig zijn om de nieuwe methode te laten beklijven wordt er vanaf de leeftijd van 4 maanden niet meer met inbakeren begonnen. In verband met de toenemende kans op draaien naar de buik moet het inbakeren op de leeftijd van zes maanden zijn afgebouwd.
5.5 Gevolgen: verstoorde interactie
5.5.1 Interactie bij excessief huilen
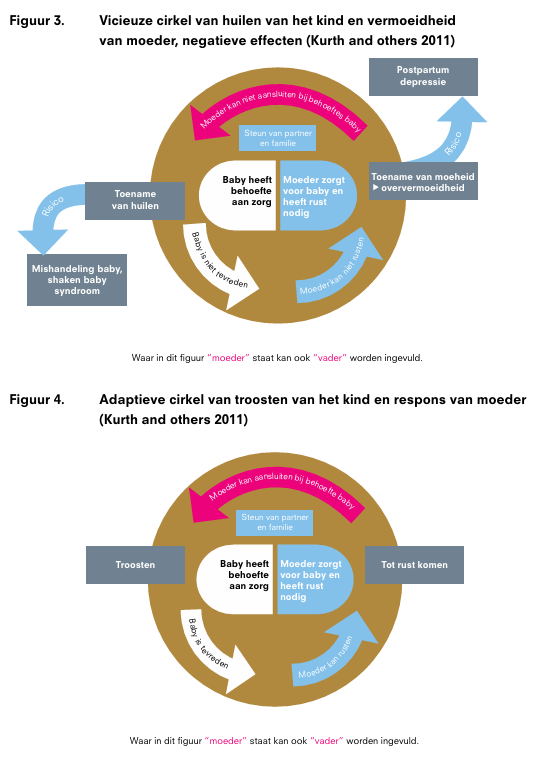
5.5.2 Gevolgen voor baby’s die excessief huilen vóór en na de leeftijd van 3 maanden
Excessief huilen neemt, evenals het “gewone” huilen, bij de meeste kinderen af na de derde maand. Soms gebeurt dit niet, wat kan leiden tot een aanhoudende verstoorde interactie tussen ouders en kind en/of andere problemen op medisch of psychosociaal vlak.
In deze subsectie wordt kennis gebundeld die een leidraad kan bieden voor de begeleiding van kind en ouders in een dergelijke situatie.
Aanbevelingen
5.5.3 Psychosociale problemen (kindermishandeling)
Excessief huilen kan veel stress veroorzaken en ouders tot wanhoop drijven. Het excessieve huilen kan leiden tot verstoorde interactiepatronen en gevoelens van onzekerheid. Excessief huilen kan ongewenst gedrag uitlokken, zoals kindermishandeling (Shaken Baby Syndroom) met soms de dood als gevolg. Op een ander vlak kan excessief huilen leiden tot sociaalmaatschappelijke problemen, zoals arbeidsverzuim. Spanning en stress bij ouders en anderen in hun omgeving kan ook van invloed zijn op het huilen van het kind. Er kan sprake zijn van wederzijdse beïnvloeding; psychosociale en maatschappelijke factoren kunnen zowel oorzaak als gevolg zijn van het huilen.
Aanbevelingen
6 Samenwerken
Een groot aantal zorgveleners en instanties hebben bemoeienis met de zorg voor excessief huilende zuigelingen. Zij vervullen achtereenvolgens of gelijktijdig een rol in de prenatale periode, rond de bevalling en in de zuigelingenperiode.
Volgens de Raad voor de Volksgezondheid & Zorg is ketenzorg “een samenhangend geheel van doelgerichte en planmatige activiteiten en/of maatregelen gericht op een specifieke patiëntencategorie, in de tijd gefaseerd” [126]. Kenmerkend voor ketenzorg is het samenwerken van partijen die zowel zelfstandig als afhankelijk van elkaar functioneren, en samenhangende handelingen uitvoeren, gericht op een gemeenschappelijk doel dat de afzonderlijke actoren niet op eigen kracht kunnen bereiken [135].
Bij het organiseren van ketenzorg rond ‘kinderen die excessief huilen’ moeten naast zorgverleners in de nulde-, eerste-, tweede- en derdelijnszorg en de controlezorg ook de achterliggende organisaties en de niet zorggerelateerde partners worden betrokken. Per regio kunnen deze in aard en aantal verschillen. Zie Tabel 1 in Ketenpartners voor de betrokken ketenpartners.
6.1 Ketenpartners
Tabel 1. Ketenpartners betrokken bij de preventie, signalering en interventie rond excessief huilende baby’s.
| Eerste lijn | Tweede en derde lijn | Overig |
|
|
|
6.2 Optimale samenwerking
Aanbevelingen
6.2.1 Bestaande samenwerking
Hieronder wordt de bestaande situatie van samenwerking in de zorgketen geschetst voor de onderdelen die bemoeienis hebben met excessief huilen. Betere samenwerking is gewenst. De huidige activiteiten op het gebied van preventie/signalering en behandeling van excessief huilende zuigelingen door ketenpartners in Nederland, worden in deze paragraaf beschreven.
Beschrijving van effectieve en veelbelovende programma’s en behandelingen zijn opgenomen in de subsectie Effectieve Therapie.
6.2.2 Beschrijving van de zorgketen
Preconceptiezorg en zwangerschapsbegeleiding, prenatale en perinatale voorlichting
De verantwoordelijkheid voor pre- en perinatale voorlichting ligt bij gemeenten. Sinds 2009 zijn de financiële middelen voor ‘Prenatale zorg’ uit de AWBZ toegevoegd aan de brede doeluitkering Centra voor Jeugd en Gezin (CJG) (Circulaire van minister Rouvoet aan de colleges van B&W van gemeenten, 9 januari 2008). Prenatale voorlichting is daarmee onderdeel geworden van het gemeentelijk jeugdbeleid en nadrukkelijk gekoppeld aan de CJG’s. Gemeenten zijn sinds 2011 verantwoordelijkheid voor de Jeugdzorg. De CJG’s hebben daarin de centrale rol.
De eerste schakel in de ketenzorg voor een gezonde ontwikkeling van foetus en baby (inclusief preventie van excessief huilen) betreft preconceptiezorg, in de vorm van kinderwensspreekuren. Die worden geboden door verloskundigen, huisartsen en gynaecologen. Mannen en vrouwen met een kinderwens wordt informatie en advies geboden, bijvoorbeeld over het stoppen met anticonceptie, vruchtbaarheid en het slikken van foliumzuur, over gezonde voeding, roken, alcohol en medicijngebruik. De gezondheid en leefstijl van zowel mannen als vrouwen is van invloed op een gezonde zwangerschap.
Begeleiding tijdens zwangerschap en bevalling wordt geboden door verloskundigen (eerstelijns- of tweedelijnszorg) en gynaecologen (tweedelijnszorg). Regionaal zijn er verschillen in de betrokkenheid van verloskundigen, afhankelijk van de keuze van de gemeente om al dan niet meer dan het ‘basismodel CJG’ te bieden.
Prenatale voorlichting wordt thans (onder verantwoordelijkheid van de gemeenten) aangeboden door thuiszorgorganisaties, kraamzorgorganisaties of andere zorgorganisaties. Verloskundigen en gynaecologen geven voorlichting tijdens prenatale consulten en groepsbijeenkomsten. Daarnaast maken (aanstaande) ouders gebruik van diverse professionele bronnen van informatie over zwangerschap, bevallen en zorg voor de baby:
- via internet (o.a. Centering pregnancy: Centeringhealthcare.nl, Zwangerwijzer.nl, Veiligslapen.info),
- foldermateriaal (o.a. van de KNOV en het Voedingscentrum)
- cursussen en themabijeenkomsten (o.a. zwangerschapsgymnastiek met voorlichting & oefeningen, en aanstaande oudercursus).
Voorlichting en preventieve ondersteuning verlopen in sommige (risico)gevallen ook via prenatale huisbezoeken door verloskundigen en/of jeugdverpleegkundigen. Na de bevalling bieden bovengenoemde organisaties postnatale gymnastiek, themabijeenkomsten, en in mindere mate een combinatie van postnatale gymnastiek en gespreksgroepen.
Professionals die betrokken zijn bij prenatale voorlichting zijn: verloskundigen, gynaecologen, kraamverzorgenden, zwangerschapsfysiotherapeuten (Mensendieck- en Cesar Oefentherapeuten) en in sommige gevallen ook jeugdverpleegkundigen en pedagogen. In veel gemeenten worden themabijeenkomsten over borstvoeding door lactatiekundigen geboden. Al tijdens de zwangerschap worden soms (nog niet systematisch) problemen gesignaleerd in gezinnen. Signalering van problemen bij aanstaande ouders vormt veelal geen onderdeel van zwangerschapscursussen. Onder andere in de Amsterdamse cursus “Zwanger, Bevallen, een Kind!” is dit wel opgenomen.
Trainingen “vroegsignalering voor verloskundigen en voor kraamverzorgenden” zijn in ontwikkeling evenals screeningslijsten, zoals Vragenlijst Screening Geweld in de Zwangerschap en de ALPHA-NL (signaleringsinstrument voor risicofactoren voor ongunstige opgroei- en opvoedomstandigheden tijdens de zwangerschap). Lokaal zijn diverse manieren van overdracht geregeld tussen verloskundigen/kraamverzorgenden en jeugdverpleegkundigen. Een landelijk overdrachtsprotocol is in ontwikkeling.
Zorg in de eerste lijn
Bij de bevalling biedt de verloskundige de eerste (specialistische) zorg, in of buiten het ziekenhuis. Soms wordt de lactatiekundige door de verloskundige of kraamverzorgende ingeschakeld. De kraamverzorgenden, die vaak 6 tot 7 uur per dag in een gezin zijn, kunnen in de voorlichting over huilen een rol spelen. Geïndiceerde kraamzorg kan worden aangevraagd en ook kan de gynaecoloog, huisarts of kinderarts bij het gezin betrokken zijn. Kraamzorg wordt geboden door particuliere instellingen en vanuit thuiszorginstellingen. Kraamverzorgenden zijn over het algemeen getraind in vroegsignalering (Vroegsignalering doe je samen, Stuurgroep Implementatie Landelijk Indicatie Protocol Kraamzorg, 2008). Bij prematuur en/of dysmatuur geboren baby’s hebben de kinderarts en -verpleegkundige een preventieve en signalerende rol, aangezien deze zuigelingen soms nog enige tijd onder hun controle blijven.
Binnen twee weken na de geboorte komt de zorg vanuit de JGZ op gang. Tot en met het 19e levensjaar duurt de zorg een team van jeugdverpleegkundige, -arts en assistenten krachtens het wettelijke Basistakenpakket.
De JGZ biedt, naast universele preventie, de volgende zorg rondom excessief huilen bij baby’s: signalering en voorlichting, en (bij een goed groeiend, gezond kind) aanpak in de vorm van regelmaat, voorspelbaarheid en prikkelreductie, video interactie begeleiding, babymassage, e.a. specifieke programma’s. Andere zorgverleners kunnen worden geconsulteerd, zoals een gedragswetenschapper of diëtist. Jeugdartsen en huisartsen kunnen ouders van baby’s die veel huilen begeleiden, nadere diagnostiek doen en behandelen of de kinderarts of andere zorgverleners consulteren.
Zorg in de tweede en derde lijn
In de meeste ziekenhuizen worden baby’s in eerste instantie alleen door de kinderarts gezien. Enkele ziekenhuizen zijn een huilbabypoli gestart: er wordt direct een tweesporenbeleid ingezet. De ouders hebben op één dag een gesprek met een gespecialiseerde verpleegkundige en een kinderarts. De verpleegkundige neemt een uitgebreid interview af, geeft voorlichting en adviezen en schakelt desgewenst overige disciplines in. Er bestaat ook de mogelijkheid van een dagopname waarbij kind en ouders en hun interactie geobserveerd kunnen worden, o.a. met Video Interactie Begeleiding (VIB).
In de meeste ziekenhuizen in Nederland worden excessief huilende baby’s opgenomen (soms via de Spoed Eisende Hulp (SEH)) als er thuis een crisissituatie is ontstaan. In deze situatie weten ouder(s) niet meer hoe om te gaan met hun ontregelde, excessief huilende baby. In veel gevallen denken ouders dat er een lichamelijke oorzaak is voor het huilen. Meestal zijn ouders en baby oververmoeid en gestresst. Ouders hebben dan al diverse gesprekken met jeugdartsen en -verpleegkundigen, huisarts en andere zorgverleners achter de rug en vaak is al van alles geprobeerd, zoals voedingswisselingen, refluxmedicatie of laxeermiddelen.
Zes ziekenhuizen hebben na een oproep van de kernredactie hun protocol voor excessief huilende baby’s opgestuurd. Hieruit blijkt dat de baby’s gedurende 5-10 dagen worden opgenomen. Ouders slapen meestal de eerste dagen thuis en nemen gedurende de opname in fasen de verzorging van hun baby weer over tot zij het vertrouwen hebben het thuis alleen of met hulp van derden te kunnen. Ouders worden tijdens de opname begeleid door een multidisciplinair team bestaande uit kinderarts, verpleegkundige, pedagogisch medewerker, psycholoog en/of maatschappelijk werker en fysiotherapeut. Video Interactie Begeleiding maakt vaak deel uit van de aanpak. Logopedist en lactatie kundige worden regelmatig in consult gevraagd. Slechts zelden wordt een duidelijke somatische oorzaak gevonden voor het huilen; meestal is er sprake van verstoorde (co) regulatie van baby en ouder(s).
In de protocollen is over het algemeen weinig terug te vinden over terugkoppeling naar de JGZ en omgekeerd lijkt er onvoldoende informatie van de JGZ naar het ziekenhuis gestuurd te worden.
De gegevensuitwisseling tussen JGZ en kindergeneeskunde over de specifieke problematiek in geval van excessief huilen wordt als onvoldoende ervaren.
Postnatale zorg in de overige vakgebieden
Vanuit een aantal medische kleuterdagverblijven wordt aan ouders van baby’s met probleemgedrag, onder wie excessief huilende baby’s, behandeling geboden. Deze hulp wordt niet door alle MKD’s geboden.
In een aantal regio’s bestaan Infant Mental Health Centra die zich specifiek richten op de problematiek van kinderen van 0 tot 3 jaar, o.a. ook op baby’s die excessief huilen of met regulatieproblemen en hun ouders.
6.2.3 Programma’s en werkwijzen
In de zorg voor gezinnen met jonge kinderen worden diverse methodieken gebruikt, waarin het signaleren, voorkomen en behandelen van excessief huilen een onderdeel is. Het NJi heeft de instrumenten, programma’s of interventies laten beoordelen door een onafhankelijke erkenningscommissie voor aanmelding bij de databank. De interventies zijn naar aanleiding van deze beoordeling ingedeeld in: bewezen effectief, waarschijnlijk bewezen effectief, goed onderbouwd en nog niet beoordeeld. Steun en aanpak van excessief huilen is in de meeste programma’s geen doel op zich, maar maakt er veelal wel deel van uit. De signaleringsinstrumenten en interventies zijn opgenomen in Bijlage 5, en te raadplegen via www.nji.nl.
6.2.4 Gewenste ketensamenwerking
Voor optimale samenwerking is het wenselijk dat alle professionals, betrokken bij de zorg en hulp voor zuigelingen van -9 maanden tot + 9 maanden en hun ouders, werken volgens een stroomschema voor toepassing van en toeleiding naar passende ondersteuning. In de subsectie Ketenzorg in Nederland is de ketensamenwerking uitgebreid beschreven.
In de JGZ/Centra voor Jeugd en Gezin wordt gewerkt met uiteenlopende programma’s. Welk programma wordt gebruikt is deels afhankelijk van wat de gemeente “inkoopt”. Dit kan leiden tot zorgverlening die niet per definitie het beste resultaat oplevert voor het kind en de ouders.
6.3 Ketenzorg in Nederland
Kinderwensspreekuren en perinatale voorlichting
Bij kinderwensspreekuren zou naast in de richtlijn genoemde onderwerpen over gezond leven, het belang van ontspanning en stressregulatie aan de orde moeten komen voor de ontwikkeling van de foetus en de psychische ontwikkeling van het kind. Het verdient aanbeveling verloskundigen op te leiden in vroegsignalering en toeleiding naar passende hulp voor aanstaande ouders met (onder andere psychische en psychiatrische) problemen. Bestaande trainingen vroegsignalering voor kraamverzorgenden, medewerkers op kinderdagverblijven en zwangerschapsdocenten ook nuttig zijn voor professionals die perinatale voorlichting geven. De deskundigheid kan up to date worden gehouden door middel van regelmatige supervisie en intervisie bijeenkomsten.
De Centra voor Jeugd en Gezin met hun preventieve WMO taken op het terrein van opvoed- en opgroeiondersteuning, hebben een belangrijke rol te vervullen in de ketensamenwerking rond voorlichting en vroegsignalering bij excessief huilen, zowel voor als na de geboorte.
Indien er tijdens de zwangerschap risicofactoren worden gesignaleerd die een gezonde ontwikkeling van de pasgeborene kunnen belemmeren, voert de zorgverlener een gesprek met de aanstaande ouders om een goed beeld te krijgen en vast te stellen welke zorg de situatie zou kunnen verbeteren (Hoofdstuk 12). Indien mogelijk draagt deze professional zorg voor directe overdracht naar hulpverlening, zoals bijvoorbeeld: maatschappelijk werk (bij werkeloosheid, geldproblemen, slechte huisvesting), hulpverlening met lage drempel (zoals bijvoorbeeld Mamakits bij psychische klachten), CJG voor algemene vragen en problemen. Is niet zomaar helder waar aanstaande ouders baat bij kunnen hebben dan neemt de professional contact op met de jeugdverpleegkundige, die een prenataal huisbezoek aflegt voor een uitgebreide anamnese. Prenataal betrokken professionals rapporteren in de landelijke overdracht naar het CJG (jeugdgezondheidszorg) over ingezette hulp en ondersteuning. De jeugdverpleegkundige meldt de vragende professional welke ondersteuning in gang is gezet. Voor een goede ketensamenwerking is het van belang dat degene die er hulp bijgehaald heeft, informatie krijgt wat er met zijn/haar toeleiding is gebeurd.
Postnatale zorg en hulpverlening
Reeds voor het eerste bezoek aan de jeugdverpleegkundige (in de meeste gevallen als de baby 2 weken oud is) heeft de overdracht van kraamzorg/verloskunde naar JGZ plaats. De jeugdverpleegkundige krijgt vooraf zicht op de situatie in het gezin en de conditie van ouders en baby. In het eerste contact met de JGZ wordt ouders uitgelegd wat de taak is van het consultatiebureau en wat de bereikbaarheid is van de JGZ. Dit kan onnodig bezoek aan de huisarts voor vragen over het huilgedrag van een kind voorkomen.
Indien er signalen zijn van overmatig huilen vindt in dit eerste gesprek met de jeugdverpleegkundige een anamnese ‘overmatig huilen’ plaats. In dit gesprek wordt tevens een inschatting gemaakt van risico- en beschermende factoren (zie JGZ-richtlijn Psychosociale problemen en wordt voorlichting gegeven. Huilen is deel van de vroegkinderlijke ontwikkeling en wordt niet los gezien van verzorging en de ouder-kind relatie. Er is kennis per leeftijdsfase over de ontwikkeling, de basisbehoefte aan slaap, spel, interactie en honger- en vermoeidheidssignalen. Bij de zorgverlener is voldoende kennis en expertise aanwezig over het normale huilpatroon en de normale fysiologie.
Uitsluiten (en toeleiding bij) medische oorzaken en psychosociale problemen
Wanneer een baby excessief huilt onderzoekt de jeugdarts altijd grondig om medische oorzaken uit te sluiten. Dat gebeurt ook als de baby ondanks dat het huilen (en soms ook voeding teruggeven) goed groeit en tussen de perioden met huilen door goed benaderbaar is. Het gebeurt, ook al is de kans erg klein (< 5%), dat er een somatische oorzaak aan het huilen ten grondslag ligt.
Indien verslaving, relatieproblemen, slechte huisvesting, schulden, onverwerkt trauma, psychiatrische problemen (zoals angst of depressie), persoonlijkheidsproblemen, prematuriteit/dysmaturiteit e.d. naar voren komen in de anamnese zal de jeugdverpleegkundige, het teamoverleg van het CJG en/of overleg met de jeugdarts de daarvoor in aanmerking komende instanties erbij halen, zoals bijvoorbeeld: verslavingszorg, GGZ, (ivm schuldhulpverlening of rouwverwerking) maatschappelijk werk, AMK (zie het stroomschema). Terwijl nader onderzoek op gang komt, wordt tevens in overleg met de ouders hulp geboden in verband met het overmatig huilen van de baby. Mogelijkheden zijn bijvoorbeeld hulp inzetten van: Infant Mental Health -behandeling, Video Interactie Begeleiding/ Video HomeTraining (Baby Extra), Moeder Baby Interventie, Stevig Ouderschap, Voorzorg.
Als er excessief huilen speelt is het van belang dat niet lang op zijn beloop te laten (in verband met het voorkomen van uitputting van ouders en baby). Snel toeleiden naar de juiste ondersteuning is geboden. Wanneer ouders en jeugdverpleegkundige het eens zijn over de gewenste aanpak, neemt de jeugdverpleegkundige (in overleg met de jeugdarts) terstond contact op met de hulpverlenende organisatie(s). In dat gesprek wordt afgetast of deze ouders/dit gezin op zijn plaats is bij deze vorm van ondersteuning. Zo ja, dan wordt voor de ouders een afspraak gemaakt voor een intake, zodat er sprake is van warme overdracht. Hulp aan een gezin met een baby die overmatig huilt dient binnen 48 uur op gang te komen.
Zijn de problemen in kaart gebracht en bovenstaande complicerende problemen uitgesloten, dan stelt de jeugdverpleegkundige de ouders gerust: de baby is gezond; aan de andere kant erkent hij/zij dat het huilen voor de ouders problematisch is en stellen ouders en jeugdverpleegkundige samen een ‘werkhypothese’ op, waarin wordt aangegeven waar zij denken dat het vele huilen aan zou kunnen liggen. Veelal zal er geen duidelijke oorzaak benoemd kunnen worden, maar gaat het om een samenspel van allerlei zaken (Bijlage 1). In dit gesprek kan gekozen worden voor een vorm van begeleiding die is toegespitst op het overmatig huilen van de baby (Hoofdstuk 14 Stroomdiagram). Opgroei- en opvoedondersteuning kan daar deel van uitmaken. Ook een combinatie van verschillende ondersteuningsmogelijkheden kan uitkomst bieden (zie het voorbeeld van MOC Kabouterhuis, verderop in deze bijlage).
De jeugdverpleegkundige geeft voorlichting over de uiteenlopende mogelijkheden:
- Regelmaat, voorspelbaarheid en prikkelreductie, soms met inbakeren (ondersteuning bij het vinden van regelmaat en rust in het gezin)
- Video Interactie Begeleiding (interactie ouder-kind)
- Borstvoedingsadvies (interactie tussen baby en moeder ivm voeden)
- Logopedie (drink en slikproblemen: mondmotoriek)
- Ondersteuning van de interactie met de baby (signalen leren kennen, praten met de baby), bv met behulp van filmopnamen (VIB), of met behulp van massage
- Ergotherapie bij tactiele/orale hyperresponsiviteit
- Diëtist (voedingsgerelateerde problemen)
- Organiseren sociale steun of crisishulp (lokaal afgestemd)
Bij de keuze van passende ondersteuning is het belangrijk dat de jeugdverpleegkundige als coach optreedt: hij/zij noemt de mogelijkheden met de voor-en nadelen (evidence based) en kijkt samen met de ouder(s) welke aanpak het meest bij hen past. Denken ouders en de professional bijvoorbeeld dat er sprake is van niet goed op gang gekomen interactie tussen ouders en baby, dan wordt toegeleid naar Video Interactie Begeleiding (of eventueel ter plekke gestart) of naar babymassage. Is er sprake van een gebrek aan enig ritme en/of van een overprikkelde, vermoeide baby dan wordt informatie verstrekt over regelmaat, voorspelbaarheid en prikkelreductie (en worden vervolgafspraken gemaakt).
Is er sprake van isolatie van het gezin dan wordt het organiseren van sociale steun gestimuleerd. Is er sprake van problemen met borstvoeding, slecht drinken of slikproblemen en gaan deze de deskundigheid van de jeugdverpleegkundige en jeugdarts te boven, dan wordt toegeleid naar een lactatiekundige of logopediste. Bij orale en tactiele hyperresponsiviteit kan een ergo- of kinderfysiotherapeut worden betrokken. Denken ouders meer baat te hebben bij stressreductietechnieken en het beter leren omgaan met het huilen dan kunnen zij worden ondersteund door aanmelding voor mindfulness voor ouders, bio- of neurofeedback of cognitieve gedragstherapie.
Het is belangrijk de ketenzorg te laten coördineren door één persoon. Aangezien de ouders en het kind gevolgd worden op het consultatiebureau ligt het voor de hand dat dit de jeugdarts of jeugdverpleegkundige is. In complexe situaties stemt de jeugdarts af met de gedragswetenschapper.
De professional bij wie ouders ‘instromen’ met hun hulpvraag (dat zal vaak de jeugdverpleegkundige, de huisarts en soms de verloskundige, kraamverzorgende of een eerstelijns professional zijn) zorgt voor een warme overdracht, houdt contact met de ouders en vraagt na onderzoek of behandeling terug te keren (of neemt contact op), om te bespreken hoe het gaat en na te gaan of het probleem opgelost is. Is dat niet het geval dan voert hij/zij opnieuw een gesprek om te bepalen welke ‘werkhypothese’ met daaraan verbonden doelstelling (en toeleiding) op dat moment voor de hand ligt.
Training jeugdverpleegkundigen
Voor een goede ketenaanpak rond overmatig huilen is het nodig dat betrokken professionals (dwz in eerste instantie de jeugdverpleegkundigen) getraind worden in het voeren van het anamnesegesprek ‘overmatig huilen’ met ouders. Professionals worden in deze training gevoelig gemaakt voor diverse signalen rond (preventie van) excessief huilen en worden getraind in het gebruik van de anamnese vragenlijst. Ook het voeren van het gesprek met ouders waarin een keuze wordt gemaakt voor een bepaalde aanpak, wordt geoefend. Doel van het anamnese gesprek is het inventariseren en verhelderen van de problemen. Hierbij worden liefst beide ouders betrokken. Steun of betrokkenheid van de vader bij de zorg voor het kind blijkt van groot belang voor zowel de draagkracht van de moeder, als voor de ontwikkeling van het kind. In het anamnesegesprek wordt gebruik gemaakt van het overzicht van factoren die een rol kunnen spelen bij excessief huilen, te beginnen bij de zwangerschap.
Tijdens het anamnesegesprek is het van groot belang om de sterke kanten van ouders en kind te benadrukken. Alleen als preventie zich richt op aspecten die de ouder het plezier geven en motiveren, kan dat hun sensitiviteit, vertrouwen en de relatie met hun kind versterken. Dit geldt bij uitstek voor risicogroepen (Hoofdstuk 9). Ook bij de anamnese bij excessief huilen, reguliere adviezen en voor optimale zorg is het nodig oog te hebben voor zowel gevoeligheden als voor de sterke kanten van ouders en kind. Hier moet specifiek naar gevraagd worden bij de anamnese of op gewezen worden bij de interventie.
Het goed luisteren naar ouders van baby’s die excessief huilen is erg belangrijk. Ook het leren observeren van de interactie en relatie tussen ouder is erg belangrijk. Hoe verloopt de onderlinge afstemming? Sluiten de sensitiviteit van baby en ouder bij elkaar aan? Is er sprake van wederkerige regulatie? Ouders van baby’s die excessief huilen, zoeken hulp die bij hen past en vragen vaak bij meerdere disciplines om hulp en gaan soms naar de Spoedeisende Eerste Hulp. Ze krijgen vaak tegengestelde adviezen. Praktische adviezen, die aansluiten bij de ouders, zijn belangrijk. Uit twee consensus statements blijkt dat reflux geen oorzaak is van excessief huilen, evenmin als darmkrampjes. Maar de ouders gaan hier wel vaak van uit. Het is goed hiervan op de hoogte te zijn.
Neem een uitgebreide anamnese af, met extra aandacht voor de perinatale periode en het voeden en verricht medisch onderzoek. Wanneer geen onderliggend lijden wordt aangetoond, kunnen ouders worden gerustgesteld. Geef hen achtergrondinformatie over het beloop van huilen en geef aan dat sommige interventies kunnen helpen. Schakel vroegtijdig hulp in als er voedingsproblemen zijn. Ga psychosociale problemen na en haal er hulp bij van een gedragsdeskundige bij psychische problemen bij één van de ouders. Neem eventueel in overleg met een gedragsdeskundige de EPDS af bij de moeder (en/of vader). Stimuleer huid op huid contact en bij borstvoeding het voeden op verzoek, bevorder het slapen van de baby bij de ouders op de kamer (niet bij hen in bed), en help ouders bij het vinden van de balans op het gebied van sensorische stimuli, contact en interactie. Volg het bestaande beleid van het uitsluiten van koemelkallergieën. Adviseer ouders die bang zijn dat ze het kind iets aandoen, de baby op zo’n moment veilig weg te leggen en 10 stappen naar achteren te doen en hulp te zoeken. Veilig inbakeren kan ouders en baby’s helpen, maar zoals voor veel interventies geldt, helpt dit niet altijd bij iedereen. Dit geldt ook voor babymassage. Voorzie ouders van goede informatie over huilen. Zorg voor follow up, tot na 6 maanden [45].
Goede ketenzorg zou het aantal ziekenhuisopnames van excessief huilende (ontregelde) baby’s kunnen verminderen. De schriftelijke overdracht van jeugdgezondheidszorg/huisarts naar het ziekenhuis vice versa kan beter. Op dit moment is er weinig schriftelijke overdracht.
Voorbeelden van ketenzorg
Het verdient aanbeveling overal in Nederland afspraken te maken over ketenzorg rond gezinnen met een baby die veel huilt, zoals bijvoorbeeld het geval is in Amsterdam-West (rond het MOC Kabouterhuis), in Noordoost Brabant (Rose, 2007) en in Eindhoven (Baby Extra). In veel gevallen is multidisciplinaire ondersteuning nodig.
Ketenzorgafspraken over de aanpak van excessief huilen bij baby’s Noordoost-Brabant (april 2007)
Doelgroep
Alle hulp- en zorgverleners in Noordoost-Brabant die te maken hebben met de zorg voor aanstaande ouders en ouders van jonge zuigelingen:
- Ziekenhuis Bernhoven (Oss, Veghel) en Jeroen Bosch Ziekenhuis (’s- Hertogenbosch): medewerkers kraamafdeling en kinderafdeling, kinderartsen, gynaecologen, kinderfysiotherapeuten.
- Thuiszorgorganisaties Vivent, STBNO en STMR: zwangerschapgymdocenten, kraamzorg, jeugdgezondheidszorg (jeugdartsen en -verpleegkundigen), gespecialiseerde verzorging, videohometrainers, zorgcentrale, Thuiszorgwinkel.
- Eerstelijn zorgverleners: verloskundigen, huisartsen, kinderfysiotherapeuten.
- Overigen: GGD, kinderdagverblijven, particuliere kraamzorginstellingen, docenten babymassage, borstvoedingsorganisaties, opvoedwinkels.
Naar aanleiding van het onderzoek naar de effectiviteit van regelmaat, voorspelbaarheid en prikkelreductie en inbakeren bij excessief huilende zuigelingen [144] is de interventie ‘Aanpak bij excessief huilen van zuigelingen in Noordoost-Brabant’ voor de JGZ opgesteld.
| H1 | De jeugdverpleegkundige begeleidt in overleg met de jeugdarts ouders van een excessief huilende zuigeling volgens het de interventie ‘Aanpak bij excessief huilen van zuigelingen in Noordoost Brabant’. Ouders worden gedurende één week in de thuissituatie intensief begeleid door de jeugdverpleegkundige. Mocht dit onvoldoende blijken of is er onvoldoende draagkracht bij de ouders dan wordt de huilende zuigeling daarnaast ook nog ingebakerd, steeds onder begeleiding van de JGZ. |
| H2 | De jeugdarts onderzoekt de excessief huilende zuigeling om somatische problematiek uit te sluiten. Bij vermoeden van somatische of andersoortige problematiek vindt in overleg met huisarts verwijzing plaats naar huisarts en/of kinderarts of andere zorgverleners (bv. GGZ, Bureau Jeugdzorg, maatschappelijk werk, etc.). |
| H3 | De kinderarts sluit bij een excessief huilende zuigeling somatische problematiek uit en verwijst zonodig door naar andere zorgverleners (bv. GGZ, Bureau Jeugdzorg, maatschappelijk werk etc.) eventueel in overleg met de JGZ-arts en/of huisarts. Als sprake is van excessief huilgedrag wordt verwezen naar de JGZ. |
| H4 | Kinderfysiotherapeut, gynaecoloog en/of verloskundige verwijzen ouders van excessief huilende zuigelingen (>2 weken) door naar de JGZ. Als zuigelingen jonger dan 2 weken excessief huilen, verwijst de verloskundige en/of kinderfysiotherapeut naar de huisarts voor nader onderzoek. |
Hulp voor gezinnen met een baby die veel huilt in het MOC het Kabouterhuis, Amsterdam West
Het Kabouterhuis biedt korte intensieve ambulante hulp voor ouders met een huilbaby. De ouders krijgen binnen een week na aanmelding hulp in de thuissituatie gericht op positieve interactie tussen ouder(s) en kind en het tot rust brengen van de baby. Als er geen medische indicatie is voor behandeling van de baby, kan dit programma van intensieve ambulante hulp gedurende 8 weken ouders en kind verder helpen. Jeugdverpleegkundigen, kraamverzorgenden en lactatiekundigen kunnen deze vorm van begeleiding erbij halen na het invullen van een vragenlijst. De overige ketenzorg partners werken wel min of meer samen, maar er zijn geen duidelijke afspraken.
Vanuit alle MOC locaties vindt afstemming plaats met de Ouder en Kind Centra (OKC’s). Het OKC haalt er hulp bij, daarnaast is er onderling overleg tussen de OKC artsen en de MOC kinderartsen. Het programma voor gezinnen met een huilbaby vragen OKC artsen steeds vaker aan. De meeste gezinnen met een huilbaby kunnen terecht bij de Jeugdgezondheidszorg. Het MOC is er voor de gezinnen waar meer aan de hand is. Er wordt onderzoek gedaan door het NJi naar de effectiviteit van deze werkwijze. Vooralsnog lijkt het er op dat opnamen in het ziekenhuis door de vroege signalering en behandeling kunnen worden voorkomen.
Aanbevelingen
7 Totstandkoming
7.1 Historisch overzicht
Nadat in de Jeugdgezondheidszorg (JGZ) was vastgesteld dat inbakeren bij overmatig huilen een enorme vlucht nam, wilde men de bestaande kennis hierover bundelen. Vanaf 2001 ging een werkgroep vanuit het Landelijk Centrum Ouder en Kindzorg (LC OKZ), nu ActiZ, Organisatie van Zorgondernemers met de nota “Het inbakeren van een zuigeling, een advies” aan de slag. In deze nota werd beschreven hoe de risico’s op een dysplastische heupontwikkeling bij te strak inbakeren en op wiegendood bij het ingebakerd naar de buik draaien, kunnen worden gereduceerd. De uitkomsten van het gerandomiseerde onderzoek dat in die periode werd uitgevoerd [141] dienden als wetenschappelijke ondersteuning.
Vanuit ActiZ werd voorgesteld de nota om te werken tot een richtlijn. Besloten werd de richtlijn te verbreden van inbakeren naar aanpak van excessief huilen in de JGZ. De standaardprocedure voor het ontwikkelen van JGZ-richtlijnen [75] bestond nog niet, zodat de werkgroep haar activiteiten voortzette. In oktober 2005 werd de concept-richtlijn besproken tijdens een JGZ consensus bijeenkomst. Daar werd unaniem besloten tot verspreiding van de kennis en landelijke scholing.
Na de oprichting van de Richtlijn Advies Commissie (RAC) in 2007, met een samenvoeging van Jeugd Adviesraad Standaarden (JAS) en het Samenwerkingsverband Implementatie (SI), een vertegenwoordiging van beroepsverenigingen (AJN, V&VN en NVDA), brancheorganisaties (ActiZ, GGD Nederland, VNG) en kenniscentra (TNO, ZonMw, CBO), veranderde de procedure. Het Nederlands Centrum Jeugdgezondheid (NCJ, voorheen RIVM/Centrum Jeugdgezondheid) voert regie over en beheert richtlijnen voor de JGZ. De RAC adviseert het NCJ over de ontwikkeling, vaststelling, implementatie en evaluatie van richtlijnen. De procedure rond de “zij-instromende” richtlijn kreeg geleidelijk vorm.
De conceptrichtlijn: “Aanpak van excessief huilen bij zuigelingen” werd voorgelegd aan medewerkers van de JGZ en ketenpartners. Op basis van vele suggesties werd de conceptrichtlijn aangepast en verbeterd. Drie ketenpartners, het Nederlands Instituut van Psychologen (NIP), de Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV) en de Nederlandse Vereniging van Lactatiekundigen (NVL) gaven kritiek. Het RAC besloot daarop de richtlijn tijdelijk aan te houden. De AJN en V&VN publiceerden de jongste versie op hun sites voor wie deze voorlopig wilde volgen. Het door het NCJ samengevatte commentaar en de repliek daarop verschenen op de sites van NCJ, V&VN en AJN.
Onder leiding van TNO werd in 2008 begonnen met het ontwikkelen van de multidisciplinaire richtlijn “Preventie, signalering, diagnostiek en behandeling van excessief huilen bij baby’s” (ZonMw “Kennisbeleid, Kwaliteit en Curatieve Zorg”).
7.2 Betrokkenen
Auteurs
W. la Haye, A.C. Engelberts, I.K.F. Tiemens-van Putten, L.A. van Vlimmeren, M. de Ruiter, P.L.B.J. Lucassen, S. Nossent, M. van Noort, H.B.M. van Gameren-Oosterom, M.M. Boere-Boonekamp, M.P. L’Hoir, B.E. van Sleuwen
Samenstelling kernredactie
Voor het ontwikkelen van de richtlijn is een kernredactie samengesteld uit vertegenwoordigers van betrokken disciplines. De meeste kernredactieleden zijn gemandateerd door hun beroepsvereniging. De kernredactie is onder andere belast met systematische literatuurstudie, het schrijven van de conceptrichtlijn en het opstellen van de indicatoren.
De kernredactie bestaat uit: dr. M.M. Boere-Boonekamp (arts maatschappij en gezondheid, onderzoeker), dr. A.C. Engelberts (kinderarts, onderzoeker), drs. W. La Haye (klinisch pedagoog, GZ-psycholoog), dr. M.P. L’Hoir (klinisch pedagoog, GZ-psycholoog, psychotherapeut, onderzoeker), dr. B.E. van Sleuwen (bioloog, onderzoeker), dr. L.A. van Vlimmeren (kinderfysiotherapeut, onderzoeker), M. de Ruiter (stafverpleegkundige JGZ) en prof. dr. P.L.P. Brand, kinderarts en adviseur, een ouder (vader) van een baby die excessief huilde en in het ziekenhuis heeft gelegen, een ouder (moeder) met een baby die excessief huilde die in de JGZ is geholpen en een ouder met een baby die niet excessief huilde (moeder). Dr. A. de Jonge (verloskundige, onderzoeker) is als gevolg van verandering van werkzaamheden aan het begin van de richtlijnontwikkeling vervangen door drs. I.K.F. Tiemens-van Putten (verloskundige).
De kernredactie is verbreed met dr. S. Nossent (ontwikkelingspsycholoog), drs. M. van Noort (bioloog, lactatiekundige IBCLC) en drs. H.B.M. van Gameren – Oosterom (arts) die bij het lezen en opstellen van de richtlijn commentaar leveren. Dr. P.L.B.J. Lucassen (huisarts, onderzoeker) heeft als adviseur deelgenomen aan de kernredactie en dr. M. Kamphuis (arts maatschappij en gezondheid, onderzoeker) is betrokken om het proces en de planning te bewaken.
Zie ook de tabel hieronder.
Samenstelling klankbordgroep
Daarnaast is een klankbordgroep samengesteld uit vertegenwoordigers van aanpalende beroepsgroepen en ouders.
Zie de tabel hieronder.
Samenstelling focusgroep
De focusgroep met zorgverleners die veel ervaring hebben met ouders en kinderen met een niet-westerse achtergrond in Nederland werd gehouden met: Piet van Lieshout, jeugdarts, GGD-arts Overvecht Utrecht, Ada Keur, lactatiekundige IBCLC, verpleegkundige OKZ, GGD Amsterdam, Marion Menke, verpleegkundige Huilbabypoli Rijnstate ziekenhuis Arnhem, Elsbeth Sam-Sin en Brigitte Thomassen, pedagogisch medewerker Antonius ziekenhuis, Nieuwegein Utrecht, Femke van Trier, PDW’er, videobehandelaar en -opleider bij Altrecht Divisie Kind, Jeugd en gezin (Utrecht).
Tabel
Kernredactie
| Naam | Functie | Instelling |
| Drs. W. La Haye | Klinisch pedagoog | Diakonessenhuis Utrecht |
| Dr. A.C. Engelberts | Kinderarts | Orbis Medisch Centrum, Sittard |
| Mw. I.K.F. Tiemens-van Putten, MSc | Verloskundige | Geboortecentrum Wonderwereld |
| Dr. L.A. van Vlimmeren | Kinderfysiotherapeut, senior onderzoeker | UMC St. Radboud, kinderfysiotherapie |
| Mw. M. de Ruiter | Stafverpleegkundige JGZ | GGD Nijmegen |
| Dr. P.L.B.J. Lucassen | Huisarts | Huisartsenpraktijk Bakel |
| Dr. M.M. Boere-Boonekamp | Arts Maatschappij & Gezondheid, epidemioloog | TNO |
| Dr. M.P. L’Hoir | Psychotherapeut, psycholoog | TNO |
| Dr. B.E. van Sleuwen | Bioloog, onderzoeker | TNO |
| Drs. H.B.M. van Gameren-Oosterom | Arts, onderzoeker | TNO |
| Dr. S. Nossent | Ontwikkelingspsycholoog | Nederlands Instituut voor Psychologen |
| Mw. M. van Noort | Lactatiekundigen IBCLC | Nederlandse Vereniging van Lactatiekundigen |
Klankbordgroep
| Naam | Functie | Instelling |
| Mariet van Amstel | Ouder | |
| Wouter Dijk | Ouder | |
| Bemmie Roëll | Ouder | |
| Nicolien ter Bruggen | Fysiotherapeut, docent zwangerschapsbegeleiding/ babymassage | Zwangerschapsgymnastiek Achterhoek |
| Kiki Mulder | Jeugdverpleegkundige | GGD Midden Nederland |
| Prof.dr. Bea Van den Bergh | Psycholoog | Universiteit van Tilburg |
| J.G. Kaijen | Osteopaat | |
| Jet Strijker | Maatschappelijk Werker | Wilhelmina Kinderziekenhuis |
| Marianne Bles | Pedagoog | St. Antoniusziekenhuis |
| François Raymakers | Manueel therapeut | Amstelveen |
| Myriam Verhelst | Praktijkbegeleider pedagogische zorg | Wilhelmina Kinderziekenhuis UMC Utrecht |
| Dr. Els Anten-Kools | Arts Maatschappij & Gezondheid | |
| Drs. Marij Eliëns | Gezondheidswetenschapper | Associatie Intensieve Thuisbehandeling |
| Thea Brejaart | CED-Groep Rotterdam | |
| Mirjam Gosselink | Medewerker huilpoli | Rijnstate |
| Krista Okma | Pedagoog, senior adviseur Triple P | NJi |
| Drs. Marcel Schmeets | Kinder- en Jeugdpsychiater | NIP, DAIMH |
| Sabine Hunnius | Psycholoog, directeur Baby Research Centrum | Radboud Universiteit Nijmegen, DAIMH |
| Debby Hays | Vereniging Borstvoeding Natuurlijk | |
| Adriënne de Reede | Orthopedagoog | St. Zorg voor Borstvoeding |
| Roosje van Gorp / Carin de Vries | Biochemicus | Borstvoedingsorganisatie La Leche League |
| Drs. Myrthe van Lonkhuijsen | Pedagoog, lactatiekundige IBCLC | Nederlandse Vereniging van Lactatiekundigen |
| Marianne Vanderveen-Kolkena | Lactatiekundige IBCLC | Kenniscentrum Borstvoeding |
| Betty Bakker-Camu | Stafverpleegkundige, beleidsmedewerkers, verplegingswetenschapper i.o. | Stichting VitrasCMD |
| Dr. Mijke Lambregtse-van den Berg | Kinder- en Jeugdpsychiater | DAIMH |
7.2.1 Belangenverstrengeling
Voor de ontwikkeling van deze richtlijn is financiering verkregen van ZorgOnderzoek Nederland Medische Wetenschappen (ZonMw). Alle werkgroepleden hebben een verklaring belangenverstrengeling afgegeven. Een overzicht van deze verklaringen is op te vragen bij het NCJ.
7.3 Werkwijze
Opstellen uitgangsvragen
In de eerste kernredactievergadering zijn de belangrijke knelpunten benoemd. Om die punten uit te diepen, te completeren en te specificeren is gebruik gemaakt van 3 expertmeetings, 1 focusgroep en 6 interviews met ouders en experts. De focusgroep diende om, bij ontstentenis van specifieke literatuur, meer kennis te verzamelen over excessief huilen door zuigelingen van ouders met een andere etniciteit.
De kernredactie heeft de knelpunten en uitgangsvragen, alvorens ze vast te stellen, in twee ronden getoetst bij in de klankbordgroep vertegenwoordigde beroepsgroepen. De kernredactie heeft, met hulp van de informatiespecialist van TNO, L.M. Ouwehand, literatuur gezocht bij de uitgangsvragen.
Evidence-based richtlijnontwikkeling
De richtlijn is ontwikkeld volgens de methode van evidence-based richtlijnontwikkeling (EBRO, 2007). De zoektermen zijn op te vragen bij het NCJ. De basis voor de richtlijn is een samenvatting van het beschikbare bewijs in de wetenschappelijke literatuur. In de tabellen in de tekst zijn de levels of evidence aangegeven, van 1 (hoogste level of evidence) tot en met 4 (expert opinion). Een overzicht van de indeling van de methodologische kwaliteit van individuele studies is op te vragen bij het NCJ. Op basis hiervan zijn aanbevelingen geformuleerd voor de praktijk. Bij de ontwikkeling is rekening gehouden met het patiënten perspectief. Het eindproduct bestaat uit een achtergrondboek, een samenvatting, een stroomdiagram en patiënteninformatie.
Commentaarfase en autorisatie
De conceptrichtlijn is ter becommentariëring voorgelegd aan de deelnemende verenigingen en organisaties en geplaatst op de websites van AJN, V&VN, NVK, NIP en NVL. De KNOV volgt een andere procedure voor de commentaarfase. Na verwerking van het commentaar is de richtlijn door de werkgroep vastgesteld, en ter autorisatie voorgelegd aan de AJN, V&VN, NVK, NVFK, en het NIP. De NVK, het NIP en de NVFK hebben de richtlijn geautoriseerd. Daarnaast worden NVO, NVL, NHG, NBvK, NIVO, NCA, DAIMH en BOCA geïnformeerd.
Publicatie
De richtlijn wordt geplaatst op de websites van de beroepsverenigingen en het Nederlands Centrum Jeugdgezondheid. Een samenvatting wordt ter publicatie aangeboden aan het Tijdschrift voor Jeugdgezondheidszorg, het Nederlands Tijdschrift voor Kindergeneeskunde, het Tijdschrift voor verloskundigen, het Tijdschrift kinderverpleegkunde, het Tijdschrift voor verpleegkundig specialisten, het Tijdschrift Evidence-Based Medicine, het Nederlands Tijdschrift voor Geneeskunde (NTvG), De Psycholoog en Huisarts en Wetenschap.
Indicatoren en Implementatie
De kernredactie heeft in samenwerking met de relevante beroepsgroepen indicatoren opgesteld om de toepassing en de effecten van de richtlijn te kunnen monitoren.
In diverse fasen van de ontwikkeling is rekening gehouden met de implementatie van de richtlijn. Daarbij is expliciet gelet op factoren die de invoering in de praktijk kunnen bevorderen of belemmeren. Dank zij de multidisciplinaire samenstelling van de kernredactie, de klankbordgroepen en het uitvoeren van de knelpuntenanalyse, konden antwoorden worden gevonden op vragen die in het veld leven. Ook de ontwikkeling van indicatoren draagt bij aan de implementatie van de richtlijn.
Zie de subsectie Implementatie van de richtlijn en indicatoren
7.4 Implementatie van de richtlijn en indicatoren
Het criterium voor een goede indicator is of het meetbaar is. Indicatoren zijn opgesteld over de inhoud en over de implementatie:
Inhoud
- Aantal keren dat hulp van de 2e lijn is ingeschakeld (< 5%).
- Percentage ouders dat de folder heeft gekregen, dan wel op de site is gewezen.
- Percentage ouders dat is voorgelicht over normaal huilgedrag in de eerste levensmaand, waarbij is verteld dat huilen toeneemt tot 6-8 weken en daarna weer afneemt.
- Aantal keren dat er aandacht is besteed aan huilen van de baby, per consult.
- Aantal keren dat er bij huilen “gescreend” wordt op excessief huilen.
- Percentage kinderen bij wie onderzoek gedaan is om urineweginfectie uit te sluiten?
Doelgroep: kinderen die ernstig excessief huilen onder de leeftijd van 4 maanden.
- Aantal keren dat een differentiaal diagnose bij excessief huilen is afgenomen.
- Percentage kinderen bij wie is nagegaan of er sprake is van veel stressfactoren en/of angst en/of somberheid bij ouders. Doelgroep: kinderen die excessief huilen.
- Percentage kinderen waarbij expliciet gevraagd is naar depressieve klachten bij de ouders. Doelgroep: kinderen die excessief huilen.
Implementatie
- Aantal consultatiebureaus/JGZ organisaties/GGDen/CJG’s dat met de richtlijn werkt.
- Percentage organisaties die de richtlijn heeft opgenomen in het kwaliteits- handboek van de organisatie.
- Percentage organisaties dat een aanspreekpersoon heeft voor de richtlijn.
- Percentage van de opleidingen van de diverse betrokken beroepsgroepen die excessief huilen, als onderdeel van kennis over gezonde kinderen, hebben opgenomen als onderwerp in het curriculum.
7.5 Herziening
De landelijke regie voor de implementatie en borging van het traject richtlijnen ligt bij het Nederlands Centrum Jeugdgezondheid. De richtlijn wordt twee jaar na vaststelling geëvalueerd en heeft een geldigheidsduur van vijf jaar. Uiterlijk in 2016 wordt bepaald of actualisering noodzakelijk is. De geldigheid van deze richtlijn verloopt eerder, indien resultaten uit wetenschappelijk onderzoek of nieuwe ontwikkelingen aanpassing vereisen.
8 Verantwoording
8.1 Juridische betekenis van richtlijnen
Richtlijnen zijn geen wettelijke voorschriften, maar op bewijs gebaseerde inzichten en aanbevelingen die zorgverleners in staat stellen om goede zorg te verlenen. Omdat deze aanbevelingen hoofdzakelijk gebaseerd zijn op de ‘gemiddelde cliënt/patiënt’, mogen zorgverleners op basis van hun professionele autonomie de unieke situatie van een ouder en zijn kind niet uit het oog verliezen en in voorkomende gevallen afwijken van de richtlijn. Wanneer wordt afgeweken, dient dat wel te worden beargumenteerd en gedocumenteerd.
8.2 Knelpunten en uitgangsvragen
De volgende knelpunten en uitgangsvragen worden in deze richtlijn behandeld:
Er is onvoldoende bekend over de functies en oorzaken van huilen bij baby’s.
Welke theorieën zijn bekend over de functies en oorzaken van huilen en wat is hiervoor het bewijs?
Het niet onderkennen of inadequaat aanpakken van excessief huilen kan leiden tot psychosociale problemen, zoals kindermishandeling (shaken baby syndroom), soms zelfs met de dood tot gevolg of, op een ander vlak, tot arbeidsverzuim.
Welke psychosociale problemen kunnen zich voordoen, wanneer ouders een baby hebben die excessief huilt?
Er is onvoldoende bekend over de prevalentie van excessief huilen bij baby’s van ouders van verschillende etniciteit, en de invloed daarvan op hun verwachtingen, percepties en gekozen oplossingen.
Wat is het verband tussen etniciteit van de ouders en de prevalentie van het huilen en welke invloed heeft dat op beleving, verwachting, hulpvraag, aanpak en behandelingskeuze?
Er bestaan veel therapieën voor excessief huilen, gericht op bepaalde symptomen en vermeende oorzakelijke factoren, maar de werking hiervan is veelal niet wetenschappelijk aangetoond.
Wat zijn de positieve en negatieve effecten van de verschillende therapieën bij excessief huilen? Denk aan: symptomen, oorzaken, etc.
Zorgverleners en ouders zijn onvoldoende geïnformeerd over de contra-indicaties van inbakeren, het tijdstip en de methode van afbouwen, en/of passen de methodiek incorrect toe.
Wat zijn de indicaties en de contra-indicaties voor het starten en stoppen van inbakeren en hoe informeer je ouders en zorgverleners hierover het meest effectief?
Onvoldoende kennis van ouders en zorgverleners en inadequate begeleiding bij (borst)voeding kunnen ertoe leiden dat excessief huilen onterecht als een voedingsprobleem wordt geïnterpreteerd en dat als gevolg daarvan wordt besloten tot onnodige voedingswisselingen.
Lokt excessief huilen onnodige voedingswisselingen uit? Denk aan: voedingswisselingen van borst- naar kunstmatige zuigelingenvoeding of van de ene kunstmatige zuigelingenvoeding naar de andere?
Er bestaan geen duidelijke afspraken over vorm en duur van follow-up van baby’s die excessief huilen en hun ouders/verzorgers.
Welke afspraken moeten minimaal gemaakt worden over de vorm en duur van follow-up van baby’s die excessief huilen en hun ouders/verzorgers?
Er is onvoldoende bekend over werkzame methodieken ter preventie en aanpak van excessief huilen van zuigelingen van ouders uit subgroepen in de maatschappij. Denk aan: ouders met psychische problemen, psychische stoornissen, allochtone ouders, asielzoekers, tienermoeders, ouders met een lage ses, multi-probleem gezinnen, etc.
Welke effectieve methoden voor preventie, signalering, diagnostiek en behandeling van een baby die excessief huilt, zijn er als er sprake is van (een) uitzonderlijk kwetsbare ouder (of ouders), bij voorbeeld in geval van psychische problemen/aandoeningen, asielzoekers, tienermoeders of multi-probleem gezinnen?
Uit onderzoek is gebleken dat baby’s die na de leeftijd van 3 maanden nog excessief huilen een risicogroep vormen voor problemen op lange termijn en dat er onvoldoende begeleiding is voor deze groep.
- In welk opzicht onderscheiden baby’s die na 3 maanden overmatig blijven huilen zich van excessief huilende baby’s die dat dan niet meer doen?
- Wat zijn de meest effectieve manieren van begeleiding bij baby’s die na de leeftijd van 3 maanden nog excessief huilen? Denk aan: baby’s die wel/niet zijn begeleid of behandeld.
Er is prenataal en in de kraamperiode geen structurele, anticiperende voorlichting over het basale gedragsrepertoire van de pasgeborene, het belang van contact en interactie tussen ouders en kind, evenmin over co- en zelfregulatie van de baby of de ontwikkeling van slaap-, waak- en voedingsritmen in de tijd.
Welke anticiperende voorlichting tijdens zwangerschap en kraambed is van invloed op de preventie en behandeling van excessief huilen?
Gebrekkige ketenzorg kan bij excessief huilende zuigelingen leiden tot onnodige/onjuiste verwijzingen naar de kinderarts/huilpoli of tot onnodige opnamen in het ziekenhuis, waarbij veel (over)diagnostiek en behandeling plaatsvindt (voor reflux, koemelkallergie, infecties) en mogelijk bijzondere diagnosen worden gemist (malrotatie, etc.).
- Wat is de optimale samenwerking tussen de ketenpartners die betrokken zijn bij de zorg van excessief huilende zuigelingen?
- Wat is de differentiaal diagnose van excessief huilen en wat is het algoritme voor minimale medische en psychosociale diagnostiek?
8.3 Wetenschappelijke onderbouwing
De literatuursearch richtte zich op de periode 1984 tot 2011 en resulteerde in een selectie van 179 referenties. De selectie is per uitgangsvraag uitgesplitst door op de trefwoorden van de artikelen te zoeken. Hieruit volgde per uitgangsvraag een lijst met abstracts. Twee leden van de kernredactie hebben de abstracts onafhankelijk van elkaar beoordeeld. De literatuur werd ingedeeld bij één van de 11 uitgangsvragen en beoordeeld op relevantie. Dit resulteerde in een overzichtstabel op alfabet van alle artikelen, met daarbij de passende uitgangsvragen.
De geselecteerde artikelen zijn systematisch beoordeeld op hun methodologische kwaliteit volgens de methode van de evidence based richtlijnontwikkeling (EBRO). Artikelen van onvoldoende kwaliteit werden uitgesloten. Na deze selectie resteerden de artikelen die als onderbouwing bij de conclusies in de richtlijn worden vermeld. Het bewijs is samengevat in bewijsklassetabellen of overzichten met samenvattingen, welke zijn op te vragen bij het NCJ. De literatuur is samengevat in een conclusie, waarbij het niveau van het relevante bewijs is weergegeven.
8.4 Kennislacunes
Algemeen
- Het is onbekend wat het effect is van anticiperende voorlichting ter preventie van excessief huilen.
- Het is onbekend wat de effectiviteit is van preventieve en curatieve interventies bij excessief huilen.
- Het is niet voldoende theoretisch bewezen wat de invloed is van regulatie/co-regulatie op huilen bij baby’s.
- Het is onvoldoende bekend of excessief huilende baby’s op latere leeftijd problemen vertonen op het gebied van regulatie, gedrag en psychosociaal functioneren.
- Het is onvoldoende bekend wat de invloed is van dragen op excessief huilen.
Besloten is om geen specifieke interventies in de kennislacunes op te nemen, zoals stressmanagement, huilpoli, osteopathie, etc.
Zwangerschap
Wat is het effect van landelijke, regionale en lokale samenwerkingsafspraken tussen zorgverleners die zwangerschap, bevalling en de kraamperiode begeleiden en de JGZ op het optreden, signaleren en begeleiden van excessief huilen?
Hoe verloopt het consulteren van een JGZ medewerker voor ouders tijdens de zwangerschap om problemen op het gebied van zorgwekkende opvoedingssituaties te voorkomen. Wat is de invloed van vroegtijdig erbij halen van de JGZ op huilgedrag van zuigelingen?
Hoe vaak leidt het signaleren van stress en angst tijdens de zwangerschap in de JGZ tot het inschakelen van hulp van andere zorgverleners (huisartsen, kinderartsen, gedragsdeskundigen, psychologen, psychiaters)?
Postnatale periode
Hoe adequaat kan de JGZ de behoefte aan zorg van ouders met een baby die excessief huilt inschatten, ondersteuning bieden, andere professionals consulteren en als zorg coördinator optreden?
Hoe vaak worden andere professionals geconsulteerd voor ouders van baby’s die excessief huilen en van wie?
Hoe komen landelijke, regionale en lokale samenwerkingsafspraken met alle ketenpartners die te maken hebben met zuigelingen tot stand? In welke mate zijn de Centra voor Jeugd en Gezin verbindingspunt voor de communicatie tussen de ketenpartners? Wat zijn de lokale afspraken over ieders verantwoordelijkheid en over informatie-uitwisseling? Wat komt er van deze afspraken terecht? Welke ketenpartners worden het meest betrokken bij de zorg rond baby’s die excessief huilen?
Vragen, willen en krijgen gezinnen met een niet-westerse achtergrond adequate aan dacht en zorg als zij een baby hebben die excessief huilt? Wat is nodig om deze zorg te optimaliseren?
Hoe vindt de signalering van postpartum depressie, in relatie tot excessief huilen, plaats?
Hoe vindt de signalering van (over)vermoeidheid van de ouder(s), in relatie tot excessief huilen, plaats?
Welke interventies worden toegepast en hoe tevreden zijn ouders en zorgverleners hierover?
Verzameld vanuit de secties/subsecties:
Interventies
- Meer onderzoek naar de rol van probiotica bij excessief huilen is vereist.
Psychosociale problemen
- Het is aan te bevelen in toekomstig onderzoek naar excessief huilen vaders en anderen uit het steunnetwerk van de ouders te betrekken.
- Vanwege de hoge incidentie en de impact die persisterend huilen kan hebben op het gehele gezin, is onderzoek naar effectieve coping strategieën en manieren om het kind te troosten en rustig te krijgen belangrijk.
- Het is aan te bevelen onderzoek te doen naar huilen als onderdeel van regulatieproblemen bij kinderen.
Optimale samenwerking
- Het verdient aanbeveling onderzoek te doen naar de juiste structuur, werkzaamheid en kosteneffectiviteit van huilbabypoli’s in ziekenhuizen.
Referenties
[1] Adamsbaum C, Grabar S, Mejean N, Rey-Salmon C. Abusive head trauma: judicial admissions highlight violent and repetitive shaking. Pediatrics 2010;126(3):546-55
http://dx.doi.org/10.1542/peds.2009-3647 https://pubmed.ncbi.nlm.nih.gov/20696720[2] Alvarez M. Caregiving and early infant crying in a danish community. Journal of developmental and behavioral pediatrics : JDBP 2004;25(2):91-8
https://pubmed.ncbi.nlm.nih.gov/15083130[3] Anderson GC, Chiu SH, Morrison B, Burkhammer M, Luding-Hoe S. Skin-to-skin care for breastfeeding difficulties postbirth. In: Touch and massage therapy in early development. Field T, editor. Brunswick: Johnson & Johnson Pediatric Institute. 115 p. 2004
[4] Bakermans-Kranenburg MJ, Juffer F, Van IJzendoorn MH. Intervention with biofeedback and attachment discussions: Does type of maternal insecurity make a difference. Infant Mental Health J 19:202-19. 1998
[5] Bakker I. Balansmodel van Bakker. Utrecht: NIZW. 1998
[6] Barr R, St James-Roberts I, Keefe M. New evidence on unexplained early infant crying: Its origin, nature and management. Johnson & Johnson pediatric round table scientific conference. Skillman, New Jersey: Johnson & Johnson Pediatric Institute 2001
[7] Barr RG. The Normal Crying Curve: What Do We Really Know? Developmental Medicine & Child Neurology 1990;32(4):356
http://dx.doi.org/https://doi.org/10.1111/j.1469-8749.1990.tb16949.x https://doi.org/10.1111/j.1469-8749.1990.tb16949.x[8] Barr RG, Hopkins B, Green JA. Crying as a sign, a sympton, & a signal: Clinical emotional and developmental aspects of infant and toddler crying. (Crying as a sign, a sympton, & a signal: Clinical emotional and developmental aspects of infant and toddler crying.) 2000
[9] Barr RG. Colic and crying syndromes in infants. Pediatrics 1998;102(5 Suppl E):1282-6
https://pubmed.ncbi.nlm.nih.gov/9794970[10] Barr RG. The early crying paradox : A modest proposal. Human nature (Hawthorne, N.Y.) 1990;1(4):355-89
http://dx.doi.org/10.1007/BF02734051 https://pubmed.ncbi.nlm.nih.gov/24222175[11] Barr RG, Trent RB, Cross J. Age-related incidence curve of hospitalized Shaken Baby Syndrome cases: convergent evidence for crying as a trigger to shaking. Child abuse & neglect 2006;30(1):7-16
https://pubmed.ncbi.nlm.nih.gov/16406023[12] Barr RG, Wooldridge J, Hanley J. Effects of formula change on intestinal hydrogen production and crying and fussing behavior. Journal of developmental and behavioral pediatrics : JDBP 1991;12(4):248-53
https://pubmed.ncbi.nlm.nih.gov/1939680[13] Barr RG, Konner M, Bakeman R, Adamson L. Crying in !Kung San infants: a test of the cultural specificity hypothesis. Developmental medicine and child neurology 1991;33(7):601-10
https://pubmed.ncbi.nlm.nih.gov/1879624[14] Barr RG, Paterson JA, MacMartin LM, Lehtonen L, Young SN. Prolonged and unsoothable crying bouts in infants with and without colic. Journal of developmental and behavioral pediatrics : JDBP 2005;26(1):14-23
https://pubmed.ncbi.nlm.nih.gov/15718878[15] Barr RG, McMullan SJ, Spiess H, Leduc DG, Yaremko J, Barfield R, Francoeur TE, Hunziker UA. Carrying as colic "therapy": a randomized controlled trial. Pediatrics 1991;87(5):623-30
https://pubmed.ncbi.nlm.nih.gov/2020506[16] Belsky J. Social-contextual determinants of parenting. In: Encyclopedia of childhood development. Tremblay RE, Barr RG, Peters R, editors. Montreal, Canada: Centre of Excellence for Early Childhood Development. 2005
http://www.child-encyclopedia.com[17] Beltman M. Het inbakeren van zuigelingen: Een aloude verzorgingsgewoonte terug van weggeweest. Utrecht: Universiteit Utrecht, Faculteit Biologie. 2000
[18] Ben Shaul D. The composition of the milk of wild animals. International Zoo Yearbook 4:333-42. 1962
[19] van den Berg MP, van der Ende J, Crijnen AAM, Jaddoe VWV, Moll HA, Mackenbach JP, Hofman A, Hengeveld MW, Tiemeier H, Verhulst FC. Paternal depressive symptoms during pregnancy are related to excessive infant crying. Pediatrics 2009;124(1):e96-103
http://dx.doi.org/10.1542/peds.2008-3100 https://pubmed.ncbi.nlm.nih.gov/19564275[20] Van den Bergh BRH, Mulder EJH, Mennes M, Glover V. Antenatal maternal anxiety and stress and the neurobehavioural development of the fetus and child: links and possible mechanisms. A review. Neuroscience and biobehavioral reviews 2005;29(2):237-58
https://pubmed.ncbi.nlm.nih.gov/15811496[21] Blom MA. Inbakeren brengt rust: Een handleiding voor het inbakeren van je kind. 10e druk ed. Utrecht: De Bakermat. 2011
[22] Blurton Jones N. Comparative aspects of mother child contact. In: Ethological studies of infant behavior. Blurton Jones N, editor. Cambridge: Cambridge University Press. 305 p. 1972
[23] Bowlby J. Attachment and loss. vol 1: Attachment. 2nd ed. Basic Books. 1969
[24] Brown M, Heine RG, Jordan B. Health and well-being in school-age children following persistent crying in infancy. Journal of paediatrics and child health 2009;45(5):254-62
http://dx.doi.org/10.1111/j.1440-1754.2009.01487.x https://pubmed.ncbi.nlm.nih.gov/19493116[25] Burgmeijer RJF, Radder JJ. Huilgedrag van zuigelingen. In: Peilingen in de jeugdgezondheidszorg: PGO-peiling 1997-1998. Leiden: TNO Preventie en Gezondheid. 1999
[26] Bulk-Bunschoten AMW. Feeding practices in The Netherlands in the first four months of life. thesis. Amstelveen. 2003
[27] Buskop-Kobussen MPHM. Slapen of huilen: Een onderzoek naar het effect van verpleegkundige voorlichting op het slaap-waakritme van baby’s van vier maanden en welke factoren hierop van invloed kunnen zijn. Maastricht: Gezondheidswetenschappen. 1992
[28] Bystrova K, Matthiesen A-S, Widström A-M, Ransjö-Arvidson A-B, Welles-Nyström B, Vorontsov I, Uvnäs-Moberg K. The effect of Russian Maternity Home routines on breastfeeding and neonatal weight loss with special reference to swaddling. Early human development 2007;83(1):29-39
https://pubmed.ncbi.nlm.nih.gov/16716541[29] Campbell JP. Dietary treatment of infant colic: a double-blind study. The Journal of the Royal College of General Practitioners 1989;39(318):11-4
https://pubmed.ncbi.nlm.nih.gov/2553940[30] Canivet C, Ostergren P-O, Jakobsson I, Hagander B. Higher risk of colic in infants of nonmanual employee mothers with a demanding work situation in pregnancy. International journal of behavioral medicine 2004;11(1):37-47
https://pubmed.ncbi.nlm.nih.gov/15194518[31] Canivet C, Jakobsson I, Hagander B. Colicky infants according to maternal reports in telephone interviews and diaries: a large Scandinavian study. Journal of developmental and behavioral pediatrics : JDBP 2002;23(1):1-8
https://pubmed.ncbi.nlm.nih.gov/11889345[32] Canivet C, Jakobsson I, Hagander B. Infantile colic. Follow-up at four years of age: still more "emotional". Acta paediatrica (Oslo, Norway : 1992) 2000;89(1):13-7
https://pubmed.ncbi.nlm.nih.gov/10677050[33] Canivet CA, Ostergren P-O, Rosén A-S, Jakobsson IL, Hagander BM. Infantile colic and the role of trait anxiety during pregnancy in relation to psychosocial and socioeconomic factors. Scandinavian journal of public health 2005;33(1):26-34
https://pubmed.ncbi.nlm.nih.gov/15764238[34] Christensson K, Cabrera T, Christensson E, Uvnäs-Moberg K, Winberg J. Separation distress call in the human neonate in the absence of maternal body contact. Acta paediatrica (Oslo, Norway : 1992) 1995;84(5):468-73
https://pubmed.ncbi.nlm.nih.gov/7633137[35] Christensson K, Siles C, Moreno L, Belaustequi A, De La Fuente P, Lagercrantz H, Puyol P, Winberg J. Temperature, metabolic adaptation and crying in healthy full-term newborns cared for skin-to-skin or in a cot. Acta paediatrica (Oslo, Norway : 1992) 1992;81(6-7):488-93
https://pubmed.ncbi.nlm.nih.gov/1392359[36] Ciftçi EK, Arikan D. Methods used to eliminate colic in infants in the eastern parts of Turkey. Public health nursing (Boston, Mass.) 2007;24(6):503-10
https://pubmed.ncbi.nlm.nih.gov/17973727[37] Cremers HGA, Van Wijlick EHJ, Van Ree JW. Is elke huilbaby een excessieve huiler? Een oriënterend onderzoek. Huisarts Wet 43(1):7-11. 2000
[38] Crowcroft NS, Strachan DP. The social origins of infantile colic: questionnaire study covering 76,747 infants. BMJ (Clinical research ed.) 1997;314(7090):1325-8
https://pubmed.ncbi.nlm.nih.gov/9158470[39] Danielsson B, Hwang CP. Treatment of infantile colic with surface active substance (simethicone). Acta paediatrica Scandinavica 1985;74(3):446-50
https://pubmed.ncbi.nlm.nih.gov/3890465[40] de Weerth C, van Geert P, Hoijtink H. Intraindividual variability in infant behavior. Developmental psychology 1999;35(4):1102-12
https://pubmed.ncbi.nlm.nih.gov/10442878[41] Derriks FAJ, Engelberts AC, L’Hoir MP, Beltman M, van Dommelen P, van Sleuwen BE. Invloed van JZG-scholing op de opnamen van excessief huilende zuigelingen. Tijdschr Jeugdgezondheidsz 43:3-6. 2011
[42] Dias MS, Smith K, DeGuehery K, Mazur P, Li V, Shaffer ML. Preventing abusive head trauma among infants and young children: a hospital-based, parent education program. Pediatrics 2005;115(4):e470-7
https://pubmed.ncbi.nlm.nih.gov/15805350[43] DeGangi GA, DiPietro JA, Greenspan SI, Porges SW. Psychophysiological characteristics of the regulatory disordered infant. Infant Behavior & Development 1991;14(1):37
http://dx.doi.org/10.1016/0163-6383(91)90053-U[44] Doesum K. An early preventive intervention for depressed mothers and their infants, its efficacy and predictors of maternal sensitivity Criminal Behaviour and Mental Health - CRIM BEHAV MENT HEALTH 2007/01/01
[45] Douglas P, Hill P. Managing infants who cry excessively in the first few months of life. BMJ (Clinical research ed.) 2011;343():d7772
http://dx.doi.org/10.1136/bmj.d7772 https://pubmed.ncbi.nlm.nih.gov/22174332[46] Eliëns M. Protocol video-hometraining huilbaby’s. associatie intensieve thuisbehandeling. Eindhoven: De Combinatie. 2003
[47] Elliott MR, Pedersen EL, Mogan J. Early infant crying: child and family follow-up at three years. The Canadian journal of nursing research = Revue canadienne de recherche en sciences infirmieres 1997;29(2):47-67
https://pubmed.ncbi.nlm.nih.gov/9355290[48] Emde RN, Gaensbauer TJ, Harmon RJ. Emotional expression in infancy; a biobehavioral study. Psychological issues 1976;10(01):1-200
https://pubmed.ncbi.nlm.nih.gov/959439[49] Field T. Infants’ Need for Touch Human Development 2002;45(2):100
https://www.jstor.org/stable/26763664[50] Formby D. Maternal recognition of infant's cry. Developmental medicine and child neurology 1967;9(3):293-8
https://pubmed.ncbi.nlm.nih.gov/6035576[51] Forsyth BW. Colic and the effect of changing formulas: a double-blind, multiple-crossover study. The Journal of pediatrics 1989;115(4):521-6
https://pubmed.ncbi.nlm.nih.gov/2677292[52] Forsyth BW, Canny PF. Perceptions of vulnerability 3 1/2 years after problems of feeding and crying behavior in early infancy. Pediatrics 1991;88(4):757-63
https://pubmed.ncbi.nlm.nih.gov/1896279[53] Freedman SB, Al-Harthy N, Thull-Freedman J. The crying infant: diagnostic testing and frequency of serious underlying disease. Pediatrics 2009;123(3):841-8
http://dx.doi.org/10.1542/peds.2008-0113 https://pubmed.ncbi.nlm.nih.gov/19255012[54] Frodi A. When Empathy Fails: Aversive infant crying and child abuse. In: Infant crying: Theoretical and research perspectives. Lester BM and Boukydis CFZ, editors. New York: Plenum Press. null, Springer US 1985
http://dx.doi.org/10.1007/978-1-4613-2381-5_12 https://doi.org/10.1007/978-1-4613-2381-5_12[55] Fukkink R. Video-feedback in breedbeeld-perspectief: Een meta-analyse van de effecten van video-feedback in gezinsprogramma’s. Amsterdam: SCO-Kohnstamm Instituut van de Faculteit der Maatschappij en Gedragswetenschappen. 2007
[56] Gaylor EE. Adolescent parenting and infant development: Associations between maternal health and psychological well-being and infant sleep, feeding, and crying disturbances. 2002
[57] Gerard CM, Harris KA, Thach BT. Physiologic studies on swaddling: an ancient child care practice, which may promote the supine position for infant sleep. The Journal of pediatrics 2002;141(3):398-403
https://pubmed.ncbi.nlm.nih.gov/12219062[58] van Gestel JPJ, L’Hoir MP, ten Berge M, Jansen NJG, Plötz FB. Risks of Ancient Practices in Modern Times Pediatrics 2002;110(6):e78
http://dx.doi.org/10.1542/peds.110.6.e78 https://doi.org/10.1542/peds.110.6.e78[59] Couturier G.L.G.. DC:0-3R. Diagnostic Classification 0-3, Revised Edition 2005. In M. Rexwinkel, M. Schmeets, C. Pannevis, B. Derkx. Handboek Infant Mental Health. Assen: Van Gorcum. 2011
[60] Gormally S, Barr R. Of clinical pies and clinical clues: Proposal for a clinical approach to complaints of early crying and colic. Good Practice Guide 3:137-53. 1997
[61] Green JA, Gustafson GE. Individual recognition of human infants on the basis of cries alone. Developmental psychobiology 1983;16(6):485-93
https://pubmed.ncbi.nlm.nih.gov/6642079[62] Hardy S. Mother nature: A history of mothers, infants and natural selection. New York: Pantheon Books. 1999
[63] Heine RG, Jordan B, Lubitz L, Meehan M, Catto-Smith AG. Clinical predictors of pathological gastro-oesophageal reflux in infants with persistent distress. Journal of paediatrics and child health 2006;42(3):134-9
https://pubmed.ncbi.nlm.nih.gov/16509914[64] Hemmi MH, Wolke D, Schneider S. Associations between problems with crying, sleeping and/or feeding in infancy and long-term behavioural outcomes in childhood: a meta-analysis. Archives of disease in childhood 2011;96(7):622-9
http://dx.doi.org/10.1136/adc.2010.191312 https://pubmed.ncbi.nlm.nih.gov/21508059[65] Hill DJ, Hudson IL, Sheffield LJ, Shelton MJ, Menahem S, Hosking CS. A low allergen diet is a significant intervention in infantile colic: results of a community-based study. The Journal of allergy and clinical immunology 1995;96(6 Pt 1):886-92
https://pubmed.ncbi.nlm.nih.gov/8543745[66] Hill DJ, Roy N, Heine RG, Hosking CS, Francis DE, Brown J, Speirs B, Sadowsky J, Carlin JB. Effect of a low-allergen maternal diet on colic among breastfed infants: a randomized, controlled trial. Pediatrics 2005;116(5):e709-15
https://pubmed.ncbi.nlm.nih.gov/16263986[67] Hiscock H, Jordan B. 1. Problem crying in infancy. The Medical journal of Australia 2004;181(9):507-12
https://pubmed.ncbi.nlm.nih.gov/15516199[68] Hofer MA. Unexplained infant crying: an evolutionary perspective. Acta paediatrica (Oslo, Norway : 1992) 2002;91(5):491-6
https://pubmed.ncbi.nlm.nih.gov/12113311[69] Holla M, Ijland MM, van der Vliet AM, Edwards M, Verlaat CWM. [Death of an infant following 'craniosacral' manipulation of the neck and spine]. Nederlands tijdschrift voor geneeskunde 2009;153(17):828-31
https://pubmed.ncbi.nlm.nih.gov/19469218[70] Hunziker UA, Barr RG. Increased carrying reduces infant crying: a randomized controlled trial. Pediatrics 1986;77(5):641-8
https://pubmed.ncbi.nlm.nih.gov/3517799[71] Jordan B, Heine RG, Meehan M, Catto-Smith AG, Lubitz L. Effect of antireflux medication, placebo and infant mental health intervention on persistent crying: a randomized clinical trial. Journal of paediatrics and child health 2006;42(1-2):49-58
https://pubmed.ncbi.nlm.nih.gov/16487390[72] Juffer F, Bakermans-Kranenburg MJ, van Ijzendoorn MH. Promoting positive parenting: An attachment-based intervention. (Promoting positive parenting: An attachment-based intervention.) 2008
[73] Juffer F, Hoksbergen RA, Riksen-Walraven JM, Kohnstamm GA. Early intervention in adoptive families: supporting maternal sensitive responsiveness, infant-mother attachment, and infant competence. Journal of child psychology and psychiatry, and allied disciplines 1997;38(8):1039-50
https://pubmed.ncbi.nlm.nih.gov/9413801[74] Kaley F, Reid V, Flynn E. The psychology of infant colic: A review of current research. Infant mental health journal 2011;32(5):526-541
http://dx.doi.org/10.1002/imhj.20308 https://pubmed.ncbi.nlm.nih.gov/28520254[75] Kamphuis M, de Wilde J. Richtlijnen jeugd gezondheidszorg: Procedures rond de ontwikkeling, implementatie en onderhoud van richtlijnen jeugdgezond heidszorg. Nederlands Centrum Jeugdgezondheid. 2007
[76] Karp H. The happiest baby on the block. New York: Bantam. 2003
[77] Kearney, Malone, Hayes, Cole, Hyland. A trial of lactase in the management of infant colic Journal of Human Nutrition and Dietetics 1998;11(4):281
http://dx.doi.org/https://doi.org/10.1046/j.1365-277X.1998.00108.x https://doi.org/10.1046/j.1365-277X.1998.00108.x[78] Keefe MR, Froese-Fretz A. Living with an irritable infant: maternal perspectives. MCN. The American journal of maternal child nursing 1991;16(5):255-9
https://pubmed.ncbi.nlm.nih.gov/1758269[79] Keefe MR, Froese-Fretz A, Kotzer AM. Newborn predictors of infant irritability. Journal of obstetric, gynecologic, and neonatal nursing : JOGNN 1998;27(5):513-20
https://pubmed.ncbi.nlm.nih.gov/9773363[80] Keefe MR, Kajrlsen KA, Lobo ML, Kotzer AM, Dudley WN. Reducing parenting stress in families with irritable infants. Nursing research 2006;55(3):198-205
https://pubmed.ncbi.nlm.nih.gov/16708044[81] Keefe MR, Barbosa GA, Froese-Fretz A, Kotzer AM, Lobo M. An intervention program for families with irritable infants. MCN. The American journal of maternal child nursing 2005;30(4):230-6
https://pubmed.ncbi.nlm.nih.gov/16000966[82] Klein Velderman M. The Leiden VIPP and VIPP-R study: Evaluation of a short-term preventive attachment based intervention. Proefschrift Rijksuniversiteit Leiden. Mosterd & Van Onderen: Leiden. 2005
[83] Kneepkens CMF, van Drongelen KI, Aarsen CJE. Landelijke standaard voedselallergie bij zuigelingen. Amsterdam; Den Haag: Voedingscentrum. 2005
[84] Koldewijn K, Wolf M-J, van Wassenaer A, Meijssen D, van Sonderen L, van Baar A, Beelen A, Nollet F, Kok J. The Infant Behavioral Assessment and Intervention Program for very low birth weight infants at 6 months corrected age. The Journal of pediatrics 2009;154(1):33-38.e2
http://dx.doi.org/10.1016/j.jpeds.2008.07.039 https://pubmed.ncbi.nlm.nih.gov/18783797[85] Konner M. Maternal care, infant behavior and development among the !Kung. In: Kalahari hunger gatherers: Studies of the !Kung san and their neighbors. Lee R and DeVore I, editors. Cambridge (MA): Harvard University Press. 218 p. null, Harvard University Press 1976
https://ehrafworldcultures.yale.edu/document?id=fx10-050[86] von Kries R, Kalies H, Papousek M. Excessive crying beyond 3 months may herald other features of multiple regulatory problems. Archives of pediatrics & adolescent medicine 2006;160(5):508-11
https://pubmed.ncbi.nlm.nih.gov/16651494[87] Kurth E, Kennedy HP, Spichiger E, Hösli I, Stutz EZ. Crying babies, tired mothers: what do we know? A systematic review. Midwifery 2011;27(2):187-94
http://dx.doi.org/10.1016/j.midw.2009.05.012 https://pubmed.ncbi.nlm.nih.gov/19773102[88] Kurth E, Spichiger E, Cignacco E, Kennedy HP, Glanzmann R, Schmid M, Staehelin K, Schindler C, Stutz EZ. Predictors of crying problems in the early postpartum period. Journal of obstetric, gynecologic, and neonatal nursing : JOGNN 2010;39(3):250-62
http://dx.doi.org/10.1111/j.1552-6909.2010.01141.x https://pubmed.ncbi.nlm.nih.gov/20576068[89] LaGasse LL, Neal AR, Lester BM. Assessment of infant cry: acoustic cry analysis and parental perception. Mental retardation and developmental disabilities research reviews 2005;11(1):83-93
https://pubmed.ncbi.nlm.nih.gov/15856439[90] Lee K. Crying patterns of Korean infants in institutions. Child: care, health and development 2000;26(3):217-28
https://pubmed.ncbi.nlm.nih.gov/10921439[91] Lee C, Barr RG, Catherine N, Wicks A. Age-related incidence of publicly reported shaken baby syndrome cases: is crying a trigger for shaking? Journal of developmental and behavioral pediatrics : JDBP 2007;28(4):288-93
https://pubmed.ncbi.nlm.nih.gov/17700080[92] Lee K. THE CRYING PATTERN OF KOREAN INFANTS AND RELATED FACTORS Developmental Medicine & Child Neurology 1994;36(7):601
http://dx.doi.org/https://doi.org/10.1111/j.1469-8749.1994.tb11897.x https://doi.org/10.1111/j.1469-8749.1994.tb11897.x[93] Lehtonen L, Svedström E, Korvenranta H. Gallbladder hypocontractility in infantile colic. Acta paediatrica (Oslo, Norway : 1992) 1994;83(11):1174-7
https://pubmed.ncbi.nlm.nih.gov/7841734[94] Lehtonen LA, Rautava PT. Infantile colic: natural history and treatment. Current problems in pediatrics 1996;26(3):79-85
https://pubmed.ncbi.nlm.nih.gov/8681605[95] Long T, Johnson M. Living and coping with excessive infantile crying. Journal of advanced nursing 2001;34(2):155-62
https://pubmed.ncbi.nlm.nih.gov/11430276[96] Lothe L, Lindberg T, Jakobsson I. Cow's milk formula as a cause of infantile colic: a double-blind study. Pediatrics 1982;70(1):7-10
https://pubmed.ncbi.nlm.nih.gov/7088636[97] Lozoff B, Brittenham G. Infant care: cache or carry. The Journal of pediatrics 1979;95(3):478-83
https://pubmed.ncbi.nlm.nih.gov/381622[98] Lucassen P. Colic in infants. BMJ clinical evidence 2010;2010():
https://pubmed.ncbi.nlm.nih.gov/21729336[99] Lucassen PL, Assendelft WJ, Gubbels JW, van Eijk JT, Douwes AC. Infantile colic: crying time reduction with a whey hydrolysate: A double-blind, randomized, placebo-controlled trial. Pediatrics 2000;106(6):1349-54
https://pubmed.ncbi.nlm.nih.gov/11099588[100] Lucassen PL, Assendelft WJ, van Eijk JT, Gubbels JW, Douwes AC, van Geldrop WJ. Systematic review of the occurrence of infantile colic in the community. Archives of disease in childhood 2001;84(5):398-403
https://pubmed.ncbi.nlm.nih.gov/11316682[101] Lummaa V, Vuorisalo T, Barr RG, Lehtonen L. Why Cry? Adaptive Significance of Intensive Crying in Human Infants Evolution and Human Behavior 1998;19(3):193
http://dx.doi.org/https://doi.org/10.1016/S1090-5138(98)00014-2 https://www.sciencedirect.com/science/article/pii/S1090513898000142[102] Mazurek T, Mikiel-Kostyra K, Mazur J, Wieczorek P, Radwańska B, Pachuta-Wegier L. [Influence of immediate newborn care on infant adaptation to the environment]. Medycyna wieku rozwojowego 1999;3(2):215-24
https://pubmed.ncbi.nlm.nih.gov/10910653[103] Meijer AM, van den Wittenboer GLH. Contribution of infants' sleep and crying to marital relationship of first-time parent couples in the 1st year after childbirth. Journal of family psychology : JFP : journal of the Division of Family Psychology of the American Psychological Association (Division 43) 2007;21(1):49-57
https://pubmed.ncbi.nlm.nih.gov/17371109[104] Metcalf TJ, Irons TG, Sher LD, Young PC. Simethicone in the treatment of infant colic: a randomized, placebo-controlled, multicenter trial. Pediatrics 1994;94(1):29-34
https://pubmed.ncbi.nlm.nih.gov/8008533[105] Michelsson K, Christensson K, Rothgänger H, Winberg J. Crying in separated and non-separated newborns: sound spectrographic analysis. Acta paediatrica (Oslo, Norway : 1992) 1996;85(4):471-5
https://pubmed.ncbi.nlm.nih.gov/8740308[106] Moore DJ, Tao BS-K, Lines DR, Hirte C, Heddle ML, Davidson GP. Double-blind placebo-controlled trial of omeprazole in irritable infants with gastroesophageal reflux. The Journal of pediatrics 2003;143(2):219-23
https://pubmed.ncbi.nlm.nih.gov/12970637[107] Moore ER, Anderson GC, Bergman N. Early skin-to-skin contact for mothers and their healthy newborn infants. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17636727[108] Morris S, James-Roberts IS, Sleep J, Gillham P. Economic evaluation of strategies for managing crying and sleeping problems. Archives of disease in childhood 2001;84(1):15-19
https://pubmed.ncbi.nlm.nih.gov/11124777[109] Mulder EJH, Robles de Medina PG, Huizink AC, Van den Bergh BRH, Buitelaar JK, Visser GHA. Prenatal maternal stress: effects on pregnancy and the (unborn) child. Early human development 2002;70(1-2):3-14
https://pubmed.ncbi.nlm.nih.gov/12441200[110] Murray AD. Infant crying as an elicitor of parental behavior: an examination of two models. Psychological bulletin 1979;86(1):191-215
https://pubmed.ncbi.nlm.nih.gov/377352[111] Neu M, Keefe MR. Characteristics of school-age children who had colic as infants: mothers' views. Journal for specialists in pediatric nursing : JSPN 2002;7(1):24-33
https://pubmed.ncbi.nlm.nih.gov/11918392[112] Newman JD. Neural circuits underlying crying and cry responding in mammals. Behavioural brain research 2007;182(2):155-65
https://pubmed.ncbi.nlm.nih.gov/17363076[113] Nooitgedagt JE, Zwart P, Brand PL. Oorzaken, behandeling en beloop bij zuigelingen die vanwege excessief huilen waren opgenomen op de kinderafdeling van de Isala klinieken te Zwolle, 1997/’03. Ned Tijdschr Geneeskd 149(0028-2162; 9):472-7 2005
[114] Ohgi S, Akiyama T, Arisawa K, Shigemori K. Randomised controlled trial of swaddling versus massage in the management of excessive crying in infants with cerebral injuries. Archives of disease in childhood 2004;89(3):212-6
https://pubmed.ncbi.nlm.nih.gov/14977692[115] Olafsdottir E, Forshei S, Fluge G, Markestad T. Randomised controlled trial of infantile colic treated with chiropractic spinal manipulation. Archives of disease in childhood 2001;84(2):138-41
https://pubmed.ncbi.nlm.nih.gov/11159288[116] Out D. Parenting unraveled: Predictors of infant attachment and responses to crying. thesis. Leiden: Leiden University. 2010
[117] Panksepp J. Affective Neuroscience: The Foundations of Human and Animal Emotions 1998
http://dx.doi.org/10.1093/oso/9780195096736.001.0001 https://doi.org/10.1093/oso/9780195096736.001.0001[118] Papousek M, von Hofacker N. Persistent crying in early infancy: a non-trivial condition of risk for the developing mother-infant relationship. Child: care, health and development 1998;24(5):395-424
https://pubmed.ncbi.nlm.nih.gov/9728285[119] Pauli-Pott U, Becker K, Mertesacker T, Beckmann D. Infants with “colic”-mothers’ perspectives on the crying problem. J Psychosom Res 48(0022-3999; 2):125-32. 2000
[120] Perry R, Hunt K, Ernst E. Nutritional supplements and other complementary medicines for infantile colic: a systematic review. Pediatrics 2011;127(4):720-33
http://dx.doi.org/10.1542/peds.2010-2098 https://pubmed.ncbi.nlm.nih.gov/21444591[121] Ponsonby AL, Dwyer T, Gibbons LE, Cochrane JA, Wang YG. Factors potentiating the risk of sudden infant death syndrome associated with the prone position. The New England journal of medicine 1993;329(6):377-82
https://pubmed.ncbi.nlm.nih.gov/8326970[122] Poole SR. The infant with acute, unexplained, excessive crying. Pediatrics 1991;88(3):450-5
https://pubmed.ncbi.nlm.nih.gov/1881722[123] Porges SW. Cardiac vagal tone: a physiological index of stress. Neuroscience and biobehavioral reviews 1995;19(2):225-33
https://pubmed.ncbi.nlm.nih.gov/7630578[124] Porter FL, Porges SW, Marshall RE. Newborn pain cries and vagal tone: parallel changes in response to circumcision. Child development 1988;59(2):495-505
https://pubmed.ncbi.nlm.nih.gov/3359867[125] Postert C, Averbeck-Holocher M, Achtergarde S, Müller JM, Furniss T. Regulatory disorders in early childhood: Correlates in child behavior, parent-child relationship, and parental mental health. Infant mental health journal 2012;33(2):173-186
http://dx.doi.org/10.1002/imhj.20338 https://pubmed.ncbi.nlm.nih.gov/28520094[126] Raad van Volksgezondheid.... Redesign van de eerste lijn in transmuraal perspectief: Advies uitgebracht door de raad van volksgezondheid en zorg aan de minister van volksgezondheid. Zoetermeer: RVZ. 1998
[127] Räihä H, Lehtonen L, Huhtala V, Saleva K, Korvenranta H. Excessively crying infant in the family: mother-infant, father-infant and mother-father interaction. Child: care, health and development 2002;28(5):419-29
https://pubmed.ncbi.nlm.nih.gov/12296876[128] Rao MR, Brenner RA, Schisterman EF, Vik T, Mills JL. Long term cognitive development in children with prolonged crying. Archives of disease in childhood 2004;89(11):989-92
https://pubmed.ncbi.nlm.nih.gov/15499048[129] Rautava P, Helenius H, Lehtonen L. Psychosocial predisposing factors for infantile colic. BMJ (Clinical research ed.) 1993;307(6904):600-4
https://pubmed.ncbi.nlm.nih.gov/8401016[130] Rautava P, Lehtonen L, Helenius H, Sillanpää M. Infantile colic: child and family three years later. Pediatrics 1995;96(1 Pt 1):43-7
https://pubmed.ncbi.nlm.nih.gov/7596720[131] Reijneveld SA, Brugman E, Hirasing RA. Excessive infant crying: the impact of varying definitions. Pediatrics 2001;108(4):893-7
https://pubmed.ncbi.nlm.nih.gov/11581441[132] Reijneveld SA, Brugman E, Hirasing RA. Excessive infant crying: definitions determine risk groups. Archives of disease in childhood 2002;87(1):43-4
https://pubmed.ncbi.nlm.nih.gov/12089122[133] Reijneveld SA, Lanting CI, Crone MR, Van Wouwe JP. Exposure to tobacco smoke and infant crying. Acta paediatrica (Oslo, Norway : 1992) 2005;94(2):217-21
https://pubmed.ncbi.nlm.nih.gov/15981757[134] Reijneveld SA, van der Wal MF, Brugman E, Hira Sing RA, Verloove-Vanhorick SP. [Prevalence of parental behaviour to diminish the crying of infants that may lead to abuse]. Nederlands tijdschrift voor geneeskunde 2004;148(45):2227-30
https://pubmed.ncbi.nlm.nih.gov/15568629[135] Rosendal H, Ahaus K, Huijsman R. Ketenzorg. In: Keten- zorg : Praktijk in perspectief. Rosendal H, Ahaus R, Huijsman R, et al, editors. Maarssen: Elsevier Gezondheidszorg 2009
[136] Savino F, Tarasco V. New treatments for infant colic. Current opinion in pediatrics 2010;22(6):791-7
http://dx.doi.org/10.1097/MOP.0b013e32833fac24 https://pubmed.ncbi.nlm.nih.gov/20859207[137] Schmid G, Schreier A, Meyer R, Wolke D. A prospective study on the persistence of infant crying, sleeping and feeding problems and preschool behaviour. Acta paediatrica (Oslo, Norway : 1992) 2010;99(2):286-90
http://dx.doi.org/10.1111/j.1651-2227.2009.01572.x https://pubmed.ncbi.nlm.nih.gov/19886897[138] Sethi KS, Sethi JK. Simethicone in the management of infant colic. The Practitioner 1988;232(1448):508
https://pubmed.ncbi.nlm.nih.gov/3064072[139] Short MA, Brooks-Brunn JA, Reeves DS, Yeager J, Thorpe JA. The effects of swaddling versus standard positioning on neuromuscular development in very low birth weight infants. Neonatal network : NN 1996;15(4):25-31
https://pubmed.ncbi.nlm.nih.gov/8716525[140] Sibbing MHM, Kat CN, Grootenhuis MA, Last BF. Positief effect van video-interactiebegeleiding in het kinderziekenhuis Tijdschrift voor kindergeneeskunde 2005;73(6):16
http://dx.doi.org/10.1007/BF03061538 https://doi.org/10.1007/BF03061538[141] van Sleuwen BE. Infants that cry excessively: The effect of regularity and swaddling. Thesis. Utrecht: Universiteit Utrecht. 2008
[142] van Sleuwen BE, Engelberts AC, Boere-Boonekamp MM, Kuis W, Schulpen TWJ, L'Hoir MP. Swaddling: a systematic review. Pediatrics 2007;120(4):e1097-106
https://pubmed.ncbi.nlm.nih.gov/17908730[143] van Sleuwen BE, L'Hoir MP, Engelberts AC, Westers P, Schulpen TWJ. Infant care practices related to cot death in Turkish and Moroccan families in the Netherlands. Archives of disease in childhood 2003;88(9):784-8
https://pubmed.ncbi.nlm.nih.gov/12937097[144] van Sleuwen BE, L'hoir MP, Engelberts AC, Busschers WB, Westers P, Blom MA, Schulpen TWJ, Kuis W. Comparison of behavior modification with and without swaddling as interventions for excessive crying. The Journal of pediatrics 2006;149(4):512-7
https://pubmed.ncbi.nlm.nih.gov/17011324[145] Smart J, Hiscock H. Early infant crying and sleeping problems: a pilot study of impact on parental well-being and parent-endorsed strategies for management. Journal of paediatrics and child health 2007;43(4):284-90
https://pubmed.ncbi.nlm.nih.gov/17444831[146] Soltis J. The developmental mechanisms and the signal functions of early infant crying. 2004a Behavioral and Brain Sciences 2004;27(4):477
http://dx.doi.org/DOI:%2010.1017/S0140525X0442010X https://www.cambridge.org/core/product/3798D2ADE57C9107165D93B9AB1D83FA[147] Soltis J. The signal functions of early infant crying. The Behavioral and brain sciences 2004;27(4):443-58; discussion 459-90
https://pubmed.ncbi.nlm.nih.gov/15773426[148] Søndergaard C, Olsen J, Friis-Haschè E, Dirdal M, Thrane N, Sørensen HT. Psychosocial distress during pregnancy and the risk of infantile colic: a follow-up study Acta Paediatrica 2003;92(7):811
http://dx.doi.org/https://doi.org/10.1111/j.1651-2227.2003.tb02538.x https://doi.org/10.1111/j.1651-2227.2003.tb02538.x[149] Sroufe LA, Waters E. The ontogenesis of smiling and laughter: a perspective on the organization of development in infancy. Psychological review 1976;83(3):173-89
https://pubmed.ncbi.nlm.nih.gov/188058[150] St James-Roberts I, Hurry J, Bowyer J, Barr RG. Supplementary carrying compared with advice to increase responsive parenting as interventions to prevent persistent infant crying. Pediatrics 1995;95(3):381-8
https://pubmed.ncbi.nlm.nih.gov/7862477[151] St James-Roberts I, Bowyer J, Varghese S, Sawdon J. Infant crying patterns in Manali and London. Child: care, health and development 1994;20(5):323-37
https://pubmed.ncbi.nlm.nih.gov/7988002[152] St James-Roberts I, Sleep J, Morris S, Owen C, Gillham P. Use of a behavioural programme in the first 3 months to prevent infant crying and sleeping problems. Journal of paediatrics and child health 2001;37(3):289-97
https://pubmed.ncbi.nlm.nih.gov/11468047[153] St James-Roberts I, Alvarez M, Csipke E, Abramsky T, Goodwin J, Sorgenfrei E. Infant crying and sleeping in London, Copenhagen and when parents adopt a "proximal" form of care. Pediatrics 2006;117(6):e1146-55
https://pubmed.ncbi.nlm.nih.gov/16740816[154] St James-Roberts I, Conroy S. Do pregnancy and childbirth adversities predict infant crying and colic? Findings and recommendations. Neuroscience and biobehavioral reviews 2005;29(2):313-20
https://pubmed.ncbi.nlm.nih.gov/15811501[155] Stifter CA, Spinrad TL. The Effect of Excessive Crying on the Development of Emotion Regulation. Infancy : the official journal of the International Society on Infant Studies 2002;3(2):133-152
http://dx.doi.org/10.1207/S15327078IN0302_2 https://pubmed.ncbi.nlm.nih.gov/33451205[156] Talge NM, Neal C, Glover V, . Antenatal maternal stress and long-term effects on child neurodevelopment: how and why? Journal of child psychology and psychiatry, and allied disciplines 2007;48(3-4):245-61
https://pubmed.ncbi.nlm.nih.gov/17355398[157] Talvik I, Alexander RC, Talvik T. Shaken baby syndrome and a baby's cry. Acta paediatrica (Oslo, Norway : 1992) 2008;97(6):782-5
http://dx.doi.org/10.1111/j.1651-2227.2008.00778.x https://pubmed.ncbi.nlm.nih.gov/18397351[158] Thompson PE, Harris CC, Bitowski BE. Effects of infant colic on the family: implications for practice. Issues in comprehensive pediatric nursing 1986;9(4):273-85
https://pubmed.ncbi.nlm.nih.gov/3638295[159] Underdown A, Barlow J, Chung V, Stewart-Brown S. Massage intervention for promoting mental and physical health in infants aged under six months. The Cochrane database of systematic reviews 2006
https://pubmed.ncbi.nlm.nih.gov/17054233[160] Urnaa V, Kizuki M, Nakamura K, Kaneko A, Inose T, Seino K, Takano T. Association of swaddling, rickets onset and bone properties in children in Ulaanbaatar, Mongolia. Public health 2006;120(9):834-40
https://pubmed.ncbi.nlm.nih.gov/16872650[161] Vik T, Grote V, Escribano J, Socha J, Verduci E, Fritsch M, Carlier C, von Kries R, Koletzko B, . Infantile colic, prolonged crying and maternal postnatal depression. Acta paediatrica (Oslo, Norway : 1992) 2009;98(8):1344-8
http://dx.doi.org/10.1111/j.1651-2227.2009.01317.x https://pubmed.ncbi.nlm.nih.gov/19432839[162] Vingerhoets A. Waarom mensen huilen. Amsterdam: Bert Bakker. 2011
[163] deVries MW. Temperament and infant mortality among the Masai of East Africa. The American journal of psychiatry 1984;141(10):1189-94
https://pubmed.ncbi.nlm.nih.gov/6486251[164] Vuorenkoski V, Wasz-Höckert O, Koivisto E, Lind J. The effect of cry stimulus on the temperature of the lactating breast of primipara. A thermographic study. Experientia 1969;25(12):1286-7
https://pubmed.ncbi.nlm.nih.gov/5365859[165] Wake M, Morton-Allen E, Poulakis Z, Hiscock H, Gallagher S, Oberklaid F. Prevalence, stability, and outcomes of cry-fuss and sleep problems in the first 2 years of life: prospective community-based study. Pediatrics 2006;117(3):836-42
https://pubmed.ncbi.nlm.nih.gov/16510665[166] van der Wal MF, van Eijsden M, Bonsel GJ. Stress and emotional problems during pregnancy and excessive infant crying. Journal of developmental and behavioral pediatrics : JDBP 2007;28(6):431-7
https://pubmed.ncbi.nlm.nih.gov/18091087[167] van der Wal MF, van den Boom DC, Pauw-Plomp H, de Jonge GA. Mothers' reports of infant crying and soothing in a multicultural population. Archives of disease in childhood 1998;79(4):312-7
https://pubmed.ncbi.nlm.nih.gov/9875040[168] Wermke K, Mende W, Manfredi C, Bruscaglioni P. Developmental aspects of infant's cry melody and formants. Medical engineering & physics 2002;24(7-8):501-14
https://pubmed.ncbi.nlm.nih.gov/12237046[169] WESSEL MA, COBB JC, JACKSON EB, HARRIS GS, DETWILER AC. Paroxysmal fussing in infancy, sometimes called colic. Pediatrics 1954;14(5):421-35
https://pubmed.ncbi.nlm.nih.gov/13214956[170] Weston AJ, Mader NT. Infants' vocalizations as a diagnostic tool. Perceptual and motor skills 1984;58(3):787-96
https://pubmed.ncbi.nlm.nih.gov/6236421[171] White BP, Gunnar MR, Larson MC, Donzella B, Barr RG. Behavioral and physiological responsivity, sleep, and patterns of daily cortisol production in infants with and without colic. Child development 2000;71(4):862-77
https://pubmed.ncbi.nlm.nih.gov/11016553[172] Wiberg JM, Nordsteen J, Nilsson N. The short-term effect of spinal manipulation in the treatment of infantile colic: a randomized controlled clinical trial with a blinded observer. Journal of manipulative and physiological therapeutics 1999;22(8):517-22
https://pubmed.ncbi.nlm.nih.gov/10543581[173] Wiesenfeld AR, Malatesta CZ, Deloach LL. Differential parental response to familiar and unfamiliar infant distress signals Infant Behavior and Development 1981;4():281
http://dx.doi.org/https://doi.org/10.1016/S0163-6383(81)80030-6 https://www.sciencedirect.com/science/article/pii/S0163638381800306[174] Wijnroks A. Dimensions of mother-infant interaction and the development of social and cognitive competence in preterm infants. proefschrift rijksuniversiteit groningen. 1994
[175] Wolke D, Rizzo P, Woods S. Persistent infant crying and hyperactivity problems in middle childhood. Pediatrics 2002;109(6):1054-60
https://pubmed.ncbi.nlm.nih.gov/12042542[176] Wolke D, Gray P, Meyer R. Excessive infant crying: a controlled study of mothers helping mothers. Pediatrics 1994;94(3):322-32
https://pubmed.ncbi.nlm.nih.gov/8065857[177] Wolke D, Schmid G, Schreier A, Meyer R. Crying and feeding problems in infancy and cognitive outcome in preschool children born at risk: a prospective population study. Journal of developmental and behavioral pediatrics : JDBP 2009;30(3):226-38
http://dx.doi.org/10.1097/DBP.0b013e3181a85973 https://pubmed.ncbi.nlm.nih.gov/19433987[178] Wood RM, Gustafson GE. Infant crying and adults' anticipated caregiving responses: acoustic and contextual influences. Child development 2001;72(5):1287-300
https://pubmed.ncbi.nlm.nih.gov/11699671[179] Xua Li Shuan, Qing Gui Romg, Ye Mei Yan. Study of touch intervention of infant sleep disorder. J Nursing Continual Educ 19:973-6. 2004
[180] Zeifman DM. Developmental aspects of crying: Infancy, childhood, and beyond. In: Adult crying: A biopsychological approach. Vingerhoets AJJM and Cornelis RR, editors. East Sussex: Brunner Routledge. 2001a 2001
[181] Zeifman DM. An ethological analysis of human infant crying: answering Tinbergen's four questions. 2001b Developmental psychobiology 2001;39(4):265-85
https://pubmed.ncbi.nlm.nih.gov/11745323[182] Zero to Three: Diagnostic classification of mental health and developmental disorders of infancy and early childhood, Rev. ed. (DC:0-3R: Diagnostic classification of mental health and developmental disorders of infancy and early childhood, Rev. ed.) 2005
[183] Zero To Three. DC:0-3. Diagnostische classificatie van psychische en ontwikkelingsstoornissen bij infants. (vertaling: J.C. Visser). Assen: Van Gorcum. 2009
[184] Zwart P, Vellema-Goud MGA, Brand PLP. Characteristics of infants admitted to hospital for persistent colic, and comparison with healthy infants. Acta paediatrica (Oslo, Norway : 1992) 2007;96(3):401-5
https://pubmed.ncbi.nlm.nih.gov/17407465Heb je suggesties voor verbetering van deze JGZ-richtlijn?
Geef jouw feedbackLET OP: print de JGZ-richtlijn in liggende afdrukstand!
Grote tabellen zijn niet volledig zichtbaar als de JGZ-richtlijn in staande afdrukstand geprint wordt. Om kleuren in de printversie goed door te laten komen, moet bij de printerinstellingen Achtergrondillustraties aangezet worden.
Disclaimer printversie JGZ-richtlijnen
De printversie van de JGZ-richtlijn bevat de algemene tekst inclusief de aanbevelingen. De wetenschappelijke onderbouwing is terug te vinden op de website, bij de aanbevelingen onder de link “Evidence”.
