Oogleden
Ptosis: een afhangend bovenooglid. Congenitale ptosis is bij ± 80 % enkelzijdig- en bij ± 20% dubbelzijdig en komt vaak familiair (autosomaal-dominant) voor. Andere oorzaken voor ptosis bij kinderen zijn ontsteking (van oogleden en/of orbita (oogkas)), trauma en tumoren van het ooglid (hemangioom) (figuur 4), rhabdomyosarcoom gekenmerkt door snel progressieve proptosis (naar voren komen van oog) of ptosis). Meer zeldzame oorzaken zijn neurogeen (Hornersyndroom, n. oculomotorius (III) parese) of myogeen (myasthenie, mitochondriale aandoeningen).
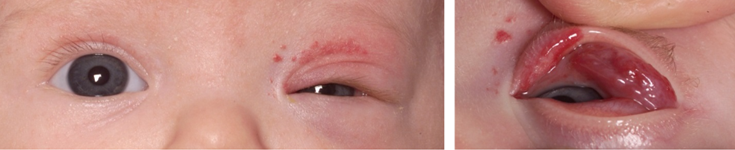
Figuur 4: Ptosis veroorzaakt door hemangioom linker ooglid
Indien het ooglid continu of regelmatig voor de pupil hangt is er een grote kans op het ontstaan van, vaak ernstige, amblyopie. Compensatiemechanismen om onder het ooglid door te kijken zijn optrekken van de wenkbrauwen door gebruik te maken de voorhoofdsspier om het ooglid omhoog te trekken of een torticollis (dwangstand van het hoofd) met de kin omhoog (figuur 5).
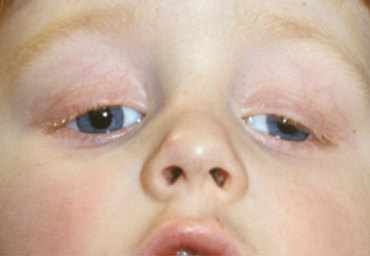
Figuur 5: Ptosis met opgetrokken wenkbrauwen en torticollis met kin omhoog (neusgaten zichtbaar)
Pupil
Anisocorie: een verschil in diameter van de pupillen, waarbij een anisocorie groter dan 1mm pathologisch kan zijn. Naast een verschil in diameter van de pupillen, wordt een pupil met een diameter kleiner dan 2 mm of groter dan 5 mm als afwijkend beschouwd.
Vormafwijking: de pupil is niet rond of niet in het centrum gelokaliseerd. Bij een coloboom van de iris is de pupil sleutelgatvormig naar onderen toe. Het is een sluitingsdefect van de oogbeker in de embryonale fase. Colobomen kunnen voorkomen in iris, lens, choroïdea (vaatvlies), retina (netvlies) en n. opticus (II). Een iriscoloboom kan dus een signaal zijn voor ernstige afwijkingen in de diepere lagen van het oog en slechtziendheid. Colobomen komen voor bij verschillende syndromen bijvoorbeeld trisomie 13 of CHARGE syndroom: Colobomen, Hartafwijkingen, Atresie van de choanen, Retardatie van groei en/of ontwikkeling, uroGenitale afwijkingen, externe en interne afwijkingen van het oor (Ear) en evenwichtsorgaan. Een oog met een coloboom kan te klein zijn: microphthalmus (figuur 6).
Figuur 6: Microphthalmus met Iriscoloboom
Bij chronische ontstekingen van het vaatvlies (uveitis) kan de pupil een grillige vorm krijgen door verkleving met de lens. De pupil wordt dan ook niet meer goed wijd.
Wanneer de pupil niet centraal in de iris zit, kan dit wijzen op congenitale afwijkingen van het voorsegment, die vaak gepaard gaan met verhoogde oogdruk (figuur 7).
Figuur 7: Pupil excentrisch
Kleurverandering-Leucocorie
De pupil is niet zwart maar witgrijs verkleurd. De rode of (bij donker gepigmenteerde mensen) geelbruine fundusreflex is niet egaal of (goed) zichtbaar (figuur 8). Daarnaast kan er een witte reflex zijn. De oorzaken van een witte pupil zijn divers en alle oorzaken zijn reden voor snelle verwijzing (zie bijlage 1, tabel B5 voor verwijstermijnen).
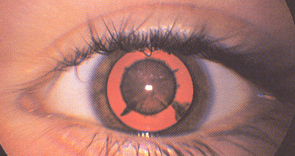
Figuur 8: verwijde pupil met rode fundusreflex die centraal gestoord is als gevolg van cataract (donkere vlek met uitlopertjes in het midden)
Meest voorkomende oorzaken van leukocorie:
Cataract: troebele ooglens waardoor er geen of slechte beeldvorming op de retina is. Kan enkel- (figuur 9) of dubbelzijdig voorkomen. Oorzaken zijn een aanlegstoornis van het oog (vaak ook microphthalmus), familiair, (intra-uteriene) infectie (TORCHES: Toxoplasmose, Rubella, CMV, Herpes simplex of Syphilis), stofwisselingsziekte of in kader van bijvoorbeeld Downsyndroom.
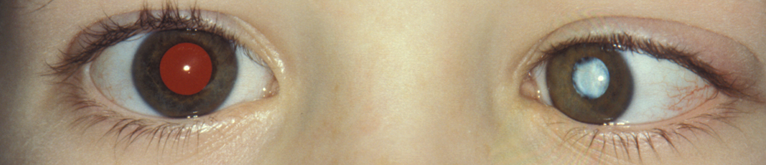
Figuur 9: leukocorie (en microphtalmus) linker oog bij cataract
Bij totaal, congenitaal cataract moet op zeer jonge leeftijd de lens operatief verwijderd worden: enkelzijdig cataract voor de 6e levensweek, dubbelzijdig cataract voor de leeftijd van 3 maanden. Bij dubbelzijdig cataract is de deprivatie van beide ogen gelijk. Na operatie zal de visuele ontwikkeling van beide ogen verder gaan. Na 3 maanden is de achterstand zo groot dat een ernstige visuele beperking onvermijdelijk is. Bij enkelzijdige staar is de visuele ontwikkeling van het oog zonder cataract normaal terwijl het oog met cataract zich niet ontwikkelt. Na 6 weken is dit proces al onomkeerbaar en zal het oog met cataract niet meer beter kunnen gaan zien na operatie.
Ook wanneer er geen sprake is van totaal cataract dient zo snel mogelijk verwezen te worden zodat de oogarts kan oordelen of behandeling geïndiceerd is.
Retinoblastoom: zeldzame maligne tumor uitgaande van de retina, die mits tijdig gedetecteerd en behandeld een goede prognose heeft. Kent een sporadische, enkelzijdige vorm (60 %) en een erfelijke, meestal dubbelzijdige vorm (40 %) waarbij de afwijking gevonden wordt op chromosoom 13. Kinderen met een familiaire belasting worden vanaf de geboorte, volgens een vast schema, gescreend. Screening en behandeling zijn in Nederland gecentraliseerd bij de afdeling oogheelkunde VUmc. Een retinoblastoom laat de pupil wit oplichten (figuur 10).
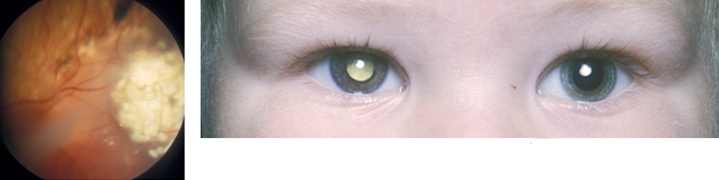
Figuur 10: Retinoblastoom
Andere oorzaken voor een leukocorie zijn bijvoorbeeld een groot chorioretinaal coloboom of een opticus coloboom, eindstadium prematurenretinopathie (aandoening van de retinale vaten bij prematuur geborenen ontstaan in de weken na de geboorte), congenitale toxoplasmose.
Congenitaal glaucoom
Kenmerkend zijn een te groot oog in combinatie met blepharospasme (knijpen), fotofobie (lichtgevoeligheid) en tranen. Vaak is het hoornvlies niet helder maar heeft een mat, grijzig aspect. De oogdruk is te hoog waardoor het oog opgerekt wordt. Congenitaal glaucoom kan één- en tweezijdig voorkomen (figuur 11) en wordt veroorzaakt door een embryonale membraan die de afvoer van oogkamerwater belemmert. Indien niet tijdig behandeld ontstaat irreversibele schade aan de oogzenuw met verlies van visus en gezichtsveld. De behandeling is operatief.
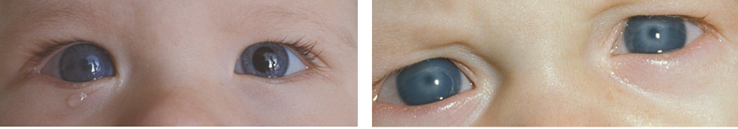
Figuur 11: Congenitaal glaucoom, enkelzijdig (rechter oog op linker foto) en dubbelzijdig (rechter foto)
Andere zeldzame oorzaken voor glaucoom zijn aanlegstoornissen van het voorsegment van het oog (bijvoorbeeld Rieger, aniridie), familiair juveniel glaucoom, Sturge Weber syndroom en secundair glaucoom na operatie vanwege congenitaal cataract. Deze vormen van glaucoom hebben meestal een normale corneadiameter en geen andere kenmerkende symptomen (tenzij er sprake is van afwijkingen aan het voorsegment (iris, pupil, cornea).
Afwijkende corneadiameter: de horizontale afmeting van de cornea die begrensd wordt door de overgang van de iris naar de sclera (oogwit) (figuur 11). Deze kan desgewenst gemeten worden door een liniaaltje boven of onder het oog te houden en te beoordelen of de diameter duidelijk groter of kleiner is dan 10mm (1 cm).
Een diameter bij geboorte < 9 mm is te klein. Dit kan duiden op een microphthalmus en/of een ontwikkelingsstoornis van het oog.
Een diameter bij geboorte > 10,5 à 11 mm is te groot. Dit kan duiden op congenitaal glaucoom (buphthalmus). Rond het 7e jaar is de volwassen waarde van 12mm bereikt.
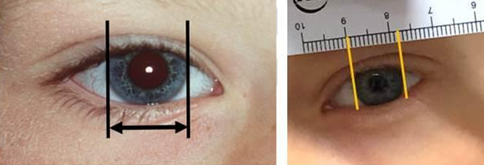
Figuur 12: Corneadiameter. Om een grove indruk te krijgen van de diameter kan een liniaaltje boven het oog gehouden worden. In dit voorbeeld is de diameter 12mm.
Iris
Heterochromie: kleurverschil van de ogen. Het komt zeer zelden voor, kan erfelijk zijn en is meestal onschuldig. Reden voor verwijzing is als het oog met de lichtste iris ook een kleinere pupil en een milde ptosis heeft. Dit is verdacht voor het syndroom van Horner. Andere oorzaken voor heterochromie zijn een voorgeschiedenis met trauma of operatie in het oog, chronische uveitis of gebruik van medicatie met prostaglandine-analogen die voorgeschreven worden bij glaucoom. Doorgaans is het kind dan al bekend bij de oogarts.
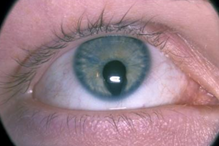
Irisdiafanie: door gebrek aan pigment van de iris wordt deze doorschijnend waardoor de rode reflex van het netvlies door de iris heen zichtbaar kan zijn (figuur 13). Irisdiafanie is een kenmerk van albinisme dat alleen aan het oog (oculair albinisme) of gegeneraliseerd (oculocutaan albinisme) voor kan komen. Bijkomende symptomen kunnen zijn fotofobie, slechte visus en nystagmus. Vaak komen hoge refractieafwijkingen, strabismus en amblyopie voor, die opgespoord en behandeld moeten worden om een zo goed mogelijke visus te behalen.
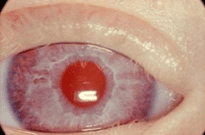
Figuur 13: Irisdiafanie
Vlekken of tumoren: iris naevi zijn pigmentvlekken die frequent voorkomen en indien zij niet van grootte of kleur veranderen onschadelijk zijn. Geel-roze, bruine of bleke tumoren dienen nader onderzocht te worden. De mate van groei is bepalend voor de snelheid van verwijzen.
Conjunctiva en sclera
Pigmentvlekken: bij mensen met een donkerder gepigmenteerde huid worden vaak pigmentvlekken gezien op de conjunctiva of het oogwit. Redenen voor verwijzing zijn: groei, verandering van pigmentatie, meerdere pigmentvlekken, dikke uitgezette vaten naar pigmentatie toelopend of chronisch recidiverende irritatie.
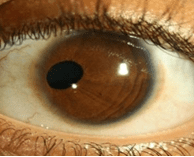
Blauwgrijze of zwarte vlekken: melanosis oculi. Wordt vaak gezien bij mensen met Aziatische achtergrond. Kleine vlekken hebben geen consequentie (figuur 14). Uitgebreide, grote vlekken zijn vaak geassocieerd met toename van pigmentatie in het oog, glaucoom en hyperpigmentatie van oogleden en huid. Vanwege de licht verhoogde kans op een oogmelanoom worden mensen met uitgebreide afwijkingen jaarlijks gescreend.
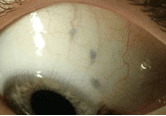
Figuur 14: Blauwgrijze vlekjes
Traanwegen
Congenitale traanwegstenose: een bij de geboorte aanwezige obstructie op de overgang van het traankanaal naar de neus (klep van Hasner) zorgt ervoor dat tranen niet weg kunnen lopen naar de neus. Door ophoping van tranen en bacteriën in de traanzak ontstaan klachten van tranen, slijmproductie en recidiverende infecties (figuur 15). Het oog zelf is doorgaans niet rood, maar bij een heftige ontsteking kan een conjunctivitis ontstaan. Aangezien de blokkade bij > 90 % van de kinderen spontaan open gaat voor de leeftijd van 9 maanden wordt geadviseerd de ogen schoon te houden (tissue of gaasje dat vochtig gemaakt is met lauw water) en de traanzak te masseren (met vinger de traanzak tegen het neusbot duwen en naar beneden (richting neusvleugel) en naar boven (richting nasale ooghoek) masseren).
Bij heftige recidiverende ontstekingen en wanneer de klachten na 9-12 maanden niet verdwenen zijn wordt een sondage verricht (doorprikken traankanaal onder narcose).
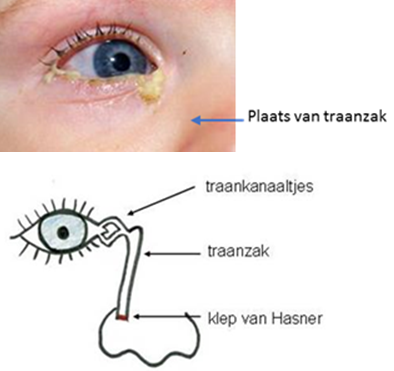
Figuur 15a: klinisch beeld van traanweg stenose
Figuur 15b: Plaats van traanweg stenose, schematisch
Let op: een forse ontsteking waarbij het oogwit rood is kan bij een pasgeborene (eerste 6 weken) duiden op een conjunctivitis neonatorum. Dit is een ernstige ontsteking, meestal op basis van gonorroe, chlamydia, herpes of stafylokokken en dient met spoed verwezen en behandeld te worden (figuur 16).
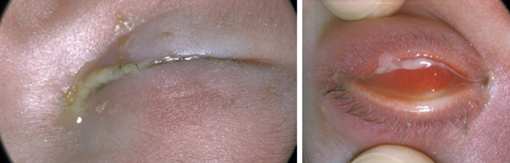
Figuur 16: Conjunctivitis
Nystagmus
Nystagmus: onwillekeurige, oscillatoire en ritmische bewegingen die horizontaal, verticaal en/of rotatoir kunnen zijn. Te onderscheiden zijn een ruknystagmus waarbij een snelle en een langzame fase gezien wordt en pendelnystagmus waarbij de ogen bewegen zonder snelle of langzame fase. Congenitale idiopatische nystagmus ontstaat meestal op de leeftijd van 6-8 weken en is vaak erfelijk. Andere oorzaken voor nystagmus zijn slechte visus en neurologische afwijkingen. Nystagmus is altijd een reden om te verwijzen. Zie voor de verwijscriteria bijlage 1, tabel B5.
Cerebrale Visuele stoornis
Dit is stoornis in het zien ten gevolge van beschadiging van het visuele systeem voorbij het chiasma opticum, waardoor de verwerking van beelden die aan de hersenen aangeboden worden niet goed verloopt. Dit leidt tot gestoorde waarneming (perceptie). Oorzaken zijn aanlegstoornissen of beschadiging in de perinatale periode van de hersenen, gecompliceerde zwangerschap, prematuriteit, trauma, epilepsie, hydrocephalus, stofwisselingsstoornissen en intracerebrale bloedingen in de voorgeschiedenis. Een deel van deze kinderen heeft tevens een verstandelijke beperking. Kinderen met CVI kunnen een normale of sterk verminderde visus hebben. Vaak is er ook sprake van strabismus, nystagmus en gezichtsvelddefecten. Voorbeelden van perceptiestoornissen zijn problemen met het herkennen van voorwerpen, vormen of gezichten, oriëntatie in de ruimte, vast kunnen houden van visuele aandacht, interpreteren van gelaatsuitdrukkingen, gelijktijdig herkennen van verschillende objecten en waarneming van diepte of bewegende objecten. Bij verdenking op CVI is verwijzing naar een oogarts geïndiceerd om oogheelkundige pathologie uit te sluiten. Voor uitgebreid onderzoek en begeleiding worden kinderen met CVI door de oogarts doorverwezen naar Visio of Bartiméus (instellingen voor mensen met een visuele beperking). Meer uitgebreide informatie is terug te vinden in de richtlijn ‘CVI, diagnostiek en verwijzing’ van het Nederlands Oogheelkundig Gezelschap (NOG) .
Kleurenzienstoornissen
Kleurenzien is een functie van de kegeltjes in het netvlies. Licht wordt door drie verschillende lichtgevoelige pigmenten (rood, groen en blauw) geabsorbeerd in de kegeltjes. Als kleuren minder goed onderscheiden worden doordat deze kleur waarnemingssystemen onvoldoende werken spreekt men van verminderd kleurenzien, bij totale uitval spreekt men van kleurenblindheid. De meest voorkomende vorm van gestoord kleurenzien is een rood-groen stoornis, waarbij geen goed onderscheid tussen rood en groen gemaakt kan worden. Dit is een X-gebonden erfelijke aandoening die voorkomt bij ongeveer 8 % van de mannen. Zeer zelden komt een rood-groen stoornis voor bij vrouwen (0,5 %) [8]. Rood-groen stoornissen kunnen getest worden, bijvoorbeeld met de Ishihara kleurenzientest. Veel zeldzamer zijn stoornissen in de geel-blauw waarneming. Bij ernstige vormen van kleurenzienstoornis kan de visus verlaagd zijn of kan nystagmus voorkomen. Een extreem voorbeeld hiervan is de zeldzame achromatopsie waarbij geen kleuren worden waargenomen.
Kleurenzien is mogelijk vanaf de leeftijd van twee tot zes weken, maar pas vanaf de leeftijd van 3 jaar kunnen kleuren actief vergeleken, onderscheiden en benoemd worden. Ongeveer 40 % van de jongeren met een kleurenzienstoornis is zich hiervan niet bewust. Als de kleurenzienstoornis klachten geeft wordt verwezen naar de oogarts.
