Lees meer in de onderliggende hoofdstukken.
2.5 Basiskennis (neuro)motorische functioneren
JGZ-richtlijn Vroeg en/of small voor gestational age (SGA) geboren kinderen
JGZ-richtlijn Vroeg en/of small voor gestational age (SGA) geboren kinderen
Let op: deze richtlijn is momenteel in herziening.
Dit betekent niet dat de inhoud van deze richtlijn incorrect is. Tot de herziening blijft de richtlijn leidend voor de praktijk. Wel bestaat er een kans dat een deel van de informatie verouderd is.
Heb je feedback over deze JGZ-richtlijn? Stuur jouw feedback naar onze servicedesk. Zoek het tekstgedeelte waarbij je suggesties voor verbetering hebt. Via de knop ‘Geef jouw feedback’ kun je voor deze JGZ-richtlijn en het specifieke hoofdstuk jouw suggesties doorgeven.
Richtlijn inhoudsopgave
1 Inleiding Ga naar pagina over 1 Inleiding
2 Definities en achtergrondinformatie Ga naar pagina over 2 Definities en achtergrondinformatie
3 Signaleren, diagnostiek en verwijzing Ga naar pagina over 3 Signaleren, diagnostiek en verwijzing
4 Behandelen en begeleiden Ga naar pagina over 4 Behandelen en begeleiden
5 Samenwerking Ga naar pagina over 5 Samenwerking
6 Totstandkoming Ga naar pagina over 6 Totstandkoming
7 Verantwoording Ga naar pagina over 7 Verantwoording
8 Bijlagen Ga naar pagina over 8 Bijlagen
1 Inleiding Ga naar pagina over 1 Inleiding
2 Definities en achtergrondinformatie Ga naar pagina over 2 Definities en achtergrondinformatie
3 Signaleren, diagnostiek en verwijzing Ga naar pagina over 3 Signaleren, diagnostiek en verwijzing
4 Behandelen en begeleiden Ga naar pagina over 4 Behandelen en begeleiden
5 Samenwerking Ga naar pagina over 5 Samenwerking
6 Totstandkoming Ga naar pagina over 6 Totstandkoming
7 Verantwoording Ga naar pagina over 7 Verantwoording
8 Bijlagen Ga naar pagina over 8 Bijlagen
Heb je suggesties voor verbetering van deze JGZ-richtlijn?
Geef jouw feedbackRichtlijn samenvatting Vroeg en/of small voor gestational age (SGA) geboren kinderen
Overzichtskaart Vroeg en/of small voor gestational age (SGA) geboren kinderen
PP-presentatie voor de scholing Vroeg en/of small voor gestational age (SGA) geboren kinderen
Factsheet richtlijn Vroeg en/of small voor gestational age (SGA) geboren kinderen
Randvoorwaardelijke implicaties richtlijn Vroeg en/of small voor gestational age (SGA) geboren kinderen
Rapportage praktijktest richtlijn Vroeg en/of small voor gestational age (SGA) geboren kinderen
BDS-registratie-protocol richtlijn Vroeg en/of small voor gestational age (SGA) geboren kinderen
Bijlage 1: Voorbeeld verpleegkundig overdrachtsformulier
Bijlage 2: Interventies op NICU afdeling of vlak na ontslag
Bijlage 3: Voorbeeld foldertekst voor ouders (bij ontslag)
[1] . Hospital discharge of the high-risk neonate. Pediatrics 2008;122(5):1119-26
http://dx.doi.org/10.1542/peds.2008-2174 https://pubmed.ncbi.nlm.nih.gov/18977994[1] . Hospital discharge of the high-risk neonate. Pediatrics 2008;122(5):1119-26
http://dx.doi.org/10.1542/peds.2008-2174 https://pubmed.ncbi.nlm.nih.gov/18977994[2] Aarnoudse-Moens CSH, Weisglas-Kuperus N, van Goudoever JB, Oosterlaan J. Meta-analysis of neurobehavioral outcomes in very preterm and/or very low birth weight children. Pediatrics 2009;124(2):717-28
http://dx.doi.org/10.1542/peds.2008-2816 https://pubmed.ncbi.nlm.nih.gov/19651588[2] Aarnoudse-Moens CSH, Weisglas-Kuperus N, van Goudoever JB, Oosterlaan J. Meta-analysis of neurobehavioral outcomes in very preterm and/or very low birth weight children. Pediatrics 2009;124(2):717-28
http://dx.doi.org/10.1542/peds.2008-2816 https://pubmed.ncbi.nlm.nih.gov/19651588[3] , Aggett PJ, Agostoni C, Axelsson I, De Curtis M, Goulet O, Hernell O, Koletzko B, Lafeber HN, Michaelsen KF, Puntis JWL, Rigo J, Shamir R, Szajewska H, Turck D, Weaver LT. Feeding preterm infants after hospital discharge: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2006;42(5):596-603
https://pubmed.ncbi.nlm.nih.gov/16707992[3] , Aggett PJ, Agostoni C, Axelsson I, De Curtis M, Goulet O, Hernell O, Koletzko B, Lafeber HN, Michaelsen KF, Puntis JWL, Rigo J, Shamir R, Szajewska H, Turck D, Weaver LT. Feeding preterm infants after hospital discharge: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2006;42(5):596-603
https://pubmed.ncbi.nlm.nih.gov/16707992[4] Amesz EM, Schaafsma A, Cranendonk A, Lafeber HN. Optimal growth and lower fat mass in preterm infants fed a protein-enriched postdischarge formula. Journal of pediatric gastroenterology and nutrition 2010;50(2):200-7
http://dx.doi.org/10.1097/MPG.0b013e3181a8150d https://pubmed.ncbi.nlm.nih.gov/19881394[4] Amesz EM, Schaafsma A, Cranendonk A, Lafeber HN. Optimal growth and lower fat mass in preterm infants fed a protein-enriched postdischarge formula. Journal of pediatric gastroenterology and nutrition 2010;50(2):200-7
http://dx.doi.org/10.1097/MPG.0b013e3181a8150d https://pubmed.ncbi.nlm.nih.gov/19881394[5] Anderson P, Doyle LW, . Neurobehavioral outcomes of school-age children born extremely low birth weight or very preterm in the 1990s. JAMA 2003;289(24):3264-72
https://pubmed.ncbi.nlm.nih.gov/12824207[5] Anderson P, Doyle LW, . Neurobehavioral outcomes of school-age children born extremely low birth weight or very preterm in the 1990s. JAMA 2003;289(24):3264-72
https://pubmed.ncbi.nlm.nih.gov/12824207[6] van Baar AL, Vermaas J, Knots E, de Kleine MJK, Soons P. Functioning at school age of moderately preterm children born at 32 to 36 weeks' gestational age. Pediatrics 2009;124(1):251-7
http://dx.doi.org/10.1542/peds.2008-2315 https://pubmed.ncbi.nlm.nih.gov/19564307[6] van Baar AL, Vermaas J, Knots E, de Kleine MJK, Soons P. Functioning at school age of moderately preterm children born at 32 to 36 weeks' gestational age. Pediatrics 2009;124(1):251-7
http://dx.doi.org/10.1542/peds.2008-2315 https://pubmed.ncbi.nlm.nih.gov/19564307[7] Blair C. Early intervention for low birth weight, preterm infants: the role of negative emotionality in the specification of effects. Development and psychopathology 2002;14(2):311-32
https://pubmed.ncbi.nlm.nih.gov/12030694[7] Blair C. Early intervention for low birth weight, preterm infants: the role of negative emotionality in the specification of effects. Development and psychopathology 2002;14(2):311-32
https://pubmed.ncbi.nlm.nih.gov/12030694[8] Bocca-Tjeertes IFA, Kerstjens JM, Reijneveld SA, de Winter AF, Bos AF. Growth and predictors of growth restraint in moderately preterm children aged 0 to 4 years. Pediatrics 2011;128(5):e1187-94
http://dx.doi.org/10.1542/peds.2010-3781 https://pubmed.ncbi.nlm.nih.gov/21987699[8] Bocca-Tjeertes IFA, Kerstjens JM, Reijneveld SA, de Winter AF, Bos AF. Growth and predictors of growth restraint in moderately preterm children aged 0 to 4 years. Pediatrics 2011;128(5):e1187-94
http://dx.doi.org/10.1542/peds.2010-3781 https://pubmed.ncbi.nlm.nih.gov/21987699[9] Bocca-Tjeertes IFA, van Buuren S, Bos AF, Kerstjens JM, Ten Vergert EM, Reijneveld SA. Growth of preterm and full-term children aged 0-4 years: integrating median growth and variability in growth charts. The Journal of pediatrics 2012;161(3):460-465.e1
http://dx.doi.org/10.1016/j.jpeds.2012.03.016 https://pubmed.ncbi.nlm.nih.gov/22513269[9] Bocca-Tjeertes IFA, van Buuren S, Bos AF, Kerstjens JM, Ten Vergert EM, Reijneveld SA. Growth of preterm and full-term children aged 0-4 years: integrating median growth and variability in growth charts. The Journal of pediatrics 2012;161(3):460-465.e1
http://dx.doi.org/10.1016/j.jpeds.2012.03.016 https://pubmed.ncbi.nlm.nih.gov/22513269[10] Breslau N, Johnson EO, Lucia VC. Academic achievement of low birthweight children at age 11: the role of cognitive abilities at school entry. Journal of abnormal child psychology 2001;29(4):273-9
https://pubmed.ncbi.nlm.nih.gov/11523833[10] Breslau N, Johnson EO, Lucia VC. Academic achievement of low birthweight children at age 11: the role of cognitive abilities at school entry. Journal of abnormal child psychology 2001;29(4):273-9
https://pubmed.ncbi.nlm.nih.gov/11523833[11] Breslau N, Paneth NS, Lucia VC. The lingering academic deficits of low birth weight children. Pediatrics 2004;114(4):1035-40
https://pubmed.ncbi.nlm.nih.gov/15466102[11] Breslau N, Paneth NS, Lucia VC. The lingering academic deficits of low birth weight children. Pediatrics 2004;114(4):1035-40
https://pubmed.ncbi.nlm.nih.gov/15466102[12] Bucher HU, Killer C, Ochsner Y, Vaihinger S, Fauchère J-C. Growth, developmental milestones and health problems in the first 2 years in very preterm infants compared with term infants: a population based study. European journal of pediatrics 2002;161(3):151-6
https://pubmed.ncbi.nlm.nih.gov/11998913[12] Bucher HU, Killer C, Ochsner Y, Vaihinger S, Fauchère J-C. Growth, developmental milestones and health problems in the first 2 years in very preterm infants compared with term infants: a population based study. European journal of pediatrics 2002;161(3):151-6
https://pubmed.ncbi.nlm.nih.gov/11998913[13] Callanan C, Doyle L, Rickards A, Kelly E, Ford G, Davis N. Children followed with difficulty: how do they differ? Journal of paediatrics and child health 2001;37(2):152-6
https://pubmed.ncbi.nlm.nih.gov/11328470[13] Callanan C, Doyle L, Rickards A, Kelly E, Ford G, Davis N. Children followed with difficulty: how do they differ? Journal of paediatrics and child health 2001;37(2):152-6
https://pubmed.ncbi.nlm.nih.gov/11328470[14] Caravale B, Tozzi C, Albino G, Vicari S. Cognitive development in low risk preterm infants at 3-4 years of life. Archives of disease in childhood. Fetal and neonatal edition 2005;90(6):F474-9
https://pubmed.ncbi.nlm.nih.gov/15956096[14] Caravale B, Tozzi C, Albino G, Vicari S. Cognitive development in low risk preterm infants at 3-4 years of life. Archives of disease in childhood. Fetal and neonatal edition 2005;90(6):F474-9
https://pubmed.ncbi.nlm.nih.gov/15956096[15] Carvalho AEV, Martinez FE, Linhares MBM. Maternal anxiety and depression and development of prematurely born infants in the first year of life. The Spanish journal of psychology 2008;11(2):600-8
https://pubmed.ncbi.nlm.nih.gov/18988445[15] Carvalho AEV, Martinez FE, Linhares MBM. Maternal anxiety and depression and development of prematurely born infants in the first year of life. The Spanish journal of psychology 2008;11(2):600-8
https://pubmed.ncbi.nlm.nih.gov/18988445[16] Cerro N, Zeunert S, Simmer KN, Daniels LA. Eating behaviour of children 1.5-3.5 years born preterm: parents' perceptions. Journal of paediatrics and child health 2002;38(1):72-8
https://pubmed.ncbi.nlm.nih.gov/11869405[16] Cerro N, Zeunert S, Simmer KN, Daniels LA. Eating behaviour of children 1.5-3.5 years born preterm: parents' perceptions. Journal of paediatrics and child health 2002;38(1):72-8
https://pubmed.ncbi.nlm.nih.gov/11869405[17] de Winter M.. Een stevig fundament. Evaluatie van het basistakenpakket jeugdgezondheidszorg. 2013
https://www.tweedekamer.nl/downloads/document?id=2013D09496[17] de Winter M.. Een stevig fundament. Evaluatie van het basistakenpakket jeugdgezondheidszorg. 2013
https://www.tweedekamer.nl/downloads/document?id=2013D09496[18] Cooke RJ, Griffin IJ, McCormick K. Adiposity is not altered in preterm infants fed with a nutrient-enriched formula after hospital discharge. Pediatric research 2010;67(6):660-4
http://dx.doi.org/10.1203/PDR.0b013e3181da8d01 https://pubmed.ncbi.nlm.nih.gov/20216105[18] Cooke RJ, Griffin IJ, McCormick K. Adiposity is not altered in preterm infants fed with a nutrient-enriched formula after hospital discharge. Pediatric research 2010;67(6):660-4
http://dx.doi.org/10.1203/PDR.0b013e3181da8d01 https://pubmed.ncbi.nlm.nih.gov/20216105[19] Cooke RJ, McCormick K, Griffin IJ, Embleton N, Faulkner K, Wells JC, Rawlings DC. Feeding preterm infants after hospital discharge: effect of diet on body composition. Pediatric research 1999;46(4):461-4
https://pubmed.ncbi.nlm.nih.gov/10509369[19] Cooke RJ, McCormick K, Griffin IJ, Embleton N, Faulkner K, Wells JC, Rawlings DC. Feeding preterm infants after hospital discharge: effect of diet on body composition. Pediatric research 1999;46(4):461-4
https://pubmed.ncbi.nlm.nih.gov/10509369[20] Cosgrave E, Scott C, Goble R. Ocular findings in low birthweight and premature babies in the first year: do we need to screen? European journal of ophthalmology 2008;18(1):104-11
https://pubmed.ncbi.nlm.nih.gov/18203094[20] Cosgrave E, Scott C, Goble R. Ocular findings in low birthweight and premature babies in the first year: do we need to screen? European journal of ophthalmology 2008;18(1):104-11
https://pubmed.ncbi.nlm.nih.gov/18203094[21] Cserjesi R, Van Braeckel KNJA, Butcher PR, Kerstjens JM, Reijneveld SA, Bouma A, Geuze RH, Bos AF. Functioning of 7-year-old children born at 32 to 35 weeks' gestational age. Pediatrics 2012;130(4):e838-46
http://dx.doi.org/10.1542/peds.2011-2079 https://pubmed.ncbi.nlm.nih.gov/22945414[21] Cserjesi R, Van Braeckel KNJA, Butcher PR, Kerstjens JM, Reijneveld SA, Bouma A, Geuze RH, Bos AF. Functioning of 7-year-old children born at 32 to 35 weeks' gestational age. Pediatrics 2012;130(4):e838-46
http://dx.doi.org/10.1542/peds.2011-2079 https://pubmed.ncbi.nlm.nih.gov/22945414[22] da Costa SP, van der Schans CP, Zweens MJ, Boelema SR, van der Meij E, Boerman MA, Bos AF. Development of sucking patterns in pre-term infants with bronchopulmonary dysplasia. Neonatology 2010;98(3):268-77
http://dx.doi.org/10.1159/000281106 https://pubmed.ncbi.nlm.nih.gov/20453521[22] da Costa SP, van der Schans CP, Zweens MJ, Boelema SR, van der Meij E, Boerman MA, Bos AF. Development of sucking patterns in pre-term infants with bronchopulmonary dysplasia. Neonatology 2010;98(3):268-77
http://dx.doi.org/10.1159/000281106 https://pubmed.ncbi.nlm.nih.gov/20453521[23] da Costa SP, van der Schans CP, Zweens MJ, Boelema SR, van der Meij E, Boerman MA, Bos AF. The development of sucking patterns in preterm, small-for-gestational age infants. The Journal of pediatrics 2010;157(4):603-9, 609.e1-3
http://dx.doi.org/10.1016/j.jpeds.2010.04.037 https://pubmed.ncbi.nlm.nih.gov/20542296[23] da Costa SP, van der Schans CP, Zweens MJ, Boelema SR, van der Meij E, Boerman MA, Bos AF. The development of sucking patterns in preterm, small-for-gestational age infants. The Journal of pediatrics 2010;157(4):603-9, 609.e1-3
http://dx.doi.org/10.1016/j.jpeds.2010.04.037 https://pubmed.ncbi.nlm.nih.gov/20542296[24] de Kieviet JF, Piek JP, Aarnoudse-Moens CS, Oosterlaan J. Motor development in very preterm and very low-birth-weight children from birth to adolescence: a meta-analysis. JAMA 2009;302(20):2235-42
http://dx.doi.org/10.1001/jama.2009.1708 https://pubmed.ncbi.nlm.nih.gov/19934425[24] de Kieviet JF, Piek JP, Aarnoudse-Moens CS, Oosterlaan J. Motor development in very preterm and very low-birth-weight children from birth to adolescence: a meta-analysis. JAMA 2009;302(20):2235-42
http://dx.doi.org/10.1001/jama.2009.1708 https://pubmed.ncbi.nlm.nih.gov/19934425[25] de Vries AM, de Groot L. Transient dystonias revisited: a comparative study of preterm and term children at 2 1/2 years of age. Developmental medicine and child neurology 2002;44(6):415-21
https://pubmed.ncbi.nlm.nih.gov/12088310[25] de Vries AM, de Groot L. Transient dystonias revisited: a comparative study of preterm and term children at 2 1/2 years of age. Developmental medicine and child neurology 2002;44(6):415-21
https://pubmed.ncbi.nlm.nih.gov/12088310[26] Del Canho R., Huisman A.. Vaccinatie van prematuur geboren kinderen. Praktische Pediatrie 2007;2():34
https://www.praktischepediatrie.nl/tijdschrift-elearning/editie/artikel/t/vaccinatie-van-prematuur-geboren-kinderen[26] Del Canho R., Huisman A.. Vaccinatie van prematuur geboren kinderen. Praktische Pediatrie 2007;2():34
https://www.praktischepediatrie.nl/tijdschrift-elearning/editie/artikel/t/vaccinatie-van-prematuur-geboren-kinderen[27] Doyle LW, Roberts G, Anderson PJ, . Outcomes at age 2 years of infants < 28 weeks' gestational age born in Victoria in 2005. The Journal of pediatrics 2010;156(1):49-53.e1
http://dx.doi.org/10.1016/j.jpeds.2009.07.013 https://pubmed.ncbi.nlm.nih.gov/19783004[27] Doyle LW, Roberts G, Anderson PJ, . Outcomes at age 2 years of infants < 28 weeks' gestational age born in Victoria in 2005. The Journal of pediatrics 2010;156(1):49-53.e1
http://dx.doi.org/10.1016/j.jpeds.2009.07.013 https://pubmed.ncbi.nlm.nih.gov/19783004[28] Dusseldorp E, Boere-Boonekamp M.M., Coenen - van Vroonhoven E.. Pilotstudie D-screening: screening op ontwikkelingsachterstand bij het jonge kind, uitgevoerd door de jeugdarts. 2011
http://resolver.tno.nl/uuid:652a62bf-c5cd-4b67-9fea-2db1525126f8[28] Dusseldorp E, Boere-Boonekamp M.M., Coenen - van Vroonhoven E.. Pilotstudie D-screening: screening op ontwikkelingsachterstand bij het jonge kind, uitgevoerd door de jeugdarts. 2011
http://resolver.tno.nl/uuid:652a62bf-c5cd-4b67-9fea-2db1525126f8[29] Duys-Fransen H.M.T.W.. Eerder dan verwacht: onderzoek naar de ervaringen en behoeftes van ouders van een prematuur geboren kind na een zwangerschap tussen de 32 en 37 weken gedurende de eerste 6 maanden. 2008
[29] Duys-Fransen H.M.T.W.. Eerder dan verwacht: onderzoek naar de ervaringen en behoeftes van ouders van een prematuur geboren kind na een zwangerschap tussen de 32 en 37 weken gedurende de eerste 6 maanden. 2008
[30] Embleton ND, Cooke RJ. Protein requirements in preterm infants: effect of different levels of protein intake on growth and body composition. Pediatric research 2005;58(5):855-60
https://pubmed.ncbi.nlm.nih.gov/16183813[30] Embleton ND, Cooke RJ. Protein requirements in preterm infants: effect of different levels of protein intake on growth and body composition. Pediatric research 2005;58(5):855-60
https://pubmed.ncbi.nlm.nih.gov/16183813[31] Erikson C, Allert C, Carlberg EB, Katz-Salamon M. Stability of longitudinal motor development in very low birthweight infants from 5 months to 5.5 years. Acta paediatrica (Oslo, Norway : 1992) 2003;92(2):197-203
https://pubmed.ncbi.nlm.nih.gov/12710646[31] Erikson C, Allert C, Carlberg EB, Katz-Salamon M. Stability of longitudinal motor development in very low birthweight infants from 5 months to 5.5 years. Acta paediatrica (Oslo, Norway : 1992) 2003;92(2):197-203
https://pubmed.ncbi.nlm.nih.gov/12710646[32] Fallang B, Øien I, Hellem E, Saugstad OD, Hadders-Algra M. Quality of reaching and postural control in young preterm infants is related to neuromotor outcome at 6 years. Pediatric research 2005;58(2):347-53
https://pubmed.ncbi.nlm.nih.gov/16055930[32] Fallang B, Øien I, Hellem E, Saugstad OD, Hadders-Algra M. Quality of reaching and postural control in young preterm infants is related to neuromotor outcome at 6 years. Pediatric research 2005;58(2):347-53
https://pubmed.ncbi.nlm.nih.gov/16055930[33] Feldman R, Eidelman AI. Neonatal state organization, neuromaturation, mother-infant interaction, and cognitive development in small-for-gestational-age premature infants. Pediatrics 2006;118(3):e869-78
https://pubmed.ncbi.nlm.nih.gov/16880249[33] Feldman R, Eidelman AI. Neonatal state organization, neuromaturation, mother-infant interaction, and cognitive development in small-for-gestational-age premature infants. Pediatrics 2006;118(3):e869-78
https://pubmed.ncbi.nlm.nih.gov/16880249[34] Forcada-Guex M, Borghini A, Pierrehumbert B, Ansermet F, Muller-Nix C. Prematurity, maternal posttraumatic stress and consequences on the mother-infant relationship. Early human development 2011;87(1):21-6
http://dx.doi.org/10.1016/j.earlhumdev.2010.09.006 https://pubmed.ncbi.nlm.nih.gov/20951514[34] Forcada-Guex M, Borghini A, Pierrehumbert B, Ansermet F, Muller-Nix C. Prematurity, maternal posttraumatic stress and consequences on the mother-infant relationship. Early human development 2011;87(1):21-6
http://dx.doi.org/10.1016/j.earlhumdev.2010.09.006 https://pubmed.ncbi.nlm.nih.gov/20951514[35] Furck AK, Richter JW, Kattner E. Very low birth weight infants have only few adverse events after timely immunization. Journal of perinatology : official journal of the California Perinatal Association 2010;30(2):118-21
http://dx.doi.org/10.1038/jp.2009.112 https://pubmed.ncbi.nlm.nih.gov/19710678[35] Furck AK, Richter JW, Kattner E. Very low birth weight infants have only few adverse events after timely immunization. Journal of perinatology : official journal of the California Perinatal Association 2010;30(2):118-21
http://dx.doi.org/10.1038/jp.2009.112 https://pubmed.ncbi.nlm.nih.gov/19710678[36] Gianní ML, Picciolini O, Ravasi M, Gardon L, Vegni C, Fumagalli M, Mosca F. The effects of an early developmental mother-child intervention program on neurodevelopment outcome in very low birth weight infants: a pilot study. Early human development 2006;82(10):691-5
https://pubmed.ncbi.nlm.nih.gov/16530990[36] Gianní ML, Picciolini O, Ravasi M, Gardon L, Vegni C, Fumagalli M, Mosca F. The effects of an early developmental mother-child intervention program on neurodevelopment outcome in very low birth weight infants: a pilot study. Early human development 2006;82(10):691-5
https://pubmed.ncbi.nlm.nih.gov/16530990[37] Goyen TA, Lui K. Longitudinal motor development of "apparently normal" high-risk infants at 18 months, 3 and 5 years. Early human development 2002;70(1-2):103-15
https://pubmed.ncbi.nlm.nih.gov/12441208[37] Goyen TA, Lui K. Longitudinal motor development of "apparently normal" high-risk infants at 18 months, 3 and 5 years. Early human development 2002;70(1-2):103-15
https://pubmed.ncbi.nlm.nih.gov/12441208[38] de Graaf JP, Ravelli ACJ, Wildschut HIJ, Denktaş S, Voorham AJJ, Bonsel GJ, Steegers EAP. [Perinatal outcomes in the four largest cities and in deprived neighbourhoods in The Netherlands]. Nederlands tijdschrift voor geneeskunde 2008;152(50):2734-40
https://pubmed.ncbi.nlm.nih.gov/19192587[38] de Graaf JP, Ravelli ACJ, Wildschut HIJ, Denktaş S, Voorham AJJ, Bonsel GJ, Steegers EAP. [Perinatal outcomes in the four largest cities and in deprived neighbourhoods in The Netherlands]. Nederlands tijdschrift voor geneeskunde 2008;152(50):2734-40
https://pubmed.ncbi.nlm.nih.gov/19192587[39] Bjerkeli Grøvdal L, Grimsmo A, Ivar Lund Nilsen T. Parent-held child health records do not improve care: a randomized controlled trial in Norway. Scandinavian journal of primary health care 2006;24(3):186-90
https://pubmed.ncbi.nlm.nih.gov/16923629[39] Bjerkeli Grøvdal L, Grimsmo A, Ivar Lund Nilsen T. Parent-held child health records do not improve care: a randomized controlled trial in Norway. Scandinavian journal of primary health care 2006;24(3):186-90
https://pubmed.ncbi.nlm.nih.gov/16923629[40] van Haastert IC, de Vries LS, Helders PJM, Jongmans MJ. Early gross motor development of preterm infants according to the Alberta Infant Motor Scale. The Journal of pediatrics 2006;149(5):617-22
https://pubmed.ncbi.nlm.nih.gov/17095330[40] van Haastert IC, de Vries LS, Helders PJM, Jongmans MJ. Early gross motor development of preterm infants according to the Alberta Infant Motor Scale. The Journal of pediatrics 2006;149(5):617-22
https://pubmed.ncbi.nlm.nih.gov/17095330[41] van Haastert IC, Groenendaal F, Uiterwaal CSPM, Termote JUM, van der Heide-Jalving M, Eijsermans MJC, Gorter JW, Helders PJM, Jongmans MJ, de Vries LS. Decreasing incidence and severity of cerebral palsy in prematurely born children. The Journal of pediatrics 2011;159(1):86-91.e1
http://dx.doi.org/10.1016/j.jpeds.2010.12.053 https://pubmed.ncbi.nlm.nih.gov/21367430[41] van Haastert IC, Groenendaal F, Uiterwaal CSPM, Termote JUM, van der Heide-Jalving M, Eijsermans MJC, Gorter JW, Helders PJM, Jongmans MJ, de Vries LS. Decreasing incidence and severity of cerebral palsy in prematurely born children. The Journal of pediatrics 2011;159(1):86-91.e1
http://dx.doi.org/10.1016/j.jpeds.2010.12.053 https://pubmed.ncbi.nlm.nih.gov/21367430[42] Hafkamp-de Groen E., Dusseldorp E., Boere-Boonekamp M.M.. Relatie tussen het Van Wiechenonderzoek (D-score) op 2 jaar en het intelligentieniveau op 5 jaar. Tijdschrift voor Jeugdgezondheidszorg 2009;41():10
[42] Hafkamp-de Groen E., Dusseldorp E., Boere-Boonekamp M.M.. Relatie tussen het Van Wiechenonderzoek (D-score) op 2 jaar en het intelligentieniveau op 5 jaar. Tijdschrift voor Jeugdgezondheidszorg 2009;41():10
[43] Heerdink-Obenhuijsen N., Boere-Boonekamp M.M., Tjon A Ten W.E., Wensing A., Wensing-Souren C.. Nazorg van de risicopasgeborenen: een reden tot zorg voor de kindergeneeskunde en de jeugdgezondheidszorg. Tijdschrift voor Jeugdgezondheidszorg 2005;37():51
[43] Heerdink-Obenhuijsen N., Boere-Boonekamp M.M., Tjon A Ten W.E., Wensing A., Wensing-Souren C.. Nazorg van de risicopasgeborenen: een reden tot zorg voor de kindergeneeskunde en de jeugdgezondheidszorg. Tijdschrift voor Jeugdgezondheidszorg 2005;37():51
[44] Heerdink-Obenhuijsen N., Boere-Boonekamp M.M., Tjon A Ten W.E.. Nazorg van de risicopasgeborenen: een reden tot zorg voor de kindergeneeskunde en de jeugdgezondheidszorg. NVK Nieuwsbrief, 2004;23():19
[44] Heerdink-Obenhuijsen N., Boere-Boonekamp M.M., Tjon A Ten W.E.. Nazorg van de risicopasgeborenen: een reden tot zorg voor de kindergeneeskunde en de jeugdgezondheidszorg. NVK Nieuwsbrief, 2004;23():19
[45] Henderson G, Fahey T, McGuire W. Calorie and protein-enriched formula versus standard term formula for improving growth and development in preterm or low birth weight infants following hospital discharge. The Cochrane database of systematic reviews 2005
https://pubmed.ncbi.nlm.nih.gov/15846728[45] Henderson G, Fahey T, McGuire W. Calorie and protein-enriched formula versus standard term formula for improving growth and development in preterm or low birth weight infants following hospital discharge. The Cochrane database of systematic reviews 2005
https://pubmed.ncbi.nlm.nih.gov/15846728[46] Henderson G, Fahey T, McGuire W. Nutrient-enriched formula versus standard term formula for preterm infants following hospital discharge. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17943826[46] Henderson G, Fahey T, McGuire W. Nutrient-enriched formula versus standard term formula for preterm infants following hospital discharge. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17943826[47] Hill JL, Brooks-Gunn J, Waldfogel J. Sustained effects of high participation in an early intervention for low-birth-weight premature infants. Developmental psychology 2003;39(4):730-744
http://dx.doi.org/10.1037/0012-1649.39.4.730 https://pubmed.ncbi.nlm.nih.gov/12859126[47] Hill JL, Brooks-Gunn J, Waldfogel J. Sustained effects of high participation in an early intervention for low-birth-weight premature infants. Developmental psychology 2003;39(4):730-744
http://dx.doi.org/10.1037/0012-1649.39.4.730 https://pubmed.ncbi.nlm.nih.gov/12859126[48] Hille ETM, Weisglas-Kuperus N, van Goudoever JB, Jacobusse GW, Ens-Dokkum MH, de Groot L, Wit JM, Geven WB, Kok JH, de Kleine MJK, Kollée LAA, Mulder ALM, van Straaten HLM, de Vries LS, van Weissenbruch MM, Verloove-Vanhorick SP, . Functional outcomes and participation in young adulthood for very preterm and very low birth weight infants: the Dutch Project on Preterm and Small for Gestational Age Infants at 19 years of age. Pediatrics 2007;120(3):e587-95
https://pubmed.ncbi.nlm.nih.gov/17766499[48] Hille ETM, Weisglas-Kuperus N, van Goudoever JB, Jacobusse GW, Ens-Dokkum MH, de Groot L, Wit JM, Geven WB, Kok JH, de Kleine MJK, Kollée LAA, Mulder ALM, van Straaten HLM, de Vries LS, van Weissenbruch MM, Verloove-Vanhorick SP, . Functional outcomes and participation in young adulthood for very preterm and very low birth weight infants: the Dutch Project on Preterm and Small for Gestational Age Infants at 19 years of age. Pediatrics 2007;120(3):e587-95
https://pubmed.ncbi.nlm.nih.gov/17766499[49] Hoffenkamp HN, Tooten A, Hall RAS, Croon MA, Braeken J, Winkel FW, Vingerhoets AJJM, van Bakel HJA. The impact of premature childbirth on parental bonding. Evolutionary psychology : an international journal of evolutionary approaches to psychology and behavior 2012;10(3):542-61
https://pubmed.ncbi.nlm.nih.gov/22947677[49] Hoffenkamp HN, Tooten A, Hall RAS, Croon MA, Braeken J, Winkel FW, Vingerhoets AJJM, van Bakel HJA. The impact of premature childbirth on parental bonding. Evolutionary psychology : an international journal of evolutionary approaches to psychology and behavior 2012;10(3):542-61
https://pubmed.ncbi.nlm.nih.gov/22947677[50] Houtzager BA, Gorter-Overdiek B, Van Sonderen L, Tamminga P, Van Wassenaer AG. Improvement of developmental outcome between 24 and 36 months corrected age in very preterm infants. Acta paediatrica (Oslo, Norway : 1992) 2010;99(12):1801-6
http://dx.doi.org/10.1111/j.1651-2227.2010.01953.x https://pubmed.ncbi.nlm.nih.gov/20670310[50] Houtzager BA, Gorter-Overdiek B, Van Sonderen L, Tamminga P, Van Wassenaer AG. Improvement of developmental outcome between 24 and 36 months corrected age in very preterm infants. Acta paediatrica (Oslo, Norway : 1992) 2010;99(12):1801-6
http://dx.doi.org/10.1111/j.1651-2227.2010.01953.x https://pubmed.ncbi.nlm.nih.gov/20670310[51] Ingemarsson I. Gender aspects of preterm birth. BJOG : an international journal of obstetrics and gynaecology 2003;110 Suppl 20():34-8
https://pubmed.ncbi.nlm.nih.gov/12763109[51] Ingemarsson I. Gender aspects of preterm birth. BJOG : an international journal of obstetrics and gynaecology 2003;110 Suppl 20():34-8
https://pubmed.ncbi.nlm.nih.gov/12763109[52] Jacobusse G, van Buuren S, Verkerk PH. An interval scale for development of children aged 0-2 years. Statistics in medicine 2006;25(13):2272-83
https://pubmed.ncbi.nlm.nih.gov/16143995[52] Jacobusse G, van Buuren S, Verkerk PH. An interval scale for development of children aged 0-2 years. Statistics in medicine 2006;25(13):2272-83
https://pubmed.ncbi.nlm.nih.gov/16143995[53] Jacobusse G.W., Van Buuren S, Verkerk P.H.. Ontwikkeling van de D-score. Een samenvattende maat voor het Van Wiechenonderzoek. Tijdschrift voor Jeugdgezondheidszorg 2008;40():8
[53] Jacobusse G.W., Van Buuren S, Verkerk P.H.. Ontwikkeling van de D-score. Een samenvattende maat voor het Van Wiechenonderzoek. Tijdschrift voor Jeugdgezondheidszorg 2008;40():8
[54] Janssen AJWM, Nijhuis-van der Sanden MWG, Akkermans RP, Oostendorp RAB, Kollée LAA. Influence of behaviour and risk factors on motor performance in preterm infants at age 2 to 3 years. Developmental medicine and child neurology 2008;50(12):926-31
http://dx.doi.org/10.1111/j.1469-8749.2008.03108.x https://pubmed.ncbi.nlm.nih.gov/18811709[54] Janssen AJWM, Nijhuis-van der Sanden MWG, Akkermans RP, Oostendorp RAB, Kollée LAA. Influence of behaviour and risk factors on motor performance in preterm infants at age 2 to 3 years. Developmental medicine and child neurology 2008;50(12):926-31
http://dx.doi.org/10.1111/j.1469-8749.2008.03108.x https://pubmed.ncbi.nlm.nih.gov/18811709[55] Janssen AJWM, Nijhuis-van der Sanden MWG, Akkermans RP, Tissingh J, Oostendorp RAB, Kollée LAA. A model to predict motor performance in preterm infants at 5 years. Early human development 2009;85(9):599-604
http://dx.doi.org/10.1016/j.earlhumdev.2009.07.001 https://pubmed.ncbi.nlm.nih.gov/19643556[55] Janssen AJWM, Nijhuis-van der Sanden MWG, Akkermans RP, Tissingh J, Oostendorp RAB, Kollée LAA. A model to predict motor performance in preterm infants at 5 years. Early human development 2009;85(9):599-604
http://dx.doi.org/10.1016/j.earlhumdev.2009.07.001 https://pubmed.ncbi.nlm.nih.gov/19643556[56] Janssen AJWM, Akkermans RP, Steiner K, de Haes OAM, Oostendorp RAB, Kollée LAA, Nijhuis-van der Sanden MWG. Unstable longitudinal motor performance in preterm infants from 6 to 24 months on the Bayley Scales of Infant Development--Second edition. Research in developmental disabilities 2011;32(5):1902-9
http://dx.doi.org/10.1016/j.ridd.2011.03.026 https://pubmed.ncbi.nlm.nih.gov/21530160[56] Janssen AJWM, Akkermans RP, Steiner K, de Haes OAM, Oostendorp RAB, Kollée LAA, Nijhuis-van der Sanden MWG. Unstable longitudinal motor performance in preterm infants from 6 to 24 months on the Bayley Scales of Infant Development--Second edition. Research in developmental disabilities 2011;32(5):1902-9
http://dx.doi.org/10.1016/j.ridd.2011.03.026 https://pubmed.ncbi.nlm.nih.gov/21530160[57] Jeng S-F, Chen L-C, Yau K-IT. Kinematic analysis of kicking movements in preterm infants with very low birth weight and full-term infants. Physical therapy 2002;82(2):148-59
https://pubmed.ncbi.nlm.nih.gov/11856066[57] Jeng S-F, Chen L-C, Yau K-IT. Kinematic analysis of kicking movements in preterm infants with very low birth weight and full-term infants. Physical therapy 2002;82(2):148-59
https://pubmed.ncbi.nlm.nih.gov/11856066[58] Johnson S. Cognitive and behavioural outcomes following very preterm birth. Seminars in fetal & neonatal medicine 2007;12(5):363-73
https://pubmed.ncbi.nlm.nih.gov/17625996[58] Johnson S. Cognitive and behavioural outcomes following very preterm birth. Seminars in fetal & neonatal medicine 2007;12(5):363-73
https://pubmed.ncbi.nlm.nih.gov/17625996[59] Johnson S, Hollis C, Kochhar P, Hennessy E, Wolke D, Marlow N. Autism spectrum disorders in extremely preterm children. The Journal of pediatrics 2010;156(4):525-31.e2
http://dx.doi.org/10.1016/j.jpeds.2009.10.041 https://pubmed.ncbi.nlm.nih.gov/20056232[59] Johnson S, Hollis C, Kochhar P, Hennessy E, Wolke D, Marlow N. Autism spectrum disorders in extremely preterm children. The Journal of pediatrics 2010;156(4):525-31.e2
http://dx.doi.org/10.1016/j.jpeds.2009.10.041 https://pubmed.ncbi.nlm.nih.gov/20056232[60] Johnson S, Whitelaw A, Glazebrook C, Israel C, Turner R, White IR, Croudace T, Davenport F, Marlow N. Randomized trial of a parenting intervention for very preterm infants: outcome at 2 years. The Journal of pediatrics 2009;155(4):488-94
http://dx.doi.org/10.1016/j.jpeds.2009.04.013 https://pubmed.ncbi.nlm.nih.gov/19595367[60] Johnson S, Whitelaw A, Glazebrook C, Israel C, Turner R, White IR, Croudace T, Davenport F, Marlow N. Randomized trial of a parenting intervention for very preterm infants: outcome at 2 years. The Journal of pediatrics 2009;155(4):488-94
http://dx.doi.org/10.1016/j.jpeds.2009.04.013 https://pubmed.ncbi.nlm.nih.gov/19595367[61] Karatzias T., Chouliara Z., Maxton F.. Post-traumatic symptomatology in parents with premature infants: A systematic review of the literature. Journal of Prenatal & Perinatal Psychology & Health 2007;21 (3):249
[61] Karatzias T., Chouliara Z., Maxton F.. Post-traumatic symptomatology in parents with premature infants: A systematic review of the literature. Journal of Prenatal & Perinatal Psychology & Health 2007;21 (3):249
[62] Keijzer-Veen MG, Finken MJJ, Nauta J, Dekker FW, Hille ETM, Frölich M, Wit JM, van der Heijden AJ, . Is blood pressure increased 19 years after intrauterine growth restriction and preterm birth? A prospective follow-up study in The Netherlands. Pediatrics 2005;116(3):725-31
https://pubmed.ncbi.nlm.nih.gov/16140714[62] Keijzer-Veen MG, Finken MJJ, Nauta J, Dekker FW, Hille ETM, Frölich M, Wit JM, van der Heijden AJ, . Is blood pressure increased 19 years after intrauterine growth restriction and preterm birth? A prospective follow-up study in The Netherlands. Pediatrics 2005;116(3):725-31
https://pubmed.ncbi.nlm.nih.gov/16140714[63] Kerstjens JM, Bos AF, ten Vergert EMJ, de Meer G, Butcher PR, Reijneveld SA. Support for the global feasibility of the Ages and Stages Questionnaire as developmental screener. Early human development 2009;85(7):443-7
http://dx.doi.org/10.1016/j.earlhumdev.2009.03.001 https://pubmed.ncbi.nlm.nih.gov/19356866[63] Kerstjens JM, Bos AF, ten Vergert EMJ, de Meer G, Butcher PR, Reijneveld SA. Support for the global feasibility of the Ages and Stages Questionnaire as developmental screener. Early human development 2009;85(7):443-7
http://dx.doi.org/10.1016/j.earlhumdev.2009.03.001 https://pubmed.ncbi.nlm.nih.gov/19356866[64] Kerstjens JM, de Winter AF, Bocca-Tjeertes IF, ten Vergert EMJ, Reijneveld SA, Bos AF. Developmental delay in moderately preterm-born children at school entry. The Journal of pediatrics 2011;159(1):92-8
http://dx.doi.org/10.1016/j.jpeds.2010.12.041 https://pubmed.ncbi.nlm.nih.gov/21324481[64] Kerstjens JM, de Winter AF, Bocca-Tjeertes IF, ten Vergert EMJ, Reijneveld SA, Bos AF. Developmental delay in moderately preterm-born children at school entry. The Journal of pediatrics 2011;159(1):92-8
http://dx.doi.org/10.1016/j.jpeds.2010.12.041 https://pubmed.ncbi.nlm.nih.gov/21324481[65] Kerstjens JM, de Winter AF, Bocca-Tjeertes IF, Bos AF, Reijneveld SA. Risk of developmental delay increases exponentially as gestational age of preterm infants decreases: a cohort study at age 4 years. Developmental medicine and child neurology 2012;54(12):1096-101
http://dx.doi.org/10.1111/j.1469-8749.2012.04423.x https://pubmed.ncbi.nlm.nih.gov/23020259[65] Kerstjens JM, de Winter AF, Bocca-Tjeertes IF, Bos AF, Reijneveld SA. Risk of developmental delay increases exponentially as gestational age of preterm infants decreases: a cohort study at age 4 years. Developmental medicine and child neurology 2012;54(12):1096-101
http://dx.doi.org/10.1111/j.1469-8749.2012.04423.x https://pubmed.ncbi.nlm.nih.gov/23020259[66] de Kleine MJK, den Ouden AL, Kollée LAA, Nijhuis-van der Sanden MWG, Sondaar M, van Kessel-Feddema BJM, Knuijt S, van Baar AL, Ilsen A, Breur-Pieterse R, Briët JM, Brand R, Verloove-Vanhorick SP. Development and evaluation of a follow up assessment of preterm infants at 5 years of age. Archives of disease in childhood 2003;88(10):870-5
https://pubmed.ncbi.nlm.nih.gov/14500304[66] de Kleine MJK, den Ouden AL, Kollée LAA, Nijhuis-van der Sanden MWG, Sondaar M, van Kessel-Feddema BJM, Knuijt S, van Baar AL, Ilsen A, Breur-Pieterse R, Briët JM, Brand R, Verloove-Vanhorick SP. Development and evaluation of a follow up assessment of preterm infants at 5 years of age. Archives of disease in childhood 2003;88(10):870-5
https://pubmed.ncbi.nlm.nih.gov/14500304[67] Handreiking verantwoordelijkheidsverdeling bij samenwerking in de zorg 2010
https://www.igj.nl/binaries/igj/documenten/richtlijnen/2010/01/26/handreiking-verantwoordelijkheidsverdeling-bij-samenwerking-in-de-zorg/Handreiking_verantwoordelijkheidsverdeling__2010_01_26_DEF.pdf[67] Handreiking verantwoordelijkheidsverdeling bij samenwerking in de zorg 2010
https://www.igj.nl/binaries/igj/documenten/richtlijnen/2010/01/26/handreiking-verantwoordelijkheidsverdeling-bij-samenwerking-in-de-zorg/Handreiking_verantwoordelijkheidsverdeling__2010_01_26_DEF.pdf[68] Knops NBB, Sneeuw KCA, Brand R, Hille ETM, den Ouden AL, Wit J-M, Verloove-Vanhorick SP. Catch-up growth up to ten years of age in children born very preterm or with very low birth weight. BMC pediatrics 2005;5():26
https://pubmed.ncbi.nlm.nih.gov/16033642[68] Knops NBB, Sneeuw KCA, Brand R, Hille ETM, den Ouden AL, Wit J-M, Verloove-Vanhorick SP. Catch-up growth up to ten years of age in children born very preterm or with very low birth weight. BMC pediatrics 2005;5():26
https://pubmed.ncbi.nlm.nih.gov/16033642[69] Koldewijn K, van Wassenaer A, Wolf M-J, Meijssen D, Houtzager B, Beelen A, Kok J, Nollet F. A neurobehavioral intervention and assessment program in very low birth weight infants: outcome at 24 months. The Journal of pediatrics 2010;156(3):359-65
http://dx.doi.org/10.1016/j.jpeds.2009.09.009 https://pubmed.ncbi.nlm.nih.gov/19880139[69] Koldewijn K, van Wassenaer A, Wolf M-J, Meijssen D, Houtzager B, Beelen A, Kok J, Nollet F. A neurobehavioral intervention and assessment program in very low birth weight infants: outcome at 24 months. The Journal of pediatrics 2010;156(3):359-65
http://dx.doi.org/10.1016/j.jpeds.2009.09.009 https://pubmed.ncbi.nlm.nih.gov/19880139[70] Küpers A.M., Dekkers D.A.M., de Coo D., Tjon A Ten W.E.. Evaluatie van de transmurale zorg voor pasgeborenen met een gezondheidsrisico. Tijdschrift voor Jeugdgezondheidszorg 2009;41():74
[70] Küpers A.M., Dekkers D.A.M., de Coo D., Tjon A Ten W.E.. Evaluatie van de transmurale zorg voor pasgeborenen met een gezondheidsrisico. Tijdschrift voor Jeugdgezondheidszorg 2009;41():74
[71] Lafeber H., van Zoeren-Grobben D.. Werkboek Enterale en parenterale voeding bij pasgeborenen. 2012
[71] Lafeber H., van Zoeren-Grobben D.. Werkboek Enterale en parenterale voeding bij pasgeborenen. 2012
[72] van de Lagemaat M, Rotteveel J, Muskiet FAJ, Schaafsma A, Lafeber HN. Post term dietary-induced changes in DHA and AA status relate to gains in weight, length, and head circumference in preterm infants. Prostaglandins, leukotrienes, and essential fatty acids 2011;85(6):311-6
http://dx.doi.org/10.1016/j.plefa.2011.09.005 https://pubmed.ncbi.nlm.nih.gov/21995887[72] van de Lagemaat M, Rotteveel J, Muskiet FAJ, Schaafsma A, Lafeber HN. Post term dietary-induced changes in DHA and AA status relate to gains in weight, length, and head circumference in preterm infants. Prostaglandins, leukotrienes, and essential fatty acids 2011;85(6):311-6
http://dx.doi.org/10.1016/j.plefa.2011.09.005 https://pubmed.ncbi.nlm.nih.gov/21995887[73] Van de Lagemaat M., Rotteveel J.. Increased bone mass gain in preterm-born infants fed protein- and mineral-enriched postdischarge formula. J Pediatr Gastroenterol Nutr. 2012
[73] Van de Lagemaat M., Rotteveel J.. Increased bone mass gain in preterm-born infants fed protein- and mineral-enriched postdischarge formula. J Pediatr Gastroenterol Nutr. 2012
[74] Lando A, Klamer A, Jonsbo F, Weiss J, Greisen G. Developmental delay at 12 months in children born extremely preterm. Acta paediatrica (Oslo, Norway : 1992) 2005;94(11):1604-7
https://pubmed.ncbi.nlm.nih.gov/16352497[74] Lando A, Klamer A, Jonsbo F, Weiss J, Greisen G. Developmental delay at 12 months in children born extremely preterm. Acta paediatrica (Oslo, Norway : 1992) 2005;94(11):1604-7
https://pubmed.ncbi.nlm.nih.gov/16352497[75] Lapillonne A, Salle BL, Glorieux FH, Claris O. Bone mineralization and growth are enhanced in preterm infants fed an isocaloric, nutrient-enriched preterm formula through term. The American journal of clinical nutrition 2004;80(6):1595-603
https://pubmed.ncbi.nlm.nih.gov/15585774[75] Lapillonne A, Salle BL, Glorieux FH, Claris O. Bone mineralization and growth are enhanced in preterm infants fed an isocaloric, nutrient-enriched preterm formula through term. The American journal of clinical nutrition 2004;80(6):1595-603
https://pubmed.ncbi.nlm.nih.gov/15585774[76] Larroque B, Ancel P-Y, Marret S, Marchand L, André M, Arnaud C, Pierrat V, Rozé J-C, Messer J, Thiriez G, Burguet A, Picaud J-C, Bréart G, Kaminski M, . Neurodevelopmental disabilities and special care of 5-year-old children born before 33 weeks of gestation (the EPIPAGE study): a longitudinal cohort study. Lancet (London, England) 2008;371(9615):813-20
http://dx.doi.org/10.1016/S0140-6736(08)60380-3 https://pubmed.ncbi.nlm.nih.gov/18328928[76] Larroque B, Ancel P-Y, Marret S, Marchand L, André M, Arnaud C, Pierrat V, Rozé J-C, Messer J, Thiriez G, Burguet A, Picaud J-C, Bréart G, Kaminski M, . Neurodevelopmental disabilities and special care of 5-year-old children born before 33 weeks of gestation (the EPIPAGE study): a longitudinal cohort study. Lancet (London, England) 2008;371(9615):813-20
http://dx.doi.org/10.1016/S0140-6736(08)60380-3 https://pubmed.ncbi.nlm.nih.gov/18328928[77] Laughon M, O'Shea MT, Allred EN, Bose C, Kuban K, Van Marter LJ, Ehrenkranz RA, Leviton A, . Chronic lung disease and developmental delay at 2 years of age in children born before 28 weeks' gestation. Pediatrics 2009;124(2):637-48
http://dx.doi.org/10.1542/peds.2008-2874 https://pubmed.ncbi.nlm.nih.gov/19620203[77] Laughon M, O'Shea MT, Allred EN, Bose C, Kuban K, Van Marter LJ, Ehrenkranz RA, Leviton A, . Chronic lung disease and developmental delay at 2 years of age in children born before 28 weeks' gestation. Pediatrics 2009;124(2):637-48
http://dx.doi.org/10.1542/peds.2008-2874 https://pubmed.ncbi.nlm.nih.gov/19620203[78] Laurent de Angelo M.S.. Ontwikkelingsonderzoek in de jeugdgezondheidszorg. Het Van Wiechenonderzoek - De Baecke-Fassaert Motoriektest. 2008
[78] Laurent de Angelo M.S.. Ontwikkelingsonderzoek in de jeugdgezondheidszorg. Het Van Wiechenonderzoek - De Baecke-Fassaert Motoriektest. 2008
[79] Lee S-Y, Kimble LP. Impaired sleep and well-being in mothers with low-birth-weight infants. Journal of obstetric, gynecologic, and neonatal nursing : JOGNN 2009;38(6):676-685
http://dx.doi.org/10.1111/j.1552-6909.2009.01064.x https://pubmed.ncbi.nlm.nih.gov/19930281[79] Lee S-Y, Kimble LP. Impaired sleep and well-being in mothers with low-birth-weight infants. Journal of obstetric, gynecologic, and neonatal nursing : JOGNN 2009;38(6):676-685
http://dx.doi.org/10.1111/j.1552-6909.2009.01064.x https://pubmed.ncbi.nlm.nih.gov/19930281[80] Luu TM, Vohr BR, Schneider KC, Katz KH, Tucker R, Allan WC, Ment LR. Trajectories of receptive language development from 3 to 12 years of age for very preterm children. Pediatrics 2009;124(1):333-41
http://dx.doi.org/10.1542/peds.2008-2587 https://pubmed.ncbi.nlm.nih.gov/19564317[80] Luu TM, Vohr BR, Schneider KC, Katz KH, Tucker R, Allan WC, Ment LR. Trajectories of receptive language development from 3 to 12 years of age for very preterm children. Pediatrics 2009;124(1):333-41
http://dx.doi.org/10.1542/peds.2008-2587 https://pubmed.ncbi.nlm.nih.gov/19564317[81] Maguire CM, Walther FJ, Sprij AJ, Le Cessie S, Wit JM, Veen S, . Effects of individualized developmental care in a randomized trial of preterm infants <32 weeks. Pediatrics 2009;124(4):1021-30
http://dx.doi.org/10.1542/peds.2008-1881 https://pubmed.ncbi.nlm.nih.gov/19786441[81] Maguire CM, Walther FJ, Sprij AJ, Le Cessie S, Wit JM, Veen S, . Effects of individualized developmental care in a randomized trial of preterm infants <32 weeks. Pediatrics 2009;124(4):1021-30
http://dx.doi.org/10.1542/peds.2008-1881 https://pubmed.ncbi.nlm.nih.gov/19786441[82] Maguire CM, Walther FJ, van Zwieten PHT, Le Cessie S, Wit JM, Veen S. Follow-up outcomes at 1 and 2 years of infants born less than 32 weeks after Newborn Individualized Developmental Care and Assessment Program. Pediatrics 2009;123(4):1081-7
http://dx.doi.org/10.1542/peds.2008-1950 https://pubmed.ncbi.nlm.nih.gov/19336365[82] Maguire CM, Walther FJ, van Zwieten PHT, Le Cessie S, Wit JM, Veen S. Follow-up outcomes at 1 and 2 years of infants born less than 32 weeks after Newborn Individualized Developmental Care and Assessment Program. Pediatrics 2009;123(4):1081-7
http://dx.doi.org/10.1542/peds.2008-1950 https://pubmed.ncbi.nlm.nih.gov/19336365[83] Maguire CM, Walther FJ, van Zwieten PHT, Le Cessie S, Wit JM, Veen S, . No change in developmental outcome with incubator covers and nesting for very preterm infants in a randomised controlled trial. Archives of disease in childhood. Fetal and neonatal edition 2009;94(2):F92-7
http://dx.doi.org/10.1136/adc.2008.141002 https://pubmed.ncbi.nlm.nih.gov/18703571[83] Maguire CM, Walther FJ, van Zwieten PHT, Le Cessie S, Wit JM, Veen S, . No change in developmental outcome with incubator covers and nesting for very preterm infants in a randomised controlled trial. Archives of disease in childhood. Fetal and neonatal edition 2009;94(2):F92-7
http://dx.doi.org/10.1136/adc.2008.141002 https://pubmed.ncbi.nlm.nih.gov/18703571[84] Marín Gabriel MA, Pallás Alonso CR, De La Cruz Bértolo J, Caserío Carbonero S, López Maestro M, Moral Pumarega M, Alonso Díaz C, Lora Pablos D. Age of sitting unsupported and independent walking in very low birth weight preterm infants with normal motor development at 2 years. Acta paediatrica (Oslo, Norway : 1992) 2009;98(11):1815-21
http://dx.doi.org/10.1111/j.1651-2227.2009.01475.x https://pubmed.ncbi.nlm.nih.gov/19807707[84] Marín Gabriel MA, Pallás Alonso CR, De La Cruz Bértolo J, Caserío Carbonero S, López Maestro M, Moral Pumarega M, Alonso Díaz C, Lora Pablos D. Age of sitting unsupported and independent walking in very low birth weight preterm infants with normal motor development at 2 years. Acta paediatrica (Oslo, Norway : 1992) 2009;98(11):1815-21
http://dx.doi.org/10.1111/j.1651-2227.2009.01475.x https://pubmed.ncbi.nlm.nih.gov/19807707[85] Melnyk BM, Crean HF, Feinstein NF, Fairbanks E. Maternal anxiety and depression after a premature infant's discharge from the neonatal intensive care unit: explanatory effects of the creating opportunities for parent empowerment program. Nursing research 2008;57(6):383-94
http://dx.doi.org/10.1097/NNR.0b013e3181906f59 https://pubmed.ncbi.nlm.nih.gov/19018213[85] Melnyk BM, Crean HF, Feinstein NF, Fairbanks E. Maternal anxiety and depression after a premature infant's discharge from the neonatal intensive care unit: explanatory effects of the creating opportunities for parent empowerment program. Nursing research 2008;57(6):383-94
http://dx.doi.org/10.1097/NNR.0b013e3181906f59 https://pubmed.ncbi.nlm.nih.gov/19018213[86] Mikkola K, Ritari N, Tommiska V, Salokorpi T, Lehtonen L, Tammela O, Pääkkönen L, Olsen P, Korkman M, Fellman V. Neurodevelopmental outcome at 5 years of age of a national cohort of extremely low birth weight infants who were born in 1996-1997. Pediatrics 2005;116(6):1391-400
https://pubmed.ncbi.nlm.nih.gov/16322163[86] Mikkola K, Ritari N, Tommiska V, Salokorpi T, Lehtonen L, Tammela O, Pääkkönen L, Olsen P, Korkman M, Fellman V. Neurodevelopmental outcome at 5 years of age of a national cohort of extremely low birth weight infants who were born in 1996-1997. Pediatrics 2005;116(6):1391-400
https://pubmed.ncbi.nlm.nih.gov/16322163[87] Miles MS, Holditch-Davis D, Schwartz TA, Scher M. Depressive symptoms in mothers of prematurely born infants. Journal of developmental and behavioral pediatrics : JDBP 2007;28(1):36-44
https://pubmed.ncbi.nlm.nih.gov/17353730[87] Miles MS, Holditch-Davis D, Schwartz TA, Scher M. Depressive symptoms in mothers of prematurely born infants. Journal of developmental and behavioral pediatrics : JDBP 2007;28(1):36-44
https://pubmed.ncbi.nlm.nih.gov/17353730[88] Milligan DWA. Outcomes of children born very preterm in Europe. Archives of disease in childhood. Fetal and neonatal edition 2010;95(4):F234-40
http://dx.doi.org/10.1136/adc.2008.143685 https://pubmed.ncbi.nlm.nih.gov/20576663[88] Milligan DWA. Outcomes of children born very preterm in Europe. Archives of disease in childhood. Fetal and neonatal edition 2010;95(4):F234-40
http://dx.doi.org/10.1136/adc.2008.143685 https://pubmed.ncbi.nlm.nih.gov/20576663[89] Basistakenpakket jeugdgezondheidszorg 0-19 jaar. 2002
[89] Basistakenpakket jeugdgezondheidszorg 0-19 jaar. 2002
[90] Moore M, Gerry Taylor H, Klein N, Minich N, Hack M. Longitudinal changes in family outcomes of very low birth weight. Journal of pediatric psychology 2006;31(10):1024-35
https://pubmed.ncbi.nlm.nih.gov/16150877[90] Moore M, Gerry Taylor H, Klein N, Minich N, Hack M. Longitudinal changes in family outcomes of very low birth weight. Journal of pediatric psychology 2006;31(10):1024-35
https://pubmed.ncbi.nlm.nih.gov/16150877[91] Protocol nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico 1997
[91] Protocol nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico 1997
[92] Richtlijn perinataal beleid bij extreme vroeggeboorte, 2010 2010
[92] Richtlijn perinataal beleid bij extreme vroeggeboorte, 2010 2010
[93] Leidraad NVK Schriftelijke communicatie tussen kinderartsen en jeugdartsen. 2007
[93] Leidraad NVK Schriftelijke communicatie tussen kinderartsen en jeugdartsen. 2007
[94] Standpunt ‘Passieve immunisatie tegen RSV-ziekte’. 2005
http://www.nvk.nl%20[94] Standpunt ‘Passieve immunisatie tegen RSV-ziekte’. 2005
http://www.nvk.nl%20[95] Niklasson A, Engstrom E, Hard A-L, Wikland KA, Hellstrom A. Growth in very preterm children: a longitudinal study. Pediatric research 2003;54(6):899-905
https://pubmed.ncbi.nlm.nih.gov/12930904[95] Niklasson A, Engstrom E, Hard A-L, Wikland KA, Hellstrom A. Growth in very preterm children: a longitudinal study. Pediatric research 2003;54(6):899-905
https://pubmed.ncbi.nlm.nih.gov/12930904[96] Nuysink J, van Haastert IC, Eijsermans MJC, Koopman-Esseboom C, van der Net J, de Vries LS, Helders PJM. Prevalence and predictors of idiopathic asymmetry in infants born preterm. Early human development 2012;88(6):387-92
http://dx.doi.org/10.1016/j.earlhumdev.2011.10.001 https://pubmed.ncbi.nlm.nih.gov/22051525[96] Nuysink J, van Haastert IC, Eijsermans MJC, Koopman-Esseboom C, van der Net J, de Vries LS, Helders PJM. Prevalence and predictors of idiopathic asymmetry in infants born preterm. Early human development 2012;88(6):387-92
http://dx.doi.org/10.1016/j.earlhumdev.2011.10.001 https://pubmed.ncbi.nlm.nih.gov/22051525[97] Orton J, Spittle A, Doyle L, Anderson P, Boyd R. Do early intervention programmes improve cognitive and motor outcomes for preterm infants after discharge? A systematic review. Developmental medicine and child neurology 2009;51(11):851-9
http://dx.doi.org/10.1111/j.1469-8749.2009.03414.x https://pubmed.ncbi.nlm.nih.gov/19732117[97] Orton J, Spittle A, Doyle L, Anderson P, Boyd R. Do early intervention programmes improve cognitive and motor outcomes for preterm infants after discharge? A systematic review. Developmental medicine and child neurology 2009;51(11):851-9
http://dx.doi.org/10.1111/j.1469-8749.2009.03414.x https://pubmed.ncbi.nlm.nih.gov/19732117[98] Padovani FHP, Carvalho AEV, Duarte G, Martinez FE, Linhares MBM. Anxiety, dysphoria, and depression symptoms in mothers of preterm infants. Psychological reports 2009;104(2):667-79
https://pubmed.ncbi.nlm.nih.gov/19610499[98] Padovani FHP, Carvalho AEV, Duarte G, Martinez FE, Linhares MBM. Anxiety, dysphoria, and depression symptoms in mothers of preterm infants. Psychological reports 2009;104(2):667-79
https://pubmed.ncbi.nlm.nih.gov/19610499[99] van der Pal SM, Maguire CM, Cessie SL, Veen S, Wit JM, Walther FJ, Bruil J. Staff opinions regarding the Newborn Individualized Developmental Care and Assessment Program (NIDCAP). Early human development 2007;83(7):425-32
https://pubmed.ncbi.nlm.nih.gov/17467202[99] van der Pal SM, Maguire CM, Cessie SL, Veen S, Wit JM, Walther FJ, Bruil J. Staff opinions regarding the Newborn Individualized Developmental Care and Assessment Program (NIDCAP). Early human development 2007;83(7):425-32
https://pubmed.ncbi.nlm.nih.gov/17467202[100] van der Pal SM, Maguire CM, le Cessie S, Wit JM, Walther FJ, Bruil J. Parental experiences during the first period at the neonatal unit after two developmental care interventions. Acta paediatrica (Oslo, Norway : 1992) 2007;96(11):1611-6
https://pubmed.ncbi.nlm.nih.gov/17937685[100] van der Pal SM, Maguire CM, le Cessie S, Wit JM, Walther FJ, Bruil J. Parental experiences during the first period at the neonatal unit after two developmental care interventions. Acta paediatrica (Oslo, Norway : 1992) 2007;96(11):1611-6
https://pubmed.ncbi.nlm.nih.gov/17937685[101] van der Pal SM, Maguire CM, Bruil J, Le Cessie S, Wit JM, Walther FJ, Veen S. Health-related quality of life of very preterm infants at 1 year of age after two developmental care-based interventions. Child: care, health and development 2008;34(5):619-25
http://dx.doi.org/10.1111/j.1365-2214.2008.00840.x https://pubmed.ncbi.nlm.nih.gov/18549436[101] van der Pal SM, Maguire CM, Bruil J, Le Cessie S, Wit JM, Walther FJ, Veen S. Health-related quality of life of very preterm infants at 1 year of age after two developmental care-based interventions. Child: care, health and development 2008;34(5):619-25
http://dx.doi.org/10.1111/j.1365-2214.2008.00840.x https://pubmed.ncbi.nlm.nih.gov/18549436[102] Van der Pal S.M., Maguire C.M., Cessie le S.. Parental stress and child behavior and temperament in the first year after the newborn individualized developmental care and assessment program. Journal of Early Intervention 2008
[102] Van der Pal S.M., Maguire C.M., Cessie le S.. Parental stress and child behavior and temperament in the first year after the newborn individualized developmental care and assessment program. Journal of Early Intervention 2008
[103] Van der Pal S.M., Maguire C.M., Bruil J. Very pre-term infants’ behaviour at 1 and 2 years of age and parental stress following basic developmental care. British Journal of Developmental Psychology 2008;26(1):103
[103] Van der Pal S.M., Maguire C.M., Bruil J. Very pre-term infants’ behaviour at 1 and 2 years of age and parental stress following basic developmental care. British Journal of Developmental Psychology 2008;26(1):103
[104] Van der Pal S.M., Buitendijk S.E.. In gesprek met ouders over de (na)zorg voor hun te vroeg geboren kind. 2009
http://resolver.tno.nl/uuid:5301a03c-0d45-46b2-a51a-b4cfb3a9b683[104] Van der Pal S.M., Buitendijk S.E.. In gesprek met ouders over de (na)zorg voor hun te vroeg geboren kind. 2009
http://resolver.tno.nl/uuid:5301a03c-0d45-46b2-a51a-b4cfb3a9b683[105] Van der Pal S.M., Walther F.J.. Experience with developmental care for children born preterm in a Dutch setting Tijdschrift voor Kindergeneeskunde 2011;76(4):165
[105] Van der Pal S.M., Walther F.J.. Experience with developmental care for children born preterm in a Dutch setting Tijdschrift voor Kindergeneeskunde 2011;76(4):165
[106] Van der Pal S.M., Van der Pal - de Bruin K.M.. Vroeggeboorte in Nederland. Leiden: TNO-rapport TNO-rapport 2012
https://publications.tno.nl/publication/100150/gCUBxY/pal-2012-call.pdf[106] Van der Pal S.M., Van der Pal - de Bruin K.M.. Vroeggeboorte in Nederland. Leiden: TNO-rapport TNO-rapport 2012
https://publications.tno.nl/publication/100150/gCUBxY/pal-2012-call.pdf[107] Potharst ES, Schuengel C, Last BF, van Wassenaer AG, Kok JH, Houtzager BA. Difference in mother-child interaction between preterm- and term-born preschoolers with and without disabilities. Acta paediatrica (Oslo, Norway : 1992) 2012;101(6):597-603
http://dx.doi.org/10.1111/j.1651-2227.2012.02599.x https://pubmed.ncbi.nlm.nih.gov/22536811[107] Potharst ES, Schuengel C, Last BF, van Wassenaer AG, Kok JH, Houtzager BA. Difference in mother-child interaction between preterm- and term-born preschoolers with and without disabilities. Acta paediatrica (Oslo, Norway : 1992) 2012;101(6):597-603
http://dx.doi.org/10.1111/j.1651-2227.2012.02599.x https://pubmed.ncbi.nlm.nih.gov/22536811[108] Potijk MR, de Winter AF, Bos AF, Kerstjens JM, Reijneveld SA. Higher rates of behavioural and emotional problems at preschool age in children born moderately preterm. Archives of disease in childhood 2012;97(2):112-7
http://dx.doi.org/10.1136/adc.2011.300131 https://pubmed.ncbi.nlm.nih.gov/22147746[108] Potijk MR, de Winter AF, Bos AF, Kerstjens JM, Reijneveld SA. Higher rates of behavioural and emotional problems at preschool age in children born moderately preterm. Archives of disease in childhood 2012;97(2):112-7
http://dx.doi.org/10.1136/adc.2011.300131 https://pubmed.ncbi.nlm.nih.gov/22147746[109] Pritchard MA, Colditz PB, Beller EM, . Parental experiences and preferences which influence subsequent use of post-discharge health services for children born very preterm. Journal of paediatrics and child health 2008;44(5):281-4
https://pubmed.ncbi.nlm.nih.gov/18036142[109] Pritchard MA, Colditz PB, Beller EM, . Parental experiences and preferences which influence subsequent use of post-discharge health services for children born very preterm. Journal of paediatrics and child health 2008;44(5):281-4
https://pubmed.ncbi.nlm.nih.gov/18036142[110] Perinatale Zorg in Nederland 2008. Jaarboek 2008. 2008
http://www.perinatreg.nl.[110] Perinatale Zorg in Nederland 2008. Jaarboek 2008. 2008
http://www.perinatreg.nl.[111] Stichting Perinatale Registratie Nederland. Grote lijnen 10 jaar Perinatale Registratie Nederland. 2011
http://www.perinatreg.nl.[111] Stichting Perinatale Registratie Nederland. Grote lijnen 10 jaar Perinatale Registratie Nederland. 2011
http://www.perinatreg.nl.[112] Ravelli ACJ, Tromp M, Eskes M, Droog JC, van der Post JAM, Jager KJ, Mol BW, Reitsma JB. Ethnic differences in stillbirth and early neonatal mortality in The Netherlands. Journal of epidemiology and community health 2011;65(8):696-701
http://dx.doi.org/10.1136/jech.2009.095406 https://pubmed.ncbi.nlm.nih.gov/20719806[112] Ravelli ACJ, Tromp M, Eskes M, Droog JC, van der Post JAM, Jager KJ, Mol BW, Reitsma JB. Ethnic differences in stillbirth and early neonatal mortality in The Netherlands. Journal of epidemiology and community health 2011;65(8):696-701
http://dx.doi.org/10.1136/jech.2009.095406 https://pubmed.ncbi.nlm.nih.gov/20719806[113] Reijneveld SA, de Kleine MJK, van Baar AL, Kollée LAA, Verhaak CM, Verhulst FC, Verloove-Vanhorick SP. Behavioural and emotional problems in very preterm and very low birthweight infants at age 5 years. Archives of disease in childhood. Fetal and neonatal edition 2006;91(6):F423-8
https://pubmed.ncbi.nlm.nih.gov/16877476[113] Reijneveld SA, de Kleine MJK, van Baar AL, Kollée LAA, Verhaak CM, Verhulst FC, Verloove-Vanhorick SP. Behavioural and emotional problems in very preterm and very low birthweight infants at age 5 years. Archives of disease in childhood. Fetal and neonatal edition 2006;91(6):F423-8
https://pubmed.ncbi.nlm.nih.gov/16877476[114] Rijken M, Stoelhorst GMSJ, Martens SE, van Zwieten PHT, Brand R, Wit JM, Veen S. Mortality and neurologic, mental, and psychomotor development at 2 years in infants born less than 27 weeks' gestation: the Leiden follow-up project on prematurity. Pediatrics 2003;112(2):351-8
https://pubmed.ncbi.nlm.nih.gov/12897286[114] Rijken M, Stoelhorst GMSJ, Martens SE, van Zwieten PHT, Brand R, Wit JM, Veen S. Mortality and neurologic, mental, and psychomotor development at 2 years in infants born less than 27 weeks' gestation: the Leiden follow-up project on prematurity. Pediatrics 2003;112(2):351-8
https://pubmed.ncbi.nlm.nih.gov/12897286[115] Concept standpunt ‘Samenwerking en gegevensoverdracht tussen het ziekenhuis en de jeugdgezondheidszorg’ 2011
[115] Concept standpunt ‘Samenwerking en gegevensoverdracht tussen het ziekenhuis en de jeugdgezondheidszorg’ 2011
[116] Roberts G, Howard K, Spittle AJ, Brown NC, Anderson PJ, Doyle LW. Rates of early intervention services in very preterm children with developmental disabilities at age 2 years. Journal of paediatrics and child health 2008;44(5):276-80
https://pubmed.ncbi.nlm.nih.gov/17999667[116] Roberts G, Howard K, Spittle AJ, Brown NC, Anderson PJ, Doyle LW. Rates of early intervention services in very preterm children with developmental disabilities at age 2 years. Journal of paediatrics and child health 2008;44(5):276-80
https://pubmed.ncbi.nlm.nih.gov/17999667[117] Roze E, Ta BDP, van der Ree MH, Tanis JC, van Braeckel KNJA, Hulscher JBF, Bos AF. Functional impairments at school age of children with necrotizing enterocolitis or spontaneous intestinal perforation. Pediatric research 2011;70(6):619-25
http://dx.doi.org/10.1203/PDR.0b013e31823279b1 https://pubmed.ncbi.nlm.nih.gov/21857378[117] Roze E, Ta BDP, van der Ree MH, Tanis JC, van Braeckel KNJA, Hulscher JBF, Bos AF. Functional impairments at school age of children with necrotizing enterocolitis or spontaneous intestinal perforation. Pediatric research 2011;70(6):619-25
http://dx.doi.org/10.1203/PDR.0b013e31823279b1 https://pubmed.ncbi.nlm.nih.gov/21857378[118] Schädler G, Süss-Burghart H, Toschke AM, von Voss H, von Kries R. Feeding disorders in ex-prematures: causes--response to therapy--long term outcome. European journal of pediatrics 2007;166(8):803-8
https://pubmed.ncbi.nlm.nih.gov/17120038[118] Schädler G, Süss-Burghart H, Toschke AM, von Voss H, von Kries R. Feeding disorders in ex-prematures: causes--response to therapy--long term outcome. European journal of pediatrics 2007;166(8):803-8
https://pubmed.ncbi.nlm.nih.gov/17120038[119] Singer LT, Fulton S, Kirchner HL, Eisengart S, Lewis B, Short E, Min MO, Kercsmar C, Baley JE. Parenting very low birth weight children at school age: maternal stress and coping. The Journal of pediatrics 2007;151(5):463-9
https://pubmed.ncbi.nlm.nih.gov/17961686[119] Singer LT, Fulton S, Kirchner HL, Eisengart S, Lewis B, Short E, Min MO, Kercsmar C, Baley JE. Parenting very low birth weight children at school age: maternal stress and coping. The Journal of pediatrics 2007;151(5):463-9
https://pubmed.ncbi.nlm.nih.gov/17961686[120] Skellern CY, Rogers Y, O'Callaghan MJ. A parent-completed developmental questionnaire: follow up of ex-premature infants. Journal of paediatrics and child health 2001;37(2):125-9
https://pubmed.ncbi.nlm.nih.gov/11328465[120] Skellern CY, Rogers Y, O'Callaghan MJ. A parent-completed developmental questionnaire: follow up of ex-premature infants. Journal of paediatrics and child health 2001;37(2):125-9
https://pubmed.ncbi.nlm.nih.gov/11328465[121] Slaughter JL, Meinzen-Derr J, Rose SR, Leslie ND, Chandrasekar R, Linard SM, Akinbi HT. The effects of gestational age and birth weight on false-positive newborn-screening rates. Pediatrics 2010;126(5):910-6
http://dx.doi.org/10.1542/peds.2010-0943 https://pubmed.ncbi.nlm.nih.gov/20974783[121] Slaughter JL, Meinzen-Derr J, Rose SR, Leslie ND, Chandrasekar R, Linard SM, Akinbi HT. The effects of gestational age and birth weight on false-positive newborn-screening rates. Pediatrics 2010;126(5):910-6
http://dx.doi.org/10.1542/peds.2010-0943 https://pubmed.ncbi.nlm.nih.gov/20974783[122] Spittle AJ, Orton J, Doyle LW, Boyd R. Early developmental intervention programs post hospital discharge to prevent motor and cognitive impairments in preterm infants. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17443595[122] Spittle AJ, Orton J, Doyle LW, Boyd R. Early developmental intervention programs post hospital discharge to prevent motor and cognitive impairments in preterm infants. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17443595[123] Stoelhorst GMSJ, Rijken M, Martens SE, van Zwieten PHT, Feenstra J, Zwinderman AH, Wit JM, Veen S, . Developmental outcome at 18 and 24 months of age in very preterm children: a cohort study from 1996 to 1997. Early human development 2003;72(2):83-95
https://pubmed.ncbi.nlm.nih.gov/12782421[123] Stoelhorst GMSJ, Rijken M, Martens SE, van Zwieten PHT, Feenstra J, Zwinderman AH, Wit JM, Veen S, . Developmental outcome at 18 and 24 months of age in very preterm children: a cohort study from 1996 to 1997. Early human development 2003;72(2):83-95
https://pubmed.ncbi.nlm.nih.gov/12782421[124] Stolt S, Haataja L, Lapinleimu H, Lehtonen L. The early lexical development and its predictive value to language skills at 2 years in very-low-birth-weight children. Journal of communication disorders 2009;42(2):107-23
http://dx.doi.org/10.1016/j.jcomdis.2008.10.002 https://pubmed.ncbi.nlm.nih.gov/19054524[124] Stolt S, Haataja L, Lapinleimu H, Lehtonen L. The early lexical development and its predictive value to language skills at 2 years in very-low-birth-weight children. Journal of communication disorders 2009;42(2):107-23
http://dx.doi.org/10.1016/j.jcomdis.2008.10.002 https://pubmed.ncbi.nlm.nih.gov/19054524[125] Strathearn L, Gray PH, O'Callaghan MJ, Wood DO. Childhood neglect and cognitive development in extremely low birth weight infants: a prospective study. Pediatrics 2001;108(1):142-51
https://pubmed.ncbi.nlm.nih.gov/11433067[125] Strathearn L, Gray PH, O'Callaghan MJ, Wood DO. Childhood neglect and cognitive development in extremely low birth weight infants: a prospective study. Pediatrics 2001;108(1):142-51
https://pubmed.ncbi.nlm.nih.gov/11433067[126] Symington A, Pinelli J. Developmental care for promoting development and preventing morbidity in preterm infants. The Cochrane database of systematic reviews 2006;2006(2):CD001814
https://pubmed.ncbi.nlm.nih.gov/16625548[126] Symington A, Pinelli J. Developmental care for promoting development and preventing morbidity in preterm infants. The Cochrane database of systematic reviews 2006;2006(2):CD001814
https://pubmed.ncbi.nlm.nih.gov/16625548[127] Ta BDP, Roze E, van Braeckel KNJA, Bos AF, Rassouli-Kirchmeier R, Hulscher JBF. Long-term neurodevelopmental impairment in neonates surgically treated for necrotizing enterocolitis: enterostomy associated with a worse outcome. European journal of pediatric surgery : official journal of Austrian Association of Pediatric Surgery ... [et al] = Zeitschrift fur Kinderchirurgie 2011;21(1):58-64
http://dx.doi.org/10.1055/s-0030-1267976 https://pubmed.ncbi.nlm.nih.gov/21157690[127] Ta BDP, Roze E, van Braeckel KNJA, Bos AF, Rassouli-Kirchmeier R, Hulscher JBF. Long-term neurodevelopmental impairment in neonates surgically treated for necrotizing enterocolitis: enterostomy associated with a worse outcome. European journal of pediatric surgery : official journal of Austrian Association of Pediatric Surgery ... [et al] = Zeitschrift fur Kinderchirurgie 2011;21(1):58-64
http://dx.doi.org/10.1055/s-0030-1267976 https://pubmed.ncbi.nlm.nih.gov/21157690[128] Tooten A, Hoffenkamp HN, Hall RAS, Winkel FW, Eliëns M, Vingerhoets AJJM, van Bakel HJA. The effectiveness of video interaction guidance in parents of premature infants: a multicenter randomised controlled trial. BMC pediatrics 2012;12():76
http://dx.doi.org/10.1186/1471-2431-12-76 https://pubmed.ncbi.nlm.nih.gov/22709245[128] Tooten A, Hoffenkamp HN, Hall RAS, Winkel FW, Eliëns M, Vingerhoets AJJM, van Bakel HJA. The effectiveness of video interaction guidance in parents of premature infants: a multicenter randomised controlled trial. BMC pediatrics 2012;12():76
http://dx.doi.org/10.1186/1471-2431-12-76 https://pubmed.ncbi.nlm.nih.gov/22709245[129] Underwood MA, Danielsen B, Gilbert WM. Cost, causes and rates of rehospitalization of preterm infants. Journal of perinatology : official journal of the California Perinatal Association 2007;27(10):614-9
https://pubmed.ncbi.nlm.nih.gov/17717521[129] Underwood MA, Danielsen B, Gilbert WM. Cost, causes and rates of rehospitalization of preterm infants. Journal of perinatology : official journal of the California Perinatal Association 2007;27(10):614-9
https://pubmed.ncbi.nlm.nih.gov/17717521[130] Vickers A, Ohlsson A, Lacy JB, Horsley A. Massage for promoting growth and development of preterm and/or low birth-weight infants. The Cochrane database of systematic reviews 2000
https://pubmed.ncbi.nlm.nih.gov/10796355[130] Vickers A, Ohlsson A, Lacy JB, Horsley A. Massage for promoting growth and development of preterm and/or low birth-weight infants. The Cochrane database of systematic reviews 2000
https://pubmed.ncbi.nlm.nih.gov/10796355[131] Vrijlandt EJLE, Boezen HM, Gerritsen J, Stremmelaar EF, Duiverman EJ. Respiratory health in prematurely born preschool children with and without bronchopulmonary dysplasia. The Journal of pediatrics 2007;150(3):256-61
https://pubmed.ncbi.nlm.nih.gov/17307541[131] Vrijlandt EJLE, Boezen HM, Gerritsen J, Stremmelaar EF, Duiverman EJ. Respiratory health in prematurely born preschool children with and without bronchopulmonary dysplasia. The Journal of pediatrics 2007;150(3):256-61
https://pubmed.ncbi.nlm.nih.gov/17307541[132] Vrijlandt EJLE, Gerritsen J, Boezen HM, Duiverman EJ, . Gender differences in respiratory symptoms in 19-year-old adults born preterm. Respiratory research 2005;6(1):117
https://pubmed.ncbi.nlm.nih.gov/16223446[132] Vrijlandt EJLE, Gerritsen J, Boezen HM, Duiverman EJ, . Gender differences in respiratory symptoms in 19-year-old adults born preterm. Respiratory research 2005;6(1):117
https://pubmed.ncbi.nlm.nih.gov/16223446[133] Vrijlandt EJLE, Gerritsen J, Boezen HM, Grevink RG, Duiverman EJ. Lung function and exercise capacity in young adults born prematurely. American journal of respiratory and critical care medicine 2006;173(8):890-6
https://pubmed.ncbi.nlm.nih.gov/16456146[133] Vrijlandt EJLE, Gerritsen J, Boezen HM, Grevink RG, Duiverman EJ. Lung function and exercise capacity in young adults born prematurely. American journal of respiratory and critical care medicine 2006;173(8):890-6
https://pubmed.ncbi.nlm.nih.gov/16456146[134] Wang L-W, Wang S-T, Huang C-C. Preterm infants of educated mothers have better outcome. Acta paediatrica (Oslo, Norway : 1992) 2008;97(5):568-73
http://dx.doi.org/10.1111/j.1651-2227.2008.00738.x https://pubmed.ncbi.nlm.nih.gov/18394101[134] Wang L-W, Wang S-T, Huang C-C. Preterm infants of educated mothers have better outcome. Acta paediatrica (Oslo, Norway : 1992) 2008;97(5):568-73
http://dx.doi.org/10.1111/j.1651-2227.2008.00738.x https://pubmed.ncbi.nlm.nih.gov/18394101[135] Wightman A, Schluchter M, Drotar D, Andreias L, Taylor HG, Klein N, Wilson-Costello D, Hack M. Parental protection of extremely low birth weight children at age 8 years. Journal of developmental and behavioral pediatrics : JDBP 2007;28(4):317-26
https://pubmed.ncbi.nlm.nih.gov/17700084[135] Wightman A, Schluchter M, Drotar D, Andreias L, Taylor HG, Klein N, Wilson-Costello D, Hack M. Parental protection of extremely low birth weight children at age 8 years. Journal of developmental and behavioral pediatrics : JDBP 2007;28(4):317-26
https://pubmed.ncbi.nlm.nih.gov/17700084[136] Wilson SL, Cradock MM. Review: Accounting for prematurity in developmental assessment and the use of age-adjusted scores. Journal of pediatric psychology 2004;29(8):641-9
https://pubmed.ncbi.nlm.nih.gov/15491987[136] Wilson SL, Cradock MM. Review: Accounting for prematurity in developmental assessment and the use of age-adjusted scores. Journal of pediatric psychology 2004;29(8):641-9
https://pubmed.ncbi.nlm.nih.gov/15491987[137] Woodward LJ, Moor S, Hood KM, Champion PR, Foster-Cohen S, Inder TE, Austin NC. Very preterm children show impairments across multiple neurodevelopmental domains by age 4 years. Archives of disease in childhood. Fetal and neonatal edition 2009;94(5):F339-44
http://dx.doi.org/10.1136/adc.2008.146282 https://pubmed.ncbi.nlm.nih.gov/19307223[137] Woodward LJ, Moor S, Hood KM, Champion PR, Foster-Cohen S, Inder TE, Austin NC. Very preterm children show impairments across multiple neurodevelopmental domains by age 4 years. Archives of disease in childhood. Fetal and neonatal edition 2009;94(5):F339-44
http://dx.doi.org/10.1136/adc.2008.146282 https://pubmed.ncbi.nlm.nih.gov/19307223[138] Yeo CL, Chan C. Motor development of very low birthweight infants with chronic lung disease - a comparative study. Annals of the Academy of Medicine, Singapore 2005;34(7):411-6
https://pubmed.ncbi.nlm.nih.gov/16123812[138] Yeo CL, Chan C. Motor development of very low birthweight infants with chronic lung disease - a comparative study. Annals of the Academy of Medicine, Singapore 2005;34(7):411-6
https://pubmed.ncbi.nlm.nih.gov/16123812[139] Young L, Morgan J, McCormick FM, McGuire W. Nutrient-enriched formula versus standard term formula for preterm infants following hospital discharge. The Cochrane database of systematic reviews 2012
http://dx.doi.org/10.1002/14651858.CD004696.pub4 https://pubmed.ncbi.nlm.nih.gov/22419297[139] Young L, Morgan J, McCormick FM, McGuire W. Nutrient-enriched formula versus standard term formula for preterm infants following hospital discharge. The Cochrane database of systematic reviews 2012
http://dx.doi.org/10.1002/14651858.CD004696.pub4 https://pubmed.ncbi.nlm.nih.gov/22419297[140] Yu JW, Buka SL, McCormick MC, Fitzmaurice GM, Indurkhya A. Behavioral problems and the effects of early intervention on eight-year-old children with learning disabilities. Maternal and child health journal 2006;10(4):329-38
https://pubmed.ncbi.nlm.nih.gov/16474990[140] Yu JW, Buka SL, McCormick MC, Fitzmaurice GM, Indurkhya A. Behavioral problems and the effects of early intervention on eight-year-old children with learning disabilities. Maternal and child health journal 2006;10(4):329-38
https://pubmed.ncbi.nlm.nih.gov/16474990[141] Zelkowitz P, Bardin C, Papageorgiou A. Anxiety affects the relationship between parents and their very low birth weight infants. Infant mental health journal 2007;28(3):296-313
http://dx.doi.org/10.1002/imhj.20137 https://pubmed.ncbi.nlm.nih.gov/28640465[141] Zelkowitz P, Bardin C, Papageorgiou A. Anxiety affects the relationship between parents and their very low birth weight infants. Infant mental health journal 2007;28(3):296-313
http://dx.doi.org/10.1002/imhj.20137 https://pubmed.ncbi.nlm.nih.gov/28640465[142] Zelkowitz P, Papageorgiou A, Bardin C, Wang T. Persistent maternal anxiety affects the interaction between mothers and their very low birthweight children at 24 months. Early human development 2009;85(1):51-8
http://dx.doi.org/10.1016/j.earlhumdev.2008.06.010 https://pubmed.ncbi.nlm.nih.gov/18632229[142] Zelkowitz P, Papageorgiou A, Bardin C, Wang T. Persistent maternal anxiety affects the interaction between mothers and their very low birthweight children at 24 months. Early human development 2009;85(1):51-8
http://dx.doi.org/10.1016/j.earlhumdev.2008.06.010 https://pubmed.ncbi.nlm.nih.gov/186322291 Inleiding
Aanleiding
In Nederland werden in 2008 in totaal 13.649 kinderen (7,7% van alle pasgeborenen) te vroeg (zwangerschapsduur < 37,0 weken) geboren en 1,5% van alle pasgeborenen werd bij een zwangerschapsduur van < 32,0 weken geboren. 1,4% van de geboren kinderen heeft een geboortegewicht van minder dan 1500 gram (Stichting Perinatale Registratie Nederland [110]. Ongunstige zwangerschapsuitkomsten, waaronder vroeggeboorte, komen vaker voor bij niet-Westerse allochtone vrouwen en vrouwen met een lage sociaaleconomische status [112]. Tevens worden ongunstige zwangerschapsuitkomsten vaker gezien in grote steden en in achterstandswijken van grote steden, onafhankelijk van het land van herkomst van de zwangere vrouw. Daarachter ligt een bundeling van risicofactoren van minder goede sociale omstandigheden [38]. Daarnaast hangen ongunstige zwangerschapsuitkomsten, zoals vroeggeboorte, samen met leefstijlfactoren (zoals roken en alcoholgebruik tijdens de zwangerschap), karakteristieken van de zwangerschap en medische voorgeschiedenis.
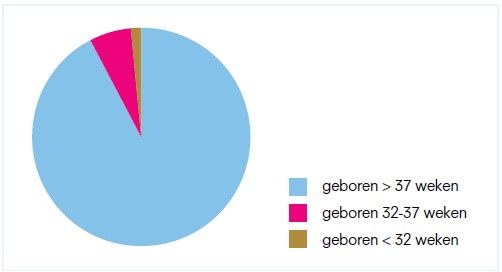
Van de pasgeborenen met een geboortegewicht onder de 1500 gram is het merendeel tevens te vroeg geboren. Veel van deze kinderen hebben ook een intra-uteriene groeiachterstand, dat wil zeggen een geboorte gewicht dat te laag is voor de zwangerschapsduur. Deze kinderen ondervinden de meest ernstige gevolgen. In de periode van 1999 tot 2008 zijn het aantal vroeggeboortes en het gemiddelde geboortegewicht van alle levend- en doodgeboren kinderen in Nederland ongeveer gelijk gebleven [111]. Voor een overzicht van de gevolgen van vroeggeboorte kan ook het TNO-rapport ‘Vroeggeboorte in Nederland’ [106] geraadpleegd worden.
Van de zuigelingen die geboren worden na een zwangerschapsduur van minder dan 32 weken en de zuigelingen met een laag geboortegewicht voor de zwangerschapsduur sterft een aanzienlijk percentage in de perinatale periode. De perinatale sterfte (1 tot 7 dagen na geboorte) bij pasgeborenen met een zwangerschapsduur tussen de 22+0 en 32+0 weken was (in 2008) 34,5% en bij pasgeborenen met een zwangerschapsduur tussen de 32+0 en 37+0 weken 2,1%, terwijl de perinatale sterfte bij pasgeborenen die rond de uitgerekende datum geboren worden 0,29% is [110]. Nu de nieuwe behandelrichtlijnen voor vroeggeborenen jonger dan 25 weken landelijk geaccepteerd zijn (NVK, NVOG, 2010), zal het aantal kinderen dat te vroeg geboren wordt en in leven blijft (met eventuele beperkingen) toenemen. De afgelopen jaren is de perinatale sterfte bij geboorte vanaf 28 weken zwangerschapsduur aanmerkelijk gedaald [111], waardoor steeds meer kwetsbare zuigelingen nazorg en follow-up nodig hebben. Veelal bestaat een verhoogd gezondheidsrisico, zodat een deel van de nazorg voor deze groep zuigelingen door de kinderarts in het ziekenhuis wordt verleend.
Onafhankelijk van zwangerschapsduur en geboortegewicht wordt aan alle kinderen de preventieve zorg door de JGZ aangeboden, zoals beschreven in het basistakenpakket (ministerie van VWS 2002, tevens het advies daarop: ‘Een stevig fundament’, 2013). In geval van opname op een NICU (neonatale intensive care unit) of zuigelingenafdeling zal veelal de kinderarts van het ziekenhuis waaruit het kind is ontslagen, de groei en gezondheid van het kind volgen in verband met een verhoogd gezondheidsrisico voor deze kinderen (zie vroegsignalering in sectie 3 van deze richtlijn). De frequentie van controles en de duur van dit nazorgtraject door de kinderarts hangen af van de mate van vroeggeboorte en/of groeiachterstand en de bijkomende lichamelijke en neurologische gezondheidsproblematiek.
Voor kinderen geboren na een zwangerschapsduur van minder dan 32+0 weken en/of een geboortegewicht van <1000/1500 gram is een ontwikkelingsfollow-uptraject in gebruik door kinderartsen (neonatologen), (kinder)fysiotherapeuten en psychologen van de 10 Nederlandse NICU’s, zoals beschreven door de werkgroep Landelijk Neonatale Follow-up (LNF, https://landelijkeneonatalefollowup.nl/). Deze follow-up van het neurologisch, sociaal-emotioneel, mentaal en motorisch functioneren van het kind geschiedt in ieder geval tot de leeftijd van ongeveer 2 jaar, maar bij de meeste NICU’s tot 5 jaar. Daarbij kunnen ook (kinder)revalidatieartsen, maatschappelijk werkers, pre-logopedisten, gz-psychologen, (ortho)pedagogen en andere (medisch) specialisten worden ingeschakeld. Deze follow-up vanuit de NICU’s is in de eerste plaats bedoeld voor vroegopsporing van ontwikkelingsproblemen ten behoeve van ondersteuning aan kind en ouders, maar heeft ook een wetenschappelijk doel, namelijk doorlopende evaluatie van het neonatologisch handelen.
De kinderen die geboren worden na een zwangerschapsduur tussen de 32+0 en 36+6 weken en/of small for gestational age (SGA) geboren kinderen met een geboortegewicht van 1500 tot 2500 gram komen in de meeste gevallen op controle bij de kinderarts van het perifere ziekenhuis voor nazorg en een minder precies omschreven follow-uptraject als dat van het LNF. Ook bij deze kinderen kan echter problematiek ontstaan waarvoor zo nodig begeleiding van andere specialisten/hulpverleners ingeschakeld wordt. Zij komen soms alsnog in het meer nauw omschreven LNF-follow-uptraject terecht. Daarom krijgen ook deze kinderen vaak een gedeelde (na)zorg door de kinderarts en andere specialisten of hulpverleners en de JGZ. Bij een deel van deze ‘matig’ te vroeg en/of SGA geboren kinderen bestaat de kans dat zij ontslagen worden van nacontroles bij de kinderarts, terwijl pas later (bijvoorbeeld na de leeftijd van 2 jaar of op de schoolleeftijd) gezondheids- en/of ontwikkelingsproblematiek ontstaat of zichtbaar wordt.
Bij alle te vroeg of SGA geboren kinderen heeft de JGZ, naast de programmatische preventieve zorg, eveneens een zorgtaak voor vroegsignalering, het laagdrempelig en dicht bij huis aanbieden van hulp en interventie, en het door- of terugverwijzen naar de kinderarts. Het mag echter duidelijk zijn uit het voorgaande dat deze taak afgestemd moet worden met de pediatrische zorg in de lokale ziekenhuizen en in de NICU-centra. Onderlinge communicatie is nodig en alle betrokken partijen dienen te beschikken over voldoende specifieke kennis van de begeleiding van vroeg en/of SGA geboren kinderen.
1.1 Doel en doelgroep
Het doel van de richtlijn is allereerst het optimaliseren van de (na)zorg aan risicopasgeborenen en hun ouders door middel van uniforme begeleiding en advisering, signalering van mogelijke problemen en tijdige doorverwijzing. Het uiteindelijke doel is het voorkómen van (secundaire) gezondheids- en ontwikkelingsschade en het op tijd inzetten van gepaste interventies. Om de continuïteit te waarborgen in de (na)zorg voor vroeg en/ of SGA geboren kinderen en hun ouders zijn goede afspraken noodzakelijk tussen JGZ, kinderartsen (follow-uppoliklinieken) en huisartsen. De richtlijn maakt hiertoe gebruik van het rapport van de NVK en AJN ‘Samenwerken en afstemmen’ (NVK, AJN, 2009) en van verschillende lokale of regionale protocollen. Daarnaast is een belangrijk doel van de richtlijn het vergroten van de kennis van zorgverleners in de JGZ (0-4 jaar) omtrent risicopasgeborenen en de nazorg.
De JGZ-richtlijn ‘Te vroeg en/of small for gestational age (SGA) geboren kinderen’ is primair bedoeld voor (jeugd)artsen, (jeugd)verpleegkundigen, verpleegkundig specialisten en doktersassistenten werkzaam in de JGZ (vooral met de doelgroep 0-4 jaar). De richtlijn is tevens bestemd voor andere professionals die betrokken zijn bij de nazorg van vroeg en/ of SGA geboren kinderen en hierin samenwerken met de JGZ. Hierbij zijn voornamelijk de overdracht door de kinderarts aan de JGZ en de eventuele overdracht vanuit de JGZ 0-4 jaar aan de JGZ 4-19 jaar van belang, evenals de communicatie en terugverwijzing vanuit de JGZ naar de kinderarts.
1.2 Belang van de richtlijn
Sinds ruim 15 jaar trachten kinderartsen en JGZ een modus te vinden waarin de (na)zorg van vroeg en/of SGA geboren kinderen beter gestroomlijnd wordt en beter aansluit bij de wensen van de ouders. In 1997 is met het ‘Protocol nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico’ [91] een poging gedaan de (na)zorg te verbeteren. Dit protocol uit 1997 is niet actief geïmplementeerd. De overdracht van gegevens en het maken van afspraken door de diverse zorgverleners blijken nog steeds bij herhaling niet goed te verlopen. Bovendien zijn adviezen vaak niet op elkaar afgestemd. Zowel hulpverleners als ouders geven aan dat zij dit graag willen verbeteren [104]. Door het ontwikkelen van deze richtlijn beoogt men duidelijke afspraken te maken over de te verlenen zorg, uitgaande van de ervaren knelpunten. Implementatie en het analyseren van knelpunten bij een landelijke implementatie zijn noodzakelijk voor het daadwerkelijke gebruik van de richtlijn in de JGZ en inbedding in de reguliere zorgmomenten.
1.3 Lijst met afkortingen
|
AGA |
appropriate for gestational age: normaal gewicht voor de zwangerschapsduur |
|
AJN |
Artsen Jeugdgezondheidszorg Nederland |
|
ASS |
autismespectrumstoornis |
|
ASQ |
Ages and Stages Questionnaire |
|
AT |
rond de uitgerekende datum (à terme) geboren |
|
BITSEA |
Brief Infant-Toddler Social and Emotional Assessment |
|
BPD |
bronchopulmonale dysplasie |
|
BSID-II |
Bayley Scales of Infant Development |
|
BTP |
basistakenpakket |
|
CBCL |
Child Behavior Checklist |
|
CLD |
Chronic Lung Disease, chronische longziekte |
|
CELF-P |
Clinical Evaluation of Language Fundamentals |
|
CP |
cerebrale parese |
|
DMO-protocol |
Dienst Maatschappelijke Ontwikkeling-protocol, vragenlijst bij Samen Starten |
|
EPD |
elektronisch patiëntendossier |
|
GA |
gestational age |
|
EBRO |
Evidence Based Richtlijn Ontwikkeling |
|
IBA-IP |
Infant Behavioral and Assessment and Intervention Program |
|
ICQ |
Infant Characteristics Questionnaire |
|
IHDP |
Infant Health Development Program |
|
IVH |
intraventriculaire hemorragie |
|
JGZ |
jeugdgezondheidszorg |
|
KIPPPI |
Kort Instrument voor Psychologische en Pedagogische Probleem Inventarisatie |
|
LFUPP |
Leiden Follow-Up Project van Prematuren |
|
LNF |
Landelijke Neonatale Follow-Up (werkgroep) |
|
MDI |
Mental Development Index |
|
MOSAIC |
Models of OrganiSing Access to Intensive Care for very preterm births |
|
NEC |
necrotiserende enterocolitis |
|
NCJ |
Nederlands Centrum Jeugdgezondheid |
|
NICU |
Neonatale intensive care unit |
|
NIDCAP |
Newborn Individualized Developmental Care and Assessment Program |
|
NVK |
Nederlandse Vereniging voor Kindergeneeskunde |
|
OMS |
Orde van Medisch Specialisten |
|
PBIP |
Parent Baby Interaction Program |
|
PDI |
Psychomotor Development Index |
|
PGO |
periodiek gezondheidsonderzoek |
|
PHVD |
post-hemorragische ventrikeldilatatie |
|
POPS |
Project On Preterm and Small-for-gestational age infants |
|
PRN |
Perinatale Registratie Nederland |
|
PVL |
periventriculaire leukomalacie |
|
RCT |
randomized controlled trial |
|
ROP |
Retinopathy of Prematurity, prematurenretinopathie |
|
RSV |
respiratoir syncytieel virus |
|
SDQ |
Strengths and Difficulties Questionnaire |
|
SGA |
small for gestational age, te licht voor de zwangerschapsduur |
|
ToP |
Transmurale Ontwikkelingsondersteuning voor Prematuur geboren kinderen en hun ouders |
|
VOBO |
Vragenlijst Onvervulde Behoefte aan Opvoedingsondersteuning |
|
VOC |
Vereniging van Ouders van Couveusekinderen |
|
WPPSI-R |
Wechsler Preschool and Primary Scale of Intelligence – Revised (IQ-test) |
2 Definities en achtergrondinformatie
De JGZ dient op de hoogte te zijn van de beschikbare basiskennis rondom de gevolgen van vroeg-/SGA-geboorte voor zowel de kinderen als hun ouders. In het afgelopen decennium is er in toenemende mate onderzoek gedaan naar de (langetermijn)gevolgen voor kinderen die te vroeg en/of SGA geboren zijn. Voor de huidige richtlijn met betrekking tot de nazorg van deze kinderen is het van belang de literatuur over deze gevolgen en de risicofactoren op een rij te zetten.
Aanbevelingen
2.1 Definities en begrippen
Vroeg (prematuur) geboren kinderen
Vroeg/prematuur geboren kinderen zijn kinderen geboren na een zwangerschapsduur (of gestational age (GA)) van minder dan 37 weken. Het aantal weken zwangerschapsduur wordt weergegeven als het aantal volledige weken + het aantal dagen in de laatste (niet-volledige) week. Dat wil zeggen: 32 weken wordt aangegeven als 32+0, waarbij bedoeld wordt 32 weken en 0 dagen.
SGA (dysmatuur) geboren kinderen
SGA geboren kinderen zijn kinderen die bij de geboorte een te laag geboortegewicht hebben voor de zwangerschapsduur (SGA staat voor small for gestational age), dat wil zeggen met een groeirestrictie (geboortegewicht ten opzichte van zwangerschapsduur < -2 SDS). Aangezien ‘dysmaturiteit’ een verouderde term is en men mondiaal spreekt over ‘small for gestational age is voor deze richtlijn gekozen voor de term SGA.
2.2 Risicofactoren en gevolgen
Binnen deze sectie zijn de gevolgen verdeeld naar problematiek die te vroeg of SGA geboren kinderen kunnen ontwikkelen op het gebied van:
- Mentaal functioneren.
- (Neuro)motorisch functioneren.
- Psychosociaal functioneren en gedrag.
- Fysiek functioneren.
De gevonden literatuur laat zien dat ouders van te vroeg of SGA geboren kinderen vooral problematiek ervaren op het gebied van:
- Psychische en psychosociale gevolgen voor de ouders zelf.
- Gevolgen voor de interactie ouder-kind en omgeving.
De indeling van de besproken onderwerpen per gevolg is steeds:
- Basiskennis (literatuur) over gevolg: sectie 2, onderbouwing te vinden in de Evidence van de aanbevelingen.
- Vroegsignalering: sectie 3 over signaleren, diagnostiek en verwijzen.
- Doorverwijzing/interventies: sectie 3 over signaleren, diagnostiek en verwijzen.
In dit thema wordt voor specifieke problematiek en adviezen ook vaak naar bestaande (of nog in ontwikkeling zijnde) richtlijnen verwezen; het is van belang hierbij de vroeg-/SGA-geboorte in gedachten te houden en bij het adviseren/informeren van ouders ook de vroeg-/SGA-geboorte mee te nemen.
Om overdiagnostiek te voorkomen is het beoordelen van groei en ontwikkeling op basis van de gecorrigeerde in plaats van op basis van de kalenderleeftijd heel belangrijk. Aangezien het al dan niet corrigeren van meetresultaten voor de mate van vroeggeboorte van belang is voor het signaleren van al deze gevolgen, is ervoor gekozen dit hoofdstuk te beginnen met een algemeen subhoofdstuk over de correctie van meetresultaten voor vroeggeboorte (sectie 2.3).
Meerdere interventies voor te vroeg of SGA geboren kinderen worden niet door de JGZ uitgevoerd, maar elders. Alhoewel de JGZ deze interventies niet kan inzetten is het goed hiervan wel op de hoogte te zijn. In de losse bijlage van de richtlijn wordt daarom een overzicht gegeven van interventies op de neonatologie-/NICU-afdeling in het ziekenhuis en interventies die plaats kunnen vinden na ontslag.
Een deel van de onderzoeken en informatie over de gevolgen voor te vroeg of SGA geboren kinderen is terug te vinden op het internet op het Kenniscentrum Prematuren op de website van Care4Neo; www.care4neo.nl
Gevolgen kinderen
Er kan onderscheid gemaakt worden tussen de problemen die kunnen optreden bij kinderen die te vroeg of SGA geboren zijn die direct invloed hebben op preventie en (na)zorg van deze kinderen en de gevolgen die zich ‘op de korte/lange termijn’ kunnen manifesteren, waarbij tijdige vroegsignalering en doorverwijzing van belang zijn. Hierbij kan gedacht worden aan fysieke gevolgen in de eerste levensjaren tot (soms langetermijn) gevolgen op het gebied van gedrag en cognitie.
De problematiek bij te vroeg of SGA geboren kinderen kan meervoudig complex zijn. Onderzoek laat zien dat te vroeg geboren kinderen op de leeftijd van 4 jaar driemaal zo vaak (functionele) problemen laten zien op meerdere domeinen ([137]) en het Nederlandse POPS-onderzoek laat zien dat 31,7% van de te vroeg of SGA geboren kinderen op 19-jarige leeftijd een of meerdere matige tot ernstige problemen had op diverse domeinen ([48]). Daarom is het goed om alert te zijn op (soms onverwachte) combinaties van ernstige en milde problematiek, die soms pas op latere leeftijd zichtbaar kunnen worden. De kinderarts heeft in deze context vaak het beste beeld van de onderliggende mechanismen in verband met de (vroeg)geboorte en medische voorgeschiedenis.
De gevolgen zijn vaak het meest ernstig voor kinderen die met een kortere zwangerschapsduur of een lager geboortegewicht (SGA) geboren zijn. ‘Hoe korter de zwangerschap en hoe lager het geboortegewicht, des te ernstiger zijn de gevolgen voor het kind.’ Zeer te vroeg geboren kinderen (< 32 weken zwangerschapsduur) ondervinden vaak de meeste gevolgen, maar worden ook het meest intensief gevolgd. Complexe problematiek (zoals cerebrale parese en tonusregulatieproblematiek) zal vooral in het eerste jaar gevolgd worden door diverse specialisten, zoals de kinderarts en kinderfysiotherapeut et cetera.
Hoewel een scala aan problemen is beschreven in de literatuur, zullen bij een deel van de te vroeg of SGA geboren kinderen de bovengenoemde problemen zich niet voordoen en naarmate het kind minder vroeg is geboren wordt de kans groter dat de ontwikkeling normaal zal verlopen. In dit hoofdstuk valt te lezen dat echter ook matig te vroeg geboren kinderen een verhoogde kans op problematiek hebben. Milde problematiek komt daarbij vaker voor dan ernstige, al komen milde problemen wel vaak in combinaties voor, waardoor de som van de problemen toch weer ernstig kan zijn. Ook kan het zijn dat gevolgen en problemen pas tijdens de schoolleeftijd zichtbaar worden. Bij deze matig te vroeg geboren kinderen speelt de JGZ een belangrijke rol bij de vroegsignalering en doorverwijzing, omdat dit om een grote groep gaat die meestal niet intensief gevolgd wordt. Milde eenduidige problematiek, zoals bijvoorbeeld lichte gedragsproblematiek bij matig te vroeg geboren kinderen kan zeer goed door de JGZ gevolgd worden.
Ouders kunnen komen met vragen over problemen die zij ervaren, bijvoorbeeld het kind is slecht te verluieren, kijkt weg bij het voeden, overstrekt enzovoort. Dit kan allemaal horen bij/normaal zijn bij vroeggeboorte, maar deze bevindingen kunnen ook een signaal zijn van problematiek.
Tabel 3 Risicofactoren en gevolgen voor kinderen
|
Problematiek te vroege en/of SGA-geboorte |
|
Kinderen |
|
Risicofactoren voor problematiek n.a.v. de vroeg en/of SGA-geboorte
Risicofactoren die voorkomen in de algemene populatie gelden ook voor deze kinderen. |
|
Gevolgen |
|
1. Mentaal
2. (Neuro)motorisch
3. Psychosociaal
4. Fysiek*
|
* Een deel van de fysieke gevolgen voor kinderen zijn ‘normale’ gevolgen van te vroege of SGA-geboorte waarvoor (na overleg met de kinderarts) meestal niet direct doorverwezen hoeft te worden en een deel zijn gevolgen waarvoor (in overleg met de kinderarts) wél direct terug- of doorverwezen moet worden naar in elk geval de kinderarts.
• Fysieke gevolgen in de eerste levensjaren die meestal doorverwijzing of actie behoeven (na overleg met de kinderarts): anemie, strabismus, icterus prolongatus (> 3 weken), snelle toename hoofdomtrek, liesbreuken, ademhalingsproblemen, tonusregulatieproblematiek (dit laatste is meestal tijdelijk, maar kan het functioneren belemmeren en zich later in andere motorische problematiek uiten, waardoor adviezen en behandeling noodzakelijk kunnen zijn), visuele of gehoorbeperking.
• ‘Normale’ gevolgen van de vroeggeboorte in de eerste levensjaren die meestal geen (directe) actie behoeven (na overleg met kinderarts): afwijkingen als gevolg van het lange liggen (bijvoorbeeld afgeplat hoofd), littekens van infusen e.d., nog niet ingedaalde testikels (de testikels dalen vaak later vanzelf in, dit moet wel binnen 6 maanden na de geboorte gebeurd zijn), navelbreuken (sluiten meestal vanzelf nog), huilen en overprikkelbaarheid. Wel blijft oplettendheid van belang en kunnen de gewoonlijke JGZ-adviezen gegeven worden en kan bij huilen/ overprikkelbaarheid een gedrags-interventie als het IBA-IP ingezet worden.
Aanvulling gevolgen kinderen
Bovenstaand overzicht met de gevolgen voor te vroeg en/of SGA geboren kinderen die in de literatuur gevonden zijn laat zien dat binnen deze groep percentueel vaker een diversiteit aan morbiditeit kan voorkomen, van fysieke gevolgen in de eerste levensjaren tot (soms langetermijn)gevolgen op het gebied van gedrag en cognitie. De problematiek bij deze kinderen kan meervoudig complex zijn en daarom is het goed om alert te zijn op (soms onverwachte) combinaties van ernstige en milde problematiek. De kinderarts heeft in deze context vaak het beste beeld van de onderliggende mechanismen in verband met de (vroeg)geboorte en medische voorgeschiedenis. Voor ouders is het prettig als er een eenduidig advies gegeven kan worden door één professional. Onderzoek laat verder zien dat te vroeg geboren kinderen op de leeftijd van 4 jaar driemaal zo vaak (functionele) problemen laten zien op meerdere domeinen ([137]) en het Nederlandse POPS-onderzoek laat zien dat 31,7% van deze te vroeg of SGA geboren kinderen op 19-jarige leeftijd een of meerdere matige tot ernstige problemen had op diverse domeinen ([48]). De gevolgen zijn vaak het meest ernstig voor kinderen die met een kortere zwangerschapsduur, een lager geboortegewicht of SGA geboren zijn. Daarnaast spelen andere risicofactoren een rol en het overzicht op de volgende pagina), waaronder het geslacht: jongens laten slechtere overlevingskansen en uitkomsten na vroeggeboorte zien ([51]). Hoewel een scala aan problemen is beschreven, zullen bij een deel van te vroeg of SGA geboren kinderen de bovengenoemde problemen zich niet voordoen en naarmate het kind minder vroeg is geboren wordt de kans groter dat de ontwikkeling normaal zal verlopen. Milde problematiek komt daarbij vaker voor dan ernstige, al komen milde problemen wel vaak in combinaties voor, waardoor de som van de problemen toch weer ernstig kan zijn. Ook kunnen gevolgen en problemen pas tijdens de schoolleeftijd zichtbaar worden. Om overdiagnostiek te voorkomen is het beoordelen van groei en ontwikkeling op basis van de gecorrigeerde in plaats van de kalenderleeftijd heel belangrijk. Een deel van de onderzoeken en informatie over de gevolgen voor te vroeg of SGA geboren kinderen is terug te vinden op het internet bij het Kenniscentrum Prematuren op de website van de Vereniging van Ouders van Couveusekinderen (VOC; Care4Neo, voorheen couveuseouders.nl).
Gevolgen ouders
Ouders kunnen ook zelf gevolgen ondervinden van de vroeg- of SGA-geboorte van hun kind en van alle spanning die dat met zich meebrengt. Te denken valt aan psychische gevolgen, maar ook gevolgen voor de interactie met hun kind.
Tabel 4. Risicofactoren en gevolgen ouders
|
Ouders |
|
Risicofactoren
|
|
Gevolgen 1. Psychisch/psychosociaal:
2. Ouder-kindinteractie:
|
2.3 Correctie onderzoeksleeftijd voor vroeggeboorte
De ervaring van de werkgroep is dat bij onderzoek van de cognitieve, motorische, neuromotorische, neurosensorische en spraak- en taalontwikkeling en van de groei van te vroeg of SGA geboren kinderen momenteel niet eenduidig gecorrigeerd wordt voor de mate van vroeggeboorte. Bij het corrigeren van meetresultaten voor vroeggeboorte moet de kalenderleeftijd van het kind gecorrigeerd worden voor de mate van vroeggeboorte, met andere woorden er moet gerekend worden vanaf de uitgerekende datum (gecorrigeerde onderzoeksleeftijd) en niet vanaf de datum vanaf geboorte (kalenderleeftijd). De gecorrigeerde leeftijd kan zowel gebruikt worden bij het vergelijken van de uitslag met normgegevens als bij het selecteren van de leeftijdset met items die afgenomen worden, bij bijvoorbeeld ontwikkelingstesten.
|
Correctie onderzoeksleeftijd voor vroeggeboorte (alle kinderen < 37 weken) |
||
|
Gebied |
Gebied Correctie |
|
|
Tot en met gecorrigeerde leeftijd van 24 maanden |
Lengtegroei*, gewicht, hoofdomtrek, mentale, motorische en spraak- en taalontwikkeling. |
Ja. Ga uit van de gecorrigeerde leeftijd (de leeftijd berekend vanaf de uitgerekende datum), niet van de kalenderleeftijd. |
|
Na gecorrigeerde leeftijd van 24 maanden |
Mentale, motorische en spraak- en taalontwikkeling |
Nee. Ga uit van de kalenderleeftijd; bij een vertraagde ontwikkeling ook de gecorrigeerde leeftijd in het eindoordeel betrekken. |
|
Na gecorrigeerde leeftijd van 24 maanden |
Lengtegroei*, gewicht, hoofdomtrek. |
Ja. Ga uit van de gecorrigeerde leeftijd tot 5 jaar |
* Groei kan worden beoordeeld met de nieuw ontwikkelde UMCG/TNO-prematurendiagrammen (www.tno.nl/groei)
of met de standaard groeicurves op basis van gecorrigeerde leeftijd (zie ook subhoofdstuk 3.4 Fysiek functioneren,
Groeiachterstand).Onderbouwing: zie samenvatting Evidence 2.7.1.
Aanbevelingen
2.4 Basiskennis Mentaal functioneren
Achterstand in mentaal/cognitief functioneren
Samenvattende aandachtspunten (lees voor onderbouwing de Evidence 2.4.1):
- cognitieve achterstand, beter zichtbaar werd met het toenemen van de leeftijd en bij extremere vroeggeboorte.
- cognitieve of neurosensorische (gehoor, visus of neuromotorisch) beperkingen.
- Intelligentie/ een mentale ontwikkelingsachterstand
- ontwikkelingsachterstand
- spraak-taalproblemen
- executief functioneren
- informatieverwerking
- schoolproblemen
Risicofactoren
- Kindgebonden risicofactoren: mannelijk geslacht, multipariteit, prematurenretinopathie (Retinopathy of Prematurity, ROP), chronische longziekte (Chronic Lung Disease, CLD; bronchopulmonale dysplasie, BPD), cerebrale afwijkingen (intraventriculaire bloedingen en periventriculaire leukomalacie, IVH/PVL), afwijkende hoofdomtrek, neurologische afwijkingen en het minder vaak vertonen van goed gereguleerd alert gedrag van het kind rond de à terme leeftijd.
- Oudergebonden risicofactoren: lage sociaal-economische status (SES) of opleiding, een meer intense (indringende) moeder-kindinteractie en emotionele verwaarlozing.
Aanbevelingen
2.5 Basiskennis (neuro)motorische functioneren
Aanbevelingen
2.6 Basiskennis psychosociaal
Kinderen die te vroeg of SGA geboren zijn hebben een grotere kans om gedragsproblemen te ontwikkelen, vooral op het gebied van aandachtsproblemen/ ADHD, externaliserende (met name jongens) en internaliserende gedragsproblemen, sociale gedragsproblemen en autismespectrumstoornissen.
Het ontstaan van deze gedragsproblemen hangt samen met een cognitieve achterstand en met de mate van vroeg- en/of SGA-geboorte.
Lees voor de onderbouwing de Evidence van 2.6.1
Aanbevelingen
2.7 Basiskennis fysiek functioneren
Aandachtspunten in het fysiek functioneren
- groeiachterstand
- Voeding en eetproblemen
- Vaker heropname in het ziekenhuis
- Visuele en gehoorbeperkingen
- Longproblemen (benauwdheid/CLD/BPD)
- Meer gebruik specialistische gezondheidszorg
- Reacties op vaccinaties
- Fout-positieve uitslagen op hielprik
- Vaker liesbreuken
- Hydrocephalus
- Adult onset disease
Lees voor meer informatie de onderbouwing in de Evidence van 2.7.1
Groeiachterstand
De groei in lengte, gewicht en hoofdomtrek vertonen een verschillend patroon van op tijd geboren kinderen en per week zwangerschapsduur bij geboorte. Er zijn vanuit dit onderzoek aparte groeicurven gemaakt voor jongens en meisjes per week zwangerschapsduur bij geboorte, volgens het systeem dat ook is gehanteerd voor de ‘normale’ groeicurven
vanuit de vijfde landelijke groeistudie ([9]).

Fysieke gevolgen beschreven als extra aandachtspunten bij lichamelijk onderzoek uit het eerdere protocol (1997)
Binnen het eerdere ‘Protocol nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico’ (NVK/NVJG, 1997) wordt aanbevolen om bij het lichamelijk onderzoek van deze kinderen bedacht te zijn op diverse fysieke gevolgen in de eerste levensjaren. Een deel hiervan zijn ‘normale’ gevolgen van de vroege en/of SGA-geboorte waarvoor (na overleg met de kinderarts) meestal niet direct doorverwezen hoeft te worden en een deel zijn gevolgen waarvoor wel direct terug- of doorverwezen moet worden naar in elk geval de kinderarts. De ernst en achtergrond tellen hierbij ook mee en daarom dient altijd overleg met de kinderarts plaats te vinden.
- Fysieke gevolgen in het eerste levensjaren die meestal doorverwijzing of actie behoeven (na overleg met de kinderarts): anemie, strabismus, icterus prolongatus (> 3 weken), snelle toename schedelomtrek, liesbreuken, ademhalingsproblemen, verdenking van visuele- of gehoorbeperkingen, tonusregulatieproblematiek (dit laatste is meestal tijdelijk, maar kan het functioneren belemmeren en zich later in andere motorische problematiek uiten, waardoor adviezen en behandeling noodzakelijk kunnen zijn).
- ‘Normale’ gevolgen van de vroeggeboorte in de eerste levensjaren die meestal geen directe actie behoeven (na overleg met kinderarts): afwijkingen als gevolg van het lange liggen (bijvoorbeeld afgeplat hoofd), littekens van infusen e.d., nog niet ingedaalde testikels (de testikels dalen vaak later vanzelf in, dit moet wel binnen 6 maanden gebeurd zijn), navelbreuken, huilen en overprikkelbaarheid.
Omdat deze laatstgenoemde klachten een uiting kunnen zijn van onderliggende problematiek is het van belang (kort) met de kinderarts te overleggen. In alle gevallen kunnen de gewoonlijke JGZ-adviezen gegeven worden en JGZ-richtlijnen gevolgd worden en blijft oplettendheid van belang. Bij huilen/overprikkelbaarheid kan eventueel een gedragsinterventie als het IBA-IP (zie de losse bijlage interventies NICU) ingezet worden.
Aanbevelingen
2.8 Basiskennis psychosociale gevolgen voor ouders zelf
Ouders van te vroeg en/of SGA geboren kinderen kunnen last hebben van depressie, angst, ouderlijke stress en slaapproblemen en ervaren een hogere familie-/sociale/financiële last dan ouders van op tijd geboren kinderen. De mate van deze gevolgen voor ouders hangt samen met een lager geboortegewicht, hoger gezondheidsrisico en ontwikkelingsachterstand van het kind en met ouderfactoren (zoals een groter aantal stressoren, een angstige persoonlijkheid, een eerder doorgemaakte depressie, een lagere sociaaleconomische status en de huwelijkse staat van ouders).
Lees voor meer informatie de Evidence van 2.8.1
2.8.1 Basiskennis gevolgen voor de ouder-kindinteractie en hechting
Ouders van te vroeg of SGA geboren kinderen kunnen meer opdringerig/ controlerend/overbeschermend ouder-kindinteractiegedrag laten zien en een vertekend beeld hebben van hun kind, hetgeen een negatieve invloed kan hebben op het gedrag van het kind. Een ontwikkelingsachterstand en functionele beperkingen van het kind en een meer angstige persoonlijkheid, meer posttraumatische stress en een lagere sociaaleconomische status (SES) van ouders hebben een negatief effect op de ouderkindinteractie, terwijl sociale steun, steun van de partner en een goede kwaliteit van het huwelijk van ouders de ouder-kindinteractie positief beïnvloeden.
Lees voor meer informatie de Evidence van 2.8.1
3 Signaleren, diagnostiek en verwijzing
Binnen dit hoofdstuk is de vroegsignalering verdeeld naar problematiek die te vroeg- of SGA geboren kinderen kunnen ontwikkelen op het gebied van:
- Mentaal functioneren.
- (Neuro)motorisch functioneren.
- Psychosociaal functioneren en gedrag.
- Fysiek functioneren.
Uitgangsvragen hoofdstuk 3
• Welke lichamelijke, mentale en psychosociale gevolgen kunnen er zijn voor te vroeg en/of SGA geboren kinderen en wat zijn de risicofactoren voor het ontstaan van deze gevolgen?
• Welke gevolgen van een te vroege en/of SGA-geboorte kunnen er zijn voor de ouders en andere gezinsleden, wat zijn de risicofactoren voor het ontstaan van deze gevolgen en hoe kunnen deze gevolgen gesignaleerd worden?
• Welke signaleringsinstrumenten kunnen ingezet worden voor een tijdige herkenning van gevolgen van een te vroege en/of SGA-geboorte? Hoe dienen deze instrumenten toegepast te worden bij deze specifieke groep kinderen?
• Welke effectieve maatregelen en interventies/behandelingen kunnen ingezet worden om negatieve gevolgen voor te vroeg en SGA geboren kinderen en ouders te voorkomen of te beperken?
Aanvulling vroegsignalering door de JGZ
Zoals eerder beschreven is de werkgroep van mening dat het onderzoek van kinderen naar de meeste gevolgen van vroeg- en/of SGA-geboorte over het algemeen reeds voldoende is opgenomen binnen de huidige JGZ-contactmomenten. De werkgroep adviseert om zoals gebruikelijk bij alle andere kinderen alleen op indicatie extra contactmomenten of onderzoeksinstrumenten in te zetten. Gezien de huidige ontwikkelingen rondom de flexibilisering van de contactmomenten wordt aanbevolen om deze kinderen een status toe te kennen waarbij zij extra aandacht krijgen.
LNF: signaleringsinstrumenten gebruikt bij follow-up door kinderartsen
In het landelijke follow-upprotocol van de werkgroep Landelijke Neonatale Follow-up (LNF) staat beschreven dat de kinderarts bij kinderen geboren bij een zwangerschapsduur van < 30-32 weken (dit verschilt per NICU) en/of met een geboortegewicht < 1000- 1250 gram (dit verschilt per NICU) op de gecorrigeerde leeftijden van 6, 12, 24 en 60 maanden neurologisch en antropometrisch onderzoek verricht. Door de ontwikkelingspsycholoog wordt de Bayley-ontwikkelingstest (BSID-II-NL) afgenomen op de gecorrigeerde leeftijd van 24 maanden. Op de leeftijd van 5 jaar wordt de Movement ABC-II en de WPPSI-III-NL-intelligentietest afgenomen. Op 2- en 5-jarige leeftijd wordt daarbij door ouders de CBCL-gedragsvragenlijst ingevuld. Op deze manier wordt bij de meest premature groep de neuromotore, mentale/cognitieve, gedrags- en motorische ontwikkeling goed gevolgd vanuit het oogpunt van goede patiëntenzorg en nazorg en deels vanuit wetenschappelijk oogpunt. Indien nodig kan vervolgens een interventie opgestart worden. Voor overdracht van de gegevens en samenwerking met de kinderarts verwijzen wij naar sectie 5 “Samenwerking en afstemming in de zorgketen” van deze richtlijn. De follow-up bij te vroeg of SGA geboren kinderen gebeurt daarnaast vaak multidisciplinair, waardoor kinderen worden onderzocht door zowel bijvoorbeeld de JGZ-jeugdarts en de kinderarts als de kinderfysiotherapeut.
Communicatie naar ouders bij vroegsignalering/signalering;
Ouders moeten ervan op de hoogte zijn dat er bij de vroegsignalering bij deze kinderen door de JGZ rekening gehouden wordt met de (mate van) vroeggeboorte. Het is belangrijk om ouders gerust te stellen en te laten weten dat er rekening gehouden wordt met de voorgeschiedenis en dat een mogelijke milde achterstand nog ingehaald kan worden. Ook is van belang aan te geven dat eventuele achterstand gemonitord wordt en dat, als er zorgen zijn dit, eventueel in overleg met de kinderarts, opgepakt zal worden.
Aanvulling interventies en doorverwijzing door de JGZ
Het is van belang dat de JGZ op de hoogte is van mogelijke interventies waaraan ouders hebben deelgenomen in het ziekenhuis of vlak na thuiskomst uit het ziekenhuis. Een overzicht van mogelijke interventies (zoals bijvoorbeeld de ToP-ondersteuning rondom thuiskomst; zie EOP, Expertisecentrum Ontwikkelingsondersteuning Prematuren) wordt gegeven in de bijlage interventies NICU van deze richtlijn.
Vroege doorverwijzing
Een Australische studie onderzocht de relatie tussen de mate van handicap op de leeftijd van 2 jaar, sociale risicofactoren en het gebruik van ‘early interventions’(EI) [116]. De auteurs beschreven EI als (verwijzing naar) (para)medische hulpverlening zoals bijvoorbeeld logopedist en fysiotherapeut. Het cohort van 236 kinderen geboren na een zwangerschapsduur van < 30 weken of met een geboortegewicht van < 1250 gram werd op de leeftijd van 2 jaar onderzocht met behulp van de Bayley Scales of Infant Development (BSID-II). Een eventuele mentale en/of motorische handicap/achterstand werd ingedeeld in geen, mild, of matig tot ernstig. De ouders kregen een vragenlijst over sociale risicofactoren en het gebruik van EI. Het bleek dat de kinderen met een matige tot ernstige handicap vaker gebruikmaakten van EI (51,1%) dan kinderen met een milde handicap (27,9%). Na correctie voor de mate van handicap bleek dat kinderen met een hoger sociaal risico (gebaseerd op onder andere gezinssamenstelling, opleiding van eerste verzorger en leeftijd moeder bij de geboorte) minder vaak van EI gebruikmaakten (OR 0,25).
Follow-up/volgen van te vroeg of SGA geboren kinderen
Een Australische studie heeft onderzocht of er een verschil is tussen kinderen die makkelijk dan wel moeilijk te volgen zijn [13]. Het cohort bestond uit 51 kinderen geboren na een zwangerschapsduur van < 28 weken of met een geboortegewicht van < 1000 gram en 166 kinderen geboren met een geboortegewicht van < 1500 gram. Op de leeftijd van 5 jaar werden alle kinderen uitgenodigd voor een controle. Alle kinderen die op de eerste overeengekomen afspraak verschenen, werden als ‘makkelijk te volgen’ benoemd, de andere groep was ‘moeilijk te volgen’. Voorspellende factoren voor ‘moeilijk te volgen’ waren: niet-intact gezin, opleiding moeder < 12 jaar, meerlingen. Kinderen die moeilijk te volgen waren, hadden vaker een lage IQ-score, het gemiddelde IQ was lager en deze kinderen hadden vaker een neurosensorische beperking.
De rol van de JGZ bij interventies en doorverwijzing
De werkgroep is van mening dat de rol van de JGZ bij interventies, die tot nu toe voornamelijk ontworpen en uitgevoerd worden vanuit NICU-centra, vooral zal zijn om hiervan op de hoogte te zijn en ouders hierop te wijzen. Eventueel kan de JGZ ook betrokken worden bij interventies voor te vroeg of SGA geboren kinderen, vooral als zij onder één dak zitten met kinderartsen, psychologen, fysiotherapeuten et cetera in een nazorgbureau voor te vroeg of SGA geboren kinderen. Multidisciplinair overleg blijft hierbij van belang, vooral om ervoor te zorgen dat kinderen en ouders niet een overvloed aan interventies (aangeboden) krijgen of juist om ervoor te zorgen dat kwetsbare en (matig) te vroeg of SGA geboren kinderen niet buiten de boot vallen.
Van groot belang is de rol van de JGZ met betrekking tot de vroegsignalering en doorverwijzing van te vroeg of SGA geboren kinderen. De beschreven studies laten zien dat interventies het best ingezet kunnen worden na ontslag uit het ziekenhuis en dat zij het meeste effect hebben als ze van langere duur zijn. Het inzetten van interventies is vooral van belang bij: extreem te vroeg of SGA geboren kinderen, ontwikkelingsachterstand, gedragsproblemen bij het kind, opvoedingsproblemen en een lage opleiding/SES van ouders. Onderstaand worden eerst een aantal algemene aanbevelingen gegeven en worden vervolgens mogelijke doorverwijzing en interventies vanuit de JGZ per gevolg benoemd. Ondersteuning/interventies voor ouders wordt/worden in het volgende deel beschreven.
Algemene opmerkingen met betrekking tot doorverwijzing en interventies:
- (Terug)verwijzing naar de kinderarts: Het is van belang altijd naar de kinderarts door of terug te verwijzen bij problemen of in elk geval te overleggen met de kinderarts bij twijfel. Het kan zijn dat de achterstand op een domein samenhangt met problematiek op andere domeinen met een achterliggende oorzaak. Dit kan afhangen van de (medische) voorgeschiedenis en mate van ernst. De JGZ moet zich realiseren dat het probleem niet altijd door de prematuriteit veroorzaakt wordt en kan bij twijfel overleggen met de betrokken kinderarts. Bij kinderen die niet ernstig ziek zijn geweest in de neonatale periode moet naar andere oorzaken voor de ontwikkelingsachterstand worden gezocht door de kinderarts. Bij terug-/doorverwijzing naar de kinderarts dient ook de huisarts een kopie van de verwijsbrief voor het dossier te ontvangen.
- Als er geen behandelend kinderarts betrokken is bij de nazorg, dan dient via de huisarts doorverwezen te worden naar een kinderarts.
- Belangrijk is dat bij het testen van kinderen uitgegaan wordt van de gecorrigeerde leeftijd (dus leeftijd gerekend vanaf de à terme datum).
- Denk bij mogelijke interventies ook aan het inschakelen van regionale of plaatselijke instanties. Het samenstellen van een regionale sociale kaart is gewenst en dient goed afgestemd te worden via de casemanager. Een goed voorbeeld van ketenzorg is Integrale Vroeghulp. Integrale Vroeghulp is een samenwerkingsverband van meerdere (per regio verschillende) organisaties, waarbij de deskundigheid vanuit de eigen organisatie wordt ingebracht. Het is een regionaal netwerk voor vroegsignalering, integrale diagnostiek, gezinsondersteuning, onderwijs en zorg. In de Integrale Vroeghulp regio’s wordt samengewerkt door in ieder geval de regionale MEE-organisatie, de sector kinderrevalidatie en de sector voor zorg voor kinderen met een verstandelijke handicap. Binnen het netwerk participeren ook de JGZ en kinderartsen (zie www.integralevroeghulp.nl).
- De aanbevelingen voor het kind tijdens opname gelden natuurlijk ook in de thuissituatie. Dit betreft aanbevelingen zoals het vermijden van stressvolle stimuli (zoals harde geluiden, fel licht, indringende geuren zoals parfum en deodorant), maar ook aanbevelingen omtrent de vatbaarheid voor infecties en de ouder-kindrelatie. Het is van belang dit met ouders te bespreken in de thuissituatie.
- Het is van belang afwijkende uitslagen en mogelijke risico’s (indien van toepassing) goed over te dragen aan de jeugdarts 4-19 jaar. Het is van belang om bij die overdracht goed aan te geven dat het om een te vroeg en/of SGA geboren kind gaat en dat eventuele problematiek ook pas rondom de schoolleeftijd zichtbaar kan worden.
Aanbevelingen
3.1 Mentaal functioneren
Vroegsignalering mentaal functioneren
Het Van Wiechenonderzoek
Binnen de JGZ wordt reeds op diverse contactmomenten breed gekeken naar de ontwikkeling van kinderen met behulp van het Van Wiechenonderzoek. Het gaat hier om het opsporen van stoornissen op het gebied van de fijne en grove motoriek, adaptatie, communicatie, persoonlijkheid en sociaal gedrag. Recent is er voor het scoren van het Van Wiechenonderzoek een D-score ontwikkeld om een globale ontwikkelingsachterstand te meten en de ontwikkeling op verschillende leeftijden te kunnen vergelijken [53]; [52]. Deze D-score bleek bij een leeftijd van 2 jaar een goede voorspellende maat te zijn voor de ontwikkeling op 5-jarige leeftijd [42]. De werkgroep vult echter aan dat de D-score momenteel nog niet vaak gebruikt wordt binnen de JGZ bij het afnemen en interpreteren van het Van Wiechenonderzoek. Er wordt aanbevolen om onderzoek te doen naar de D-score bij te vroeg geboren kinderen (zie aanbeveling sectie 7.4.
Vroegsignalering spraak- en taalproblemen
Binnen de JGZ wordt actief op stoornissen in de spraak- en taalontwikkeling getest met het Van Wiechenonderzoek. Daarnaast vindt er, afhankelijk van de lokale situatie, tijdens het contactmoment bij 5 jaar een extra logopedische monitoring op spraak- en taalstoornissen plaats.
Volgens de werkgroep is er voldoende aandacht voor spraak- en taalproblemen binnen de contactmomenten met het Van Wiechenonderzoek. Met de huidige exploratie van andere signaleringsinstrumenten en het mogelijk ontwikkelen van een JGZ-richtlijn Spraak en taalstoornissen is er voldoende aandacht voor dit onderwerp. Desondanks is het wel van belang dat de JGZ extra alert is op mogelijke spraak- en taalproblemen bij te vroeg en/of SGA geboren kinderen.
Er is ook een subschaal ‘communicatie’ opgenomen in de Dutch Ages and Stages Questionnaire- 48 (D_ASQ_48). Zoals eerder beschreven bleek bij het Pinkeltje-onderzoek dat de ASQ in de Nederlandse setting een goed instrument is om de brede ontwikkeling van (matig) te vroeg geboren kinderen op de leeftijd van 48 maanden (JGZ-contactmoment 3 jaar 9 maanden) te onderzoeken, met een goede sensitiviteit en specificiteit [63].
Aanbevelingen
3.1.1 Interventies en verwijzing mentaal functioneren
Interventies en doorverwijzing mentaal functioneren
Mentaal (cognitief/intellectueel) functioneren
Wanneer er vermoedens zijn bij ouders en/of zorgverleners dat een kind achterblijft in zijn ontwikkeling, blijkend uit bijvoorbeeld afwijkingen op het Van Wiechenonderzoek of de ASQ, is het aan te bevelen ouders en kind terug te verwijzen naar de kinderarts of door te verwijzen naar een orthopedagoog of kinder- of jeugdpsycholoog voor een nader/breder onderzoek van de ontwikkeling.
Interventies/doorverwijzing bij mentale achterstand:
- Gebruikelijke JGZ-adviezen (stimuleren van ontwikkeling) bij mentale achterstand volgens het Van Wiechenonderzoek, echter wel gecorrigeerd voor vroeggeboorte.
- Door-/terugverwijzen naar kinderarts, vooral indien de kinderarts bij ontslag is aangewezen als casemanager voor de nazorg van het kind. Bij twijfel overleggen met de kinderarts.
- In overleg met de kinderarts doorverwijzen naar de orthopedagoog, kinderpsychiater, ontwikkelings-, kinder- of jeugdpsycholoog. Bij brede ontwikkelingsproblematiek kan eventueel de kinderrevalidatiearts of Integrale Vroeghulp ingezet worden.
- Eventueel kan speciaal onderwijs of een speciaal kinderdagverblijf door ouders overwogen worden.
Spraak en taal
Hoewel een kind met een eventuele achterstand in spraak- en taalontwikkeling tussen de leeftijd van 3 en 12 jaar vaak nog een inhaalspurt laat zien, is het voor de sociale en cognitieve ontwikkeling van belang om een achterstand al op vroege leeftijd te signaleren.
Een vertraagde taalontwikkeling kan ook passen bij bredere problematiek zoals cerebrale parese of cognitieve of gehoorstoornissen of familiair zijn. Wanneer een kind na correctie voor de zwangerschapsduur duidelijk achterblijft op het gebied van spraaken taalontwikkeling is verwijzing naar de kinderarts aangewezen voor eventuele verdere doorverwijzing.
Interventies/doorverwijzing bij spraak- en taalproblemen:
- Gebruikelijke JGZ-adviezen (stimuleren spraak en taal) op spraak- en taalgebied, echter wel gecorrigeerd voor vroeggeboorte.
- Door-/terugverwijzen naar behandeld kinderarts, zodat de kinderarts indien nodig naar de logopedist, een audiologisch centrum of andere specialisten kan doorverwijzen.
Bij twijfel overleggen met de kinderarts.
3.2 (Neuro)motorisch functioneren
Vroegsignalering (neuro)motorisch functioneren
Zoals beschreven kunnen kinderen die te vroeg en/of SGA geboren zijn gevolgen ondervinden op het gebied van hun motorisch functioneren (motorische achterstand, cerebrale parese, achterstand executief functioneren). Bij het Van Wiechenonderzoek is er aandacht voor het motorisch functioneren. De werkgroep adviseert bij te vroeg en/of SGA geboren kinderen extra alert te zijn op een afwijkende kwaliteit van bewegen, zoals tonus, symmetrie en motorische afwijkingen en bij afwijkingen tijdig door te verwijzen, in overleg met de kinderarts. Zeker bij kinderen die een intraventriculaire bloeding (IVH) hebben gehad en waarbij PVL is gediagnosticeerd en bij kinderen met een verhoogd risico op een vertraagde motorische ontwikkeling. Bij het contactmoment op 5 jaar wordt door de JGZ naar de motoriek gekeken met de Baecke-Fassaert Motoriektest. In het handboek ‘Ontwikkelingsonderzoek in de JGZ’ ([78], pagina 88) staat beschreven dat tonusonderzoek bij te vroeg geboren kinderen lastig kan zijn door een gestoorde tonusregulatie, waarbij hypotonie in korte tijd over kan gaan in hypertonie en de linker- en rechterkant of benen en armen een verschillend beeld kunnen laten zien. Uitgebreid onderzoek wordt door het handboek als niet passend binnen de JGZ beoordeeld. Er wordt geadviseerd bij twijfel te overleggen met de kinderarts of kinderfysiotherapeut. Asymmetrie, dwangstand en stereotype bewegingen zijn altijd alarmerende verschijnselen waar actie op moet worden ondernomen.
Eventueel kan een eenmalig consult door de kinderfysiotherapeut overwogen worden, in overleg met de kinderarts. Grove en fijne motoriek is ook opgenomen in de Dutch Ages and Stages Questionnaire-48 (D_ASQ_48) die, zoals eerder beschreven, bij het Pinkeltje-onderzoek in de Nederlandse setting een instrument bleek met een goede sensitiviteit en specificiteit om de brede ontwikkeling van 1510 (matig) te vroeg geboren kinderen op de leeftijd van 48 maanden (JGZ-contactmoment 3 jaar 9 maanden) te onderzoeken [63].
Zie correctie van de onderzoeksleeftijd voor vroeggeboorte bij het afnemen van het Van Wiechenonderzoek.
Lees voor meer informatie de Evidence van 3.2.1
Aanbevelingen
3.2.1 Interventies en doorverwijzing (neuro)motorisch functioneren
Kinderen die te vroeg of SGA geboren zijn vertonen vaak een tragere motorische ontwikkeling dan kinderen die à terme geboren zijn. Bijvoorbeeld een gemiddelde achterstand van een maand in de leeftijd waarop een kind los zit of loopt (tijdens het Van Wiechenonderzoek) kan nog normaal zijn voor deze groep.
Wanneer de achterstand in ontwikkeling duidelijk meer is dan gemiddeld of toeneemt, dient het kind verwezen te worden naar de kinderarts, die bepaalt of doorverwijzing naar de kinderfysiotherapeut of kinderrevalidatiearts is aangewezen.
De symptomen van cerebrale parese zijn meestal niet direct na de geboorte zichtbaar.
Het is dus belangrijk dat vroege signalen worden herkend. De ernst van de symptomen hangt samen met de mate van hersenbeschadiging en kan verschillen: van zeer subtiel en alleen te herkennen door deskundigen tot duidelijk merkbaar voor ouders en verzorgers (vanwege ernstige afwijkingen in de spiertonus en een motorische ontwikkelingsachterstand).
Indicaties voor verwijzing naar de kinderarts zijn:
- Motorische achterstand bij het Van Wiechenonderzoek.
- Laat bereiken van ontwikkelingsmijlpalen (leeftijd gecorrigeerd voor vroeggeboorte) zoals hoofd oprichten,
omrollen, grijpen met één hand, los zitten, kruipen of lopen, pincetgreep. - Langer aanhouden van ‘infantiele’ of ‘primitieve’ reflexen (verdwijnen normaal na 3-6 maanden).
- Abnormale spiertonus: spieren kunnen stijf zijn (spastisch) of juist slap.
Ongewone houding van ledematen. - Abnormale manier van bewegen: schokkerige, ongecontroleerde of juist langzame bewegingen.
- Ontwikkelen van voorkeurshand vóór de leeftijd van 12 maanden (wijst op zwakte of abnormale spiertonus aan één kant).
- Niet reageren op geluiden/niet aankijken/volgen.
- Laat gaan spreken.
- Convulsies.
- Slikproblemen.
- Scheelzien.
Interventies/doorverwijzing bij motorische achterstand:
- Gebruikelijke JGZ-adviezen bij motorische achterstand, echter wel gecorrigeerd voorvroeggeboorte.
- Door-/terugverwijzen naar kinderarts die de indicatie stelt voor verwijzing naar de kinderfysiotherapeut, kinderrevalidatiearts of neuroloog of andere specialisten. Bij brede ontwikkelingsproblematiek kan de kinderrevalidatiearts of Integrale Vroeghulp ingezet worden. Bij twijfel dient overlegd te worden met de kinderarts.
Richtlijn: JGZ-richtlijn ‘Preventie, signalering en aanpak van voorkeurshouding en schedelvervorming’
3.3 Psychosociaal functioneren
Vroegsignalering psychosociaal functioneren en gedrag
Het is van belang dat de JGZ extra alert is op aandachtsproblemen/ADHD, sociale en aan autisme verwante problemen, huilen of wegkijken van de baby en andere gedragsproblemen.
Lees voor meer informatie de Evidence van 3.3.1
Aanbevelingen
3.3.1 Interventies/doorverwijzing bij psychosocial functioneren en gedrag
Indicaties voor verwijzing naar gespecialiseerde hulpverleners bij kinderen die afwijken qua gedrag of psychosociale aanpassing zijn minder makkelijk eenduidig te beschrijven.
Wanneer ouders aangeven dat zij zich zorgen maken over het gedrag van hun kind en de zorgverlener deelt die zorg of kan die zorg niet wegnemen, is verwijzing naar een orthopedagoog, kinder- of jeugdpsycholoog, medisch maatschappelijk werk of een kinderpsychiater aangewezen.
Voor symptomen die passen bij omschreven beelden zoals ADHD en autismespectrumstoornissen wordt verwezen naar de betreffende richtlijnen (zie onderstaand).
Bij functionele klachten (psychosomatische problematiek) dient verwezen te worden naar een psychosociaal team van kinderarts en orthopedagoog (c.q. psycholoog). Op steeds meer plaatsen in Nederland heeft de kinderrevalidatie speciale multidisciplinaire teams voor Somatisch Onvoldoende verklaarde Lichamelijke Klachten (SOLK of gewoon functionele klachten).
Interventies/doorverwijzing bij afwijkingen:
- Terug-/doorverwijzen naar kinderarts, zodat de kinderarts indien nodig naar de psycholoog, orthopedagoog, kinderpsychiater, medisch maatschappelijk werker of andere specialisten kan doorverwijzen. Bij twijfel overleggen met de kinderarts.
- Gebruikelijke JGZ-adviezen en -begeleiding bij gedragsproblemen (zoals huisbezoek op indicatie).
- Bij gedragsproblemen kan, afhankelijk van het lokale aanbod, soms ook video-hometraining ingezet worden vanuit de JGZ.
- Bij gedrags-/regulatieproblemen en huilen/overprikkelbaarheid kunnen ook gedragsdeskundigen vanuit het IBA-IP ingezet worden die gespecialiseerd zijn in gedragsobservaties
van te vroeg geboren kinderen en de begeleiding van ouders (ToP-ondersteuning;
zie de losse bijlage, Interventies na ontslag).
Richtlijnen die geraadpleegd kunnen worden over gedrag, psychosociale problemen, aandachtsproblemen, ADHD en autismespectrumstoornissen:
- Multidisciplinaire richtlijn voor ADHD bij kinderen en jeugdigen.
- JGZ-richtlijn ‘Autismespectrumstoornissen (ASS)’.
- JGZ-richtlijn ‘Vroegsignalering van psychosociale problemen’.
- Multidisciplinaire richtlijn excessief huilen.
Een algemene aanbeveling rondom interventies/doorverwijzing wordt gegeven in sectie 3.
3.4 Fysiek functioneren
Vroegsignalering fysiek functioneren
Vroegsignalering groei(achterstand)
Het is van belang om de groei van te vroeg geboren kinderen goed te volgen in verband met de verhoogde kans op een groeiachterstand (zie sectie 2.7). Het beoordelen van gewicht en lengte is naar de mening van de werkgroep voldoende (en standaard) opgenomen in alle JGZ-contactmomenten. Ook dient de JGZ de richtlijn ‘Signalering van en verwijscriteria bij kleine lichaamslengte’ te raadplegen.
Groeicurves voor prematuren/bij vroeggeboorte
Sinds oktober 2011 zijn er vanuit het Pinkeltje-onderzoek groeicurves voor te vroeg geboren kinderen (per aantal weken zwangerschapsduur) beschikbaar (www.tno.nl/ groei) die gebruikt kunnen worden (indien beschikbaar bij de JGZ-organisatie) voor de interpretatie van de (inhaal)groei van te vroeg geboren kinderen. Recente artikelen vanuit het Pinkeltje-onderzoek laten zien dat deze kinderen, vooral in het eerste jaar, een ander groeipatroon volgen en dat het daarom goed is om deze groeicurves, per week zwangerschapsduur bij geboorte, te gebruiken bij het monitoren van de groei [8]; [9]. De sectie endocrinologie van de NVK geeft aan dat zij aanbevelen om alleen deze speciale ‘prematurengroeicurves’ te gebruiken bij te vroeg geboren kinderen, omdat deze vanuit een grote groep recente referentiewaarden verkregen zijn. De coördinaten voor het opnemen van deze curves voor te vroeg geboren kinderen in de digitale systemen zijn ook verkrijgbaar via TNO.
De werkgroep zet hier als kanttekening bij dat deze curves vooral met/voor kinderen van autochtone afkomst ontwikkeld zijn. De werkgroep is van mening dat te vroeg geboren kinderen van allochtone afkomst lastig te plotten zijn op deze curves en wellicht een andere groei doorlopen. Het is van belang dat hier verder onderzoek naar gedaan wordt. Men moet bij het vergelijken met deze curves wel alert zijn op het ‘normaliseren van de groei’ en beseffen dat het een vergelijking betreft met andere te vroeg geboren kinderen.
Algemene aanbeveling groei
De groei dient gecorrigeerd voor de vroeggeboorte beoordeeld te worden. Dat kan met de nieuw ontwikkelde UMCG/TNO-prematurendiagrammen of met de standaard groeicurves op basis van gecorrigeerde leeftijd. Ouders moeten uitleg krijgen over de gebruikte curve en de interpretatie daarvan.
Er dient goed gedocumenteerd te worden welke curves er gebruikt zijn (de prematurendiagrammen of de standaardgroeicurves), of er gecorrigeerd is voor vroeggeboorte en tot welke leeftijd. Ook bij correspondentie over groei dient weergegeven te worden op basis van welk diagram de groei is beoordeeld. Het belangrijkste bij het beoordelen van de groei is dat er gekeken wordt naar het verschil in SD-scores tussen 2 meetmomenten en of deze scores niet opeens erg afbuigen. Indien er een negatieve afbuiging van de gecorrigeerde groei plaatsvindt ten opzichte van de groeicurves is dit een indicatie voor overleg en/of door-/terugverwijzing naar de kinderarts.
Een te snelle inhaalgroei wordt afgeraden. Zoals beschreven laten vooral kinderen die SGA geboren zijn een groeiachterstand zien. Toekomstig (inter)nationaal onderzoek naar gezonde groei van premature kinderen blijft gewenst.
Vroegsignalering visuele- en gehoorstoornissen
De vroegsignalering van afwijkingen aan het oog en het gezichtsvermogen dient plaats te vinden met behulp van visus- en oogonderzoek volgens de JGZ-richtlijn ‘Opsporing Oogafwijkingen (2019)’ (contactmomenten: 1-2 maanden, 3-4 maanden, 6-9 maanden, 14-24 maanden, 3 jaar, 3 jaar en 9 maanden en 5-6 jaar). Veel te vroeg geboren kinderen worden gescreend door de kinderartsen volgens de NVK-richtlijn Prematuren retinopathie.
De vroegsignalering (perceptieve) gehoorstoornissen dient plaats te vinden met behulp van gehooronderzoek volgens de JGZ-richtlijn ‘Vroegtijdige van opsporing gehoorstoornissen 0-19 jaar’, aangevuld met de neonatale gehoorscreening (OAE) op de contactmomenten 4e-7e dag (een update van de richtlijn wordt verwacht).
Literatuur vroegsignalering visuele stoornissen bij te vroeg/SGA geboren kinderen
In Engeland werd een retrospectief dossieronderzoek verricht bij 239 kinderen die een screening op ROP hadden ondergaan (alle kinderen hadden een geboortegewicht van ≤ 1500 gram en zijn geboren na een zwangerschapsduur van ≤ 31 weken) [20]. Op de leeftijd van 12 maanden werden de kinderen oogheelkundig onderzocht door een orthoptist en een optometrist. Bij 16,6% van de ROP-positieve kinderen (n = 30) werd op de leeftijd van 12 maanden een afwijking gevonden, versus 10% van de ROP-negatieve kinderen (n = 160). Helaas vermeldt het artikel niet of de gevonden verschillen significant zijn en hoe vaak de gevonden afwijkingen bij een gezonde populatie gevonden worden. De auteurs adviseren onderzoek van alle kinderen met ROP op de leeftijd van 12 maanden op ‘amblyogene factoren’ zoals strabisme en refractieafwijkingen. Ouders van kinderen zonder ROP zouden volgens de auteurs geadviseerd moeten worden om hun kind te laten onderzoeken in de voorschoolse periode.
Vroegsignalering luchtwegproblemen/benauwdheid
Bij het lichamelijk onderzoek tijdens de JGZ-contactmomenten dient de JGZ bij te vroeg en/of SGA geboren kinderen extra na te gaan of zij last hebben van luchtwegproblemen en/of benauwdheid en extra alert te zijn op BPD en/of het RS-virus. Ook kan hiervoor de JGZ-richtlijn ‘Astma’ geraadpleegd worden.
Vroegsignalering eet-/voedingsproblemen
Literatuur monitoren eetgedrag
Het eetgedrag van te vroeg geboren kinderen op de peuterleeftijd is onderzocht door Cerro et al. [16]. De ouders van 95 Australische kinderen geboren na een zwangerschapsduur van < 32 weken of met een geboortegewicht van < 1500 gram retourneerden een (zelfontwikkelde, niet-gevalideerde) vragenlijst over het eetgedrag van hun kind (respons 70%). De kinderen waren 19-43 maanden oud. De resultaten werden vergeleken met de antwoorden van de ouders van een steekproef van 143 à terme geboren kinderen. De meeste ouders van te vroeg geboren kinderen gaven aan dat zij tevreden waren over de groei en gezondheid van hun kind (92% en 98%). Een op de vijf ouders gaf aan dat hun kind een (zeer) moeilijke eter was. Vergeleken met de ouders van à terme geboren kinderen waren de ouders van te vroeg geboren kinderen minder tevreden over de groei en het gewicht van hun kinderen. Er werden geen significante verschillen gevonden in de antwoorden over het eetgedrag. De groep te vroeg geboren kinderen waarvan de ouders de vragenlijst niet hebben geretourneerd (non-respons) hadden een hoger geboortegewicht en waren minder lang opgenomen vergeleken met de responders. Dit heeft de uitkomsten mogelijk beïnvloed in de richting van een minder positieve blik op het voedingsgedrag. Onderzoek laat zien dat te vroeg geboren baby’s die ook SGA geboren zijn of BPD hebben een vertraagde zuig-/slikontwikkeling hebben. Een deel van deze kinderen ontwikkelt een normaal zuigpatroon na de à terme datum [22]; [23]. Geadviseerd wordt om te vroeg geboren baby’s die SGA geboren zijn of BPD hebben en zeer te vroeg geboren baby’s (zwangerschapsduur van minder dan 30 weken) extra aandacht te geven bij de start en opbouw van orale voeding. Bij de baby’s met BPD is het van belang al voor de à terme datum hier extra aandacht aan te schenken. De werkgroep vult aan dat veel negatieve prikkels in het mond-/neusgebied ook kunnen leiden tot een afwijkende zuigontwikkeling.
Na NEC (necrotiserende enterocolitis) kan de doorstroom van voeding in het maagdarmkanaal vertraagd zijn of de opnamecapaciteit van voedingsstoffen beperkt. De werkgroep beveelt aan om bij de eetontwikkeling de leeftijd tot in elk geval 12 maanden te corrigeren voor vroeggeboorte. Voedingsadviezen gebaseerd op de gecorrigeerde leeftijd staan verderop in dit thema beschreven.
Vroegsignalering overige fysieke gevolgen in de eerste levensjaren
Onder ‘Aanbevelingen’ staan de aanbevelingen m.b.t. de vroegsignalering van de overige fysieke gevolgen die vaker bij te vroeg- en/of SGA-geboren kinderen voorkomen.
Aanbevelingen
3.4.1 Interventies en doorverwijzing fysiek functioneren
Groeiafwijkingen in lengte, gewicht en hoofdomtrek
Veel kinderen die te vroeg en/of SGA geboren worden, vertonen een achterstand in lengtegroei, gewicht en hoofdomtrek. Bij de metingen dient altijd uitgegaan te worden van de gecorrigeerde leeftijd. Met name voor de prematuren geldt dat zij deze achterstand meestal grotendeels inlopen, voor SGA geboren kinderen is dit minder vaak het geval. Verwijzing naar gespecialiseerde zorgverleners (kinderarts) is alleen noodzakelijk als er een vermoeden is dat de groeiretardatie een symptoom is van andere problematiek of leidt tot emotionele of ontwikkelingsproblemen. Dit zal meestal pas op latere leeftijd zijn. Een naar boven afwijkende groei van de schedel kan een aanwijzing zijn voor een hydrocephalus en is een indicatie voor verwijzing naar de kinderarts.
Interventies/doorverwijzing bij afwijkingen:
- Door-/terugverwijzen naar kinderarts, met kopie van de verwijsbrief naar huisarts.
Richtlijnen die geraadpleegd kunnen worden:
- JGZ-richtlijn ‘Lengtegroei’.
- JGZ-richtlijn ‘Overgewicht – Preventie, signalering, interventie en verwijzing’.
Visuele- en gehoorstoornissen
Visuele stoornissen
Voor opsporing van visusproblemen wordt verwezen naar de JGZ-richtlijn ‘Opsporing Oogafwijkingen (2019)’.
Prematurenretinopathie (ROP)
Algemeen is men van mening dat kinderen met een geboortegewicht lager dan 1250 gram of een geboortegewicht lager dan 2000 gram die behandeld zijn met zuurstof, onderzocht moeten worden op retinopathie. De retinopathie treedt pas zes tot twaalf weken na de geboorte op en hier wordt op gescreend door de kinderarts. Een onderzoek door de oogarts is geïndiceerd tussen zes en twaalf weken na de bevalling. Strabismus, amblyopie en refractieafwijkingen Zoals wordt beschreven, hebben te vroeg geboren kinderen een verhoogd risico op strabismus, amblyopie en refractieafwijkingen.
Schalij-Delfos beveelt aan om kinderen geboren voor een zwangerschapsduur van 32 weken regelmatig te onderzoeken op de gecorrigeerde leeftijd van 1 jaar, 2,5 jaar en vlak voordat het kind naar de basisschool gaat, dus bij het laatste bezoek aan het consultatiebureau met 3 jaar en 9 maanden. Bij afwijkingen (bijv. ook CVI: cerebrale visuele informatieverwerkingsstoornissen) wordt het kind verwezen naar de oogarts.
Gehoorstoornissen
Voor de gehoorscreening van pasgeborenen bestaat een JGZ-Draaiboek Neonatale Gehoorscreening (2009). Dit heeft ook betrekking op kinderen die in een ziekenhuis zijn opgenomen na de geboorte, maar niet op kinderen die op een NICU zijn opgenomen. Voor kinderen die minimaal 24 uur op een NICU zijn opgenomen verzorgt de NICU de gehoorscreening. Een normale bevinding bij neonatale screening is geen garantie voor normaal gehoor tijdens de kinderleeftijd. Wanneer er aanwijzingen zijn voor gehoorafwijkingen (bij een vertraagde spraak- en taalontwikkeling en/of diffuse reactie van het kind op geluiden of niet-muzikaal brabbelen) wordt een kind verwezen naar een audiologisch centrum voor nadere diagnostiek en behandeling.
Interventies/doorverwijzing bij afwijkingen:
- Inlichten kinderarts en huisarts, eventueel doorverwijzen naar audiologisch centrum.
Richtlijnen die geraadpleegd kunnen worden:
- JGZ-richtlijn ‘Opsporing Oogafwijkingen (2019)’.
- NVK-richtlijn ‘Prematuren retinopathie’
- JGZ-richtlijn ‘Vroegtijdige Opsporing van Gehoorstoornissen 0-19 jaar’.
BPD/longproblemen/benauwdheid
Een kind met BPD kan na ontslag nog ademhalingsproblemen hebben, met of zonder luchtweginfecties. Daarnaast bestaat verhoogde vatbaarheid voor (luchtweg)infecties en RVS-ziekte. Symptomen zijn benauwdheid, hoesten, kortademigheid na BPD/longproblemen.
Interventies/doorverwijzing bij afwijkingen:
- Gebruikelijke JGZ-adviezen, rekening houdend met verhoogde vatbaarheid en gevolgen van verkoudheid voor te vroeg en SGA geboren kinderen.
- Niet-rokenadvies aan ouders.
- Door-/terugverwijzen naar kinderarts, met kopie naar huisarts.
Richtlijnen die geraadpleegd kunnen worden:
- JGZ-richtlijn ‘Astma’.
Voedings- en eetproblemen
Kinderen die in hun eerste levensweken door sondes en/of intubatie een negatieve prikkeling hebben ervaren in het mondgebied, kunnen in een latere fase in de zuigelingentijd mondmotorische problemen hebben. Deze kunnen zich uiten in problemen met het drinken uit de borst of fles, waardoor al vrij vlot extra de hulp van een lactatiekundige, (kinder)diëtist of prelogopedist moet worden ingeschakeld. De werkgroep beveelt aan om bij de eetontwikkeling de leeftijd tot in elk geval 12 maanden te corrigeren voor vroeggeboorte. Voedingsadviezen gebaseerd op de gecorrigeerde leeftijd staan verderop beschreven.
Bij kinderen die op latere leeftijd problemen hebben met het eten van stukjes voeding als brood of stukjes fruit, moet men alert zijn op de mondmotoriek. Deze kinderen gaan als reactie op een stukje voeding direct kokhalzen en eventueel spugen, ze krijgen de voeding niet goed verwerkt in de mond. Het fysiologische proces is dan verstoord. Het is belangrijk dit signaal tijdig te herkennen en de expertise van een prelogopedist in te schakelen. Deze zal het kind begeleiden in het leren eten van vaste voeding en ouders de adviezen en ondersteuning geven die noodzakelijk zijn. Voor prelogopedie is een verwijzing van de huisarts of behandelend kinderarts noodzakelijk.
Interventies/doorverwijzing bij afwijkingen (voedingsproblemen):
- Door-/terugverwijzen naar (reeds betrokken) diëtist in het ziekenhuis of naar eerstelijns (kinder)diëtist. In enkele gevallen is reeds de (kinder)diëtist vanuit het ziekenhuis betrokken bij voedingsproblemen (regionaal verschillend).
- Tevens is het van belang aandacht te hebben voor tijdige en adequate introductie van vaste voeding (gecorrigeerde leeftijd 4-6 maanden).
- Door-/terugverwijzen naar de kinderarts indien er twijfels over of indicaties voor afwijkingen in neurologie/(neuro)motoriek zijn.
- Doorverwijzing naar prelogopedist bij primaire voedings-/eetproblemen. Soms heeft deze dan ook nog de hulp van de lactatiedeskundige, kinderdiëtist of orthopedagoog nodig.
- Voedingssamenstelling/verrijkte (post-discharge-)voeding. Er is nog geen landelijk standpunt over de voordelen en complicaties van verrijkte voeding bij te vroeg of SGA geboren kinderen. Aanbeveling is om in overleg met het ziekenhuis voor ontslag hier afspraken over te maken. De VOC pleit echter voor landelijke afspraken en landelijk is men in afwachting van een nieuwe NVK-richtlijn. Cochrane-reviews uit 2005, 2007 en 2012 concluderen uit een meta-analyse dat discharge-voeding op korte termijn (6 maanden) beperkt positieve effecten oplevert en vindt verder geen effecten op langere termijn (12 maanden en 18 maanden) [45]; [46]; [139]. Een artikel met een expert opinion van de ESPGHANvoedingscommissie adviseert in elk geval tot 40 weken na de conceptie (en in sommige gevallen tot 52 weken na de conceptie) post-discharge-voeding te overwegen en dit aan te passen aan de groei door constante groeimonitoring ([3]. Zie ook onderstaande toegevoegde aanbevelingen vanuit het ‘Werkboek Enterale en parenterale voeding bij pasgeborenen’ [71].
Richtlijnen/werkboeken die geraadpleegd kunnen worden:
- JGZ-richtlijn ‘Voeding en eetgedrag’.
- Werkboek Enterale en parenterale voeding bij pasgeborenen [71], zie sectie 4.1.
Liesbreuken, vaccinaties en andere fysieke gevolgen
Het verwijsbeleid bij liesbreuken, vatbaarheid voor (RS-)virussen, infecties, anemie, strabismus, icterus prolongatus > 3 weken, snelle toename hoofdomtrek, ademhalingsproblemen, tonusregulatieproblematiek, heropnames in het ziekenhuis en bij andere fysieke gevolgen die in de eerste twee jaar optreden zal aansluiten bij het beleid bij niet te vroeg of SGA geboren kinderen met dezelfde problematiek en soms een indicatie zijn voor overleg en terug-/doorverwijzen naar de kinderarts en/of huisarts. ‘Normale’ gevolgen van vroeggeboorte in de eerste levensjaren die meestal geen directe actie behoeven (na overleg met kinderarts) zijn: afwijkingen als gevolg van het lange liggen (bijvoorbeeld afgeplat hoofd), littekens van infusen e.d., nog niet ingedaalde testikels (de testikels dalen vaak later vanzelf in, dit moet wel binnen 6 maanden kalenderleeftijd gebeurd zijn, zie multidisciplinaire richtlijn Signalering en verwijzing bij niet-scrotale testes op de NCJ-richtlijnen website), navelbreuken, huilen en overprikkelbaarheid (bij huilen/ overprikkelbaarheid kan een gedragsinterventie als IBA-IP/ToP-ondersteuning (zie losse bijlage Interventies NICU-afdeling of vlak na ontslag) ingezet worden).
Omdat deze laatstgenoemde klachten uiting kunnen zijn van onderliggende problematiek is het van belang (kort) met de kinderarts te overleggen. In alle gevallen kunnen de gewoonlijke JGZ-adviezen gegeven worden en blijft oplettendheid van belang. Hydrocephalus (een waterhoofd) kan bij kinderen die te vroeg geboren zijn ontstaan na post-hemorragische ventrikeldilatatie (PHVD; zie ook richtlijn ‘Behandeling hydrocephalus bij 0-2 jarigen’, een initiatief van de Nederlandse Vereniging voor Neurochirurgie (NVVN) uit 2011).
Bij de eerste set vaccinaties wordt aanbevolen:
- Om niet te corrigeren voor de vroeggeboorte of het geboortegewicht.
- Bij kinderen die geboren zijn met een zwangerschapsduur van minder dan 32 weken 24-48 uur monitorbewaking te overwegen in verband met het verhoogde risico op cardiorespiratoire incidenten, dit ter beoordeling door de kinderarts.
- Passieve immunisatie tegen RSV-ziekte te indiceren voor: ex-prematuren met BPD, kinderen met ernstige BPD en behandelingbehoefte in het 2e levensjaar, ex-prematuren met een zwangerschapsuur van < 32 weken (standpunt Nederlandse Vereniging voor Kindergeneeskunde ([26]). Bij ontslag uit het ziekenhuis met monitor en/of sondevoeding thuis wordt aanbevolen om de ervaringen van ouders hiermee bij het eerste JGZ-huisbezoek/eerste contactmoment JGZ na ontslag met hen te bespreken en dit op te nemen in de (warme) overdracht met het ziekenhuis rondom ontslag (zie ook sectie 5 Samenwerking en afstemming in de zorgketen).
Richtlijnen die geraadpleegd kunnen worden met betrekking tot overige fysieke gevolgen:
- Multidisciplinaire richtlijn ‘Signalering van en verwijzing bij niet-scrotale testes’.
- JGZ-richtlijn ‘Preventie, signalering en aanpak van voorkeurshouding en schedelvervorming’.
- Kennissynthese en LESA Dysplastische Heup Ontwikkeling (DHO).
3.5 Functioneren ouders
Vroegsignalering gevolgen voor ouders
Het is van belang om bij ouders na te gaan hoe zij de vroeggeboorte en opname van hun kind ervaren hebben. Ouders kunnen nog met onverwerkte emoties en zelfs schuldgevoelens als gevolg van de vroeggeboorte zitten. Hierbij is het van belang op de hoogte te zijn van risicofactoren (zie Basiskennis psychosociale gevolgen voor ouders zelf). Daarnaast is het goed om de ouder-kindinteractie/-hechting te monitoren en alert te zijn bij een niet-pluisgevoel. Hiervoor kunnen de gebruikelijke instrumenten binnen de JGZ gebruikt worden of dit kan actief nagevraagd worden bij ouders gedurende de diverse contactmomenten. Ook dienen de ervaringen met ouders vanuit het ziekenhuis goed overgedragen te worden aan de JGZ.
Overige overwegingen
Bij de beschreven literatuur en interventies wordt vaak gefocust op moeders van te vroeg of SGA geboren kinderen. Ook bij vaders van te vroeg geboren kinderen worden echter symptomen van depressie gezien en ook op hen kan de vroeggeboorte van het kind een grote invloed hebben. Daarnaast is het van belang de invloed van de vroeggeboorte
op het hele gezin (inclusief broertjes en zusjes) en de invloed van het hele gezin en de omgeving op ouders in acht te nemen. Begrip vanuit de werkgever (verruimde mogelijkheden voor het opnemen van verlof), begrip en steun van vrienden en familie, de zorg voor de andere kinderen en het coördineren en aanvragen van speciale zorg of vergoedingen zijn zaken die ouders bezighouden en waarbij zij grote behoefte aan ondersteuning hebben. Ouders vinden het belangrijk om over de ervaringen van de zwangerschap en bevalling te praten, vooral bij een eerste kind. De VOC en het maatschappelijk werk in het ziekenhuis bieden hiervoor een geschikt kader.
De meeste ouders zijn blij om met hun kind naar huis te gaan. Wat blijft is een grote behoefte aan ondersteuning en aan kennis over de zorg die geboden kan worden. De periodes van overplaatsing naar een ander ziekenhuis en het ontslag uit het ziekenhuis zijn vaak stressvolle periodes. Het is van belang ouders te ondersteunen bij alles wat op hen afkomt tijdens het (na)zorgtraject. Hechtingsproblemen, posttraumatische stress of chronische stress door veelal niet uitgesproken schuldgevoelens vragen om begeleiding van de ouders. Ouders kunnen schuldgevoelens ondervinden over het niet hebben kunnen uitdragen van de zwangerschapstermijn bij te vroeg geboren kinderen en het niet tot
een adequaat gewicht kunnen uitdragen van de zwangerschap bij SGA geboren kinderen.
Ook moet gedacht worden aan schuldgevoel over het niet echt zelf voor het kind hebben kunnen zorgen vlak na de geboorte. Dit onderwerp is vaak moeilijk bespreekbaar voor ouders. Soms wordt daardoor hulp of ondersteuning afgewezen door ouders. Het is daarbij van belang begrip te tonen en een balans te vinden tussen het extra ondersteunen van ouders waar gewenst en het versterken van de draagkracht van ouders zodat zij vertrouwen
hebben in hun eigen kunnen en zelfstandig de regie in handen houden. Dit kan de JGZ doen door ‘parent empowerment’ te vergroten door de eigen kracht van ouders te benutten en door de vragen en zorgen van de ouders als uitgangspunt te nemen, afhankelijk van de individuele omstandigheden en eigenschappen van ouders. De ondersteuning die de JGZ ‘op maat’ kan bieden aan ouders is bovenstaand al beschreven.
Eventueel kan ondersteuning voor ouders geregeld worden via de huisarts.
Aanbevelingen
3.5.1 Interventies en doorverwijzing gevolgen voor ouders
Sub-uitgangsvraag
Hoe kunnen ouders optimaal en eenduidig ondersteund worden bij de zorg voor hun te vroeg of SGA geboren kind?
| Niveau van bewijs | Conclusie volgen van kinderen en ouders | Literatuur |
|
Niveau 2 |
Te vroeg of SGA geboren kinderen uit gezinnen met een hoog (sociaal) risico zijn moeilijker te volgen dan kinderen uit gezinnen met een lager sociaal risico. | B. [116]; [13] |
| Niveau van bewijs | Conclusie interventies/ondersteuning ouders | Literatuur |
| Niveau 3 | Ouders geven aan behoefte aan en profijt van ondersteuning te hebben rondom en na het ontslag bij de nazorg van hun te vroeg of SGA geboren kind. | C. [109]; [104]; [69] |
Ervaringen van ouders met (na)zorg en ondersteuning
Bij 3 focusgroepen ([109]) met in totaal 15 ouders van Low Birth Weight kinderen (geboortegewicht < 1250 gram) van 2, 4 en 7 jaar oud in Australië over de nazorg van hun kind kwamen drie dominante thema’s naar voren:
1. Ondersteuning bij het benaderen van/de toegang tot de juiste instanties.
Ouder gaven vaak een abrupte stop van de follow-up vanuit het ziekenhuis aan met weinig opties voor doorverwijzing. Bovendien was de gespecialiseerde zorg soms lastig toegankelijk door lange wachtlijsten, kosten en vaste afspraaktijden en bestaat er verschil in nazorg tussen regio’s (bijv. soms wel thuisbezoeken en soms niet). Ouders pleiten voor een gedecentraliseerd model van de zorg, zodat geïndividualiseerde zorg en een meer pragmatische benadering van de ondersteuning voor ouders mogelijk zijn.
2. Het ontvangen van consistente informatie.
Ouders waren tevreden over de consistentie bij de follow-up vanuit NICU’s, maar minder tevreden over specialisten die niet bekend waren met de historie van het kind. Dit was een reden waarom zij soms minder bereid waren om adviezen op te volgen. Ouders zouden een folder met informatie (ook over de zorgmogelijkheden) erg waarderen, met daarnaast promotie van ouderverenigingen en zorginitiatieven en -programma’s vanuit bijvoorbeeld een centraal informatiecentrum.
3. Ondersteuning van eigen effectiviteit van ouders bij de nazorg voor hun kind.
Ouders gaven aan dat een familiebrede gerichte aanpak maakt dat instructies beter te begrijpen zijn voor ouders en het zelfvertrouwen in de eigen effectiviteit van handelen bevordert. Ook moet de samenwerking tussen ouders en professionals bevorderd worden.
De werkgroep voegt toe dat uit focusgroepen met Nederlandse ouders, georganiseerd door TNO en de Vereniging van Ouders van Couveusekinderen (VOC), naar voren kwam dat de periodes rondom overplaatsing naar het perifere/regionale ziekenhuis en ontslag uit het ziekenhuis voor ouders zeer stressvol kunnen zijn en dat ouders daarbij extra begeleiding/ondersteuning behoeven. Ouders geven aan nazorgtrajecten zoals in Dordrecht en Leeuwarden en ToP-/IBA-IP-ondersteuning (zie Expertisecentrum Ontwikkelingsondersteuning Prematuren , EOP) als zeer positief te ervaren. De auteurs bevelen aan om ouders eenduidige en geclusterde ondersteuning aan te bieden, waarbij van belang is dat: de verantwoordelijkheid voor het overbrengen van informatie tussen zorgverleners niet voornamelijk bij de ouders ligt, de zorgen van ouders erkend worden en ouders ondersteund worden bij het zoeken naar informatie en het aanvragen van (financiële en werkgerelateerde) ondersteuning en specialistische (na)zorg voor hun kind ([104]).
Het in de losse bijlage Interventies NICU genoemde IBA-IP-project, waarbij de kinderfysiotherapeut kort voor ontslag in het ziekenhuis en kort na ontslag thuis kwam, en ontwikkelingsgerichte zorg tijdens opname op de afdeling werden ook als zeer positief ervaren door de ouders.
De werkgroep vult aan dat momenteel door de Universiteit Utrecht onderzoek gedaan wordt naar de effecten van positief opvoeden (Triple P) bij ouders van te vroeg geboren kinderen. Deze interventie wordt reeds door de JGZ aangeboden en de resultaten van dit onderzoek worden nog verwacht. In Tilburg wordt momenteel onderzoek gedaan naar het effect van videohometraining met ouders van te vroeg geboren kinderen ([128]). De werkgroep is van mening dat dergelijke opvoedingsondersteuningsprogramma’s ook voor ouders van te vroeg en/of SGA geboren kinderen zeer zinvol kunnen zijn.
Ondersteuning ouders door JGZ
| Niveau van bewijs | Conclusie ondersteuning ouders vanuit de JGZ | Literatuur |
|
Niveau 3 |
Ouders geven aan behoefte aan en profijt van ondersteuning door de JGZ te hebben na ontslag bij de nazorg voor hun te vroeg of SGA geboren kind. | C. [29] |
Een JGZ-verslag waarin de literatuur, bestaande protocollen en interviews met ouders van te vroeg en SGA geboren kinderen beschreven staan ([29]) concludeerde dat er voornamelijk literatuur verschenen is op het gebied van zorg na ontslag, het belang van huisbezoeken, matig te vroeg geboren kinderen en protocollen binnen Nederland. Na ontslag ervaren ouders veel bezorgdheid en depressie, hebben zij baat bij sociale steun en praten met lotgenoten en blijken ouders tevreden met de ondersteuning van de JGZ-verpleegkundige, maar zij zouden liever meer ondersteuning willen. Ook blijkt dat een huisbezoek tijdens opname en na ontslag uit het ziekenhuis een goede basis is en kan leiden tot een betere sociaal-emotionele ontwikkeling, betere hechting, een betere ouder-kindrelatie en minder ouderlijke stress. Voorwaarde is dat er, naast de huisbezoeken, ook medische steun en participatie van ouders is. De American Academy of Pediatrics (AAP) adviseert een behandelplan op te stellen vóór ontslag uit het ziekenhuis met de volgende onderwerpen: voorlichting, overdracht, beschrijving bestaande medische problemen, ontwikkelen ‘naar-huisplan’, inschakelen andere hulpverleners en bepalen benodigde nazorg. Ook blijkt dat matig te vroeg geboren kinderen wel gezonder zijn dan ernstig te vroeg geboren kinderen, maar dat er ook binnen deze groep aanzienlijke gezondheidsrisico’s bestaan waar professionals zich bewust van zouden moeten zijn en waar begeleiding voor moet zijn. Daarnaast beschrijven diverse protocollen binnen Nederland dat de overgang van ziekenhuis naar huis stressvol is voor ouders.
Het consensusdocument ‘‘Nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico’ uit 1997, die onvoldoende geïmplementeerd was, geeft adviezen voor extra huisbezoek, extra consulten bij de consultatiebureauarts, telefonisch contact en overdracht aan andere disciplines. Uit de interviews blijkt dat ouders de vroeggeboorte als zeer ingrijpend beleefd hebben, dat zij overwegend prettige ervaringen hebben met uitgestelde kraamzorg en goede ervaringen met de jeugdverpleegkundige. Daarnaast wordt soms een kennistekort van de JGZ ervaren. Ouders ervaren regelmatig problemen na ontslag van hun kind met voeding, gedrag, verzorging en hechting. Zij krijgen veel steun uit hun omgeving. Ouders geven aan meer ondersteuning nodig te hebben op het gebied van borstvoeding, meer uren uitgestelde kraamzorg, lotgenotencontact (bijvoorbeeld via de Vereniging van Ouders van Couveusekinderen), meer kennis over prematuren bij het consultatiebureau (CB) en meer aandacht voor de beleving van de moeder en hechting met het kind. Het is van belang om met een verwerkingstijd rekening te houden die per individuele ouder verschillend zal zijn. Zorg/ondersteuning te duidelijk aanbieden of opdringen kan averechts werken. Het is vooral van belang om te blijven benoemen dat er ondersteuning is, indien gewenst of noodzakelijk.
Momenteel wordt een JGZ-richtlijn ‘Opvoedingsondersteuning’ ontwikkeld en de JGZrichtlijn ‘Kindermishandeling’ kan reeds geraadpleegd worden voor mogelijke vroegsignaleringsinstrumenten:
- Signaleringsinstrument Stevig Ouderschap (risicogroepsignalering door middel van de vragenlijst die hierbij gehanteerd wordt (0-1 jaar).
- Dienst Maatschappelijke Ontwikkeling-protocol (DMO-protocol), vragenlijst bij het programma Samen Starten, 0-2 jaar.
- Child Abuse Risk Evaluation (CARE-NL) (Agar, 2001), 0-1 jaar.
- Strengths and Difficulties Questionnaire (SDQ), 7-12 jaar gevalideerd (3-18 jaar).
- Kort Instrument voor de Psychologische en Pedagogische Probleem Inventarisatie (KIPPPI) (Kousemaker, 2004), 0-5 jaar.
- Psychosociale Problemen Bovenbouw Basisonderwijs (Psyboba), 10-12 jaar.
- Screeningsinstrument Psychische stoornissen (SPsy), voor 12 jaar en ouder gevalideerd.
Mogelijke interventies voor ouders die vanuit de JGZ kunnen worden ingezet:
- In gesprek gaan met ouders tijdens JGZ-contactmomenten en eerste huisbezoek/telefonisch contact kort na ontslag. Het is van belang om regelmatig met ouders hun ervaringen met postnatale/posttraumatische stress, de ouder-kindinteractie en opvoeding te bespreken die pas na ontslag duidelijker ervaren/zichtbaar kunnen worden.
- Ouders dienen voldoende informatie (aangepast aan vroeggeboorte) te krijgen met informatie over het nazorgtraject van het kind via bijvoorbeeld de foldertekst op de website of via de Vereniging van Ouders van Couveusekinderen (VOC).
- Het is van belang dat de afspraken vanuit het consultatiebureau, de NICU en het perifere ziekenhuis goed op elkaar afgestemd worden om ouders te ontlasten (meer hierover in thema Samenwerking (en afstemming in de zorgketen). Overwogen dient te worden een overlegboekje te implementeren dat ouders in beheer hebben namens de casemanager en waar de diverse zorgprofessionals en ouders zelf vragen, overdracht (samenvatting van de overdrachtsbrief uit het ziekenhuis), interventies, doorverwijzing, behoeften en testuitslagen in kunnen zetten. Mogelijk kan ook het groeiboekje al bij ontslag uit het ziekenhuis uitgedeeld worden met een speciaal inlegformulier erin. Ook zijn er regionaal initiatieven om een speciaal groeiboekje te maken voor deze kinderen. Tijdens de proefimplementatie van deze richtlijn in de regio Amsterdam werden bij ontslag uit het ziekenhuis twee kopieën van het overdrachtsformulier meegegeven aan de ouders: een formulier voor de ouders zelf en een formulier om aan de JGZ te overhandigen.
- Het is gewenst dat de ouders aanwezig zijn bij een eventuele warme overdracht van het ziekenhuis aan de JGZ voor ontslag.
De interventies die de JGZ kan aanbieden kunnen regionaal per consultatiebureau variëren. In Amsterdam komen alle ouders in het Samen Starten-traject en het IBAIP-traject en kan op indicatie het ‘Triple P’ (pedagogisch) opvoedprogramma worden ingezet. Bij sommige consultatiebureaus kunnen ouders doorverwezen worden voor videohometraining/videointeractiebegeleiding via Bureau Jeugdzorg of een Opvoedpunt om de ouder-kindinteractie te bevorderen (in sommige regio’s kan dit direct via de JGZ of via een zgn. Infant Mental Health Centrum). Eventueel kan de JGZ ook op indicatie (mogelijk via de kinderarts) ouders doorverwijzen voor het IBA-IP-programma (nog niet landelijk geïmplementeerd) indien ouders hier nog niet aan deelnemen.
Doorverwijzing: Bij ernstige (opvoed)problemen is het van belang ouders door te verwijzen naar maatschappelijk werk (ondersteunen ouders) en/of pedagoog/psycholoog (ondersteunen opvoeding), in overleg met de kinderarts en/of huisarts, indien deze als casemanager voor de nazorg van het kind is aangewezen.
Mogelijke doorverwijzing bij problematiek van ouders: dient via de huisarts plaats te vinden.
Informatie voor ouders
Het is van belang om ouders goed te informeren over het hele traject en de JGZ-contactmomenten.
Om ouders te informeren over het nazorgtraject en de aanbevelingen die in deze richtlijn beschreven staan, is een foldertekst die gebruikt kan worden voor informatie aan ouders uitgedeeld kan worden. Ook kan verwezen worden naar het Belgische groeiboekje voor prematuren, dat te vinden is op: www.kindengezin.be/img/groeiboekje.pdf. Ook de VOC kan veel informatie bieden aan ouders, zoals het boekje ‘Eindelijk thuis’ en het Kenniscentrum Prematuren, beide te vinden op de website van de VOC; Care4Neo (voorheen www.couveuseouders.nl)
4 Behandelen en begeleiden
Interventies en doorverwijzing mentaal functioneren
Mentaal (cognitief/intellectueel) functioneren
Wanneer er vermoedens zijn bij ouders en/of zorgverleners dat een kind achterblijft in zijn ontwikkeling, blijkend uit bijvoorbeeld afwijkingen op het Van Wiechenonderzoek of de ASQ, is het aan te bevelen ouders en kind terug te verwijzen naar de kinderarts of door te verwijzen naar een orthopedagoog of kinder- of jeugdpsycholoog voor een nader/breder onderzoek van de ontwikkeling.
Interventies/doorverwijzing bij mentale achterstand:
- Gebruikelijke JGZ-adviezen (stimuleren van ontwikkeling) bij mentale achterstand volgens het Van Wiechenonderzoek, echter wel gecorrigeerd voor vroeggeboorte.
- Door-/terugverwijzen naar kinderarts, vooral indien de kinderarts bij ontslag is aangewezen als casemanager voor de nazorg van het kind. Bij twijfel overleggen met de kinderarts.
- In overleg met de kinderarts doorverwijzen naar de orthopedagoog, kinderpsychiater, ontwikkelings-, kinder- of jeugdpsycholoog. Bij brede ontwikkelingsproblematiek kan eventueel de kinderrevalidatiearts of Integrale Vroeghulp ingezet worden.
- Eventueel kan speciaal onderwijs of een speciaal kinderdagverblijf door ouders overwogen worden.
Spraak en taal
Hoewel een kind met een eventuele achterstand in spraak- en taalontwikkeling tussen de leeftijd van 3 en 12 jaar vaak nog een inhaalspurt laat zien, is het voor de sociale en cognitieve ontwikkeling van belang om een achterstand al op vroege leeftijd te signaleren.
Een vertraagde taalontwikkeling kan ook passen bij bredere problematiek zoals cerebrale parese of cognitieve of gehoorstoornissen of familiair zijn. Wanneer een kind na correctie voor de zwangerschapsduur duidelijk achterblijft op het gebied van spraaken taalontwikkeling is verwijzing naar de kinderarts aangewezen voor eventuele verdere doorverwijzing.
Interventies/doorverwijzing bij spraak- en taalproblemen:
- Gebruikelijke JGZ-adviezen (stimuleren spraak en taal) op spraak- en taalgebied, echter wel gecorrigeerd voor vroeggeboorte.
- Door-/terugverwijzen naar behandeld kinderarts, zodat de kinderarts indien nodig naar de logopedist, een audiologisch centrum of andere specialisten kan doorverwijzen.
Bij twijfel overleggen met de kinderarts.
4.1 Samenvatting; Enterale en parenterale voeding bij pasgeborenen
Voeding na ontslag voor te vroeg geboren kinderen
Uit het ‘Werkboek Enterale en parenterale voeding bij pasgeborenen’
Na ontslag moet een weloverwogen keuze gemaakt worden welke kunstvoeding aan te vroeg geboren kinderen gegeven wordt indien zij geen borstvoeding krijgen. Standaardkunstvoeding bevat mogelijk, naast onvoldoende vitamines en mineralen, onvoldoende eiwit voor een optimale hersenontwikkeling bij te vroeg geboren kinderen. Daarentegen zou te lang doorgaan met prematurenvoeding kunnen leiden tot een te snelle inhaalgroei, wat op lange termijn zou kunnen leiden tot insulineongevoeligheid, overgewicht en hart- en vaatziekten.
Cochrane-reviews uit 2007 en 2012 concluderen dat post-discharge-voeding op korte termijn (tot 6 maanden gecorrigeerde leeftijd) een beperkt positief effect op de groei heeft, maar concluderen nog geen eenduidig positieve effecten op de groei op lange termijn (12 en 18 maanden gecorrigeerde leeftijd) [46]; [139]. Wel is nu in meerdere studies aangetoond dat post-dischargevoeding een positief effect heeft op de lichaamssamenstelling, vooral gedurende de eerste 6 maanden [19]; [30]; [75]; [4]; [18].
Nederlands onderzoek (STEP-studie) laat zien dat te vroeg geboren kinderen (geboren na een zwangerschapsduur van < 32 weken), onafhankelijk van het type voeding, op de leeftijd van 6 maanden een vrijwel normaal gewicht bereiken, maar dat de kinderen die post-discharge-voeding krijgen relatief minder vetmassa en meer spierweefsel ontwikkelen dan kinderen die standaardkunstvoeding krijgen [4]; [72]. Bovendien hebben te vroeg geboren kinderen die post-discharge-voeding krijgen een betere botmineralisatie dan kinderen die standaardkunstvoeding of moedermelk krijgen [73].
Te vroeg geboren kinderen, geboren na een zwangerschapsduur van 32 weken of minder, die geen (of deels) borstvoeding krijgen, zijn na ontslag uit het ziekenhuis volgens de ESPGHAN-voedingscommissie het beste af met verrijkte voeding (post-dischargevoeding) tot ten minste 40-52 weken postconceptionele leeftijd [3]. Post-discharge-voeding bevat meer eiwit, calcium, fosfaat, ijzer en vitamine D en K dan standaardkunstvoeding. Het advies is om met post-discharge-voeding door te gaan tot het kind, gecorrigeerd voor de zwangerschapsduur, een SDS voor gewicht heeft bereikt van minimaal -1, maar niet langer dan de gecorrigeerde leeftijd van 6 maanden [71].
Ook voor prematuren geboren na een zwangerschapsduur van 32-36 weken en met een geboortegewicht van 1500-200 gram is er mogelijk plaats voor post-discharge-voeding na ontslag. Binnenkort start een onderzoek naar de effecten van deze voeding op de groei en lichaamssamenstelling van deze groep kinderen.
Suppletie van vitamine K
Net als à terme zuigelingen hebben te vroeg geboren kinderen een verhoogd risico op vitamine K-deficiëntie door een lage vitamine K-spiegel bij de geboorte en een lage hoeveelheid vitamine K in moedermelk. Voor te vroeg geboren kinderen is het risico op vitamine K-deficiëntie mogelijk nog groter door onrijpheid van de lever. Om vitamine K-deficiëntie te voorkomen krijgen alle te vroeg geboren kinderen op de eerste levensdag oraal 1 mg vitamine K. In overleg met de commissie voeding van de Nederlandse Vereniging voor Kindergeneeskunde (NVK) zijn richtlijnen ontwikkeld voor vitamine K-suppletie bij te vroeg geboren kinderen. Aan alle te vroeg geboren kinderen die moedermelk krijgen wordt vanaf dag 8 eenmaal per dag 150 μg vitamine K gegeven (tabel 5). Kinderen geboren na een zwangerschapsduur van 35 weken of meer, krijgen gedurende 12 weken vitamine K. Kinderen geboren na een zwangerschapsduur korter dan 35 weken krijgen vitamine K tot 12 weken nadat de gecorrigeerde leeftijd van 35 weken bereikt is (tabel 5).
Tabel 5. Suppletieadvies voor vitamine K
|
zwangerschapsduur en gewicht |
dosering vlak na geboorte |
dosering bij moedermelk op dag 8 (1) |
duur (2) |
|
≥ 35 weken |
1 mg oraal |
1 dd 150 μg oraal |
12 weken |
| < 35 weken > 1500 g |
1 mg i.v. of 1 mg oraal |
1 dd 150 μg oraal |
vanaf 35 weken |
|
< 35 weken |
0,5 mg i.v. |
1 dd 150 μg oraal |
vanaf 35 weken |
1. Ook als “breast milk fortifier” (supplement ter verrijking van borstvoeding) gegeven wordt. Als de vitamine K binnen een uur na toediening wordt uitgespuugd, wordt de gift herhaald.
2. Suppletie kan gestaakt worden zodra minimaal 500 ml kunstvoeding per dag wordt gegeven [71].
Suppletie van vitamine D
Na ontslag is de voeding bij te vroeg geboren kinderen (moedermelk of kunstvoeding) een belangrijke bron van calcium, fosfaat en vitamine D, welke van belang zijn voor een adequate botmineralisatie. Vitamine D regelt de opname van calcium uit het duodenum, terwijl fosfaat vooral passief opgenomen wordt. Circa 50-65% van het calcium uit de voeding wordt opgenomen.
Omdat vitamine D-tekort frequent voorkomt bij zwangere vrouwen, wordt geadviseerd om te vroeg geboren kinderen gedurende de eerste levensmaanden extra vitamine D-suppletie te geven. De hoogte van de vitamine D-suppletie is afhankelijk van het gewicht, zoals te zien is in onderstaand figuur 1, en is onafhankelijk van huidskleur en seizoen. Er staat hoeveel eenheden in totaal moeten worden gegeven en bij < 3 kg staan ook de extra eenheden die gegeven worden.
Wanneer het huidige gewicht boven de 3 kg is, wordt 400 IE/dag vitamine D gegeven, net als aan à terme zuigelingen. Vitamine D-suppletie wordt gecontinueerd tot de leeftijd van 4 jaar [71].
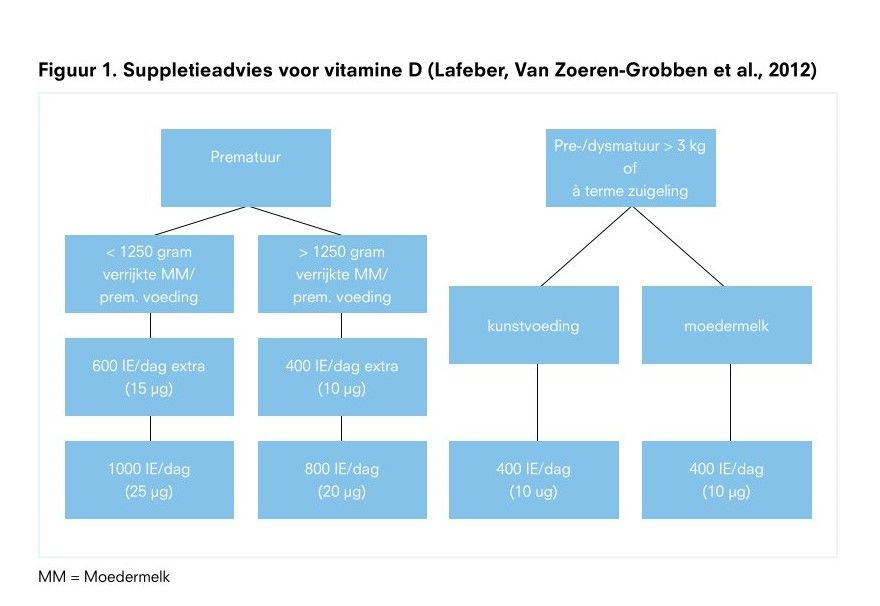
Suppletie van ijzer na ontslag
Te vroeg geboren kinderen hebben een verhoogde kans op ijzertekort. Bij de geboorte hebben deze kinderen reeds een lage ijzervoorraad, omdat de ijzervoorraad met name tijdens het derde trimester aangevuld wordt. Bovendien is het verbruik van ijzer hoger door een snelle groei en frequente bloedafname. Deze disbalans tussen ijzervoorraad en verbruik zorgt ervoor dat de ijzervoorraad bij te vroeg geboren kinderen meestal na 6-8 weken uitgeput is. Hoe lager het geboortegewicht is, hoe eerder de ijzervoorraad uitgeput is.
Moedermelk (met breasmilk fortifier) en standaardkunstvoeding bevatten onvoldoende ijzer om aan de behoefte van te vroeg geboren kinderen te voldoen. Bij te vroeg geboren kinderen wordt ijzersuppletie geadviseerd vanaf de leeftijd van 2-6 weken, tenzij deze kinderen post-discharge-voeding krijgen (tabel 6). Deze ijzersuppletie wordt gecontinueerd tot de leeftijd van 6-12 maanden ([71]).
Tabel 6. Suppletieadvies voor ijzer bij te vroeg geboren kinderen
|
Gewicht |
1000-2000 g |
2000-2500 g |
> 2500 g |
|
|
Aanbevolen ijzerinname (mg/kg/d) |
2-3 |
2-3 |
1 |
1 |
|
Moedermelk (evt. met fortifier) (mg/100 ml) |
0,03-0,06 |
0,03-0,06 |
0,03-0,06 |
0,03-0,06 |
|
Standaardkunstvoeding (mg/100 ml) |
0-0,8 |
0-0,8 |
0-0,8 |
0-0,8 |
|
Post-discharge-voeding (mg/100 ml) |
1,6-1,8 |
1,6-1,8 |
1,6-1,8 |
1,6-1,8 |
|
Extra ijzersuppletie(mg/kg/d) |
2-3 |
2-3 |
nee |
nee |
Deze tabel is aangepast aan aanleiding van [71]
Te vroeg geboren kinderen krijgen ijzersuppletie vanaf 2-6 weken tot de leeftijd van 6-12 maanden, alleen bij borstvoeding of standaardkunstvoeding en niet bij post-discharge-voeding.
5 Samenwerking
Inleiding: Samenwerking en afstemming in de zorgketen
Goede samenwerking en afstemming tussen de verschillende disciplines die betrokken zijn bij de nazorg voor te vroeg of SGA geboren kinderen zijn essentieel om de continuïteit in de zorg voor kind en ouders te waarborgen. Nazorg is de zorg voor kind en ouders die volgt op ziekenhuisopname en die door diverse instanties verleend kan worden.
Bij goede samenwerking en afstemming wordt optimaal gebruikgemaakt van ieders professie, professionaliteit en mogelijkheden. Zowel in de klinische fase (ziekenhuis) als na ontslag is het belangrijk dat de zorg voor te vroeg of SGA geboren kinderen verleend wordt door een team van deskundigen, waarbinnen duidelijke afspraken worden gemaakt over de onderlinge taakverdeling. Het doel van de multidisciplinaire aanpak is tijdige signalering van mogelijke gezondheids- en/of ontwikkelingsproblematiek, waarbij vanuit ieders eigen deskundigheid één gezamenlijk plan gemaakt wordt. Hiermee wordt gestreefd naar efficiëntere en kwalitatief betere zorg voor kind en ouders. Goede samenwerking vereist een continue uitwisseling van gegevens. Om dat in de praktijk te faciliteren is een veilig en gebruiksvriendelijk systeem van informatieoverdracht noodzakelijk.
In 2009 is het protocol ‘Nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico’ [91] door een werkgroep van de Nederlandse Vereniging voor Kindergeneeskunde (NVK) en de Artsen Jeugdgezondheidszorg Nederland (AJN) herzien. Dit herziene document (Samenwerken en afstemmen. Samenwerking van kinderafdelingen van ziekenhuizen en jeugdgezondheidszorg van thuiszorginstellingen (NVK, AJN, 2009)) bevat aanbevelingen en aandachtspunten bij het opstellen van een protocol over de overdracht van gegevens van kinderen met een gezondheidsrisico en is een belangrijke leidraad voor deze richtlijn.
Er is systematisch naar onderbouwende literatuur gezocht (zie bijlage voor zoekstrategie), maar dit leverde weinig tot geen bruikbare onderzoeken op. Dit hoofdstuk is dan ook voornamelijk gebaseerd op het document Samenwerken en afstemmen (NVK, AJN, 2009), gecombineerd met het (concept)standpunt ‘Gegevensoverdracht tussen het ziekenhuis en de jeugdgezondheidszorg, beschrijving randvoorwaarden’ (NCJ, in ontwikkeling), goede praktijkvoorbeelden (‘best practices’) en de expertise van de individuele kern- en werkgroepleden. Waar mogelijk wordt verwezen naar relevante literatuur.
Uitgangsvragen die aan de orde komen in dit hoofdstuk
- Wie heeft de zorgcoördinatie in welke fase van het zorgproces voor een te vroeg en/ of SGA geboren kind?
- Wat zijn de belangrijkste overdrachtsmomenten en welke gegevens dienen hierbij te worden overgedragen?
- Op welke wijze kunnen overdracht, samenwerking en afstemming tussen kinderartsen, JGZ en huisartsen en andere disciplines het best worden vormgegeven, teneinde continuïteit in zorg voor ouders en kind te waarborgen?
Ouders moeten altijd geïnformeerd worden over de toestand van hun kind, het zorgproces en de afspraken die hierin gemaakt worden. Dit moet op een zodanige manier gebeuren dat rekening gehouden wordt met hun begripsniveau, taal en cultuur. Indien nodig moet gebruikgemaakt worden van een tolk. Bespreek met ouders uit andere culturen of er een taboe is, of ze een sociaal netwerk hebben, of ze ondersteuning krijgen na eventuele stoornissen bij het kind geconstateerd zijn. Ook bij het geven van adviezen (bijvoorbeeld op het gebied van voeding) is het belangrijk om rekening te houden met eventuele cultuurverschillen.
Aanbevelingen
5.1 Zorgcoördinatie
Zorgcoördinatie
Wie heeft de zorgcoördinatie (c.q. is de casemanager) in welke fase van het nazorgproces voor een te vroeg en/of SGA geboren kind?
Casemanagement
De werkgroep is van mening dat de nazorg gecoördineerd dient te worden door een casemanager. De casemanager is degene die verantwoordelijk is voor de bewaking en coördinatie van het zorgproces. Deze persoon is volledig op de hoogte van welke zorgverleners betrokken zijn bij een patiënt en in welk stadium het behandel/begeleidingstraject zich bevindt. De casemanager is eerste aanspreekpunt voor ouders en zorgverleners, tenzij voor specifieke vragen anders is afgesproken. Hij/zij zorgt ervoor dat de behandeling/begeleiding door verschillende zorgverleners gecoördineerd verloopt en dat afspraken waar mogelijk op elkaar afgestemd worden. In verschillende fases van het zorgtraject kan deze functie door verschillende personen ingevuld worden. Lokaal dient echter goed afgesproken te worden wie in welke fase van het proces de casemanager is. Ouders en andere zorgverleners dienen altijd op de hoogte te zijn wie op welk moment de casemanager is, wat er van de casemanager verwacht kan worden en hoe deze persoon te bereiken is. Ook moet voor ouders altijd duidelijk zijn bij wie zij terechtkunnen met specifieke vragen. De Handreiking verantwoordelijkheidsverdeling bij samenwerking in de zorg (2010) van de KNMG (herziene versie 2022) geeft aandachtspunten bij afspraken over verantwoordelijkheden bij samenwerking van diverse zorgverleners.
Klinische fase
In de klinische fase zijn de belangrijkste betrokken disciplines/beroepsgroepen: neonatoloog, kinderarts, kinderverpleegkundige, consulent medisch specialisten zoals kinderneuroloog, kinderfysiotherapeut en (kinder)revalidatiearts en andere disciplines/ beroepsgroepen zoals (pre)logopedist, (kinder)psycholoog, medisch maatschappelijk werker en zo nodig een (kinder)diëtist. De medische behandeling van de kinderen valt buiten het bestek van deze richtlijn. De kinderarts is in deze fase de casemanager die alle betrokken disciplines coördineert en verantwoordelijk is voor de directe zorg voor het kind. Als het kind niet in het ziekenhuis opgenomen is geweest, dan is een van de in de thuissituatie betrokken zorgverleners (bijvoorbeeld de JGZ of de huisarts) de casemanager.
Nazorgfase
Na thuiskomst uit het ziekenhuis volgt een nazorg- en follow-uptraject voor kind en ouders. Tijdens deze fase draagt de kinderarts in het ziekenhuis waaruit het kind ontslagen werd het casemanagement meestal over aan de JGZ. In sommige gevallen kan de huisarts de meest aangewezen persoon zijn voor de rol van casemanager. Gedurende de nazorgfase kan, afhankelijk van de omstandigheden, het casemanagement (al dan niet tijdelijk) wisselen. De casemanager verzorgt de coördinatie tussen het NICU-centrum (de neonatoloog, indien van toepassing), de kinderarts, de JGZ en de huisarts. De kinderarts schat voorafgaand aan het ontslag in of er een gezondheidsrisico aanwezig is en welk controle- en/ of begeleidingstraject daarbij past.
De kinderarts bepaalt wanneer overdracht van het casemanagement plaatsvindt van de kinderarts naar een van de andere betrokken zorgverleners. Dit kan meteen na ontslag zijn of later in het traject, afhankelijk van de ernst van de prematuriteit en van de problematiek (medisch en met betrekking tot de ontwikkeling) van het kind. De overdracht van het casemanagement wordt door de kinderarts meegedeeld aan de ouders en de andere betrokken partijen. In uitzonderlijke situaties is de neonatoloog van de NICU casemanager. In dat geval is het aan de neonatoloog om dit mede te delen aan ouders, kinderarts en het JGZ-team. Het verdient aanbeveling om lokaal af te spreken wie normaal gesproken na ontslag casemanager is. Wanneer afgeweken wordt van deze afspraak, wordt dit expliciet besproken en vastgelegd.
Tabel 1. Fase en casemanager
|
Fase |
Casemanager |
|
Klinische fase |
Kinderarts (evt. neonatoloog). |
|
Na ontslag ziekenhuis/ thuiskomst |
Volgens afspraak: te bepalen door kinderarts bij ontslag (kinderarts/JGZ/huisarts). |
|
Niet in het ziekenhuis opgenomen geweest |
Reguliere zorgverlener (zoals JGZ/huisarts). |
5.2 Overdrachtsmomenten
Wat zijn de belangrijkste overdrachtsmomenten en welke gegevens dienen hierbij te worden overgedragen?
Voor deze richtlijn ligt de nadruk op de overdrachtsmomenten bij thuiskomst na ziekenhuisopname en de overdracht tussen kinderarts en JGZ in de nazorgfase. Bij overdrachten binnen de klinische fase, bijvoorbeeld van NICU naar perifeer ziekenhuis, moet relevante medische informatie betreffende de zwangerschap, bevalling en neonatale periode, psychosociale en sociodemografische risicofactoren, het eventueel participeren in onderzoek alsmede een beschrijving van het follow-uptraject door het NICU-centrum worden overgedragen.
5.2.1 Afsluiten periode ziekenhuis en voorbereiden thuiskomst
5.2.1.1 Algemeen
Een goede en tijdige overdracht van gegevens is noodzakelijk voor alle pasgeboren kinderen die uit het ziekenhuis worden ontslagen. Dit geldt in het bijzonder voor pasgeborenen met een gezondheidsrisico die na thuiskomst uit het ziekenhuis extra zorg nodig hebben van de JGZ. Om ervoor te zorgen dat de overgang en overdracht van ziekenhuiszorg naar thuiszorg en/of JGZ succesvol zullen verlopen, dient de planning van het ontslag en de nazorg zorgvuldig en tijdig gecoördineerd te worden. De periode van ontslag uit het ziekenhuis en de thuiskomst van een te vroeg of SGA geboren kind is een multidisciplinair proces waarbij het ziekenhuis en de JGZ een gezamenlijke verantwoordelijkheid hebben voor continuïteit van zorg en overdracht. Landelijke afspraken voor criteria rondom dit moment ontbreken. Volgens de richtlijnen van de American Academy of Pediatrics (AAP) kan een kind pas naar huis als voldaan is aan de volgende criteria: het kind is fysiologisch stabiel (kan oraal gevoed worden, kan de lichaamstemperatuur op peil houden en is respiratoir stabiel), ouders/verzorgers kunnen de noodzakelijke zorg bieden, eventueel met behulp van ondersteuning, en er is een casemanager aangewezen die de verantwoordelijkheid en coördinatie van alle betrokken disciplines op zich neemt voor het nazorgtraject (AAP, 2008). Naar de mening van de werkgroep dient bij deze beslissing altijd rekening gehouden te worden met eventuele risicofactoren (bijvoorbeeld de draagkracht van de ouders) en de mogelijkheden voor professionele ondersteuning en mantelzorg in de thuissituatie. De kinderarts bepaalt het moment dat het kind naar huis kan.
Met betrekking tot de overdracht van gegevens van kinderarts aan JGZ wordt de leidraad Schriftelijke communicatie tussen kinderartsen en artsen werkzaam in de jeugdgezondheidszorg (NVK, 2007) gevolgd. De kern daarvan is dat de kinderarts alle relevante medische correspondentie over een kind in kopie stuurt naar de arts werkzaam in de jeugdgezondheidszorg. Ouders moeten hierover worden geïnformeerd. De Handreiking Samenwerking en gegevensoverdracht tussen het ziekenhuis en de jeugdgezondheidszorg, beschrijving randvoorwaarden (NCJ, 2012) geeft aanbevelingen voor zorgverleners en ouders. In dit standpunt staat ook een voorbeeldtekst beschreven om ouders in de afdelingsfolder vanuit het ziekenhuis te informeren over deze gegevensoverdracht.
5.2.1.2 Verpleegkundige en medische overdracht
Direct bij ontslag uit het ziekenhuis vindt een verpleegkundige en een medische overdracht van gegevens plaats. Ook belangrijke psychosociale gegevens worden daarbij overgedragen. De kinderarts is eindverantwoordelijk voor deze overdracht. Lokaal kan worden afgesproken wie (arts of verpleegkundige) welke elementen overdraagt aan wie en op welke manier (schriftelijk of mondeling gevolgd door schriftelijk). De overdracht van zorg is een risicomoment waarop informatie verloren kan gaan of onduidelijkheden kunnen ontstaan, die kunnen leiden tot onzekerheid bij de ouders. Een gestructureerde multidisciplinaire overdracht kan dit risico beperken. Lokaal dient daarbij afgesproken te worden welke disciplines standaard bij dit overleg aanwezig zijn en welke onderwerpen besproken worden. Indien geen overdrachtsgesprek gehouden kan worden waarbij alle partijen aanwezig zijn, is het van belang dat er goed contact is (eventueel per telefoon) met de JGZ over het moment van ontslag. Tevens is er een gecombineerd medisch en verpleegkundig ontslaggesprek met de ouders. Om deze overdracht tijdig te kunnen laten plaatsvinden, dient vóór het moment dat het kind naar huis gaat, bekend te zijn welke JGZ-locatie (consultatiebureau of CJG-locatie) het kind zal gaan bezoeken. En ook dient bij de JGZ vóór dat moment bekend te zijn dat het kind naar huis komt.
Verpleegkundige overdracht
Bij de verpleegkundige overdracht worden de meest essentiële gegevens aan de jeugdverpleegkundige overgedragen vóórdat het kind naar huis gaat. De voorlopige overdracht kan schriftelijk of mondeling (per telefoon) plaatsvinden, in het laatste geval gevolgd door een schriftelijke bevestiging via de e-mail (e-mail alleen in beveiligde omgeving). De jeugdverpleegkundige verwerkt deze gegevens in het JGZ-dossier en geeft deze gegevens door aan de jeugdarts. De definitieve overdracht kan vlak voor of vlak na ontslag plaatsvinden, bij voorkeur binnen één week na thuiskomst, zodat de gegevens bekend zijn bij het eerste huisbezoek.
Warme overdracht
De werkgroep is van mening dat een warme overdracht belangrijk is wanneer sprake is van een situatie met een speciale zorgbehoefte. De casemanager bepaalt of dit het geval is. Bij een warme overdracht vindt een gesprek plaats tussen ten minste de kinderverpleegkundige, de jeugdverpleegkundige en de ouders. Deze warme overdracht vindt bij voorkeur in het ziekenhuis plaats, voor ontslag, maar kan ook thuis plaatsvinden. Bij dit gesprek worden onder andere de volgende onderwerpen besproken: wie de casemanager is, of verlengde kraamzorg nodig is, de speciale zorgbehoefte (bijvoorbeeld sondevoeding, monitoring) en mogelijkheden voor het betrekken van andere zorgverleners (fysiotherapie, logopedie, maatschappelijk werk). Ook worden afspraken gemaakt over de invulling van het nazorgtraject, met name wanneer daar verschillende zorgverleners bij betrokken zijn. Als voor bepaalde problemen andere personen dan de casemanager aanspreekpunt zijn, wordt dat aan de ouders meegedeeld. Besproken onderwerpen en gemaakte afspraken worden schriftelijk vastgelegd. Om de warme overdracht goed te kunnen uitvoeren is een goede ontslagplanning door het ziekenhuis essentieel.
Medische overdracht
De (voorlopige) medische overdracht wordt direct bij ontslag van het kind naar de huisarts en (indien de ouders hebben aangegeven hier geen bezwaar tegen te hebben) naar de jeugdarts gestuurd. De definitieve overdracht van kinderarts aan JGZ vindt schriftelijk plaats binnen 14 dagen na thuiskomst, zodat de JGZ volledig geïnformeerd is over het klinische traject. Zie de tabel Overdrachtsmomenten verderop voor een overzicht van over te dragen gegevens bij de voorlopige en definitieve overdracht. Het verdient aanbeveling ook de verloskundige (indien betrokken) een kopie van de ontslagbrief te sturen, als de ouders daar geen bezwaar tegen hebben.
Overdracht kan op verschillende manieren plaatsvinden. De over te dragen gegevens moeten schriftelijk en op een gestructureerde manier worden vastgelegd, waarbij alle gegevens die van belang zijn voor continuïteit in het zorgproces beschreven worden. Het gebruik van formulieren of checklists kan hierbij helpen. De definitieve overdracht aan de huisarts vindt plaats via een ontslagbrief. De overdracht aan de jeugdarts kan plaatsvinden via een overdrachtboekje of -formulier (wat door de ouders overgedragen wordt aan de JGZ), via een kopie van de ontslagbrief aan de huisarts (zie ook leidraad NVK) of via een EPD waartoe kinderarts en jeugdarts beiden toegang hebben. Gezien de huidige ontwikkelingen rondom de flexibilisering van de contactmomenten wordt aanbevolen om de kinderen een status toe te kennen waarbij zij extra aandacht krijgen.
Lokaal dient geregeld te zijn dat de verschillende zorgverleners (ziekenhuis, JGZ, huisarts) op de hoogte zijn van elkaars contactgegevens, zodat altijd duidelijk is wie men waar en wanneer kan bereiken.
5.2.1.3 Overdracht tijdens de nazorgfase
Ook in de nazorgfase geldt dat overdracht tussen de verschillende zorgverleners gestructureerd plaats moet vinden, bij voorkeur met behulp van formulieren of checklists. Het is belangrijk dat de gegevens uitwisselbaar en volledig zijn. Dit wil zeggen dat gegevens zoveel mogelijk op dezelfde wijze worden verkregen en genoteerd (bij bijvoorbeeld ontwikkelingsonderzoek, groei, ziekte) en dat alle relevante informatie overgedragen wordt. Hierdoor kunnen de hulpverleners uit de verschillende organisaties gebruikmaken van elkaars gegevens en hoeft onderzoek niet te worden overgedaan.
Na elk bezoek aan de jeugdarts/jeugdverpleegkundige respectievelijk de kinderarts dienen binnen een afgesproken termijn de volgende gegevens te worden overgedragen aan de andere partij (kinderarts, respectievelijk JGZ) en een kopie daarvan aan de casemanager als dat iemand anders is:
- Groei (bij problemen m.b.t. groei: diagnostiek/therapie/adviezen).
- Ontwikkeling (bij problemen m.b.t. ontwikkeling: diagnostiek/therapie/adviezen, uitslagen van test. bijv. Bayley).
- Voedingsadvies.
- Aanpassingen medicatie.
- Bijzondere aandachtspunten m.b.t. kind en ouders, eventuele ingestelde begeleiding ouders/kind.
- Eventuele verandering casemanager.
- Datum volgende controles poli/JGZ of andere hulpverleners.
De overdracht tussen kinderarts en JGZ tijdens de nazorgfase dient aan te sluiten bij de NCJ Handreiking Samenwerking en gegevensoverdracht tussen het ziekenhuis en de jeugdgezondheidszorg, beschrijving randvoorwaarden (NCJ, 2012). De handreiking beschrijft vooral de overdracht door de kinderarts aan de JGZ, maar de beschreven randvoorwaarden gelden ook voor de overdracht door de JGZ aan de kinderarts. Uit onderzoek in Noorwegen naar het gebruik van een door de ouders beheerd pendeldossier blijkt dat informatieoverdracht hierdoor wel kan verbeteren, maar er werden geen positieve effecten gevonden ten aanzien van samenwerking en afstemming ([39]). Hoewel er geen wetenschappelijk bewijs is dat een pendeldossier een verbeter de communicatie teweeg zou kunnen brengen, zijn de werkgroep positieve ervaringen hiermee bekend uit gerelateerde vakgebieden (kinderoncologie). Naar de mening van de werkgroep is een voor alle zorgverleners toegankelijk EPD de beste manier van gegevensoverdracht. Hier is echter landelijk veel discussie over. Een pendeldossier (bijvoorbeeld het ‘groene boekje’ dat al in het ziekenhuis aan ouders gegeven wordt met een speciaal inlegvel erin) kan bij goede afspraken en zelfdiscipline een alternatief zijn.
Inhoud overdracht
Als losse bijlage bij deze richtlijn is een voorbeeld van een overdrachtsformulier opgenomen. Op basis van het protocol ‘Samenwerken en afstemmen’ moeten de volgende elementen ten minste in de (voorlopige) medische en verpleegkundige overdracht beschreven worden:
| Overdrachtsmomenten en gegevens die overgedragen moeten worden
|
||
|
Overdrachtsmoment |
Gegevens die overgedragen moeten worden* |
|
|
1. Ontslag
|
Zwangerschap |
|
|
Bevalling |
|
|
|
Opname |
|
|
|
Ontslag |
|
|
|
2. Nazorg
|
|
|
|
||
|
||
|
||
|
||
|
||
|
||
* De dikgedrukte items moeten direct bij ontslag overgedragen worden.
** Voor of direct bij ontslag stuurt de kinderarts alle direct relevante medische en verpleegkundige correspondentie over een kind naar de huisarts en in kopie naar de jeugdarts en de follow-upafdeling van de NICU. Ouders moeten hierover schriftelijk worden geïnformeerd volgens de leidraad Schriftelijke communicatie tussen kinderartsen en artsen werkzaam in de jeugdgezondheidszorg (NVK, 2007), bijvoorbeeld d.m.v. de afdelingsfolder.
*** Bijvoorbeeld traumatische ervaringen voor kind en/of ouders tijdens opname en welke begeleiding en/of adviezen daarbij zijn (of kunnen worden) gegeven. Maar ook: psychiatrische voorgeschiedenis ouders, verslavingsproblematiek, klein/geen sociaal netwerk, stress in het gezin, evt. AMK-melding, jonge leeftijd ouders, sterfte bij deel meerling, sterfte kind bij eerdere zwangerschap.
**** Bij kinderen, geboren na een zwangerschap van minder dan 32 weken geeft de kinderarts aan of de eerste vaccinaties klinisch moeten plaatsvinden. Voor passieve immunisatie RSV: zie standpunt NVK 2005.
5.2.2 Overdracht op de leeftijd van 4 jaar
Daar waar de JGZ echt integraal (van 0-19 jaar) werkt, is formeel geen sprake meer van een overdracht. Er bestaan echter nog op diverse plaatsen JGZ-organisaties die nog niet integraal werken. Het moment waarop het kind niet meer volgens vaste contactmomenten op kortere termijn (d.w.z. binnen 1 jaar) gezien wordt, verdient sowieso extra aandacht. Op dat moment kan bepaald worden hoe eventuele extra zorg in het vervolgtraject vormgegeven moet worden en kan er een goede overdracht (aan de JGZ 4-19 jaar) plaatsvinden. De JGZ 0-4 jaar is ervoor verantwoordelijk dat op het moment dat de zorg overgaat naar de jeugdarts 4-19 jaar het complete dossier wordt overgedragen. Als hierbij sprake is van een andere JGZ-organisatie en indien het kind nog onder controle of behandeling is van andere zorgverleners, zoals de kinderarts, worden deze van de overdracht op de hoogte gesteld.
Deze richtlijn kan ook als achtergrond gebruikt worden door de JGZ 4-19 jaar of in het zorgtraject op de schoolleeftijd.
Specifieke aandachtspunten bij de zorg van kinderen op de schoolleeftijd zijn mogelijke late gevolgen van vroeg- en/of SGA-geboorte die eerder nog niet evident zijn, maar wel in de schoolperiode zichtbaar kunnen worden. Een subtiele ontwikkelingsachterstand wordt vaak pas op de schoolleeftijd duidelijk. Ook aandacht voor lichamelijke gevolgen is belangrijk: een aanzienlijk deel van de te vroeg en/of SGA geboren kinderen ontwikkelt vóór de leeftijd van 19 jaar (pre)hypertensie [62]. De JGZ in de schoolleeftijd zal mogelijk een meer signalerende en verwijzende functie hebben. Een sociale kaart van deskundigen die goed onderbouwde en onderzochte interventies kunnen geven is daarbij ondersteunend.
5.3 Afstemming
Afstemming
Op welke wijze kunnen overdracht, samenwerking en afstemming tussen kinderartsen, JGZ en huisartsen en andere disciplines het best worden vormgegeven, teneinde continuïteit in zorg voor ouders en kind te waarborgen?
Naast de ‘reguliere’ zorg en follow-up door het ziekenhuis en/of de JGZ kunnen andere vormen van zorg geïndiceerd zijn, zoals (kinder)fysiotherapie, logopedie, diëtetiek, (kinder- en jeugd)psychologie en maatschappelijk werk. In het thema ‘Samenwerking’ wordt ingegaan op de signalering van en mogelijke interventies bij specifieke problematiek. Indien dergelijke interventies geïnitieerd worden door een betrokken partij is communicatie onderling nodig. Daarom moeten ook in het NICU-centrum waar de uitgebreide follow-up plaatsvindt de contactgegevens van de betrokken jeugdarts bekend zijn.
Zolang een kind nog onder behandeling of controle van verschillende zorgverleners is, is het van belang dat er heldere afspraken gemaakt worden tussen de betrokken zorgverleners, in overleg met de ouders. Goede onderlinge afstemming kan voorkomen dat er meerdere afspraken in één week gepland worden en dat er verschillende adviezen gegeven worden. De kinderarts kan zijn/haar controles afstemmen op de JGZ-contactmomenten. Dit zijn vaak vaste contacten op bepaalde leeftijden. Lokaal zijn echter diverse variaties in die momenten. De kinderarts moet zich hiervan bewust zijn. Ook kunnen de JGZ en de kinderarts in het lokale ziekenhuis rekening houden met de tijdstippen van controles bij de NICU. De casemanager kan hierin een belangrijke rol spelen. Hij/zij bewaakt het proces, de terugkoppeling en de afstemming.
Casemanager, ouders, huisarts, kinderarts (lokaal en NICU-follow-up) en JGZ dienen te beschikken over een sociale kaart c.q. de contactgegevens van de betrokken contactpersonen uit de eerste (huisarts, jeugdarts, jeugdverpleegkundige), tweede (kinderarts) en derde lijn (neonatoloog) en van andere betrokken zorgverleners. Belangrijk is hierbij dat informatie niet alleen goed wordt overgedragen, maar dat ook informatie actief wordt opgevraagd bij of gedeeld wordt met andere zorgverleners indien nodig. Wanneer bijvoorbeeld de JGZ signaleert dat er sprake is van depressieve klachten bij de moeder, zou (in overleg met de moeder) de huisarts ingeschakeld kunnen worden. Ook kunnen zorgverleners makkelijker direct contact met elkaar opnemen (of zo nodig met de casemanager) indien er onduidelijkheden bestaan over afspraken.
Voorwaarde voor samenwerking
Voorwaarde voor een goede samenwerking en afstemming in de nazorgfase is dat er zowel regionaal als lokaal afspraken gemaakt worden die vastgelegd worden in een protocol. In een aantal regio’s in Nederland heeft een dergelijk samenwerkingsprotocol al vorm gekregen (zie appendix bij dit hoofdstuk). Het protocol Samenwerken en afstemmen benoemt een aantal aspecten die bij regionale samenwerking van belang zijn, zoals een regionale multidisciplinaire werkgroep, bij- en nascholing, inbedding in lokale procedures. Op regionaal niveau kan de samenwerking verbeterd worden door gezamenlijke bij-/ nascholingen of door onderlinge stages. Wanneer de verschillende zorgverleners elkaar persoonlijk kennen en bekend zijn met elkaars werkterrein stimuleert dat de onderlinge contacten en samenwerking. Wanneer per zorginstelling een aandachtsfunctionaris op het gebied van te vroeg of SGA geboren kinderen of een vaste contactpersoon aangewezen is, kan deze evalueren, tijdig knelpunten opmerken, contact onderhouden met de collega’s uit de aanpalende zorginstellingen en initiatieven nemen tot gezamenlijke scholing.
5.4 Overige afwegingen
Nazorgmodellen
In diverse regio’s zijn nazorgprotocollen ontwikkeld waarin duidelijke afspraken zijn gemaakt over de taakverdeling tussen JGZ en kinderarts. Belangrijk is dat eventuele problemen tijdig worden gesignaleerd en de juiste behandeling of begeleiding kan worden geboden. De (kosten)- effectiviteit van deze modellen is niet wetenschappelijk geëvalueerd. Uit het onderzoek van Van der Pal en Buitendijk ([104]) blijkt dat ouders zeer tevreden zijn over dit soort nazorgmodellen. Hieronder worden enkele voorbeelden besproken.
Het Dordtse model (Regio Zuid-Holland Zuid) omvat een geprotocolleerde verdeling in multidisciplinair nazorgbureau, extra-aandachtbureaus bij thuiszorg en extra zorg op reguliere contactmomenten bij de JGZ. Cliënten- en medewerkertevredenheid zijn geëvalueerd en positief bevonden.
In de provincie Friesland werkt de JGZ nauw samen met het Medisch Centrum Leeuwarden (MCL), waar het ToP-programma (ToP = Transmurale Ontwikkelingsondersteuning voor Prematuur geboren kinderen en hun ouders) uitgevoerd wordt. ToP is een preventief interventieprogramma dat speciaal ontwikkeld is om ouders van vroeg geboren kinderen na ontslag uit het ziekenhuis te ondersteunen (https://www.top-eop.nl/top-programma). Het ToP-programma is evidence-based. Het wordt sinds 2010 in de regio Amsterdam geïmplementeerd en in een toenemend aantal andere regio’s in Nederland toegepast, wat navolging van dit Friese model mogelijk maakt.
Het Groene Hart Ziekenhuis in Gouda werkt samen met de JGZ in de GO-poli (Groei enOntwikkelingspoli). Op deze poli werken de afdeling kindergeneeskunde van het GHZ ende JGZ samen. Ouders hoeven daardoor niet naar een kinderarts én naar de JGZ, maar alleen naar de GO-poli. In de eerste week na thuiskomst vindt een huisbezoek plaats door de jeugdverpleegkundige van de JGZ. Daarna vinden controles plaats op de GOpoli in het ziekenhuis. Kinderen worden gezien door de kinderverpleegkundige en afwisselend een kinderarts en een jeugdarts, en volgens schema door een logopedist en een kinderfysiotherapeut. Indien nodig kan er een afspraak gemaakt worden bij maatschappelijk
werk, een psycholoog of een revalidatiearts. De kinderen blijven in principe onder controle totdat ze 4,5 jaar zijn.
Ziekenhuis Gelderse Vallei heeft een couveusenazorgbureau, waarin de volgende disciplines samenwerken: kinderarts, jeugdarts, jeugdverpleegkundige (neonatologie), kinderfysiotherapeut, logopediste, lactatiekundige. Een kind komt in aanmerking voor het couveusenazorgbureau als het onder behandeling is van een kinderarts in het ziekenhuis (voorafgaand kan het kind in behandeling zijn geweest in een universitair medisch centrum), als het kind geboren
is bij een zwangerschapsduur van minder dan 33 weken, het kind een geboortegewicht heeft lager dan 1500 gram of als het kind een bijzondere problematiek heeft.
In het nazorgprotocol van het St. Antonius Ziekenhuis Nieuwegein wordt onderscheid gemaakt tussen prematuren < 32+0 weken en/of een geboortegewicht < 1500 gram en prematuren 32+0 tot 37+0 weken en/of een geboortegewicht > 1500 gram. De eerste groep wordt tot 24 maanden begeleid door de kinderarts en niet door de JGZ. De tweede groep wordt na thuiskomst in principe begeleid door de JGZ. In het protocol is beschreven welke aspecten extra aandacht krijgen (naast de basiszorg) en welke extra zorg ingezet kan worden.
6 Totstandkoming
Participerende verenigingen/organisaties
Nederlandse Vereniging voor Kindergeneeskunde (NVK)
Artsen Jeugdgezondheidszorg Nederland (AJN)
Verpleegkundigen & Verzorgenden Nederland (V&VN)
Vereniging van Ouders van Couveusekinderen (VOC)
Nederlandse Vereniging van Doktersassistenten (NVDA)
Koninklijke Nederlandse Organisatie van Verloskundigen (KNOV)
Nederlandse Vereniging voor Obstetrie en Gynaecologie (NVOG)
Nederlandse vereniging van pedagogen en onderwijskundigen (NVO)
Nederlands Instituut van Psychologen (NIP)
Koninklijk Nederlands Genootschap voor Fysiotherapie (KNGF)
Nederlandse Vereniging van Revalidatieartsen (VRA)
Nederlandse Vereniging van Maatschappelijk Werkers (NVMW)
Nederlandse Vereniging voor Logopedie en Foniatrie (NVLF)
Werkgroep
Mw. S.P. Verloove-Vanhorick (voorzitter)
Mw. N. Heerdink, arts maatschappij en gezondheid (AJN)
Mw. H. Duys, nurse-practitioner jeugdgezondheidszorg (V&VN)
Mw. S. Veen, kinderarts-neonatoloog (NVK)
Mw. N.K.S. de Vries, kinderarts-neonatoloog (NVK)
Mw. A.G. van Wassenaer-Leemhuis, kinderarts (NVK)
Dhr. M. Hofkamp, kinderarts (NVK)
Dhr. G. van Steenbrugge, directeur VOC
Mw. D. Mooij-Kiebert (V&VN)
Mw. Y. van Straten, doktersassistente jeugdgezondheidszorg (NVDA)
Mw. M. Beentjes, verloskundige (KNOV)
Mw. C. de Groot, gynaecoloog (NVOG)
Dhr. D. Oepkes, gynaecoloog (NVOG)
Mw. E. Sigmond, orthopedagoog (NVO)
Mw. B. Houtzager, ontwikkelingspsycholoog (NIP)
Mw. A. Janssen, kinderfysiotherapeut, fysiotherapiewetenschapper (KNGF)
Dhr. W.J. IJspeert, kinderrevalidatiearts (VRA)
Mw. S. Haafkes, maatschappelijk werkster (NVMW)
Mw. S. de Groot, (pre)logopedist (NVLF)
Kerngroep
Mw. S.P. Verloove-Vanhorick (voorzitter)
Mw. N. Heerdink, arts maatschappij en gezondheid (AJN)
Mw. H. Duys, nurse-practitioner jeugdgezondheidszorg (V&VN)
Mw. S. Veen, kinderarts-neonatoloog (NVK)
Mw. N.K.S. de Vries, kinderarts-neonatoloog (NVK)
Mw. A.G. van Wassenaer-Leemhuis, kinderarts (NVK)
Dhr. M Hofkamp, kinderarts (NVK)
Dhr. G. van Steenbrugge, directeur VOC
Mw. D. Mooij-Kiebert (V&VN)
6.1 Werkwijze
Samenstelling van de kerngroep en de werkgroep
Bij de ontwikkeling van de richtlijn is gewerkt met een kerngroep en een werkgroep.
De kerngroep is een kleine groep, die het uitvoerende werk doet. Hierin zijn de Jeugdgezondheidszorg en de Kindergeneeskunde vertegenwoordigd, met daarbij tevens de belangrijkste aanpalende disciplines.
De werkgroep is een brede groep, waarin alle betrokken organisaties vertegenwoordigd zijn. Deze is ingesteld om de producten van de kerngroep te becommentariëren. De brede werkgroep is op een aantal momenten gedurende het hele proces van richtlijnontwikkeling betrokken geweest: bij het vaststellen van de uitgangsvragen en voor commentaar van de conceptrichtlijn in verschillende stadia. Betrokkenheid van de werkgroep is van belang voor creëren van draagvlak.
De samenstelling van de kerngroep en de werkgroep staan vermeld op de eerste pagina’s van de richtlijn.
TNO en de Orde van Medisch Specialisten (OMS) traden op als adviseurs en hebben de organisatie en de wetenschappelijke ondersteuning van deze richtlijn verzorgd.
Knelpuntanalyse en: focusgroepen
De ontwikkeling van de richtlijn startte met een knelpuntenanalyse door middel van diverse focusgroep gesprekken met zowel de Vereniging van Ouders van Couveusekinderen (VOC) als met zorgverleners. De resultaten uit focusgroep gesprekken met ouders van te vroeg geboren kinderen over de knelpunten bij de (na)zorg van hun kind zijn
daarbij gebruikt (Van der Pal & Buitendijk 2009). Daarnaast zijn in november 2009 twee aanvullende focusgroep gesprekken met vertegenwoordigers uit diverse disciplines gehouden. Het eerste gesprek vond plaats met afgevaardigden namens de KNGF, AJN, NIP, V&VN, NVO, NVMW en NVLF (logopedisten). Het tweede focusgroep gesprek vond plaats met afgevaardigden van de NVK (kinderartsen), KNOV (verloskundigen) en NVLF
(logopedisten). De knelpunten zijn samengevat en de uitgangsvragen van de richtlijn zijn hieraan aangepast.
Consensusvorming: Synmind
Op twee momenten in het ontwikkelingstraject is gebruikgemaakt van Synmind, een webbased methode voor discussie en consensusvorming (modified Delphi-methode), met als doel het proces van consensusvorming tussen de werkgroepleden transparant en gestructureerd te laten verlopen. Met behulp van Synmind werden werkgroepleden binnen een periode van enkele weken geconsulteerd over de door de kerngroep voorgestelde uitgangsvragen (eerste ronde) en conceptaanbevelingen (tweede ronde). Via Synmind konden werkgroepleden hun mening geven en op elkaar reageren. Deze werkwijze maakt de manier waarop de aanbevelingen tot stand komen meer transparant en gestructureerd: reacties van experts staan op schrift en worden bewaard. Doordat deelnemers op een kwantitatieve schaal aangaven in hoeverre zij het eens waren met een aanbeveling en dit grafisch werd weergegeven (spinnenwebgrafieken), was in één oogopslag te zien in welke mate er consensus bestond over een uitgangsvraag of aanbeveling. Op deze manier konden snel die uitgangsvragen of aanbevelingen worden geïdentificeerd waarvoor breed draagvlak bestond en die welke aanpassing behoefden. Omdat deelnemers hun score motiveerden met argumenten, was ook direct zichtbaar waarom deelnemers het al dan niet eens waren met een aanbeveling. Op basis van de resultaten van deze consultatie werden de uitgangsvragen en aanbevelingen bijgesteld. De samenvatting van de Synmind-discussie is op te vragen bij de afdeling Ondersteuning Professionele Kwaliteit van de Orde van Medisch Specialisten.
Samenvatting, overzichtskaart en foldertekst ouders
Er is een handzame samenvatting van de richtlijn ontwikkeld die geraadpleegd kan worden binnen de dagelijkse JGZ-praktijk. De richtlijn kan dan als naslagwerk dienen waarbinnen achtergrond en nadere informatie opgezocht kunnen worden. Ook is een overzichtskaart ontwikkeld, die op een A4 een kort overzicht geeft van de belangrijkste punten binnen de richtlijn. Daarnaast is een foldertekst voor ouders ontwikkeld, die aansluit op de aanbevelingen binnen deze richtlijn.
Proefimplementatie
Er heeft een regionale proefimplementatie van de conceptrichtlijn plaatsgevonden in Amsterdam, waar zes JGZ-teams van de GGD Amsterdam deelnamen uit de omgeving van de twee deelnemende ziekenhuizen (het Onze Lieve Vrouwe Gasthuis en het Sint Lucas Andreas Ziekenhuis). De proefimplementatie liep van februari tot mei 2012. Over de ervaringen van de JGZ en ziekenhuizen met het werken met de richtlijn is een TNOrapport geschreven. Vervolgens is de richtlijn aangepast.
Commentaarronde
De richtlijn is ter becommentariëring voorgelegd aan de deelnemende beroepsgroepen en de patiëntenorganisatie (VOC). De commentaren zijn door de werkgroep verwerkt.
Autorisatie
Het concept van de richtlijn is voor commentaar voorgelegd aan de betrokken verenigingen en organisaties en aan de RAC (Richtlijnadviescommissie, waarin tevens vertegenwoordigers van ActiZ, GGD Nederland, AJN, NVDA en V&VN zitten).
Hulpmiddelen voor implementatie
Op basis van de (concept)richtlijn werden kernelementen en meetbare proces-indicatoren opgesteld voor gebruik in het vervolgtraject van proefimplementatie, effectonderzoek en evaluatie, en voor het registreren in het elektronische dossier.
Indicatoren
Een landelijke indicatorenwerkgroep heeft vier indicatoren voor deze richtlijn opgesteld en beschreven in een TNO-rapport.
Herziening
De richtlijn heeft een geldigheidsduur van vijf jaar na implementatie, tenzij nieuwe ontwikkelingen of wetenschappelijk onderzoek noodzaak geven de richtlijn eerder te wijzigen en te actualiseren.
7 Verantwoording
7.1 Literatuur searches
Methode
Bij het uitwerken van de inhoud van de richtlijn en het beantwoorden van de uitgangsvragen is waar mogelijk gebruikgemaakt van bewijs verkregen uit wetenschappelijk onderzoek. Waar (nog) geen wetenschappelijk bewijs gevonden werd, is uitgegaan van best practice en van de mening van de deskundigen uit de kern- en werkgroep.
Literatuuronderzoek
Aan de hand van specifieke zoektermen werd met hulp van de informatiespecialisten van TNO Child Health en de Orde van Medisch Specialisten gezocht naar gepubliceerde wetenschappelijke studies in de elektronische database Medline en voor één uitgangsvraag ook in PsycINFO. De literatuursearch richtte zich op de periode 2000 tot 2010. Indien nodig werd aanvullend gezocht naar studies. In eerste instantie werd gezocht naar (systematische reviews of meta-analyses van) gerandomiseerde gecontroleerde onderzoeken (RCT’s). Bij afwezigheid van RCT’s werd verder gezocht naar prospectieve vergelijkende gecontroleerde onderzoeken en prospectieve niet-vergelijkende onderzoeken.
De taal werd gelimiteerd tot Nederlands en Engels, tenzij anders vermeld (voor de zoekstrategieën zie de losse bijlage De gevonden literatuur is aan een uitgangsvraag toegekend door op de trefwoorden van de artikelen te zoeken. Hieruit volgde per uitgangsvraag een lijst met abstracts. Per uitgangsvraag zijn de abstracts door twee kerngroepleden beoordeeld op relevantie voor het beantwoorden van de uitgangsvraag. Dit resulteerde in een overzichtstabel per uitgangsvraag, die vervolgens is besproken met de kerngroepleden. De geselecteerde artikelen zijn beoordeeld op hun methodologische kwaliteit. Artikelen van matige of slechte kwaliteit werden uitgesloten. Na deze selectie bleven de artikelen over die als onderbouwing bij de verschillende conclusies in de richtlijn staan vermeld. Nadat het literatuuronderzoek heeft plaatsgevonden zijn nog artikelen gepubliceerd die relevant waren voor deze richtlijn (vanaf 2010) of toegevoegd op advies van de werkgroep. Deze zijn beoordeeld op relevantie en volgens onderstaande EBRO-methode en vervolgens alsnog toegevoegd aan deze richtlijn. Beoordeling van literatuur werd gedaan aan de hand van de EBRO-methode. Individuele studies werden beoordeeld op onderzoeksopzet/design. Naar aanleiding van deze beoordeling werd het bewijsniveau van studies bepaald volgens de classificatie in tabel 1 en 2. in de volgende sectie.
Onderstaande vormde een bijlage van de richtlijn
Hoofdstuk 2 Samenwerking en afstemming in de zorgketen
|
Database
|
Zoektermen 1 Premature Birth/ (2657) |
Aantal hits |
| a. Wie heeft de zorgcoördinatie in welke fase van het zorgproces voor een pre- en/of dysmatuur geboren kind? | ||
|
Medline (OVID) 1990-mei 2010
E N D F
|
18 Health Services Accessibility/ (36975) 19 exp Child Health Services/ (16520) 20 Home Care Services/ (24195) 21 18 or 19 or 20 (75773) 22 (organization administration or utilization).fs. (403202) 23 21 and 22 (27738) 24 17 and 21 (578) 25 patient discharge/ or patient transfer/ (18720) 26 (protocol* or guideline* or coordinat* or “continuity of care” or “home care program” or responsibilty or risk or “distribution of care” or “post discharge care” or “agreement care moment*” or organisa?ion or policy).ti,ab. (1282809) 27 25 or 26 (1297431) 28 24 and 27 (239) 30 23 or 28 (27889) 31 17 and 30 (324) 33 limit 31 to (yr=”1995 -Current” and (dutch or english or french or german)) (205) 34 limit 31 to (clinical trial, all or clinical trial or comparative study or consensus development conference or consensus development conference, nih or controlled clinical trial or government publications or guideline or meta analysis or multicenter study or practice guideline or randomized controlled trial or research support, nih, extramural or research support, nih, intramural or research support, non us gov’t or research support, us gov’t, non phs or research support, us gov’t, phs or “review”) (195) 35 exp *Home Care Services/ or exp *Pediatrics/ or exp *Primary Health Care/or exp Patient Care Planning/ (84576) 37 exp *Decision Making/ (37642) 38 exp *Parents/ (30793) 39 exp *Professional Role/ (25625) 40 *Neonatal Nursing/ (1754) 41 *Intensive Care, Neonatal/ (1910) 42 35 or 37 or 38 or 39 or 40 or 41 (95193) 43 42 and 34 (60) 51 limit 50 to (yr=”1990 -Current” and (dutch or english or french or german)) (49) |
|
| b. Wat zijn de belangrijkste overdrachtsmomenten en op welke wijze kunnen deze het beste worden vormgegeven? | ||
|
Medline (OVID) E N D F
|
54 patient discharge/ or patient transfer/ (18720) 63 17 and 54 (450) 64 limit 63 to (clinical trial, all or clinical trial or comparative study or consensus development conference or consensus development conference, nih or controlled clinical trial or government publications or guideline or meta analysis or multicenter study or practice guideline or randomized controlled trial or research support, nih, extramural or research support, nih, intramural or research support, non us gov’t or research support, us gov’t, non phs or research support, us gov’t, phs or “review”) (250) 65 limit 64 to (yr=”1990 -Current” and (dutch or english or french or german)) (219) 66 *patient discharge/ or *patient transfer/ (8984) 73 66 and 72 (91) |
|
| c. Op welke wijze kan afstemming, samenwerking en overdracht tussen kinderartsen, JGZ en huisartsen en andere disciplines het best worden vormgegeven, ten einde continuïteit in zorg voor ouders en kind te waarborgen? | ||
|
Medline (OVID) 1990-mei 2010
E N D F |
Continuïteit van zorg | |
| 10 exp Child Health Services/ (16558) 30 *Medical Records/st [Standards] (2434) 32 4 and 31 (380) 35 (protocol* or guideline* or coordinat* or “continuity of care” or “home care program” or responsibilty or risk or “distribution of care” or “post discharge care” or “agreement care moment*” or organisa?ion or policy).ti,ab. (1292389) 36 32 and 35 (368) 37 exp patient care management/ or comprehensive health care/ (410760) 56 “Continuity of Patient Care”/ (11113) 57 37 or 56 (410760) 58 36 and 57 (38) 59 4 and 10 and 57 (33) 60 58 or 59 (66) |
||
| Overdracht naar eerste lijn | ||
|
Medline (OVID) 1990-mei 2010
E N D F |
1 exp Primary Health Care/ (59952) 2 Family Practice/ (57616) 3 “primary health care”.ti,ab. (11384) 4 “family medicine”.ti,ab. (5200) 5 (“general practice*” or “general practitioner*”).ti,ab. (51055) 6 “primary health”.ti,ab. (12646) 7 or/1-6 (145111) 73 *patient discharge/ or *patient transfer/ (9069) 74 patient handover.mp. (17) 75 (handover* or discharge* or transfer*).ab,ti. (469294) 76 Patient Transfer/mt [Methods] (196) 77 Patient Discharge/mt [Methods] (17) 78 73 or 75 or 76 or 77 (471800) 80 73 and 79 (91) (Resultaten eerdere search) 82 exp Home Care Services/ (35310) 83 “home care”.ti,ab. (11834) 84 “play group*”.ti,ab. (74) 85 “special education”.ti,ab. (1960) 86 *Education, Special/ (4670) 87 or/82-86 (45544) 88 7 or 87 (188296) 89 4 and 88 (522) 90 78 and 89 (85) 91 limit 90 to (clinical trial, all or clinical trial or comparative study or consensus development conference or consensus development conference, nih or controlled clinical trial or government publications or guideline or meta analysis or multicenter study or practice guideline or randomized controlled trial or research support, nih, extramural or research support, nih, intramural or research support, non us gov’t or research support, us gov’t, non phs or research support, us gov’t, phs or “review”) (54) 92 91 not (resultaten search continuïteit van zorg) > 28 refs. |
|
| Schuldgevoelens van ouders | ||
|
Medline (OVID) 1990-mei 2010
E N D F |
73 *patient discharge/ or *patient transfer/ (9069) 74 patient handover.mp. (17) 75 (handover* or discharge* or transfer*).ab,ti. (469294) 76 Patient Transfer/mt [Methods] (196) 77 Patient Discharge/mt [Methods] (17) 78 73 or 75 or 76 or 77 (471800) 126 exp Parent-Child Relations/ (38454) 127 exp Parents/ or parent*.ti. (86414) 128 exp Guilt/ (4234) 129 guilt.ti,ab. (3650) 130 exp Emotions/ (129590) 131 feeling*.ti,ab. (27646) 132 126 or 127 (111198) 133 128 or 129 or 130 or 131 (152913) 134 132 and 133 (10430) 135 11 and 134 (214) 137 78 and 135 (41) 142 140 not (eerdere searches continuïteit van zorg en eerste lijn) > 38 refs. |
|
| Continuïteit van zorg, eerste lijn en schuldgevoelens ouders | ||
|
PsychInfo (OVID) 1990-mei 2010
E N D F |
1 exp Primary Health Care/ (8184) 2 exp Family Physicians/ or exp Family Medicine/ (1898) 3 “primary health care”.ti,ab. (1898) 4 “family medicine”.ti,ab. (992) 5 (“general practice*” or “general practitioner*”).ti,ab. (6993) 6 “primary health”.ti,ab. (2072) 7 or/1-6 (16694) 12 pediatrics/ or neonatology/ (8513) 13 exp School Nurses/ (486) 14 exp School Based Intervention/ (4109) 15 12 or 13 or 14 (13042) 17 developmental disabilities/ or exp autism/ or exp communication disorders/ or exp congenital disorders/ or exp delayed development/ or exp learning disorders/ or exp mental retardation/ or exp nervous system disorders/ or exp pervasive developmental disorders/ (238492) 18 exp Infant Development/ or newborn*.ti,ab. or neonatal.ti,ab. (21651) 19 17 and 18 (2308) 22 health care services/ or health care utilization/ (25178) 23 exp child care/ (5520) 24 home care/ (3270) 25 22 or 23 or 24 (33344) 27 patient discharge/ or patient transfer/ or hospital discharge/ or client transfer/ (1162) 28 (protocol* or guideline* or coordinat* or “continuity of care” or “home care program” or responsibilty or risk or “distribution of care” or “post discharge care” or “agreement care moment*” or organisa?ion or policy).ti,ab. (246438) 29 27 or 28 (247332) 32 exp *Home Care Services/ or exp *Pediatrics/ or exp *Primary Health Care/ (12419) 33 exp *Decision Making/ (37740) 34 exp *Parents/ (33404) 35 exp Patient Care Planning/ (3004) 36 35 and 32 (64) 38 patient discharge/ or patient transfer/ (96) 39 (continuity or continuous or “post discharge care” or “agreement care moment” or transfer* or transition* or “case management”).ti,ab. (100183) 40 (continuity or “post discharge care” or “agreement care moment” or transfer* or transition* or “case management” or “follow up”).ti,ab. (131412) 41 *patient discharge/ or *patient transfer/ (82) 42 (handover* or discharge* or transfer*).ab,ti. (54788) 43 exp Home Care Services/ (0) 44 “home care”.ti,ab. (2691) 45 “play group*”.ti,ab. (325) 46 “special education”.ti,ab. (10799) 47 *Education, Special/ (0) 48 or/43-47 (13802) 70 exp Parent-Child Relations/ (46657) 71 exp Parents/ or parent*.ti. (79828) 72 exp Guilt/ (2971) 73 guilt.ti,ab. (9421) 74 exp Emotions/ (174157) 75 feeling*.ti,ab. (51098) 76 70 or 71 (98565) 77 72 or 73 or 74 or 75 (216603) 78 76 and 77 (12428) 79 7 or 15 or 25 or 48 (72419) 80 78 or 79 (84370) 81 4 or 19 (6335) 82 80 and 81 (449) 83 29 or 40 or 42 (370610) 84 82 and 83 (197) 85 Systematische review (zoekfilter) > 4 refs. 87 limit 86 to (“0400 empirical study” or “0430 followup study” or “0450 longitudinal study” or “0451 prospective study” or “0700 interview” or “0750 focus group” or “0830 systematic review” or 1200 meta analysis or 1600 qualitative study or 1800 quantitative study or “2000 treatment outcome/randomized clinical trial” or 2200 twin study) (142) exp Treatment Guidelines/ or exp Professional Standards/ (9313) 91 84 and 90 (2) 92 limit 91 to (dutch or english or french or german) (2) 88 42 and 87 (44) (42= (handover* or discharge* or transfer*).ab,ti) 93 limit 88 to (dutch or english or french or german) (42) – 48 |
|
Hoofdstuk 3 Vroegherkenning & signalering, interventies & doorverwijzing
|
Database
|
Zoektermen 1″Premature Birth”[Mesh] OR (“Infant, Very Low Birth Weight”[Mesh] OR Infant, Low Birth Weight”[Mesh] OR “Infant, Extremely Low Birth Weight”[Mesh] OR “Infant, Premature”[Mesh] OR “Infant, Small for Gestational Age”[Mesh] (Mesh-termen zijn gelijk aan die in de searches in de Medline-OVID database) |
Aantal hits |
| a. Cognitie en ontwikkeling | ||
|
PubMed 2000-mei 2010
|
2 (((((“cognition”[MeSH Terms]) OR cognition disorders[MeSH Terms]) OR “learning disorders”[MeSH Terms]) OR “intelligence”[MeSH Terms]) OR “educational status”[MeSH Terms]) OR “educational measurement”[MeSH Terms] 3 #1 and #2 4 “Cohort Studies”[Mesh] Limits: Preschool Child: 2-5 years, Child: 6-12 years, Adolescent: 13-18 years, Young Adult: 19-24 years, Publication Date from 2000/01/01 to 2010 (273) “Randomized Controlled Trial “[Publication Type] (23) |
23 |
| b. Taal en spraak | ||
|
PubMed 2000-mei 2010
|
2 Speech”[Majr]OR OR “Speech Disorders”[Majr]) OR “Language Disorders”[Majr]) OR “Language Development Disorders”[Majr]) OR “Communication Disorders”[Majr] OR (“speech-language disorder*” OR “speech-language problem*” OR “language skill*” OR “language disorder*” OR “language impairment*” OR “language disorder* OR “communication disorder*” or “speech disorder*” OR “speech problem*”) Field: Title/Abstract 3 #1 and #2 Search “Cohort Studies”[Mesh] OR “Randomized Controlled Trial “[Publication Type] Search Limits: Preschool Child: 2-5 years, Child: 6-12 years, Adolescent: 13-18 years, Young Adult: 19-24 years, Publication Date from 2000/01/01 to 2010 |
108 |
| c. Groei en ontwikkeling | ||
|
PubMed 2000-mei 2010
|
2 “Growth and Development”[Mesh] OR “Growth”[Mesh] 3 #1 and #2 “Randomized Controlled Trial “[Publication Type] Limits: Preschool Child: 2-5 years, Child: 6-12 years, Adolescent: 13-18 years, Young Adult: 19-24 years, Publication Date from 2000/01/01 to 2010 |
34 |
| d. Gedrag | ||
|
PubMed 2000-mei 2010 |
2 ((“Child Behavior”[Mesh] OR “Child Behavior Disorders”[Mesh])) OR “Mental Disorders Diagnosed in Childhood”[Mesh] 3 #1 and #2 “Randomized Controlled Trial “[Publication Type] Limits: Preschool Child: 2-5 years, Child: 6-12 years, Adolescent: 13-18 years, Young Adult: 19-24 years, Publication Date from 2000/01/01 to 2010 |
22 |
| e. Ouders | ||
|
PubMed 2000-mei 2010 |
2 (family or parent*) OR “Family Health”[Mesh] OR “Family Relations/psychology”[Mesh] OR “Family”[Mesh] OR “Parents/education”[Mesh] OR “Parents/psychology”[Mesh]) OR “Parent-Child Relations”[Mesh] OR “Parenting”[Mesh] 3 #1 and #2 Randomized Controlled Trial “[Publication Type] Limits: Preschool Child: 2-5 years, Child: 6-12 years, Adolescent: 13-18 years, Young Adult: 19-24 years, Publication Date from 2000/01/01 to 2010 |
25 |
7.2 Bewijsniveau
Tabel 1. EBRO-indeling van de kwaliteit van individuele studies
|
Bewijsniveau |
Interventie-onderzoek |
Onderzoek naar diagnostische accuratesse |
Onderzoek naar schade of bijwerkingen, etiologie, prognose |
|
A1 |
Systematische review/meta-analyse van min. 2 onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau. |
||
|
A2 |
Gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang |
Onderzoek t.o.v. een referentietest (‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van resultaten, met een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad. |
Prospectief cohortonderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is op ‘confounding’ en selectieve follow-up voldoende is uitgesloten. |
|
B |
Vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (ook patiënt-controle onderzoek, cohort-onderzoek) |
Onderzoek t.o.v. een referentietest, maar niet met alle kenmerken die onder A2 zijn genoemd. |
Prospectief cohortonderzoek, maar niet met alle kenmerken als genoemd onder A2, of retrospectief cohortonderzoek of patiëntcontroleonderzoek. |
|
C |
Niet-vergelijkend onderzoek. |
||
Tabel 2. Niveau van bewijs van de conclusie
|
Conclusie gebaseerd op |
|
|
1 |
Eén onderzoek van niveau A1 of ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A2. |
|
2 |
Eén onderzoek van niveau A2 of ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B. |
|
3 |
Eén onderzoek van niveau B of C. |
|
4 |
Mening van deskundigen. |
7.3 Overwegingen
Overwegingen
Thema: samenwerking en afstemming in de zorgketen
Nazorgmodellen
In diverse regio’s zijn nazorgprotocollen ontwikkeld waarin duidelijke afspraken zijn gemaakt over de taakverdeling tussen JGZ en kinderarts. Belangrijk is dat eventuele problemen tijdig worden gesignaleerd en de juiste behandeling of begeleiding kan worden geboden. De (kosten)- effectiviteit van deze modellen is niet wetenschappelijk geëvalueerd. Uit het onderzoek van Van der Pal en Buitendijk (2009) blijkt dat ouders zeer tevreden zijn over dit soort nazorgmodellen. Hieronder worden enkele voorbeelden besproken.
Het Dordtse model (Regio Zuid-Holland Zuid) omvat een geprotocolleerde verdeling in multidisciplinair nazorgbureau, extra-aandachtbureaus bij thuiszorg en extra zorg op reguliere contactmomenten bij de JGZ. Cliënten- en medewerkertevredenheid zijn geëvalueerd en positief bevonden.
In de provincie Friesland werkt de JGZ nauw samen met het Medisch Centrum Leeuwarden (MCL), waar het ToP-programma (ToP = Transmurale Ontwikkelingsondersteuning voor Prematuur geboren kinderen en hun ouders) uitgevoerd wordt. ToP is een preventief interventieprogramma dat speciaal ontwikkeld is om ouders van vroeg geboren kinderen na ontslag uit het ziekenhuis te ondersteunen (www.amc.nl/eop). Het ToP-programma is evidence-based. Het wordt sinds 2010 in de regio Amsterdam geïmplementeerd en in een toenemend aantal andere regio’s in Nederland toegepast, wat navolging van dit Friese model mogelijk maakt.
Het Groene Hart Ziekenhuis in Gouda werkt samen met de JGZ in de GO-poli (Groei en Ontwikkelingspoli). Op deze poli werken de afdeling kindergeneeskunde van het GHZ en de JGZ samen. Ouders hoeven daardoor niet naar een kinderarts én naar de JGZ, maar alleen naar de GO-poli. In de eerste week na thuiskomst vindt een huisbezoek plaats door de jeugdverpleegkundige van de JGZ. Daarna vinden controles plaats op de GOpoli in het ziekenhuis. Kinderen worden gezien door de kinderverpleegkundige en afwisselend een kinderarts en een jeugdarts, en volgens schema door een logopedist en een kinderfysiotherapeut. Indien nodig kan er een afspraak gemaakt worden bij maatschappelijk werk, een psycholoog of een revalidatiearts. De kinderen blijven in principe onder controle totdat ze 4,5 jaar zijn.
Ziekenhuis Gelderse Vallei heeft een couveusenazorgbureau, waarin de volgende disciplines samenwerken: kinderarts, jeugdarts, jeugdverpleegkundige (neonatologie), kinderfysiotherapeut, logopediste, lactatiekundige. Een kind komt in aanmerking voor het couveusenazorgbureau als het onder behandeling is van een kinderarts in het ziekenhuis (voorafgaand kan het kind in behandeling zijn geweest in een universitair medisch centrum), als het kind geboren is bij een zwangerschapsduur van minder dan 33 weken, het kind een geboortegewicht heeft lager dan 1500 gram of als het kind een bijzondere problematiek heeft.
In het nazorgprotocol van het St. Antonius Ziekenhuis Nieuwegein wordt onderscheid gemaakt tussen prematuren < 32+0 weken en/of een geboortegewicht < 1500 gram en prematuren 32+0 tot 37+0 weken en/of een geboortegewicht > 1500 gram. De eerste groep wordt tot 24 maanden begeleid door de kinderarts en niet door de JGZ. De tweede groep wordt na thuiskomst in principe begeleid door de JGZ. In het protocol is beschreven welke aspecten extra aandacht krijgen (naast de basiszorg) en welke extra zorg ingezet kan worden.
Formuleren van aanbevelingen
Op basis van de conclusies uit de literatuur en de belangrijkste overwegingen zijn aanbevelingen geformuleerd.
Thema: Basiskennis JGZ (gevolgen kinderen en ouders), vroegsignalering en doorverwijzing/interventies
Voor andere leeftijden dan de leeftijd van 48 maanden is de ASQ in Nederland (nog) niet gevalideerd. Voor kinderen op een leeftijd van 48 maanden kunnen ouders de ASQ-48 invullen als aanvulling op het Van Wiechenonderzoek. De ouders worden zo direct betrokken bij het observeren van hun kind. De ASQ geeft een goed beeld van de ontwikkeling zoals die door de ouders waargenomen wordt en geeft een leidraad om met ouders in gesprek te gaan. De ASQ dient verder gevalideerd te worden voordat een aanbeveling gegeven kan worden over het gebruik hiervan (zie thema 3, aanbeveligen voor de toekomst).
De werkgroep concludeert dat het van belang is dat er nader onderzoek gedaan wordt naar het gebruik en de validering van zowel het Van Wiechenonderzoek (en de bijbehorende D-score) als het gebruik en de validering van de ASQ-vragenlijst bij te vroeg en/ of SGA geboren kinderen. De resultaten hiervan dienen opgenomen te worden in een landelijk standpunt hierover (zie ook thema 3 Aanbevelingen voor toekomstig onderzoek).
De ASQ is nog niet voldoende gevalideerd op andere leeftijden dan de leeftijd van 48 maanden (ASQ-48). Daarnaast adviseert de werkgroep bij te vroeg en/of SGA geboren kinderen alert te zijn op psychosomatische klachten als uiting van (internaliserende) gedragsproblemen. De werkgroep vult aan dat bij deze groep kinderen ook het monitoren op persistent/ excessief huilen van belang is.
Bij de beschreven literatuur en interventies wordt vaak gefocust op moeders van te vroeg of SGA geboren kinderen. Ook bij vaders van te vroeg geboren kinderen worden echter symptomen van depressie gezien en ook op hen kan de vroeggeboorte van het kind een grote invloed hebben. Daarnaast is het van belang de invloed van de vroeggeboorte op het hele gezin (inclusief broertjes en zusjes) en de invloed van het hele gezin en de omgeving op ouders in acht te nemen. Begrip vanuit de werkgever (verruimde mogelijkheden voor het opnemen van verlof), begrip en steun van vrienden en familie, de zorg voor de andere kinderen en het coördineren en aanvragen van speciale zorg of vergoedingen zijn zaken die ouders bezighouden en waarbij zij grote behoefte aan ondersteuning hebben. Ouders vinden het belangrijk om over de ervaringen van de zwangerschap en bevalling te praten, vooral bij een eerste kind. De VOC en het maatschappelijk werk in het ziekenhuis bieden hiervoor een geschikt kader.
De meeste ouders zijn blij om met hun kind naar huis te gaan. Wat blijft is een grote behoefte aan ondersteuning en aan kennis over de zorg die geboden kan worden. De periodes van overplaatsing naar een ander ziekenhuis en het ontslag uit het ziekenhuis zijn vaak stressvolle periodes. Het is van belang ouders te ondersteunen bij alles wat op hen afkomt tijdens het (na)zorgtraject. Hechtingsproblemen, posttraumatische stress of chronische stress door veelal niet uitgesproken schuldgevoelens vragen om begeleiding van de ouders. Ouders kunnen schuldgevoelens ondervinden over het niet hebben kunnen uitdragen van de zwangerschapstermijn bij te vroeg geboren kinderen en het niet tot een adequaat gewicht kunnen uitdragen van de zwangerschap bij SGA geboren kinderen.
Ook moet gedacht worden aan schuldgevoel over het niet echt zelf voor het kind hebben kunnen zorgen vlak na de geboorte. Dit onderwerp is vaak moeilijk bespreekbaar voor ouders. Soms wordt daardoor hulp of ondersteuning afgewezen door ouders. Het is daarbij van belang begrip te tonen en een balans te vinden tussen het extra ondersteunen van ouders waar gewenst en het versterken van de draagkracht van ouders zodat zij vertrouwen hebben in hun eigen kunnen en zelfstandig de regie in handen houden. Dit kan de JGZ doen door ‘parent empowerment’ te vergroten door de eigen kracht van ouders te benutten en door de vragen en zorgen van de ouders als uitgangspunt te nemen, afhankelijk van de individuele omstandigheden en eigenschappen van ouders. De ondersteuning die de JGZ ‘op maat’ kan bieden aan ouders is bovenstaand al beschreven. Eventueel kan ondersteuning voor ouders geregeld worden via de huisarts.
7.4 Aanbevelingen voor de toekomst
1. Van Wiechenonderzoek, ASQ en prematurengroeicurves bij te vroeg en SGA geboren kinderen
Binnen deze richtlijn wordt geadviseerd om bij het monitoren van te vroeg en/of SGA geboren kinderen de onderzoeksleeftijd te corrigeren voor de mate van vroeggeboorte (uitgaan van de uitgerekende datum en niet van de geboortedatum). Hierbij blijkt dat de items van het Van Wiechenonderzoek lastig te corrigeren zijn voor vroeggeboorte (Van Wiechen-werkboek; [78]). Ook is niet bekend hoe hiermee om wordt gegaan bij het berekenen van de D-score. Aanvullend kan (indien beschikbaar) de ASQvragenlijst afgenomen; deze is echter nog niet voldoende gevalideerd in Nederland voor alle leeftijden en voor deze doelgroep.
Er wordt in de richtlijn ook geadviseerd om de standaardgroeicurves die in de JGZ gebruikt worden bij het meten van lengte, gewicht en hoofdomtrek te corrigeren voor de mate van vroeggeboorte. Sinds oktober 2011 zijn er vanuit het Pinkeltje-onderzoek groeicurves voor te vroeg geboren kinderen (per aantal weken zwangerschapsduur) beschikbaar (tno.nl/groei). Deze curves kunnen gebruikt worden voor de interpretatie van de (inhaal)groei van te vroeg geboren kinderen. Recente artikelen vanuit het Pinkeltjeonderzoek laten zien dat deze kinderen, vooral in het eerste jaar, een ander groeipatroon volgen en dat het daarom goed is om deze groeicurves, per week zwangerschapsduur bij geboorte, te gebruiken bij het volgen van de groei ([8]; [9]). De werkgroep zet hier de kanttekening bij dat deze curves vooral met/voor kinderen van autochtone afkomst ontwikkeld zijn. De werkgroep is van mening dat te vroeg geboren kinderen van allochtone afkomst lastig te plotten zijn op deze curves en wellicht een andere groei doorlopen. Het is van belang dat hier verder onderzoek naar gedaan wordt. Men moet bij het vergelijken met deze curves wel letten op het ‘normaliseren van de groei’ en beseffen dat het een vergelijking betreft met andere te vroeg geboren kinderen.
Aanbeveling
Er dient nader onderzoek gedaan te worden naar de toepasbaarheid van het Van Wiechenonderzoek, de D-score en de ASQ bij te vroeg en/of SGA geboren kinderen zodat een landelijk advies gegeven kan worden. De werkgroep beveelt ook nader onderzoek van de prematurengroeicurves aan bij kinderen van allochtone afkomst.
2. Nazorgmodellen
In diverse regio’s zijn nazorgprotocollen ontwikkeld waarin duidelijke afspraken gemaakt zijn over de taakverdeling tussen de JGZ en de kinderarts. In het Albert Schweitzer ziekenhuis in Dordrecht ontvangen te vroeg en/of SGA geboren kinderen en hun ouders nazorg door een multidisciplinair nazorgbureau vanuit het ziekenhuis, waar onder andere ook de jeugdarts van de JGZ bij aangesloten is. Ouders zijn zeer tevreden over deze aanpak. Er is een draaiboek van het project (‘Zorg voor prematuur en dysmatuur geboren kinderen’) verkrijgbaar bij het Albert Schweitzer ziekenhuis. Belangrijk is dat eventuele problemen tijdig worden gesignaleerd, dat ouders alle afspraken op één dag gebundeld krijgen aangeboden, dat er multidisciplinair gekeken wordt, dat de lijnen kort zijn en dat de juiste behandeling of begeleiding kan worden geboden. Veel organisaties hebben dit goede voorbeeld in meer of mindere mate overgenomen, waarbij het ziekenhuis en de JGZ nauw samenwerken in de nazorg voor deze kinderen. In Amsterdam is men gestart met de IBA-IP-nazorg of ToP-ondersteuning (zie EOP, Expertisecentrum Ontwikkelingsondersteuning Prematuren), waarbij thuis gedragsobservaties gedaan worden door kinderfysiotherapeuten en zij ouders begeleiden. Deze interventie leidt tot positieve effecten op de motorische ontwikkeling op 2-jarige leeftijd.
Aanbeveling
De (kosten)effectiviteit van deze nazorgmodellen, nazorginitiatieven en andere interventies is nog niet voldoende wetenschappelijk geëvalueerd. Er bestaan momenteel diverse initiatieven in het land. De werkgroep adviseert dat hier nader onderzoek naar komt, zodat landelijk een advies gegeven kan worden over de beste aanpak bij de nazorg van deze kinderen.
3. Regionaal overleg en afstemming
Uit de proefimplementatie van deze richtlijn in Amsterdam bleek dat het van belang is dat regionale organisaties die betrokken zijn bij de nazorg van te vroeg en/of SGA geboren kinderen regelmatig bij elkaar komen. Om het ziekenhuis te betrekken bij dergelijk overleg en op de hoogte te stellen van de aanbevelingen in deze richtlijn is een aparte samenvatting van deze richtlijn voor ziekenhuizen opgesteld. Deze kan door de aandachtsfunctionaris van de JGZ-organisatie aan de ziekenhuizen overhandigd worden.
Aanbeveling
Het is van belang dat in elk geval de aandachtsfunctionarissen van alle JGZ-organisaties en perifere en academische ziekenhuizen in de regio bij de regionale overleggen aanwezig zijn. Deze overleggen kunnen geïnitieerd worden vanuit de aandachtsfunctionaris van de JGZ of bij voorkeur aansluiten bij bestaande regionale systemen van regulier overleg tussen JGZ-organisaties en ziekenhuizen. Het doel is: het bevorderen van korte lijnen (elkaar kennen en weten te vinden), het opstellen van een regionaal protocol voor overdracht, warme overdracht, casemanagement en voor door-/terugverwijzing bij problematiek en het kijken naar inhoudelijke zaken zoals bijvoorbeeld een te gebruiken overdrachtsformulier en het afstemmen van voedingsadviezen.
Het is van belang dat in elke organisatie een betrokken aandachtfunctionaris aangewezen wordt die aanwezig is bij alle regionale overlegmomenten en als contactpersoon voor de organisatie op het gebied van de nazorg voor te vroeg en/of SGA geboren kinderen fungeert.
4. Vaccinaties
Diverse (nationale en internationale) instanties bevelen aan om bij vaccinaties niet te corrigeren voor de vroeggeboorte of het geboortegewicht en dat kinderen die geboren zijn met een zwangerschapsduur van minder dan 32 weken 24-48 uur monitorbewaking zouden moeten krijgen na de eerste set vaccinaties in verband met het verhoogde risico op cardiorespiratoire incidenten. De werkgroep vult aan dat dit op dit moment in Nederland niet de overheersende praktijk is, dat deze varieert in verschillende ziekenhuizen en dat meer onderzoek is aangewezen naar de noodzaak tot een ziekenhuisopname bij de eerste vaccinatie bij prematuren die op dat moment nog niet de à terme leeftijd hebben bereikt.
Aanbeveling
Een landelijk standpunt van de NVK, in samenspraak met het RIVM, over het vaccinatiebeleid is zeer wenselijk.
5. Digitale systemen en digitale overdracht
Tijdens de proefimplementatie in Amsterdam bleek dat het van belang is om de overdracht (bij ontslag uit het ziekenhuis) van het ziekenhuis aan de JGZ goed te stroomlijnen. Het meest ideaal zou zijn als de digitale systemen op elkaar aangepast zouden zijn en er direct een digitale overdracht kon plaatvinden. Een dergelijke digitale overdracht is nog in ontwikkeling en het kan nog een lange tijd duren voordat deze mogelijkheid beschikbaar is. Intussen kan overwogen worden om het overdrachtsformulier per post te versturen. Bij de proefimplementatie in Amsterdam bleek echter dat het dan lang kan duren voordat de overdracht op de juiste plek terechtkomt en de JGZ dan al op een eerste huisbezoek geweest is. Daarom is in Amsterdam nu besloten om ouders 2 kopieën van het overdrachtsformulier mee te geven: 1 voor de ouders zelf en 1 formulier dat de ouders aan de JGZ kunnen geven. Ook kan men overwegen het groeiboekje al uit te delen bij thuiskomst na opname in het ziekenhuis en hier het overdrachtsformulier en een pendelformulier in op te nemen. Ook kan hier informatie aan ouders in opgenomen worden, zoals de foldertekst voor ouders (bijlage bij deze richtlijn). Een groeiboekje speciaal voor deze doelgroep zou het meest ideaal zijn, mits goed gebruikt. Deze (papieren) oplossingen zijn echter geen van alle zo ideaal en direct als een digitale overdracht. JGZ-organisaties gebruiken diverse digitale systemen. Het is van belang dat deze aangepast kunnen worden aan het gecorrigeerd afnemen van bepaalde testinstrumenten (bijvoorbeeld bij groei een vinkje waardoor uitgegaan wordt van de uitgerekende datum i.p.v. de kalenderleeftijd), waardoor het mogelijk is om aan te geven dat dit een kind met een achtergrond van vroeg-/SGA-geboorte is en zodat de overdracht van het ziekenhuis gemakkelijk teruggevonden kan worden. Ook is het van belang dat de digitale systemen, indien van toepassing, een goede overdracht naar de JGZ 4-19 jaar ondersteunen en er dan ook aangegeven kan worden dat het om een te vroeg en/of SGA geboren kind gaat, met alle gevolgen van dien.
Aanbeveling
Onderzoek naar de mogelijkheden voor digitale overdracht tussen ziekenhuizen en JGZ-organisaties. Onderzoek naar de mogelijkheden om de digitale JGZ-systemen zoals bovenstaand aan te passen.
6. Overige randvoorwaarden JGZ
Bij de proefimplementatie in Amsterdam bleek dat het van belang is dat er voldoende tijd is om te wennen aan deze nieuwe overdracht tussen ziekenhuis en JGZ, het casemanagement en de warme overdracht op indicatie. De duur van de proefimplementatie was 4 maanden, maar men schatte in dat het zeker een jaar duurt voordat men gewend is aan deze nieuwe werkwijze. Daarnaast is het van belang dat er een gezamenlijke regionale bijscholing plaatsvindt waarbij zowel JGZ- als ziekenhuismedewerkers aanwezig kunnen zijn. In verband met wisselende diensten is het van belang dat dit symposium minimaal tweemaal plaatsvindt op diverse tijdstippen. Nieuwe medewerkers moeten de tijd krijgen om de richtlijn door te lezen en persoonlijke bijscholing te krijgen over de regionale aanpak.
Aanbeveling
Het is van belang dat men voldoende tijd krijgt om te wennen aan de nieuwe werkwijze en richtlijn en om bijscholing rondom deze richtlijn bij te wonen.
De bovenstaande aanbevelingen zullen mogelijk extra kosten met zich meebrengen voor JGZ organisaties.
8 Bijlagen
- Bijlage1. Voorbeeld- verpleegkundig overdrachtsformulier
- Bijlage 2. Foldertekst Ouders Richtlijn VroegSGA
- Bijlage 3. Overzicht interventies op NICU afdeling of vlak na ontslag
8.1 Bijlage1. Voorbeeld- verpleegkundig overdrachtsformulier
Bijlage Voorbeeld- verpleegkundig overdrachtsformulier;
(Ontwikkeld i.s.m. het Onze Lieve Vrouwe Gasthuis & Sint Lucas Andreas Ziekenhuis in Amsterdam. Voor toelichting gebruik: zie laatste pagina)
1. Gegevens kind (of patiënt-sticker)
Naam kind:
Geslacht: ☐ JONGEN / ☐ MEISJE
Geboortedatum:
Geboortetijd:
Opname datum:
Geboortegewicht: gram
Geboortelengte: cm
Hoofdomtrek: cm
APGAR: 1 min:
5 min:
10min:
Duur zwangerschap: weken dagen
Ontslagdatum:
Gravida/Para Gravida: Para:
Bijz. zwangerschap: ☐ NEE / ☐ JA, namelijk:
2. Partus
Plaats van geboorte:
Bijzonderheden:
Reden van opname:
3. Korte samenvatting van het ziektebeloop / de ziekenhuisopname (doorgemaakte gezondheidsproblemen):
☐ Geen bijzonderheden
☐ Doorgemaakte problemen (bijv. luchtwegproblemen (beademingsondersteuning), voedingsproblemen, infecties, hersenbloedingen etc) mbt ziektebeloop/ziekenhuisopname
4. Gedragsuitingen van het kind:
Motoriek normaal:
☐ JA (geen bijzonderheden) / ☐ NEE, namelijk/toelichting:
Slaap-waakritme normaal:
☐ JA (geen bijzonderheden) / ☐ NEE, namelijk/toelichting:
Voorkeurshouding:
☐ Rechterkant ☐ Linkerkant
Bijzonderheden:
Advies slaaphouding:
☐ Rechterkant ☐ Linkerkant
Tot wanneer en bijzonderheden:
Andere bijzonderheden m.b.t. gedragsuitingen kind:
5. Interactie met ouders (rol van moeder,vader, evt. andere betrokkenen, bijzonderheden)
6. Gezinssamenstelling / psychosociale aspecten (bijv. eerdere zwangerschappen/drugs- of drankgebruik / gezondheid ouders / omgevingsfactoren):
Spreektaal ouders:
☐ Nederlands / ☐ Engels / ☐ Anders, nl:
7. Bij ontslag:
Datum ontslag:
Ontslag gewicht: gram
Ontslag lengte: cm
Ontslag hoofdomtrek: cm
Temperatuur (indien relevant):
Patroon mictie/defecatie normaal: ☐ JA / ☐ NEE, namelijk/toelichting:
Voeding bij ontslag: ☐ Borstvoeding / ☐ Fingerfeeding / ☐ Fles / ☐ Sondevoeding
Frequentie en hoeveelheid: keer ml / ☐ ON DEMAND
Soort voeding: ☐ Moedermelk / ☐ Kunstvoeding, welke:
Extra toevoegingen in voeding: ☐ NEE / ☐ JA, namelijk:
☐ BMF: hoeveelheid: ☐ Extra poeder: hoeveelheid:
☐ Fantomalt: hoeveelheid:
☐ Calogen: hoeveelheid:
Voedingstijden:
Vochtbeperking: ☐ Nee / ☐ Ja: ml/kg/dag (beleid via kinderarts)
Voedingsadvies: wekelijks ml per voeding verhogen tot het 1e polibezoek
Anders:
Aanvullend voedingsadvies
Vitamine D: ☐ NEE / ☐ JA,
Vitamine K: ☐ NEE / ☐ JA,
Voedingsbeleid na ontslag wordt bepaald door :
☐ Door kinderarts tot (datum);
☐ Gebruikelijke voedingsadviezen door JGZ (gecorrigeerd voor vroeggeboorte)
Opmerkingen voedingsbeleid:
Medicatie bij ontslag: ☐ NEE / ☐ JA,
Hielprikscreening: ☐ Niet geprikt / ☐ Wel geprikt, datum:
Gehoorscreening ☐ Niet getest / ☐ Wel getest; uitslag:
Vaccinaties: ☐ JA / ☐ NEE, namelijk:
Bijzonderheden verzorging rondom ontslag:
8. Betrokken zorgverleners in het ziekenhuis:
☐ Kinderarts (naam & tel):
☐ Fysiotherapeut (naam & tel):
☐ ToP-ketenzorg (door fysioth)
☐ Lactatiekundige (naam & tel):
☐ Oogarts (bijv. ivm ROP; naam & tel)
☐ Maatschappelijk werker (naam&tel)
☐ Logopedist (naam & tel):
☐ Anders, namelijk:
9. Afspraken die nog volgen (polikliniek kindergeneeskunde, bij andere disciplines en CB):
Datum: bij:
Datum: bij:
Datum: bij:
Datum: bij:
Datum: bij:
10. Overige bijzonderheden / bijzondere aandachtspunten:
11. Wie is de casemanager na ontslag (alleen maar 1 persoon aankruisen!):
☐ Kinderarts (naam&tel):
☐ CB/Jeugd-arts (naam&tel):
☐ Huisarts (naam&tel):
☐ Anders (naam&tel):
12. Overdracht aan JGZ:
☐ geen overdracht
☐ schriftelijk
☐ telefonisch
☐ face-to-face / persoonlijk; ☐ met ouders ☐ zonder ouders erbij
13. Hulp na ontslag: Uitgestelde kraamzorg?
☐ JA / ☐ NEE Toelichting:
Informatie ouders bij ontslag: ☐ Ontslagfolder zkh ☐ Conceptfolder nazorg ouders (richtlijn bijlage 3)
☐ Anders:
Bij wie kunnen ouders terecht met vragen over:
- Voeding: ☐ Casemanger / ☐ Anders:
- Groei en ontwikkeling: ☐ Casemanger / ☐ Anders:
- Intercurrente ziekte: ☐ Casemanger / ☐ Anders:
Indien u nog vragen heeft kunt u via telefoonnummer: of
emailadres: de afdeling Neonatologie bereiken.
Met vriendelijke groeten,
Datum
Naam verpleegkundige
Afdeling Neonatologie
Telefoonnummer
Naam ziekenhuis
En
Naam verpleegkundige
Kinderafdeling
Telefoonnummer
Naam ziekenhuis
(Toelichting gebruik bijlage 1 voorbeeld-overdrachtsformulier; u kunt regionaal afstemmen in hoeverre dit formulier past binnen de wensen van de betrokken JGZ-organisaties en ziekenhuizen. Het is het meest ideaal als het overdrachtsformulier (invullen, versturen en ontvangt) ingebouwd kan worden in de digitale systemen (in afwachting van een gezamenlijk elektronisch kind-dossier). Als de systemen slecht op elkaar aansluiten en hierdoor de verpleegkundige overdracht te laat (na het eerste huisbezoek van de JGZ in de week na ontslag) aankomt, kan overwogen worden om ouders bij ontslag 2 kopieën van dit formulier mee te geven: 1 voor henzelf en 1 om te geven aan de JGZ bij het eerste huisbezoek. Houdt rekening met een periode van gewenning bij het implementeren van een nieuw overdrachtsformulier.)
8.2 Bijlage 2 Foldertekst Ouders Richtlijn VroegSGA
Bijlage Voorbeeld foldertekst voor ouders (bij ontslag)
Toelichting bij het gebruik van deze foldertekst:
- Er wordt adviseert deze foldertekst te gebruiken bij het informeren van ouders. Indien regionaal al informatiemateriaal voor ouders beschikbaar is of het regionaal gewenst is om aanpassingen te maken dan kan deze folder hiervoor als aanvulling of input gebruikt worden. Indien wenselijk, kan er ook voor gekozen worden 2 soorten folders te ontwikkelen; 1 voor mild te vroeg/SGA-geboren kinderen/ouders en 1 voor zeer te vroeg/SGA-geboren kinderen/ouders.
- Zie eventueel ook als voorbeeld ook het Belgische groeiboekje voor te vroeg geboren kinderen; www.kindengezin.be/img/groeiboekje.pdf
De nazorg voor uw te vroeg en/of te licht geboren kind
“te vroeg geboren” betekent met een zwangerschapsduur van onder 37 weken
“te licht geboren” betekent met een te laag geboortegewicht voor de zwangerschapsduur
Uw kind is te vroeg en/of met een laag geboortegewicht geboren. Uw consultatiebureau (JGZ 0-4 jaar) zal hier zo veel mogelijk rekening mee houden. Ook zal er, indien nodig, rekening gehouden worden met de (na)zorg die uw kind mogelijk nog krijgt vanuit het ziekenhuis.
“Casemanager”
Het kan zijn dat uw kind na de geboorte in het ziekenhuis gelegen heeft. Mogelijk wordt uw kind gezien door diverse zorgverleners, zoals een kinderarts, consultatiebureau/jeugdarts, uw huisarts, een kinderfysiotherapeut enz.
In dat geval wordt er bij ontslag uit het ziekenhuis vaak een ”casemanager” aangewezen die de (na)zorg van uw kind regelt. Dit kan een kinderarts, huisarts of iemand van het consultatiebureau zijn. Als u kind opgenomen is geweest in het ziekenhuis dan heeft de kinderarts bij ontslag van uw kind naar huis aan u verteld wie de “casemanager” is voor de (na)zorg van uw kind. Deze “casemanager” zorgt ervoor dat de (na)zorg van uw kind goed verloopt en dat bijvoorbeeld onderzoeken, uitslagen, adviezen en afspraken op elkaar afgestemd worden.
U kunt zelf ook bij deze casemanager terecht met vragen over de (na)zorg van uw kind. Uw casemanager heeft met u afgesproken bij wie u terecht kunt met specifieke vragen over bijvoorbeeld de voeding en ontwikkeling van uw kind. Dit om te voorkomen dat u tegenstrijdige adviezen krijgt.
Overdracht van gegevens
U kunt als ouder gegevens van uw kind opvragen bij de diverse zorgverleners. Eventueel kunt u overwegen om zelf een mapje te maken waarin u de gegevens verzamelt die u van verschillende zorgverleners in de loop van de tijd ontvangt. U kunt bijvoorbeeld ook het groeiboekje van uw kind hiervoor gebruiken.
Om de overdracht van gegevens tussen het consultatiebureau en het ziekenhuis goed te laten verlopen, zullen de artsen en verpleegkundigen uit het ziekenhuis en de jeugdgezondheidszorg onderling gegevens uitwisselen over de zorg voor uw kind. Dit is in het belang van uw kind. Als u hier bezwaar tegen heeft dan kunt u dit mondeling en/of schriftelijk doorgeven aan de behandelend kinderarts.
Gevolgen van vroeggeboorte; speciale zorg
Door de vroeggeboorte kan het zijn dat uw kind zich anders ontwikkelt in vergelijking met leeftijdsgenootjes. Op het consultatiebureau zal bij het beoordelen van de groei en ontwikkeling van uw kind rekening gehouden worden met de vroeggeboorte van uw kind. Vaak zijn op het consultatiebureau aangepaste groeicurven aanwezig.
Bij onderzoeken is het van belang dat er wordt uitgegaan van de uitgerekende datum dat uw kind geboren zou worden, om een eerlijke vergelijking van zijn/haar lengte en ontwikkeling te krijgen. Ook bij adviezen over voeding wordt uitgegaan van de uitgerekende datum dat uw kind geboren zou worden.
Maar er is een uitzondering: uw kind krijgt zijn/haar vaccinaties in principe op de normale leeftijd. De gang van zaken rondom de vaccinaties van uw kind is met u besproken bij ontslag uit het ziekenhuis. De vaccinaties van uw kind worden, net als bij alle kinderen, geregeld via het consultatiebureau.
Ondersteuning
De vroeggeboorte en/of het lage geboortegewicht van uw kind heeft ook een grote invloed op u, uw gezin en uw omgeving. Soms merkt u deze impact pas na verloop van tijd, omdat u dan meer rust heeft. Bijvoorbeeld na thuiskomst van uw kind, op het moment dat u weer aan het werk gaat of rondom de eerste verjaardag van uw kind. Het consultatiebureau biedt een plek waar u met uw verhaal terecht kunt. Zij kunnen u ondersteuning en adviezen bieden. Zij kunnen u informeren over de mogelijkheden van hulp bij het consultatiebureau en daarbuiten. Indien u wilt, kunnen zij u helpen bij een verwijzing naar bijvoorbeeld maatschappelijk werk. U kunt ook bij het consultatiebureau terecht voor vragen of zorgen over de opvoeding en de binding met uw kind. Mogelijk heeft u hiervoor al extra ondersteuning of speciale zorg gekregen vanuit het ziekenhuis of krijgt u of uw kind nog ondersteuning van andere zorgverleners. Het is goed om het consultatiebureau hierover te informeren. Ook kan lotgenotencontact, bijvoorbeeld via de Vereniging van Ouders van Couveusekinderen (VOC; www.couveuseouders.nl), u steun bieden.
Meer informatie:
Indien u meer informatie wenst dan kunt u kijken op de website van de Vereniging van Ouders van Couveusekinderen (VOC); www.couveuseouders.nl. Op deze website vindt u een kenniscentrum met diverse informatie, een forum (waar u vragen kunt stellen en ervaringen kunt uitwisselen met andere ouders) en ziet u wat deze oudervereniging u eventueel kan bieden.
8.3 Bijlage 3 Overzicht interventies op NICU afdeling of vlak na ontslag
1) Interventies op de neonatologie (NICU) afdeling
Uit de literatuursearch kwamen twee Cochrane systematische reviews naar interventies op de neonatologie (NICU) afdeling naar voren. Alhoewel de JGZ deze interventies niet kan inzetten, is het goed hiervan op de hoogte te zijn.
Developmental Care
Een Cochrane review heeft de beschikbare literatuur beoordeeld met als onderwerp ‘developmental care’ [126]. ‘Developmental care/Ontwikkelingsgerichte Zorg’ is een brede categorie interventies, bedoeld om de hoeveelheid stress voor een baby op de NICU te verminderen. De interventies bevatten elementen zoals controle/verminderen van externe stimuli (vestibulair, auditief, olfactureel, visueel, tactiel), het clusteren van verpleegkundige activiteiten, en inbakeren en kangoeroeën (de kinderen op de blote borst van ouders laten liggen), aangepast op het ontwikkelingsstadium van het kind. RCT’s waarin (elementen van) ‘developmental care’ werden vergeleken met standaardzorg bij kinderen geboren <37 weken en die klinisch relevante uitkomsten hebben gemeten, werden geïncludeerd. De resultaten laten beperkte voordelen zien voor premature kinderen op de volgende gebieden: afname van matig-ernstige longproblemen, afname van incidentie van necrotiserende enterocolitis, en verbeterde uitkomst voor gezinnen (‘family outcome’). Er werd echter ook een toename gevonden van milde longproblemen en een langere opnameduur bij kinderen die ‘developmental care’ ontvingen. De auteurs concluderen dat voordat implementatie in de praktijk aanbevolen kan worden zijn meer consistente effecten van de interventie op relevante korte en lange termijn uitkomsten en een kosten-baten analyse noodzakelijk.
Ook in Nederland is er een grote gerandomiseerde trial gedaan naar de effecten van een basisvorm van Ontwikkelingsgerichte Zorg (controleren/verminderen van externe stimuli door o.a. het gebruik van nestjes om een gebogen houding te ondersteunen en couveusehoezen) en het volledige NIDCAP programma (inclusief individuele gedragsobservaties). Bij het Leiden Ontwikkelingsgerichte Zorg Project werden slechts zeer geringe positieve resultaten gevonden van de basisvorm van Ontwikkelingsgerichte Zorg op 1 jarige leeftijd op de psychomotoriek (dit effect werd niet meer teruggevonden op 2 jarige leeftijd) [81]; [83]; [82] en op het prestatiegerichte gedrag van het kind [105]; [102]; [100]; [101]; [103]. Het NIDCAP, waarbij ook individuele gedragsobservaties plaatsvonden, had alleen een effect bij een langere interventieduur op het sociale verbondenheids-gedrag van de kinderen op 1 jarige leeftijd. Er werden geen effecten op andere fysieke, mentale en motorische uitkomsten tot 2 jaar gevonden. Wel waren ouders, verpleegkundigen en artsen positief over de effecten van het programma op het welbevinden van de kinderen [99]. De onderzoekers pleitten voor een kosten-baten analyse in de Nederlandse setting en om mogelijkheden te exploreren om (een uitgeklede vorm) van Ontwikkelingsgerichte Zorg langer plaats te kunnen laten vinden met overdracht naar het perifere ziekenhuis en een vervolginterventie na ontslag naar huis (zoals bij de verderop beschreven IBAIP interventie).
Babymassage
Vickers et al [130] hebben een review gedaan naar de effecten van massage of ‘still gentle touch’ (aanraken met niet bewegende hand) vergeleken met standaard zorg bij kinderen geboren < 37 weken of met een geboortegewicht < 2500 gram. Voor ‘still gentle touch’ werden geen effecten gevonden. Massage resulteerde in een kleine toename van de dagelijkse groei in gewicht en een kleine afname van de opnameduur. Voor deze laatste uitkomst zijn er echter twijfels over de blindering voor de behandeling. Er is tevens enig bewijs dat massage een klein positief effect heeft op de postnatale complicaties en het gewicht bij 4-6 maanden. Er waren echter serieuze zorgen over de methodologische kwaliteit van de geincludeerde studies.
De auteurs concluderen dat het bewijs dat massage effect heeft op de ontwikkelingsuitkomsten van te vroeg geboren kinderen zwak is, en onvoldoende rechtvaardiging geeft voor verspreiding van het gebruik hiervan. Er is twijfel over de kosteneffectiviteit van deze handeling, als deze door verpleegkundigen wordt verricht.
Conclusie
| Bewijs | Literatuur | |
| Niveau 1 | Er zijn beperkte positieve effecten van Ontwikkelingsgerichte Zorg gevonden tijdens de opname van te vroeg of SGA geboren kinderen in het ziekenhuis, echter er zijn twijfels over de kosteneffectiviteit van deze interventies. | A2. [126] [130], Maguire, vd Pal |
| Aanbeveling | De JGZ is op de hoogte van interventieprogramma’s waar ouders en kinderen aan hebben deelgenomen op de neonatologie/NICU afdeling, zoals ontwikkelingsgerichte zorg. |
2) Interventies die (deels) na ontslag plaatsvinden
Ontwikkelingsinterventies na ontslag
Naast de hierboven beschreven Cochrane reviews is tevens een systematische review gedaan naar het effect van vroege ontwikkelingsinterventies ná ontslag met als doel het voorkomen van motorische en cognitieve beperkingen bij te vroeg geboren kinderen (geboren <37 weken) ([122]). Zestien studies werden geïncludeerd, met een totaal van 2379 gerandomiseerde patiënten (variërend van n=12 tot n=377 per studie); zes studies waren van goede methodologische kwaliteit. De resultaten werden verzameld in 3 leeftijdscategorieën: jonge kinderen (0-2 jaar), voorschoolse leeftijd (3 tot 5 jaar) en schoolleeftijd (5-17 jaar). Interventies zoals APIP en IHDP (zoals bij de studies hieronder apart beschreven) en andere studies waarbij gefocused werd op de ontwikkeling van kinderen en de ouder-kind interactie zoals het “creating opportunities for parent empowerment” (COPE) en Mother Infant Transaction Program (MITP), verbeterden de cognitieve uitkomst bij kinderen van 0-2 jaar en kinderen van 2-5 jaar Dit effect hield echter niet aan bij kinderen in de schoolleeftijd. Er was beperkt bewijs voor een effect op de motorische uitkomsten bij kinderen in de 3 leeftijdscategorieën. De auteurs concluderen dat vroege interventies een positief effect hebben op de cognitieve uitkomsten tot 5 jaar. Er was echter een significante heterogeniteit tussen de verschillende interventies. Er is verder onderzoek nodig om te bepalen welke interventies het meest effectief de cognitieve en motorische uitkomsten verbeteren, en naar de lange termijn effecten van deze interventies. Een kosteneffectiviteitsanalyse van dergelijke interventies wordt aanbevolen. In 2009 is er een update verschenen van deze review [97]. Er zijn 2 studies toegevoegd, de conclusies zijn echter onveranderd.
Onderstaand volgt literatuur waarin het IHDP, IBAIP, PBIB, groepsbijeenkomsten en een interventie voor voedingsproblemen nader beschreven worden. Van belang is dat de JGZ op de hoogte is van deelname van ouders aan een van deze programma’s en hierin ondersteunt.
Infant Behavioral and Assessment and Intervention Program / ToP ondersteuning
Een andere interventie die is onderzocht in Nederland (Amsterdam) is de Infant Behavioral and Assessment and Intervention Program (IBAIP) ([69]). In een multicenter RCT werden kinderen geboren <32 weken of met een geboortegewicht <1500 gram geïncludeerd, 86 kinderen in de interventiegroep en 90 kinderen in de controlegroep. Ondanks randomisatie was er een verschil tussen beide groepen: in de interventiegroep waren meer kinderen geboren <28 weken, meer jongens, hadden de kinderen meer septische perioden doorgemaakt, werd vaker een cerebrale afwijking bij echografie van het brein gevonden, en waren de kinderen langer zuurstofafhankelijk. Hiervoor is gecorrigeerd in de analyses. In de interventiegroep werd 1 sessie voor ontslag en 6-8 sessies in de eerst 6 maanden gegeven. De sessies (met een speciaal hiertoe opgeleide kinderfysiotherapeut) waren gericht op ondersteuning en stimulatie van de ontwikkeling van het kind en de ouder-kind interactie. Kinderen in de controlegroep ontvingen de gewone zorg, met zo nodig reguliere kinderfysiotherapie. Op de leeftijd van 6 maanden gecorrigeerd werd een significant betere mentale, motorische en gedrags- ontwikkeling gevonden. Op de leeftijd van 24 maanden, dus 18 maanden na het stoppen van de interventie, werden de Bayley Scales of Infant Development (BSID-II) afgenomen. Deze test genereert een Mental Development Index (MDI) en een Psychomotor Development Index (PDI). Tevens werden de Behavioral Rating Scale (BRS) van de BSID-II en Child Behavior Checklist (CBCL) afgenomen. In de interventiegroep werd een significant hogere score gevonden op de PDI van 6.4 punt, er werden geen verschillen gevonden in de MDI, BRS en CBCL. In een subgroep van kinderen met zowel biologische als sociale risicofactoren werd wel een effect gevonden op MDI, met een verschil van 18 punten in het voordeel van kinderen die IBAIP kregen. Deze studie is geïncludeerd in de systematische review van Orton et al over de interventies na ontslag ([97]).
De werkgroep vult aan dat het IBA-IP nu onderdeel is van de “ToP ondersteuning” die standaard aangeboden wordt in de regio Amsterdam voor kinderen die geboren zijn met een zwangerschapsduur onder 32 weken en/of met een geboortegewicht onder 1500 gram (https://www.top-eop.nl/top-programma). Dit programma wordt in Amsterdam door de verzekeraars vergoed en wordt in 2012 ook breder geïmplementeerd in meer regio’s binnen Nederland.
Infant Health Development Program
Drie artikelen beschreven subanalyses van één RCT met betrekking tot het Infant Health Development Program (IHDP), een Amerikaans onderzoek bij te vroeg geboren kinderen (<37 weken) met een laag geboortegewicht (<2500 gr) (n=377 interventie, n=608 follow-up/controles). De kinderen en hun ouders kregen gedurende de eerste 3 jaar regelmatig huisbezoeken en de kinderen van 12-36 maanden konden speciale kinderdagcentra bezoeken.
Blair et al [7] onderzochten het verband tussen negatieve emotionaliteit op de leeftijd van 12 maanden (gemeten met de Infant Characteristics Questionnaire (ICQ)) en het bestaan van gedragsproblemen op de leeftijd van 36 maanden (gemeten met de Child Behavior Checklist (CBCL)). Bij kinderen die op 12 maanden hoger op negatieve emotionaliteit scoorden, werd in de interventiegroep relatief minder internaliserend en externaliserend gedrag gezien en een hoger IQ gevonden, vergeleken met de controlegroep. Voor kinderen die op de leeftijd van 12 maanden laag op negatieve emotionaliteit scoorden, werden geen/minder verschillen in internaliserend en externaliserend gedrag en IQ gevonden. De interventie had dus het meest effect op kinderen die hoog op negatieve emotionaliteit scoorden.
Een andere subanalyse van het IHDP heeft onderzocht wat het effect was van de mate van deelname aan het programma ([47]). De deelnemers aan het IHDP werden verdeeld in 2 groepen, afhankelijk van het aantal dagen dat de kinderen de speciale kinderdagcentra hadden bezocht (< of > 400 dagen). Het IQ (gemeten met de Wechsler Intelligence Scale for Children, WISC) van de kinderen die > 400 dagen aanwezig waren geweest was 7-10 punten hoger. De duur van deelname aan de interventie lijkt dus een duidelijke relatie te hebben met het effect van de interventie.
Yu et al. [140] hebben de comorbiditeit van leerstoornissen (zowel verbaal als non-verbaal) onderzocht bij het gehele IHDP-cohort (interventie- en controlegroep), en gekeken naar het effect van de interventie hierop. Kinderen met een verbale leerstoornis hadden een tweemaal zo hoge kans op gedragsproblemen, en 89% meer kans op externaliserende gedragsproblemen. Er werd geen associatie gevonden tussen non-verbale leerstoornissen en gedragsproblemen. Kinderen met verbale leerstoornissen uit de interventiegroep hadden meer dan vier keer zoveel kans op klinische internaliserende gedragsproblemen. De auteurs hebben niet onderzocht of er ook een verschil is in de prevalentiecijfers van de leerstoornissen in de interventie- en controlegroep.
De search heeft helaas geen directe informatie over het IHDP en de resultaten hiervan opgeleverd. De studie is wel geïncludeerd in bovenstaande Cochrane review van Spittle et al [122]. De werkgroep is van mening dat een dergelijke interventie door het gebruik van speciale kinderdagcentra lastig te implementeren is in Nederland.
Parent Baby Interaction Program
In een RCT met cross-over design en een ‘washout period’ werd het effect onderzocht van het Parent Baby Interaction Program (PBIP) [60]. In dit programma hebben de ouders wekelijkse bijeenkomsten met een speciaal hiertoe opgeleide onderzoeksverpleegkundige, tijdens de opname op de NICU tot 6 weken na ontslag. Het doel was het stimuleren van de hechting en ouder-kind interactie, het stimuleren van het zelfvertrouwen van de ouders en voorlichting aan de ouders over de specifieke ontwikkelingsbehoeften van hun kind. Kinderen geboren <32 weken werden geïncludeerd, 112 in de interventiegroep en 121 in de controlegroep (deze kinderen ontvingen de gewone zorg). Er waren geen significante verschillen tussen de twee groepen. Na 24 maanden werd de Bayley Scales of Infant Development (BSID-II) afgenomen, deze bestaat uit een Mental Development Index (MDI) en een Psychomotor Development Index (PDI).
Er werden geen significante verschillen gevonden tussen beide groepen voor beide onderdelen van de BSID-II. De auteurs suggereren dat interventies mogelijk beter werken als zij plaats vinden na ontslag of gericht zijn op kinderen met een hoog biologisch of sociaal risico.
Interventie groepsbijeenkomsten moeder-kind interactie
Gianni et al. [36] beschrijven een kleine pilotstudie naar het effect van een interventie gericht op de moeder-kind interactie. De interventie bestond uit groepsbijeenkomsten twee keer per maand voor moeders en kinderen, geleid door een psycholoog en psychometrist. Tijdens de bijeenkomsten kreeg de moeder ondersteuning van de psycholoog en werden activiteiten gedaan gericht op de interactie tussen moeder en kind. De studiegroep bestond uit 36 kinderen met een geboortegewicht <1250 gram, 18 in de interventiegroep en 18 in de controlegroep (deze kinderen ontvingen de gewone zorg). Na 36 maanden werd de Griffiths Mental Development Scale afgenomen. De kinderen uit de interventiegroep hadden hogere scores op 3 van de 6 subschalen (‘personal-social’, ‘eye-hand coordination’, en ‘reasoning’), er was echter geen verschil in de totale score.
Interventie voor voedingsproblemen
Schädler et al [118] deden een retrospectieve analyse van een caseserie van 86 kinderen geboren <37 weken en behandeld in een specialistisch centrum in verband met ernstige voedingsproblemen. De behandeling bestond uit gedragstherapie en begeleiding van de ouders. Meer dan de helft van de kinderen (87%) had problemen in de interactie, 40% had een cerebrale parese en 51% was mentaal geretardeerd. De behandeling was succesvol in 62% van de kinderen. Het hebben van sondevoeding bij opname en slikproblemen gaven een duidelijk kleinere kans op succesvolle behandeling. Na follow-up van 8 jaar (n=53) waren bij 32/34 kinderen de voedingsproblemen niet teruggekeerd. Bij 9/19 kinderen waarbij de behandeling niet volledig succesvol was geweest, waren de problemen uiteindelijk toch verbeterd.
Conclusie
| Bewijs | Conclusie | Literatuur |
| Niveau 1 | Interventies voor te vroeg of SGA geboren kinderen en hun ouders na ontslag, die gericht zijn op ondersteuning en stimulatie van de ontwikkeling van het kind, (op)voedingsgedrag en de ouder-kind interactie, kunnen een positief effect hebben op uitkomsten (o.a. op de cognitieve ontwikkeling tot 5 jaar en voedingsproblemen) voor de kinderen. Er was echter heterogeniteit tussen de verschillende interventies en onderzoek naar de lange termijn gevolgen en kosten-effectiviteit zijn nodig. | A2. [97] B. [7], [47], [140], [69], [36], [60] C. [118] |
Aanbeveling
|
Aanbeveling deelname ouders aan interventies De JGZ is op de hoogte van interventies waar ouders aan meedoen / kunnen meedoen rondom/na ontslag en ondersteunt ouders hierin. |
Referenties
[1] . Hospital discharge of the high-risk neonate. Pediatrics 2008;122(5):1119-26
http://dx.doi.org/10.1542/peds.2008-2174 https://pubmed.ncbi.nlm.nih.gov/18977994[1] . Hospital discharge of the high-risk neonate. Pediatrics 2008;122(5):1119-26
http://dx.doi.org/10.1542/peds.2008-2174 https://pubmed.ncbi.nlm.nih.gov/18977994[2] Aarnoudse-Moens CSH, Weisglas-Kuperus N, van Goudoever JB, Oosterlaan J. Meta-analysis of neurobehavioral outcomes in very preterm and/or very low birth weight children. Pediatrics 2009;124(2):717-28
http://dx.doi.org/10.1542/peds.2008-2816 https://pubmed.ncbi.nlm.nih.gov/19651588[2] Aarnoudse-Moens CSH, Weisglas-Kuperus N, van Goudoever JB, Oosterlaan J. Meta-analysis of neurobehavioral outcomes in very preterm and/or very low birth weight children. Pediatrics 2009;124(2):717-28
http://dx.doi.org/10.1542/peds.2008-2816 https://pubmed.ncbi.nlm.nih.gov/19651588[3] , Aggett PJ, Agostoni C, Axelsson I, De Curtis M, Goulet O, Hernell O, Koletzko B, Lafeber HN, Michaelsen KF, Puntis JWL, Rigo J, Shamir R, Szajewska H, Turck D, Weaver LT. Feeding preterm infants after hospital discharge: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2006;42(5):596-603
https://pubmed.ncbi.nlm.nih.gov/16707992[3] , Aggett PJ, Agostoni C, Axelsson I, De Curtis M, Goulet O, Hernell O, Koletzko B, Lafeber HN, Michaelsen KF, Puntis JWL, Rigo J, Shamir R, Szajewska H, Turck D, Weaver LT. Feeding preterm infants after hospital discharge: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2006;42(5):596-603
https://pubmed.ncbi.nlm.nih.gov/16707992[4] Amesz EM, Schaafsma A, Cranendonk A, Lafeber HN. Optimal growth and lower fat mass in preterm infants fed a protein-enriched postdischarge formula. Journal of pediatric gastroenterology and nutrition 2010;50(2):200-7
http://dx.doi.org/10.1097/MPG.0b013e3181a8150d https://pubmed.ncbi.nlm.nih.gov/19881394[4] Amesz EM, Schaafsma A, Cranendonk A, Lafeber HN. Optimal growth and lower fat mass in preterm infants fed a protein-enriched postdischarge formula. Journal of pediatric gastroenterology and nutrition 2010;50(2):200-7
http://dx.doi.org/10.1097/MPG.0b013e3181a8150d https://pubmed.ncbi.nlm.nih.gov/19881394[5] Anderson P, Doyle LW, . Neurobehavioral outcomes of school-age children born extremely low birth weight or very preterm in the 1990s. JAMA 2003;289(24):3264-72
https://pubmed.ncbi.nlm.nih.gov/12824207[5] Anderson P, Doyle LW, . Neurobehavioral outcomes of school-age children born extremely low birth weight or very preterm in the 1990s. JAMA 2003;289(24):3264-72
https://pubmed.ncbi.nlm.nih.gov/12824207[6] van Baar AL, Vermaas J, Knots E, de Kleine MJK, Soons P. Functioning at school age of moderately preterm children born at 32 to 36 weeks' gestational age. Pediatrics 2009;124(1):251-7
http://dx.doi.org/10.1542/peds.2008-2315 https://pubmed.ncbi.nlm.nih.gov/19564307[6] van Baar AL, Vermaas J, Knots E, de Kleine MJK, Soons P. Functioning at school age of moderately preterm children born at 32 to 36 weeks' gestational age. Pediatrics 2009;124(1):251-7
http://dx.doi.org/10.1542/peds.2008-2315 https://pubmed.ncbi.nlm.nih.gov/19564307[7] Blair C. Early intervention for low birth weight, preterm infants: the role of negative emotionality in the specification of effects. Development and psychopathology 2002;14(2):311-32
https://pubmed.ncbi.nlm.nih.gov/12030694[7] Blair C. Early intervention for low birth weight, preterm infants: the role of negative emotionality in the specification of effects. Development and psychopathology 2002;14(2):311-32
https://pubmed.ncbi.nlm.nih.gov/12030694[8] Bocca-Tjeertes IFA, Kerstjens JM, Reijneveld SA, de Winter AF, Bos AF. Growth and predictors of growth restraint in moderately preterm children aged 0 to 4 years. Pediatrics 2011;128(5):e1187-94
http://dx.doi.org/10.1542/peds.2010-3781 https://pubmed.ncbi.nlm.nih.gov/21987699[8] Bocca-Tjeertes IFA, Kerstjens JM, Reijneveld SA, de Winter AF, Bos AF. Growth and predictors of growth restraint in moderately preterm children aged 0 to 4 years. Pediatrics 2011;128(5):e1187-94
http://dx.doi.org/10.1542/peds.2010-3781 https://pubmed.ncbi.nlm.nih.gov/21987699[9] Bocca-Tjeertes IFA, van Buuren S, Bos AF, Kerstjens JM, Ten Vergert EM, Reijneveld SA. Growth of preterm and full-term children aged 0-4 years: integrating median growth and variability in growth charts. The Journal of pediatrics 2012;161(3):460-465.e1
http://dx.doi.org/10.1016/j.jpeds.2012.03.016 https://pubmed.ncbi.nlm.nih.gov/22513269[9] Bocca-Tjeertes IFA, van Buuren S, Bos AF, Kerstjens JM, Ten Vergert EM, Reijneveld SA. Growth of preterm and full-term children aged 0-4 years: integrating median growth and variability in growth charts. The Journal of pediatrics 2012;161(3):460-465.e1
http://dx.doi.org/10.1016/j.jpeds.2012.03.016 https://pubmed.ncbi.nlm.nih.gov/22513269[10] Breslau N, Johnson EO, Lucia VC. Academic achievement of low birthweight children at age 11: the role of cognitive abilities at school entry. Journal of abnormal child psychology 2001;29(4):273-9
https://pubmed.ncbi.nlm.nih.gov/11523833[10] Breslau N, Johnson EO, Lucia VC. Academic achievement of low birthweight children at age 11: the role of cognitive abilities at school entry. Journal of abnormal child psychology 2001;29(4):273-9
https://pubmed.ncbi.nlm.nih.gov/11523833[11] Breslau N, Paneth NS, Lucia VC. The lingering academic deficits of low birth weight children. Pediatrics 2004;114(4):1035-40
https://pubmed.ncbi.nlm.nih.gov/15466102[11] Breslau N, Paneth NS, Lucia VC. The lingering academic deficits of low birth weight children. Pediatrics 2004;114(4):1035-40
https://pubmed.ncbi.nlm.nih.gov/15466102[12] Bucher HU, Killer C, Ochsner Y, Vaihinger S, Fauchère J-C. Growth, developmental milestones and health problems in the first 2 years in very preterm infants compared with term infants: a population based study. European journal of pediatrics 2002;161(3):151-6
https://pubmed.ncbi.nlm.nih.gov/11998913[12] Bucher HU, Killer C, Ochsner Y, Vaihinger S, Fauchère J-C. Growth, developmental milestones and health problems in the first 2 years in very preterm infants compared with term infants: a population based study. European journal of pediatrics 2002;161(3):151-6
https://pubmed.ncbi.nlm.nih.gov/11998913[13] Callanan C, Doyle L, Rickards A, Kelly E, Ford G, Davis N. Children followed with difficulty: how do they differ? Journal of paediatrics and child health 2001;37(2):152-6
https://pubmed.ncbi.nlm.nih.gov/11328470[13] Callanan C, Doyle L, Rickards A, Kelly E, Ford G, Davis N. Children followed with difficulty: how do they differ? Journal of paediatrics and child health 2001;37(2):152-6
https://pubmed.ncbi.nlm.nih.gov/11328470[14] Caravale B, Tozzi C, Albino G, Vicari S. Cognitive development in low risk preterm infants at 3-4 years of life. Archives of disease in childhood. Fetal and neonatal edition 2005;90(6):F474-9
https://pubmed.ncbi.nlm.nih.gov/15956096[14] Caravale B, Tozzi C, Albino G, Vicari S. Cognitive development in low risk preterm infants at 3-4 years of life. Archives of disease in childhood. Fetal and neonatal edition 2005;90(6):F474-9
https://pubmed.ncbi.nlm.nih.gov/15956096[15] Carvalho AEV, Martinez FE, Linhares MBM. Maternal anxiety and depression and development of prematurely born infants in the first year of life. The Spanish journal of psychology 2008;11(2):600-8
https://pubmed.ncbi.nlm.nih.gov/18988445[15] Carvalho AEV, Martinez FE, Linhares MBM. Maternal anxiety and depression and development of prematurely born infants in the first year of life. The Spanish journal of psychology 2008;11(2):600-8
https://pubmed.ncbi.nlm.nih.gov/18988445[16] Cerro N, Zeunert S, Simmer KN, Daniels LA. Eating behaviour of children 1.5-3.5 years born preterm: parents' perceptions. Journal of paediatrics and child health 2002;38(1):72-8
https://pubmed.ncbi.nlm.nih.gov/11869405[16] Cerro N, Zeunert S, Simmer KN, Daniels LA. Eating behaviour of children 1.5-3.5 years born preterm: parents' perceptions. Journal of paediatrics and child health 2002;38(1):72-8
https://pubmed.ncbi.nlm.nih.gov/11869405[17] de Winter M.. Een stevig fundament. Evaluatie van het basistakenpakket jeugdgezondheidszorg. 2013
https://www.tweedekamer.nl/downloads/document?id=2013D09496[17] de Winter M.. Een stevig fundament. Evaluatie van het basistakenpakket jeugdgezondheidszorg. 2013
https://www.tweedekamer.nl/downloads/document?id=2013D09496[18] Cooke RJ, Griffin IJ, McCormick K. Adiposity is not altered in preterm infants fed with a nutrient-enriched formula after hospital discharge. Pediatric research 2010;67(6):660-4
http://dx.doi.org/10.1203/PDR.0b013e3181da8d01 https://pubmed.ncbi.nlm.nih.gov/20216105[18] Cooke RJ, Griffin IJ, McCormick K. Adiposity is not altered in preterm infants fed with a nutrient-enriched formula after hospital discharge. Pediatric research 2010;67(6):660-4
http://dx.doi.org/10.1203/PDR.0b013e3181da8d01 https://pubmed.ncbi.nlm.nih.gov/20216105[19] Cooke RJ, McCormick K, Griffin IJ, Embleton N, Faulkner K, Wells JC, Rawlings DC. Feeding preterm infants after hospital discharge: effect of diet on body composition. Pediatric research 1999;46(4):461-4
https://pubmed.ncbi.nlm.nih.gov/10509369[19] Cooke RJ, McCormick K, Griffin IJ, Embleton N, Faulkner K, Wells JC, Rawlings DC. Feeding preterm infants after hospital discharge: effect of diet on body composition. Pediatric research 1999;46(4):461-4
https://pubmed.ncbi.nlm.nih.gov/10509369[20] Cosgrave E, Scott C, Goble R. Ocular findings in low birthweight and premature babies in the first year: do we need to screen? European journal of ophthalmology 2008;18(1):104-11
https://pubmed.ncbi.nlm.nih.gov/18203094[20] Cosgrave E, Scott C, Goble R. Ocular findings in low birthweight and premature babies in the first year: do we need to screen? European journal of ophthalmology 2008;18(1):104-11
https://pubmed.ncbi.nlm.nih.gov/18203094[21] Cserjesi R, Van Braeckel KNJA, Butcher PR, Kerstjens JM, Reijneveld SA, Bouma A, Geuze RH, Bos AF. Functioning of 7-year-old children born at 32 to 35 weeks' gestational age. Pediatrics 2012;130(4):e838-46
http://dx.doi.org/10.1542/peds.2011-2079 https://pubmed.ncbi.nlm.nih.gov/22945414[21] Cserjesi R, Van Braeckel KNJA, Butcher PR, Kerstjens JM, Reijneveld SA, Bouma A, Geuze RH, Bos AF. Functioning of 7-year-old children born at 32 to 35 weeks' gestational age. Pediatrics 2012;130(4):e838-46
http://dx.doi.org/10.1542/peds.2011-2079 https://pubmed.ncbi.nlm.nih.gov/22945414[22] da Costa SP, van der Schans CP, Zweens MJ, Boelema SR, van der Meij E, Boerman MA, Bos AF. Development of sucking patterns in pre-term infants with bronchopulmonary dysplasia. Neonatology 2010;98(3):268-77
http://dx.doi.org/10.1159/000281106 https://pubmed.ncbi.nlm.nih.gov/20453521[22] da Costa SP, van der Schans CP, Zweens MJ, Boelema SR, van der Meij E, Boerman MA, Bos AF. Development of sucking patterns in pre-term infants with bronchopulmonary dysplasia. Neonatology 2010;98(3):268-77
http://dx.doi.org/10.1159/000281106 https://pubmed.ncbi.nlm.nih.gov/20453521[23] da Costa SP, van der Schans CP, Zweens MJ, Boelema SR, van der Meij E, Boerman MA, Bos AF. The development of sucking patterns in preterm, small-for-gestational age infants. The Journal of pediatrics 2010;157(4):603-9, 609.e1-3
http://dx.doi.org/10.1016/j.jpeds.2010.04.037 https://pubmed.ncbi.nlm.nih.gov/20542296[23] da Costa SP, van der Schans CP, Zweens MJ, Boelema SR, van der Meij E, Boerman MA, Bos AF. The development of sucking patterns in preterm, small-for-gestational age infants. The Journal of pediatrics 2010;157(4):603-9, 609.e1-3
http://dx.doi.org/10.1016/j.jpeds.2010.04.037 https://pubmed.ncbi.nlm.nih.gov/20542296[24] de Kieviet JF, Piek JP, Aarnoudse-Moens CS, Oosterlaan J. Motor development in very preterm and very low-birth-weight children from birth to adolescence: a meta-analysis. JAMA 2009;302(20):2235-42
http://dx.doi.org/10.1001/jama.2009.1708 https://pubmed.ncbi.nlm.nih.gov/19934425[24] de Kieviet JF, Piek JP, Aarnoudse-Moens CS, Oosterlaan J. Motor development in very preterm and very low-birth-weight children from birth to adolescence: a meta-analysis. JAMA 2009;302(20):2235-42
http://dx.doi.org/10.1001/jama.2009.1708 https://pubmed.ncbi.nlm.nih.gov/19934425[25] de Vries AM, de Groot L. Transient dystonias revisited: a comparative study of preterm and term children at 2 1/2 years of age. Developmental medicine and child neurology 2002;44(6):415-21
https://pubmed.ncbi.nlm.nih.gov/12088310[25] de Vries AM, de Groot L. Transient dystonias revisited: a comparative study of preterm and term children at 2 1/2 years of age. Developmental medicine and child neurology 2002;44(6):415-21
https://pubmed.ncbi.nlm.nih.gov/12088310[26] Del Canho R., Huisman A.. Vaccinatie van prematuur geboren kinderen. Praktische Pediatrie 2007;2():34
https://www.praktischepediatrie.nl/tijdschrift-elearning/editie/artikel/t/vaccinatie-van-prematuur-geboren-kinderen[26] Del Canho R., Huisman A.. Vaccinatie van prematuur geboren kinderen. Praktische Pediatrie 2007;2():34
https://www.praktischepediatrie.nl/tijdschrift-elearning/editie/artikel/t/vaccinatie-van-prematuur-geboren-kinderen[27] Doyle LW, Roberts G, Anderson PJ, . Outcomes at age 2 years of infants < 28 weeks' gestational age born in Victoria in 2005. The Journal of pediatrics 2010;156(1):49-53.e1
http://dx.doi.org/10.1016/j.jpeds.2009.07.013 https://pubmed.ncbi.nlm.nih.gov/19783004[27] Doyle LW, Roberts G, Anderson PJ, . Outcomes at age 2 years of infants < 28 weeks' gestational age born in Victoria in 2005. The Journal of pediatrics 2010;156(1):49-53.e1
http://dx.doi.org/10.1016/j.jpeds.2009.07.013 https://pubmed.ncbi.nlm.nih.gov/19783004[28] Dusseldorp E, Boere-Boonekamp M.M., Coenen - van Vroonhoven E.. Pilotstudie D-screening: screening op ontwikkelingsachterstand bij het jonge kind, uitgevoerd door de jeugdarts. 2011
http://resolver.tno.nl/uuid:652a62bf-c5cd-4b67-9fea-2db1525126f8[28] Dusseldorp E, Boere-Boonekamp M.M., Coenen - van Vroonhoven E.. Pilotstudie D-screening: screening op ontwikkelingsachterstand bij het jonge kind, uitgevoerd door de jeugdarts. 2011
http://resolver.tno.nl/uuid:652a62bf-c5cd-4b67-9fea-2db1525126f8[29] Duys-Fransen H.M.T.W.. Eerder dan verwacht: onderzoek naar de ervaringen en behoeftes van ouders van een prematuur geboren kind na een zwangerschap tussen de 32 en 37 weken gedurende de eerste 6 maanden. 2008
[29] Duys-Fransen H.M.T.W.. Eerder dan verwacht: onderzoek naar de ervaringen en behoeftes van ouders van een prematuur geboren kind na een zwangerschap tussen de 32 en 37 weken gedurende de eerste 6 maanden. 2008
[30] Embleton ND, Cooke RJ. Protein requirements in preterm infants: effect of different levels of protein intake on growth and body composition. Pediatric research 2005;58(5):855-60
https://pubmed.ncbi.nlm.nih.gov/16183813[30] Embleton ND, Cooke RJ. Protein requirements in preterm infants: effect of different levels of protein intake on growth and body composition. Pediatric research 2005;58(5):855-60
https://pubmed.ncbi.nlm.nih.gov/16183813[31] Erikson C, Allert C, Carlberg EB, Katz-Salamon M. Stability of longitudinal motor development in very low birthweight infants from 5 months to 5.5 years. Acta paediatrica (Oslo, Norway : 1992) 2003;92(2):197-203
https://pubmed.ncbi.nlm.nih.gov/12710646[31] Erikson C, Allert C, Carlberg EB, Katz-Salamon M. Stability of longitudinal motor development in very low birthweight infants from 5 months to 5.5 years. Acta paediatrica (Oslo, Norway : 1992) 2003;92(2):197-203
https://pubmed.ncbi.nlm.nih.gov/12710646[32] Fallang B, Øien I, Hellem E, Saugstad OD, Hadders-Algra M. Quality of reaching and postural control in young preterm infants is related to neuromotor outcome at 6 years. Pediatric research 2005;58(2):347-53
https://pubmed.ncbi.nlm.nih.gov/16055930[32] Fallang B, Øien I, Hellem E, Saugstad OD, Hadders-Algra M. Quality of reaching and postural control in young preterm infants is related to neuromotor outcome at 6 years. Pediatric research 2005;58(2):347-53
https://pubmed.ncbi.nlm.nih.gov/16055930[33] Feldman R, Eidelman AI. Neonatal state organization, neuromaturation, mother-infant interaction, and cognitive development in small-for-gestational-age premature infants. Pediatrics 2006;118(3):e869-78
https://pubmed.ncbi.nlm.nih.gov/16880249[33] Feldman R, Eidelman AI. Neonatal state organization, neuromaturation, mother-infant interaction, and cognitive development in small-for-gestational-age premature infants. Pediatrics 2006;118(3):e869-78
https://pubmed.ncbi.nlm.nih.gov/16880249[34] Forcada-Guex M, Borghini A, Pierrehumbert B, Ansermet F, Muller-Nix C. Prematurity, maternal posttraumatic stress and consequences on the mother-infant relationship. Early human development 2011;87(1):21-6
http://dx.doi.org/10.1016/j.earlhumdev.2010.09.006 https://pubmed.ncbi.nlm.nih.gov/20951514[34] Forcada-Guex M, Borghini A, Pierrehumbert B, Ansermet F, Muller-Nix C. Prematurity, maternal posttraumatic stress and consequences on the mother-infant relationship. Early human development 2011;87(1):21-6
http://dx.doi.org/10.1016/j.earlhumdev.2010.09.006 https://pubmed.ncbi.nlm.nih.gov/20951514[35] Furck AK, Richter JW, Kattner E. Very low birth weight infants have only few adverse events after timely immunization. Journal of perinatology : official journal of the California Perinatal Association 2010;30(2):118-21
http://dx.doi.org/10.1038/jp.2009.112 https://pubmed.ncbi.nlm.nih.gov/19710678[35] Furck AK, Richter JW, Kattner E. Very low birth weight infants have only few adverse events after timely immunization. Journal of perinatology : official journal of the California Perinatal Association 2010;30(2):118-21
http://dx.doi.org/10.1038/jp.2009.112 https://pubmed.ncbi.nlm.nih.gov/19710678[36] Gianní ML, Picciolini O, Ravasi M, Gardon L, Vegni C, Fumagalli M, Mosca F. The effects of an early developmental mother-child intervention program on neurodevelopment outcome in very low birth weight infants: a pilot study. Early human development 2006;82(10):691-5
https://pubmed.ncbi.nlm.nih.gov/16530990[36] Gianní ML, Picciolini O, Ravasi M, Gardon L, Vegni C, Fumagalli M, Mosca F. The effects of an early developmental mother-child intervention program on neurodevelopment outcome in very low birth weight infants: a pilot study. Early human development 2006;82(10):691-5
https://pubmed.ncbi.nlm.nih.gov/16530990[37] Goyen TA, Lui K. Longitudinal motor development of "apparently normal" high-risk infants at 18 months, 3 and 5 years. Early human development 2002;70(1-2):103-15
https://pubmed.ncbi.nlm.nih.gov/12441208[37] Goyen TA, Lui K. Longitudinal motor development of "apparently normal" high-risk infants at 18 months, 3 and 5 years. Early human development 2002;70(1-2):103-15
https://pubmed.ncbi.nlm.nih.gov/12441208[38] de Graaf JP, Ravelli ACJ, Wildschut HIJ, Denktaş S, Voorham AJJ, Bonsel GJ, Steegers EAP. [Perinatal outcomes in the four largest cities and in deprived neighbourhoods in The Netherlands]. Nederlands tijdschrift voor geneeskunde 2008;152(50):2734-40
https://pubmed.ncbi.nlm.nih.gov/19192587[38] de Graaf JP, Ravelli ACJ, Wildschut HIJ, Denktaş S, Voorham AJJ, Bonsel GJ, Steegers EAP. [Perinatal outcomes in the four largest cities and in deprived neighbourhoods in The Netherlands]. Nederlands tijdschrift voor geneeskunde 2008;152(50):2734-40
https://pubmed.ncbi.nlm.nih.gov/19192587[39] Bjerkeli Grøvdal L, Grimsmo A, Ivar Lund Nilsen T. Parent-held child health records do not improve care: a randomized controlled trial in Norway. Scandinavian journal of primary health care 2006;24(3):186-90
https://pubmed.ncbi.nlm.nih.gov/16923629[39] Bjerkeli Grøvdal L, Grimsmo A, Ivar Lund Nilsen T. Parent-held child health records do not improve care: a randomized controlled trial in Norway. Scandinavian journal of primary health care 2006;24(3):186-90
https://pubmed.ncbi.nlm.nih.gov/16923629[40] van Haastert IC, de Vries LS, Helders PJM, Jongmans MJ. Early gross motor development of preterm infants according to the Alberta Infant Motor Scale. The Journal of pediatrics 2006;149(5):617-22
https://pubmed.ncbi.nlm.nih.gov/17095330[40] van Haastert IC, de Vries LS, Helders PJM, Jongmans MJ. Early gross motor development of preterm infants according to the Alberta Infant Motor Scale. The Journal of pediatrics 2006;149(5):617-22
https://pubmed.ncbi.nlm.nih.gov/17095330[41] van Haastert IC, Groenendaal F, Uiterwaal CSPM, Termote JUM, van der Heide-Jalving M, Eijsermans MJC, Gorter JW, Helders PJM, Jongmans MJ, de Vries LS. Decreasing incidence and severity of cerebral palsy in prematurely born children. The Journal of pediatrics 2011;159(1):86-91.e1
http://dx.doi.org/10.1016/j.jpeds.2010.12.053 https://pubmed.ncbi.nlm.nih.gov/21367430[41] van Haastert IC, Groenendaal F, Uiterwaal CSPM, Termote JUM, van der Heide-Jalving M, Eijsermans MJC, Gorter JW, Helders PJM, Jongmans MJ, de Vries LS. Decreasing incidence and severity of cerebral palsy in prematurely born children. The Journal of pediatrics 2011;159(1):86-91.e1
http://dx.doi.org/10.1016/j.jpeds.2010.12.053 https://pubmed.ncbi.nlm.nih.gov/21367430[42] Hafkamp-de Groen E., Dusseldorp E., Boere-Boonekamp M.M.. Relatie tussen het Van Wiechenonderzoek (D-score) op 2 jaar en het intelligentieniveau op 5 jaar. Tijdschrift voor Jeugdgezondheidszorg 2009;41():10
[42] Hafkamp-de Groen E., Dusseldorp E., Boere-Boonekamp M.M.. Relatie tussen het Van Wiechenonderzoek (D-score) op 2 jaar en het intelligentieniveau op 5 jaar. Tijdschrift voor Jeugdgezondheidszorg 2009;41():10
[43] Heerdink-Obenhuijsen N., Boere-Boonekamp M.M., Tjon A Ten W.E., Wensing A., Wensing-Souren C.. Nazorg van de risicopasgeborenen: een reden tot zorg voor de kindergeneeskunde en de jeugdgezondheidszorg. Tijdschrift voor Jeugdgezondheidszorg 2005;37():51
[43] Heerdink-Obenhuijsen N., Boere-Boonekamp M.M., Tjon A Ten W.E., Wensing A., Wensing-Souren C.. Nazorg van de risicopasgeborenen: een reden tot zorg voor de kindergeneeskunde en de jeugdgezondheidszorg. Tijdschrift voor Jeugdgezondheidszorg 2005;37():51
[44] Heerdink-Obenhuijsen N., Boere-Boonekamp M.M., Tjon A Ten W.E.. Nazorg van de risicopasgeborenen: een reden tot zorg voor de kindergeneeskunde en de jeugdgezondheidszorg. NVK Nieuwsbrief, 2004;23():19
[44] Heerdink-Obenhuijsen N., Boere-Boonekamp M.M., Tjon A Ten W.E.. Nazorg van de risicopasgeborenen: een reden tot zorg voor de kindergeneeskunde en de jeugdgezondheidszorg. NVK Nieuwsbrief, 2004;23():19
[45] Henderson G, Fahey T, McGuire W. Calorie and protein-enriched formula versus standard term formula for improving growth and development in preterm or low birth weight infants following hospital discharge. The Cochrane database of systematic reviews 2005
https://pubmed.ncbi.nlm.nih.gov/15846728[45] Henderson G, Fahey T, McGuire W. Calorie and protein-enriched formula versus standard term formula for improving growth and development in preterm or low birth weight infants following hospital discharge. The Cochrane database of systematic reviews 2005
https://pubmed.ncbi.nlm.nih.gov/15846728[46] Henderson G, Fahey T, McGuire W. Nutrient-enriched formula versus standard term formula for preterm infants following hospital discharge. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17943826[46] Henderson G, Fahey T, McGuire W. Nutrient-enriched formula versus standard term formula for preterm infants following hospital discharge. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17943826[47] Hill JL, Brooks-Gunn J, Waldfogel J. Sustained effects of high participation in an early intervention for low-birth-weight premature infants. Developmental psychology 2003;39(4):730-744
http://dx.doi.org/10.1037/0012-1649.39.4.730 https://pubmed.ncbi.nlm.nih.gov/12859126[47] Hill JL, Brooks-Gunn J, Waldfogel J. Sustained effects of high participation in an early intervention for low-birth-weight premature infants. Developmental psychology 2003;39(4):730-744
http://dx.doi.org/10.1037/0012-1649.39.4.730 https://pubmed.ncbi.nlm.nih.gov/12859126[48] Hille ETM, Weisglas-Kuperus N, van Goudoever JB, Jacobusse GW, Ens-Dokkum MH, de Groot L, Wit JM, Geven WB, Kok JH, de Kleine MJK, Kollée LAA, Mulder ALM, van Straaten HLM, de Vries LS, van Weissenbruch MM, Verloove-Vanhorick SP, . Functional outcomes and participation in young adulthood for very preterm and very low birth weight infants: the Dutch Project on Preterm and Small for Gestational Age Infants at 19 years of age. Pediatrics 2007;120(3):e587-95
https://pubmed.ncbi.nlm.nih.gov/17766499[48] Hille ETM, Weisglas-Kuperus N, van Goudoever JB, Jacobusse GW, Ens-Dokkum MH, de Groot L, Wit JM, Geven WB, Kok JH, de Kleine MJK, Kollée LAA, Mulder ALM, van Straaten HLM, de Vries LS, van Weissenbruch MM, Verloove-Vanhorick SP, . Functional outcomes and participation in young adulthood for very preterm and very low birth weight infants: the Dutch Project on Preterm and Small for Gestational Age Infants at 19 years of age. Pediatrics 2007;120(3):e587-95
https://pubmed.ncbi.nlm.nih.gov/17766499[49] Hoffenkamp HN, Tooten A, Hall RAS, Croon MA, Braeken J, Winkel FW, Vingerhoets AJJM, van Bakel HJA. The impact of premature childbirth on parental bonding. Evolutionary psychology : an international journal of evolutionary approaches to psychology and behavior 2012;10(3):542-61
https://pubmed.ncbi.nlm.nih.gov/22947677[49] Hoffenkamp HN, Tooten A, Hall RAS, Croon MA, Braeken J, Winkel FW, Vingerhoets AJJM, van Bakel HJA. The impact of premature childbirth on parental bonding. Evolutionary psychology : an international journal of evolutionary approaches to psychology and behavior 2012;10(3):542-61
https://pubmed.ncbi.nlm.nih.gov/22947677[50] Houtzager BA, Gorter-Overdiek B, Van Sonderen L, Tamminga P, Van Wassenaer AG. Improvement of developmental outcome between 24 and 36 months corrected age in very preterm infants. Acta paediatrica (Oslo, Norway : 1992) 2010;99(12):1801-6
http://dx.doi.org/10.1111/j.1651-2227.2010.01953.x https://pubmed.ncbi.nlm.nih.gov/20670310[50] Houtzager BA, Gorter-Overdiek B, Van Sonderen L, Tamminga P, Van Wassenaer AG. Improvement of developmental outcome between 24 and 36 months corrected age in very preterm infants. Acta paediatrica (Oslo, Norway : 1992) 2010;99(12):1801-6
http://dx.doi.org/10.1111/j.1651-2227.2010.01953.x https://pubmed.ncbi.nlm.nih.gov/20670310[51] Ingemarsson I. Gender aspects of preterm birth. BJOG : an international journal of obstetrics and gynaecology 2003;110 Suppl 20():34-8
https://pubmed.ncbi.nlm.nih.gov/12763109[51] Ingemarsson I. Gender aspects of preterm birth. BJOG : an international journal of obstetrics and gynaecology 2003;110 Suppl 20():34-8
https://pubmed.ncbi.nlm.nih.gov/12763109[52] Jacobusse G, van Buuren S, Verkerk PH. An interval scale for development of children aged 0-2 years. Statistics in medicine 2006;25(13):2272-83
https://pubmed.ncbi.nlm.nih.gov/16143995[52] Jacobusse G, van Buuren S, Verkerk PH. An interval scale for development of children aged 0-2 years. Statistics in medicine 2006;25(13):2272-83
https://pubmed.ncbi.nlm.nih.gov/16143995[53] Jacobusse G.W., Van Buuren S, Verkerk P.H.. Ontwikkeling van de D-score. Een samenvattende maat voor het Van Wiechenonderzoek. Tijdschrift voor Jeugdgezondheidszorg 2008;40():8
[53] Jacobusse G.W., Van Buuren S, Verkerk P.H.. Ontwikkeling van de D-score. Een samenvattende maat voor het Van Wiechenonderzoek. Tijdschrift voor Jeugdgezondheidszorg 2008;40():8
[54] Janssen AJWM, Nijhuis-van der Sanden MWG, Akkermans RP, Oostendorp RAB, Kollée LAA. Influence of behaviour and risk factors on motor performance in preterm infants at age 2 to 3 years. Developmental medicine and child neurology 2008;50(12):926-31
http://dx.doi.org/10.1111/j.1469-8749.2008.03108.x https://pubmed.ncbi.nlm.nih.gov/18811709[54] Janssen AJWM, Nijhuis-van der Sanden MWG, Akkermans RP, Oostendorp RAB, Kollée LAA. Influence of behaviour and risk factors on motor performance in preterm infants at age 2 to 3 years. Developmental medicine and child neurology 2008;50(12):926-31
http://dx.doi.org/10.1111/j.1469-8749.2008.03108.x https://pubmed.ncbi.nlm.nih.gov/18811709[55] Janssen AJWM, Nijhuis-van der Sanden MWG, Akkermans RP, Tissingh J, Oostendorp RAB, Kollée LAA. A model to predict motor performance in preterm infants at 5 years. Early human development 2009;85(9):599-604
http://dx.doi.org/10.1016/j.earlhumdev.2009.07.001 https://pubmed.ncbi.nlm.nih.gov/19643556[55] Janssen AJWM, Nijhuis-van der Sanden MWG, Akkermans RP, Tissingh J, Oostendorp RAB, Kollée LAA. A model to predict motor performance in preterm infants at 5 years. Early human development 2009;85(9):599-604
http://dx.doi.org/10.1016/j.earlhumdev.2009.07.001 https://pubmed.ncbi.nlm.nih.gov/19643556[56] Janssen AJWM, Akkermans RP, Steiner K, de Haes OAM, Oostendorp RAB, Kollée LAA, Nijhuis-van der Sanden MWG. Unstable longitudinal motor performance in preterm infants from 6 to 24 months on the Bayley Scales of Infant Development--Second edition. Research in developmental disabilities 2011;32(5):1902-9
http://dx.doi.org/10.1016/j.ridd.2011.03.026 https://pubmed.ncbi.nlm.nih.gov/21530160[56] Janssen AJWM, Akkermans RP, Steiner K, de Haes OAM, Oostendorp RAB, Kollée LAA, Nijhuis-van der Sanden MWG. Unstable longitudinal motor performance in preterm infants from 6 to 24 months on the Bayley Scales of Infant Development--Second edition. Research in developmental disabilities 2011;32(5):1902-9
http://dx.doi.org/10.1016/j.ridd.2011.03.026 https://pubmed.ncbi.nlm.nih.gov/21530160[57] Jeng S-F, Chen L-C, Yau K-IT. Kinematic analysis of kicking movements in preterm infants with very low birth weight and full-term infants. Physical therapy 2002;82(2):148-59
https://pubmed.ncbi.nlm.nih.gov/11856066[57] Jeng S-F, Chen L-C, Yau K-IT. Kinematic analysis of kicking movements in preterm infants with very low birth weight and full-term infants. Physical therapy 2002;82(2):148-59
https://pubmed.ncbi.nlm.nih.gov/11856066[58] Johnson S. Cognitive and behavioural outcomes following very preterm birth. Seminars in fetal & neonatal medicine 2007;12(5):363-73
https://pubmed.ncbi.nlm.nih.gov/17625996[58] Johnson S. Cognitive and behavioural outcomes following very preterm birth. Seminars in fetal & neonatal medicine 2007;12(5):363-73
https://pubmed.ncbi.nlm.nih.gov/17625996[59] Johnson S, Hollis C, Kochhar P, Hennessy E, Wolke D, Marlow N. Autism spectrum disorders in extremely preterm children. The Journal of pediatrics 2010;156(4):525-31.e2
http://dx.doi.org/10.1016/j.jpeds.2009.10.041 https://pubmed.ncbi.nlm.nih.gov/20056232[59] Johnson S, Hollis C, Kochhar P, Hennessy E, Wolke D, Marlow N. Autism spectrum disorders in extremely preterm children. The Journal of pediatrics 2010;156(4):525-31.e2
http://dx.doi.org/10.1016/j.jpeds.2009.10.041 https://pubmed.ncbi.nlm.nih.gov/20056232[60] Johnson S, Whitelaw A, Glazebrook C, Israel C, Turner R, White IR, Croudace T, Davenport F, Marlow N. Randomized trial of a parenting intervention for very preterm infants: outcome at 2 years. The Journal of pediatrics 2009;155(4):488-94
http://dx.doi.org/10.1016/j.jpeds.2009.04.013 https://pubmed.ncbi.nlm.nih.gov/19595367[60] Johnson S, Whitelaw A, Glazebrook C, Israel C, Turner R, White IR, Croudace T, Davenport F, Marlow N. Randomized trial of a parenting intervention for very preterm infants: outcome at 2 years. The Journal of pediatrics 2009;155(4):488-94
http://dx.doi.org/10.1016/j.jpeds.2009.04.013 https://pubmed.ncbi.nlm.nih.gov/19595367[61] Karatzias T., Chouliara Z., Maxton F.. Post-traumatic symptomatology in parents with premature infants: A systematic review of the literature. Journal of Prenatal & Perinatal Psychology & Health 2007;21 (3):249
[61] Karatzias T., Chouliara Z., Maxton F.. Post-traumatic symptomatology in parents with premature infants: A systematic review of the literature. Journal of Prenatal & Perinatal Psychology & Health 2007;21 (3):249
[62] Keijzer-Veen MG, Finken MJJ, Nauta J, Dekker FW, Hille ETM, Frölich M, Wit JM, van der Heijden AJ, . Is blood pressure increased 19 years after intrauterine growth restriction and preterm birth? A prospective follow-up study in The Netherlands. Pediatrics 2005;116(3):725-31
https://pubmed.ncbi.nlm.nih.gov/16140714[62] Keijzer-Veen MG, Finken MJJ, Nauta J, Dekker FW, Hille ETM, Frölich M, Wit JM, van der Heijden AJ, . Is blood pressure increased 19 years after intrauterine growth restriction and preterm birth? A prospective follow-up study in The Netherlands. Pediatrics 2005;116(3):725-31
https://pubmed.ncbi.nlm.nih.gov/16140714[63] Kerstjens JM, Bos AF, ten Vergert EMJ, de Meer G, Butcher PR, Reijneveld SA. Support for the global feasibility of the Ages and Stages Questionnaire as developmental screener. Early human development 2009;85(7):443-7
http://dx.doi.org/10.1016/j.earlhumdev.2009.03.001 https://pubmed.ncbi.nlm.nih.gov/19356866[63] Kerstjens JM, Bos AF, ten Vergert EMJ, de Meer G, Butcher PR, Reijneveld SA. Support for the global feasibility of the Ages and Stages Questionnaire as developmental screener. Early human development 2009;85(7):443-7
http://dx.doi.org/10.1016/j.earlhumdev.2009.03.001 https://pubmed.ncbi.nlm.nih.gov/19356866[64] Kerstjens JM, de Winter AF, Bocca-Tjeertes IF, ten Vergert EMJ, Reijneveld SA, Bos AF. Developmental delay in moderately preterm-born children at school entry. The Journal of pediatrics 2011;159(1):92-8
http://dx.doi.org/10.1016/j.jpeds.2010.12.041 https://pubmed.ncbi.nlm.nih.gov/21324481[64] Kerstjens JM, de Winter AF, Bocca-Tjeertes IF, ten Vergert EMJ, Reijneveld SA, Bos AF. Developmental delay in moderately preterm-born children at school entry. The Journal of pediatrics 2011;159(1):92-8
http://dx.doi.org/10.1016/j.jpeds.2010.12.041 https://pubmed.ncbi.nlm.nih.gov/21324481[65] Kerstjens JM, de Winter AF, Bocca-Tjeertes IF, Bos AF, Reijneveld SA. Risk of developmental delay increases exponentially as gestational age of preterm infants decreases: a cohort study at age 4 years. Developmental medicine and child neurology 2012;54(12):1096-101
http://dx.doi.org/10.1111/j.1469-8749.2012.04423.x https://pubmed.ncbi.nlm.nih.gov/23020259[65] Kerstjens JM, de Winter AF, Bocca-Tjeertes IF, Bos AF, Reijneveld SA. Risk of developmental delay increases exponentially as gestational age of preterm infants decreases: a cohort study at age 4 years. Developmental medicine and child neurology 2012;54(12):1096-101
http://dx.doi.org/10.1111/j.1469-8749.2012.04423.x https://pubmed.ncbi.nlm.nih.gov/23020259[66] de Kleine MJK, den Ouden AL, Kollée LAA, Nijhuis-van der Sanden MWG, Sondaar M, van Kessel-Feddema BJM, Knuijt S, van Baar AL, Ilsen A, Breur-Pieterse R, Briët JM, Brand R, Verloove-Vanhorick SP. Development and evaluation of a follow up assessment of preterm infants at 5 years of age. Archives of disease in childhood 2003;88(10):870-5
https://pubmed.ncbi.nlm.nih.gov/14500304[66] de Kleine MJK, den Ouden AL, Kollée LAA, Nijhuis-van der Sanden MWG, Sondaar M, van Kessel-Feddema BJM, Knuijt S, van Baar AL, Ilsen A, Breur-Pieterse R, Briët JM, Brand R, Verloove-Vanhorick SP. Development and evaluation of a follow up assessment of preterm infants at 5 years of age. Archives of disease in childhood 2003;88(10):870-5
https://pubmed.ncbi.nlm.nih.gov/14500304[67] Handreiking verantwoordelijkheidsverdeling bij samenwerking in de zorg 2010
https://www.igj.nl/binaries/igj/documenten/richtlijnen/2010/01/26/handreiking-verantwoordelijkheidsverdeling-bij-samenwerking-in-de-zorg/Handreiking_verantwoordelijkheidsverdeling__2010_01_26_DEF.pdf[67] Handreiking verantwoordelijkheidsverdeling bij samenwerking in de zorg 2010
https://www.igj.nl/binaries/igj/documenten/richtlijnen/2010/01/26/handreiking-verantwoordelijkheidsverdeling-bij-samenwerking-in-de-zorg/Handreiking_verantwoordelijkheidsverdeling__2010_01_26_DEF.pdf[68] Knops NBB, Sneeuw KCA, Brand R, Hille ETM, den Ouden AL, Wit J-M, Verloove-Vanhorick SP. Catch-up growth up to ten years of age in children born very preterm or with very low birth weight. BMC pediatrics 2005;5():26
https://pubmed.ncbi.nlm.nih.gov/16033642[68] Knops NBB, Sneeuw KCA, Brand R, Hille ETM, den Ouden AL, Wit J-M, Verloove-Vanhorick SP. Catch-up growth up to ten years of age in children born very preterm or with very low birth weight. BMC pediatrics 2005;5():26
https://pubmed.ncbi.nlm.nih.gov/16033642[69] Koldewijn K, van Wassenaer A, Wolf M-J, Meijssen D, Houtzager B, Beelen A, Kok J, Nollet F. A neurobehavioral intervention and assessment program in very low birth weight infants: outcome at 24 months. The Journal of pediatrics 2010;156(3):359-65
http://dx.doi.org/10.1016/j.jpeds.2009.09.009 https://pubmed.ncbi.nlm.nih.gov/19880139[69] Koldewijn K, van Wassenaer A, Wolf M-J, Meijssen D, Houtzager B, Beelen A, Kok J, Nollet F. A neurobehavioral intervention and assessment program in very low birth weight infants: outcome at 24 months. The Journal of pediatrics 2010;156(3):359-65
http://dx.doi.org/10.1016/j.jpeds.2009.09.009 https://pubmed.ncbi.nlm.nih.gov/19880139[70] Küpers A.M., Dekkers D.A.M., de Coo D., Tjon A Ten W.E.. Evaluatie van de transmurale zorg voor pasgeborenen met een gezondheidsrisico. Tijdschrift voor Jeugdgezondheidszorg 2009;41():74
[70] Küpers A.M., Dekkers D.A.M., de Coo D., Tjon A Ten W.E.. Evaluatie van de transmurale zorg voor pasgeborenen met een gezondheidsrisico. Tijdschrift voor Jeugdgezondheidszorg 2009;41():74
[71] Lafeber H., van Zoeren-Grobben D.. Werkboek Enterale en parenterale voeding bij pasgeborenen. 2012
[71] Lafeber H., van Zoeren-Grobben D.. Werkboek Enterale en parenterale voeding bij pasgeborenen. 2012
[72] van de Lagemaat M, Rotteveel J, Muskiet FAJ, Schaafsma A, Lafeber HN. Post term dietary-induced changes in DHA and AA status relate to gains in weight, length, and head circumference in preterm infants. Prostaglandins, leukotrienes, and essential fatty acids 2011;85(6):311-6
http://dx.doi.org/10.1016/j.plefa.2011.09.005 https://pubmed.ncbi.nlm.nih.gov/21995887[72] van de Lagemaat M, Rotteveel J, Muskiet FAJ, Schaafsma A, Lafeber HN. Post term dietary-induced changes in DHA and AA status relate to gains in weight, length, and head circumference in preterm infants. Prostaglandins, leukotrienes, and essential fatty acids 2011;85(6):311-6
http://dx.doi.org/10.1016/j.plefa.2011.09.005 https://pubmed.ncbi.nlm.nih.gov/21995887[73] Van de Lagemaat M., Rotteveel J.. Increased bone mass gain in preterm-born infants fed protein- and mineral-enriched postdischarge formula. J Pediatr Gastroenterol Nutr. 2012
[73] Van de Lagemaat M., Rotteveel J.. Increased bone mass gain in preterm-born infants fed protein- and mineral-enriched postdischarge formula. J Pediatr Gastroenterol Nutr. 2012
[74] Lando A, Klamer A, Jonsbo F, Weiss J, Greisen G. Developmental delay at 12 months in children born extremely preterm. Acta paediatrica (Oslo, Norway : 1992) 2005;94(11):1604-7
https://pubmed.ncbi.nlm.nih.gov/16352497[74] Lando A, Klamer A, Jonsbo F, Weiss J, Greisen G. Developmental delay at 12 months in children born extremely preterm. Acta paediatrica (Oslo, Norway : 1992) 2005;94(11):1604-7
https://pubmed.ncbi.nlm.nih.gov/16352497[75] Lapillonne A, Salle BL, Glorieux FH, Claris O. Bone mineralization and growth are enhanced in preterm infants fed an isocaloric, nutrient-enriched preterm formula through term. The American journal of clinical nutrition 2004;80(6):1595-603
https://pubmed.ncbi.nlm.nih.gov/15585774[75] Lapillonne A, Salle BL, Glorieux FH, Claris O. Bone mineralization and growth are enhanced in preterm infants fed an isocaloric, nutrient-enriched preterm formula through term. The American journal of clinical nutrition 2004;80(6):1595-603
https://pubmed.ncbi.nlm.nih.gov/15585774[76] Larroque B, Ancel P-Y, Marret S, Marchand L, André M, Arnaud C, Pierrat V, Rozé J-C, Messer J, Thiriez G, Burguet A, Picaud J-C, Bréart G, Kaminski M, . Neurodevelopmental disabilities and special care of 5-year-old children born before 33 weeks of gestation (the EPIPAGE study): a longitudinal cohort study. Lancet (London, England) 2008;371(9615):813-20
http://dx.doi.org/10.1016/S0140-6736(08)60380-3 https://pubmed.ncbi.nlm.nih.gov/18328928[76] Larroque B, Ancel P-Y, Marret S, Marchand L, André M, Arnaud C, Pierrat V, Rozé J-C, Messer J, Thiriez G, Burguet A, Picaud J-C, Bréart G, Kaminski M, . Neurodevelopmental disabilities and special care of 5-year-old children born before 33 weeks of gestation (the EPIPAGE study): a longitudinal cohort study. Lancet (London, England) 2008;371(9615):813-20
http://dx.doi.org/10.1016/S0140-6736(08)60380-3 https://pubmed.ncbi.nlm.nih.gov/18328928[77] Laughon M, O'Shea MT, Allred EN, Bose C, Kuban K, Van Marter LJ, Ehrenkranz RA, Leviton A, . Chronic lung disease and developmental delay at 2 years of age in children born before 28 weeks' gestation. Pediatrics 2009;124(2):637-48
http://dx.doi.org/10.1542/peds.2008-2874 https://pubmed.ncbi.nlm.nih.gov/19620203[77] Laughon M, O'Shea MT, Allred EN, Bose C, Kuban K, Van Marter LJ, Ehrenkranz RA, Leviton A, . Chronic lung disease and developmental delay at 2 years of age in children born before 28 weeks' gestation. Pediatrics 2009;124(2):637-48
http://dx.doi.org/10.1542/peds.2008-2874 https://pubmed.ncbi.nlm.nih.gov/19620203[78] Laurent de Angelo M.S.. Ontwikkelingsonderzoek in de jeugdgezondheidszorg. Het Van Wiechenonderzoek - De Baecke-Fassaert Motoriektest. 2008
[78] Laurent de Angelo M.S.. Ontwikkelingsonderzoek in de jeugdgezondheidszorg. Het Van Wiechenonderzoek - De Baecke-Fassaert Motoriektest. 2008
[79] Lee S-Y, Kimble LP. Impaired sleep and well-being in mothers with low-birth-weight infants. Journal of obstetric, gynecologic, and neonatal nursing : JOGNN 2009;38(6):676-685
http://dx.doi.org/10.1111/j.1552-6909.2009.01064.x https://pubmed.ncbi.nlm.nih.gov/19930281[79] Lee S-Y, Kimble LP. Impaired sleep and well-being in mothers with low-birth-weight infants. Journal of obstetric, gynecologic, and neonatal nursing : JOGNN 2009;38(6):676-685
http://dx.doi.org/10.1111/j.1552-6909.2009.01064.x https://pubmed.ncbi.nlm.nih.gov/19930281[80] Luu TM, Vohr BR, Schneider KC, Katz KH, Tucker R, Allan WC, Ment LR. Trajectories of receptive language development from 3 to 12 years of age for very preterm children. Pediatrics 2009;124(1):333-41
http://dx.doi.org/10.1542/peds.2008-2587 https://pubmed.ncbi.nlm.nih.gov/19564317[80] Luu TM, Vohr BR, Schneider KC, Katz KH, Tucker R, Allan WC, Ment LR. Trajectories of receptive language development from 3 to 12 years of age for very preterm children. Pediatrics 2009;124(1):333-41
http://dx.doi.org/10.1542/peds.2008-2587 https://pubmed.ncbi.nlm.nih.gov/19564317[81] Maguire CM, Walther FJ, Sprij AJ, Le Cessie S, Wit JM, Veen S, . Effects of individualized developmental care in a randomized trial of preterm infants <32 weeks. Pediatrics 2009;124(4):1021-30
http://dx.doi.org/10.1542/peds.2008-1881 https://pubmed.ncbi.nlm.nih.gov/19786441[81] Maguire CM, Walther FJ, Sprij AJ, Le Cessie S, Wit JM, Veen S, . Effects of individualized developmental care in a randomized trial of preterm infants <32 weeks. Pediatrics 2009;124(4):1021-30
http://dx.doi.org/10.1542/peds.2008-1881 https://pubmed.ncbi.nlm.nih.gov/19786441[82] Maguire CM, Walther FJ, van Zwieten PHT, Le Cessie S, Wit JM, Veen S. Follow-up outcomes at 1 and 2 years of infants born less than 32 weeks after Newborn Individualized Developmental Care and Assessment Program. Pediatrics 2009;123(4):1081-7
http://dx.doi.org/10.1542/peds.2008-1950 https://pubmed.ncbi.nlm.nih.gov/19336365[82] Maguire CM, Walther FJ, van Zwieten PHT, Le Cessie S, Wit JM, Veen S. Follow-up outcomes at 1 and 2 years of infants born less than 32 weeks after Newborn Individualized Developmental Care and Assessment Program. Pediatrics 2009;123(4):1081-7
http://dx.doi.org/10.1542/peds.2008-1950 https://pubmed.ncbi.nlm.nih.gov/19336365[83] Maguire CM, Walther FJ, van Zwieten PHT, Le Cessie S, Wit JM, Veen S, . No change in developmental outcome with incubator covers and nesting for very preterm infants in a randomised controlled trial. Archives of disease in childhood. Fetal and neonatal edition 2009;94(2):F92-7
http://dx.doi.org/10.1136/adc.2008.141002 https://pubmed.ncbi.nlm.nih.gov/18703571[83] Maguire CM, Walther FJ, van Zwieten PHT, Le Cessie S, Wit JM, Veen S, . No change in developmental outcome with incubator covers and nesting for very preterm infants in a randomised controlled trial. Archives of disease in childhood. Fetal and neonatal edition 2009;94(2):F92-7
http://dx.doi.org/10.1136/adc.2008.141002 https://pubmed.ncbi.nlm.nih.gov/18703571[84] Marín Gabriel MA, Pallás Alonso CR, De La Cruz Bértolo J, Caserío Carbonero S, López Maestro M, Moral Pumarega M, Alonso Díaz C, Lora Pablos D. Age of sitting unsupported and independent walking in very low birth weight preterm infants with normal motor development at 2 years. Acta paediatrica (Oslo, Norway : 1992) 2009;98(11):1815-21
http://dx.doi.org/10.1111/j.1651-2227.2009.01475.x https://pubmed.ncbi.nlm.nih.gov/19807707[84] Marín Gabriel MA, Pallás Alonso CR, De La Cruz Bértolo J, Caserío Carbonero S, López Maestro M, Moral Pumarega M, Alonso Díaz C, Lora Pablos D. Age of sitting unsupported and independent walking in very low birth weight preterm infants with normal motor development at 2 years. Acta paediatrica (Oslo, Norway : 1992) 2009;98(11):1815-21
http://dx.doi.org/10.1111/j.1651-2227.2009.01475.x https://pubmed.ncbi.nlm.nih.gov/19807707[85] Melnyk BM, Crean HF, Feinstein NF, Fairbanks E. Maternal anxiety and depression after a premature infant's discharge from the neonatal intensive care unit: explanatory effects of the creating opportunities for parent empowerment program. Nursing research 2008;57(6):383-94
http://dx.doi.org/10.1097/NNR.0b013e3181906f59 https://pubmed.ncbi.nlm.nih.gov/19018213[85] Melnyk BM, Crean HF, Feinstein NF, Fairbanks E. Maternal anxiety and depression after a premature infant's discharge from the neonatal intensive care unit: explanatory effects of the creating opportunities for parent empowerment program. Nursing research 2008;57(6):383-94
http://dx.doi.org/10.1097/NNR.0b013e3181906f59 https://pubmed.ncbi.nlm.nih.gov/19018213[86] Mikkola K, Ritari N, Tommiska V, Salokorpi T, Lehtonen L, Tammela O, Pääkkönen L, Olsen P, Korkman M, Fellman V. Neurodevelopmental outcome at 5 years of age of a national cohort of extremely low birth weight infants who were born in 1996-1997. Pediatrics 2005;116(6):1391-400
https://pubmed.ncbi.nlm.nih.gov/16322163[86] Mikkola K, Ritari N, Tommiska V, Salokorpi T, Lehtonen L, Tammela O, Pääkkönen L, Olsen P, Korkman M, Fellman V. Neurodevelopmental outcome at 5 years of age of a national cohort of extremely low birth weight infants who were born in 1996-1997. Pediatrics 2005;116(6):1391-400
https://pubmed.ncbi.nlm.nih.gov/16322163[87] Miles MS, Holditch-Davis D, Schwartz TA, Scher M. Depressive symptoms in mothers of prematurely born infants. Journal of developmental and behavioral pediatrics : JDBP 2007;28(1):36-44
https://pubmed.ncbi.nlm.nih.gov/17353730[87] Miles MS, Holditch-Davis D, Schwartz TA, Scher M. Depressive symptoms in mothers of prematurely born infants. Journal of developmental and behavioral pediatrics : JDBP 2007;28(1):36-44
https://pubmed.ncbi.nlm.nih.gov/17353730[88] Milligan DWA. Outcomes of children born very preterm in Europe. Archives of disease in childhood. Fetal and neonatal edition 2010;95(4):F234-40
http://dx.doi.org/10.1136/adc.2008.143685 https://pubmed.ncbi.nlm.nih.gov/20576663[88] Milligan DWA. Outcomes of children born very preterm in Europe. Archives of disease in childhood. Fetal and neonatal edition 2010;95(4):F234-40
http://dx.doi.org/10.1136/adc.2008.143685 https://pubmed.ncbi.nlm.nih.gov/20576663[89] Basistakenpakket jeugdgezondheidszorg 0-19 jaar. 2002
[89] Basistakenpakket jeugdgezondheidszorg 0-19 jaar. 2002
[90] Moore M, Gerry Taylor H, Klein N, Minich N, Hack M. Longitudinal changes in family outcomes of very low birth weight. Journal of pediatric psychology 2006;31(10):1024-35
https://pubmed.ncbi.nlm.nih.gov/16150877[90] Moore M, Gerry Taylor H, Klein N, Minich N, Hack M. Longitudinal changes in family outcomes of very low birth weight. Journal of pediatric psychology 2006;31(10):1024-35
https://pubmed.ncbi.nlm.nih.gov/16150877[91] Protocol nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico 1997
[91] Protocol nazorg pre- en/of dysmature zuigelingen en andere pasgeborenen met een potentieel gezondheidsrisico 1997
[92] Richtlijn perinataal beleid bij extreme vroeggeboorte, 2010 2010
[92] Richtlijn perinataal beleid bij extreme vroeggeboorte, 2010 2010
[93] Leidraad NVK Schriftelijke communicatie tussen kinderartsen en jeugdartsen. 2007
[93] Leidraad NVK Schriftelijke communicatie tussen kinderartsen en jeugdartsen. 2007
[94] Standpunt ‘Passieve immunisatie tegen RSV-ziekte’. 2005
http://www.nvk.nl%20[94] Standpunt ‘Passieve immunisatie tegen RSV-ziekte’. 2005
http://www.nvk.nl%20[95] Niklasson A, Engstrom E, Hard A-L, Wikland KA, Hellstrom A. Growth in very preterm children: a longitudinal study. Pediatric research 2003;54(6):899-905
https://pubmed.ncbi.nlm.nih.gov/12930904[95] Niklasson A, Engstrom E, Hard A-L, Wikland KA, Hellstrom A. Growth in very preterm children: a longitudinal study. Pediatric research 2003;54(6):899-905
https://pubmed.ncbi.nlm.nih.gov/12930904[96] Nuysink J, van Haastert IC, Eijsermans MJC, Koopman-Esseboom C, van der Net J, de Vries LS, Helders PJM. Prevalence and predictors of idiopathic asymmetry in infants born preterm. Early human development 2012;88(6):387-92
http://dx.doi.org/10.1016/j.earlhumdev.2011.10.001 https://pubmed.ncbi.nlm.nih.gov/22051525[96] Nuysink J, van Haastert IC, Eijsermans MJC, Koopman-Esseboom C, van der Net J, de Vries LS, Helders PJM. Prevalence and predictors of idiopathic asymmetry in infants born preterm. Early human development 2012;88(6):387-92
http://dx.doi.org/10.1016/j.earlhumdev.2011.10.001 https://pubmed.ncbi.nlm.nih.gov/22051525[97] Orton J, Spittle A, Doyle L, Anderson P, Boyd R. Do early intervention programmes improve cognitive and motor outcomes for preterm infants after discharge? A systematic review. Developmental medicine and child neurology 2009;51(11):851-9
http://dx.doi.org/10.1111/j.1469-8749.2009.03414.x https://pubmed.ncbi.nlm.nih.gov/19732117[97] Orton J, Spittle A, Doyle L, Anderson P, Boyd R. Do early intervention programmes improve cognitive and motor outcomes for preterm infants after discharge? A systematic review. Developmental medicine and child neurology 2009;51(11):851-9
http://dx.doi.org/10.1111/j.1469-8749.2009.03414.x https://pubmed.ncbi.nlm.nih.gov/19732117[98] Padovani FHP, Carvalho AEV, Duarte G, Martinez FE, Linhares MBM. Anxiety, dysphoria, and depression symptoms in mothers of preterm infants. Psychological reports 2009;104(2):667-79
https://pubmed.ncbi.nlm.nih.gov/19610499[98] Padovani FHP, Carvalho AEV, Duarte G, Martinez FE, Linhares MBM. Anxiety, dysphoria, and depression symptoms in mothers of preterm infants. Psychological reports 2009;104(2):667-79
https://pubmed.ncbi.nlm.nih.gov/19610499[99] van der Pal SM, Maguire CM, Cessie SL, Veen S, Wit JM, Walther FJ, Bruil J. Staff opinions regarding the Newborn Individualized Developmental Care and Assessment Program (NIDCAP). Early human development 2007;83(7):425-32
https://pubmed.ncbi.nlm.nih.gov/17467202[99] van der Pal SM, Maguire CM, Cessie SL, Veen S, Wit JM, Walther FJ, Bruil J. Staff opinions regarding the Newborn Individualized Developmental Care and Assessment Program (NIDCAP). Early human development 2007;83(7):425-32
https://pubmed.ncbi.nlm.nih.gov/17467202[100] van der Pal SM, Maguire CM, le Cessie S, Wit JM, Walther FJ, Bruil J. Parental experiences during the first period at the neonatal unit after two developmental care interventions. Acta paediatrica (Oslo, Norway : 1992) 2007;96(11):1611-6
https://pubmed.ncbi.nlm.nih.gov/17937685[100] van der Pal SM, Maguire CM, le Cessie S, Wit JM, Walther FJ, Bruil J. Parental experiences during the first period at the neonatal unit after two developmental care interventions. Acta paediatrica (Oslo, Norway : 1992) 2007;96(11):1611-6
https://pubmed.ncbi.nlm.nih.gov/17937685[101] van der Pal SM, Maguire CM, Bruil J, Le Cessie S, Wit JM, Walther FJ, Veen S. Health-related quality of life of very preterm infants at 1 year of age after two developmental care-based interventions. Child: care, health and development 2008;34(5):619-25
http://dx.doi.org/10.1111/j.1365-2214.2008.00840.x https://pubmed.ncbi.nlm.nih.gov/18549436[101] van der Pal SM, Maguire CM, Bruil J, Le Cessie S, Wit JM, Walther FJ, Veen S. Health-related quality of life of very preterm infants at 1 year of age after two developmental care-based interventions. Child: care, health and development 2008;34(5):619-25
http://dx.doi.org/10.1111/j.1365-2214.2008.00840.x https://pubmed.ncbi.nlm.nih.gov/18549436[102] Van der Pal S.M., Maguire C.M., Cessie le S.. Parental stress and child behavior and temperament in the first year after the newborn individualized developmental care and assessment program. Journal of Early Intervention 2008
[102] Van der Pal S.M., Maguire C.M., Cessie le S.. Parental stress and child behavior and temperament in the first year after the newborn individualized developmental care and assessment program. Journal of Early Intervention 2008
[103] Van der Pal S.M., Maguire C.M., Bruil J. Very pre-term infants’ behaviour at 1 and 2 years of age and parental stress following basic developmental care. British Journal of Developmental Psychology 2008;26(1):103
[103] Van der Pal S.M., Maguire C.M., Bruil J. Very pre-term infants’ behaviour at 1 and 2 years of age and parental stress following basic developmental care. British Journal of Developmental Psychology 2008;26(1):103
[104] Van der Pal S.M., Buitendijk S.E.. In gesprek met ouders over de (na)zorg voor hun te vroeg geboren kind. 2009
http://resolver.tno.nl/uuid:5301a03c-0d45-46b2-a51a-b4cfb3a9b683[104] Van der Pal S.M., Buitendijk S.E.. In gesprek met ouders over de (na)zorg voor hun te vroeg geboren kind. 2009
http://resolver.tno.nl/uuid:5301a03c-0d45-46b2-a51a-b4cfb3a9b683[105] Van der Pal S.M., Walther F.J.. Experience with developmental care for children born preterm in a Dutch setting Tijdschrift voor Kindergeneeskunde 2011;76(4):165
[105] Van der Pal S.M., Walther F.J.. Experience with developmental care for children born preterm in a Dutch setting Tijdschrift voor Kindergeneeskunde 2011;76(4):165
[106] Van der Pal S.M., Van der Pal - de Bruin K.M.. Vroeggeboorte in Nederland. Leiden: TNO-rapport TNO-rapport 2012
https://publications.tno.nl/publication/100150/gCUBxY/pal-2012-call.pdf[106] Van der Pal S.M., Van der Pal - de Bruin K.M.. Vroeggeboorte in Nederland. Leiden: TNO-rapport TNO-rapport 2012
https://publications.tno.nl/publication/100150/gCUBxY/pal-2012-call.pdf[107] Potharst ES, Schuengel C, Last BF, van Wassenaer AG, Kok JH, Houtzager BA. Difference in mother-child interaction between preterm- and term-born preschoolers with and without disabilities. Acta paediatrica (Oslo, Norway : 1992) 2012;101(6):597-603
http://dx.doi.org/10.1111/j.1651-2227.2012.02599.x https://pubmed.ncbi.nlm.nih.gov/22536811[107] Potharst ES, Schuengel C, Last BF, van Wassenaer AG, Kok JH, Houtzager BA. Difference in mother-child interaction between preterm- and term-born preschoolers with and without disabilities. Acta paediatrica (Oslo, Norway : 1992) 2012;101(6):597-603
http://dx.doi.org/10.1111/j.1651-2227.2012.02599.x https://pubmed.ncbi.nlm.nih.gov/22536811[108] Potijk MR, de Winter AF, Bos AF, Kerstjens JM, Reijneveld SA. Higher rates of behavioural and emotional problems at preschool age in children born moderately preterm. Archives of disease in childhood 2012;97(2):112-7
http://dx.doi.org/10.1136/adc.2011.300131 https://pubmed.ncbi.nlm.nih.gov/22147746[108] Potijk MR, de Winter AF, Bos AF, Kerstjens JM, Reijneveld SA. Higher rates of behavioural and emotional problems at preschool age in children born moderately preterm. Archives of disease in childhood 2012;97(2):112-7
http://dx.doi.org/10.1136/adc.2011.300131 https://pubmed.ncbi.nlm.nih.gov/22147746[109] Pritchard MA, Colditz PB, Beller EM, . Parental experiences and preferences which influence subsequent use of post-discharge health services for children born very preterm. Journal of paediatrics and child health 2008;44(5):281-4
https://pubmed.ncbi.nlm.nih.gov/18036142[109] Pritchard MA, Colditz PB, Beller EM, . Parental experiences and preferences which influence subsequent use of post-discharge health services for children born very preterm. Journal of paediatrics and child health 2008;44(5):281-4
https://pubmed.ncbi.nlm.nih.gov/18036142[110] Perinatale Zorg in Nederland 2008. Jaarboek 2008. 2008
http://www.perinatreg.nl.[110] Perinatale Zorg in Nederland 2008. Jaarboek 2008. 2008
http://www.perinatreg.nl.[111] Stichting Perinatale Registratie Nederland. Grote lijnen 10 jaar Perinatale Registratie Nederland. 2011
http://www.perinatreg.nl.[111] Stichting Perinatale Registratie Nederland. Grote lijnen 10 jaar Perinatale Registratie Nederland. 2011
http://www.perinatreg.nl.[112] Ravelli ACJ, Tromp M, Eskes M, Droog JC, van der Post JAM, Jager KJ, Mol BW, Reitsma JB. Ethnic differences in stillbirth and early neonatal mortality in The Netherlands. Journal of epidemiology and community health 2011;65(8):696-701
http://dx.doi.org/10.1136/jech.2009.095406 https://pubmed.ncbi.nlm.nih.gov/20719806[112] Ravelli ACJ, Tromp M, Eskes M, Droog JC, van der Post JAM, Jager KJ, Mol BW, Reitsma JB. Ethnic differences in stillbirth and early neonatal mortality in The Netherlands. Journal of epidemiology and community health 2011;65(8):696-701
http://dx.doi.org/10.1136/jech.2009.095406 https://pubmed.ncbi.nlm.nih.gov/20719806[113] Reijneveld SA, de Kleine MJK, van Baar AL, Kollée LAA, Verhaak CM, Verhulst FC, Verloove-Vanhorick SP. Behavioural and emotional problems in very preterm and very low birthweight infants at age 5 years. Archives of disease in childhood. Fetal and neonatal edition 2006;91(6):F423-8
https://pubmed.ncbi.nlm.nih.gov/16877476[113] Reijneveld SA, de Kleine MJK, van Baar AL, Kollée LAA, Verhaak CM, Verhulst FC, Verloove-Vanhorick SP. Behavioural and emotional problems in very preterm and very low birthweight infants at age 5 years. Archives of disease in childhood. Fetal and neonatal edition 2006;91(6):F423-8
https://pubmed.ncbi.nlm.nih.gov/16877476[114] Rijken M, Stoelhorst GMSJ, Martens SE, van Zwieten PHT, Brand R, Wit JM, Veen S. Mortality and neurologic, mental, and psychomotor development at 2 years in infants born less than 27 weeks' gestation: the Leiden follow-up project on prematurity. Pediatrics 2003;112(2):351-8
https://pubmed.ncbi.nlm.nih.gov/12897286[114] Rijken M, Stoelhorst GMSJ, Martens SE, van Zwieten PHT, Brand R, Wit JM, Veen S. Mortality and neurologic, mental, and psychomotor development at 2 years in infants born less than 27 weeks' gestation: the Leiden follow-up project on prematurity. Pediatrics 2003;112(2):351-8
https://pubmed.ncbi.nlm.nih.gov/12897286[115] Concept standpunt ‘Samenwerking en gegevensoverdracht tussen het ziekenhuis en de jeugdgezondheidszorg’ 2011
[115] Concept standpunt ‘Samenwerking en gegevensoverdracht tussen het ziekenhuis en de jeugdgezondheidszorg’ 2011
[116] Roberts G, Howard K, Spittle AJ, Brown NC, Anderson PJ, Doyle LW. Rates of early intervention services in very preterm children with developmental disabilities at age 2 years. Journal of paediatrics and child health 2008;44(5):276-80
https://pubmed.ncbi.nlm.nih.gov/17999667[116] Roberts G, Howard K, Spittle AJ, Brown NC, Anderson PJ, Doyle LW. Rates of early intervention services in very preterm children with developmental disabilities at age 2 years. Journal of paediatrics and child health 2008;44(5):276-80
https://pubmed.ncbi.nlm.nih.gov/17999667[117] Roze E, Ta BDP, van der Ree MH, Tanis JC, van Braeckel KNJA, Hulscher JBF, Bos AF. Functional impairments at school age of children with necrotizing enterocolitis or spontaneous intestinal perforation. Pediatric research 2011;70(6):619-25
http://dx.doi.org/10.1203/PDR.0b013e31823279b1 https://pubmed.ncbi.nlm.nih.gov/21857378[117] Roze E, Ta BDP, van der Ree MH, Tanis JC, van Braeckel KNJA, Hulscher JBF, Bos AF. Functional impairments at school age of children with necrotizing enterocolitis or spontaneous intestinal perforation. Pediatric research 2011;70(6):619-25
http://dx.doi.org/10.1203/PDR.0b013e31823279b1 https://pubmed.ncbi.nlm.nih.gov/21857378[118] Schädler G, Süss-Burghart H, Toschke AM, von Voss H, von Kries R. Feeding disorders in ex-prematures: causes--response to therapy--long term outcome. European journal of pediatrics 2007;166(8):803-8
https://pubmed.ncbi.nlm.nih.gov/17120038[118] Schädler G, Süss-Burghart H, Toschke AM, von Voss H, von Kries R. Feeding disorders in ex-prematures: causes--response to therapy--long term outcome. European journal of pediatrics 2007;166(8):803-8
https://pubmed.ncbi.nlm.nih.gov/17120038[119] Singer LT, Fulton S, Kirchner HL, Eisengart S, Lewis B, Short E, Min MO, Kercsmar C, Baley JE. Parenting very low birth weight children at school age: maternal stress and coping. The Journal of pediatrics 2007;151(5):463-9
https://pubmed.ncbi.nlm.nih.gov/17961686[119] Singer LT, Fulton S, Kirchner HL, Eisengart S, Lewis B, Short E, Min MO, Kercsmar C, Baley JE. Parenting very low birth weight children at school age: maternal stress and coping. The Journal of pediatrics 2007;151(5):463-9
https://pubmed.ncbi.nlm.nih.gov/17961686[120] Skellern CY, Rogers Y, O'Callaghan MJ. A parent-completed developmental questionnaire: follow up of ex-premature infants. Journal of paediatrics and child health 2001;37(2):125-9
https://pubmed.ncbi.nlm.nih.gov/11328465[120] Skellern CY, Rogers Y, O'Callaghan MJ. A parent-completed developmental questionnaire: follow up of ex-premature infants. Journal of paediatrics and child health 2001;37(2):125-9
https://pubmed.ncbi.nlm.nih.gov/11328465[121] Slaughter JL, Meinzen-Derr J, Rose SR, Leslie ND, Chandrasekar R, Linard SM, Akinbi HT. The effects of gestational age and birth weight on false-positive newborn-screening rates. Pediatrics 2010;126(5):910-6
http://dx.doi.org/10.1542/peds.2010-0943 https://pubmed.ncbi.nlm.nih.gov/20974783[121] Slaughter JL, Meinzen-Derr J, Rose SR, Leslie ND, Chandrasekar R, Linard SM, Akinbi HT. The effects of gestational age and birth weight on false-positive newborn-screening rates. Pediatrics 2010;126(5):910-6
http://dx.doi.org/10.1542/peds.2010-0943 https://pubmed.ncbi.nlm.nih.gov/20974783[122] Spittle AJ, Orton J, Doyle LW, Boyd R. Early developmental intervention programs post hospital discharge to prevent motor and cognitive impairments in preterm infants. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17443595[122] Spittle AJ, Orton J, Doyle LW, Boyd R. Early developmental intervention programs post hospital discharge to prevent motor and cognitive impairments in preterm infants. The Cochrane database of systematic reviews 2007
https://pubmed.ncbi.nlm.nih.gov/17443595[123] Stoelhorst GMSJ, Rijken M, Martens SE, van Zwieten PHT, Feenstra J, Zwinderman AH, Wit JM, Veen S, . Developmental outcome at 18 and 24 months of age in very preterm children: a cohort study from 1996 to 1997. Early human development 2003;72(2):83-95
https://pubmed.ncbi.nlm.nih.gov/12782421[123] Stoelhorst GMSJ, Rijken M, Martens SE, van Zwieten PHT, Feenstra J, Zwinderman AH, Wit JM, Veen S, . Developmental outcome at 18 and 24 months of age in very preterm children: a cohort study from 1996 to 1997. Early human development 2003;72(2):83-95
https://pubmed.ncbi.nlm.nih.gov/12782421[124] Stolt S, Haataja L, Lapinleimu H, Lehtonen L. The early lexical development and its predictive value to language skills at 2 years in very-low-birth-weight children. Journal of communication disorders 2009;42(2):107-23
http://dx.doi.org/10.1016/j.jcomdis.2008.10.002 https://pubmed.ncbi.nlm.nih.gov/19054524[124] Stolt S, Haataja L, Lapinleimu H, Lehtonen L. The early lexical development and its predictive value to language skills at 2 years in very-low-birth-weight children. Journal of communication disorders 2009;42(2):107-23
http://dx.doi.org/10.1016/j.jcomdis.2008.10.002 https://pubmed.ncbi.nlm.nih.gov/19054524[125] Strathearn L, Gray PH, O'Callaghan MJ, Wood DO. Childhood neglect and cognitive development in extremely low birth weight infants: a prospective study. Pediatrics 2001;108(1):142-51
https://pubmed.ncbi.nlm.nih.gov/11433067[125] Strathearn L, Gray PH, O'Callaghan MJ, Wood DO. Childhood neglect and cognitive development in extremely low birth weight infants: a prospective study. Pediatrics 2001;108(1):142-51
https://pubmed.ncbi.nlm.nih.gov/11433067[126] Symington A, Pinelli J. Developmental care for promoting development and preventing morbidity in preterm infants. The Cochrane database of systematic reviews 2006;2006(2):CD001814
https://pubmed.ncbi.nlm.nih.gov/16625548[126] Symington A, Pinelli J. Developmental care for promoting development and preventing morbidity in preterm infants. The Cochrane database of systematic reviews 2006;2006(2):CD001814
https://pubmed.ncbi.nlm.nih.gov/16625548[127] Ta BDP, Roze E, van Braeckel KNJA, Bos AF, Rassouli-Kirchmeier R, Hulscher JBF. Long-term neurodevelopmental impairment in neonates surgically treated for necrotizing enterocolitis: enterostomy associated with a worse outcome. European journal of pediatric surgery : official journal of Austrian Association of Pediatric Surgery ... [et al] = Zeitschrift fur Kinderchirurgie 2011;21(1):58-64
http://dx.doi.org/10.1055/s-0030-1267976 https://pubmed.ncbi.nlm.nih.gov/21157690[127] Ta BDP, Roze E, van Braeckel KNJA, Bos AF, Rassouli-Kirchmeier R, Hulscher JBF. Long-term neurodevelopmental impairment in neonates surgically treated for necrotizing enterocolitis: enterostomy associated with a worse outcome. European journal of pediatric surgery : official journal of Austrian Association of Pediatric Surgery ... [et al] = Zeitschrift fur Kinderchirurgie 2011;21(1):58-64
http://dx.doi.org/10.1055/s-0030-1267976 https://pubmed.ncbi.nlm.nih.gov/21157690[128] Tooten A, Hoffenkamp HN, Hall RAS, Winkel FW, Eliëns M, Vingerhoets AJJM, van Bakel HJA. The effectiveness of video interaction guidance in parents of premature infants: a multicenter randomised controlled trial. BMC pediatrics 2012;12():76
http://dx.doi.org/10.1186/1471-2431-12-76 https://pubmed.ncbi.nlm.nih.gov/22709245[128] Tooten A, Hoffenkamp HN, Hall RAS, Winkel FW, Eliëns M, Vingerhoets AJJM, van Bakel HJA. The effectiveness of video interaction guidance in parents of premature infants: a multicenter randomised controlled trial. BMC pediatrics 2012;12():76
http://dx.doi.org/10.1186/1471-2431-12-76 https://pubmed.ncbi.nlm.nih.gov/22709245[129] Underwood MA, Danielsen B, Gilbert WM. Cost, causes and rates of rehospitalization of preterm infants. Journal of perinatology : official journal of the California Perinatal Association 2007;27(10):614-9
https://pubmed.ncbi.nlm.nih.gov/17717521[129] Underwood MA, Danielsen B, Gilbert WM. Cost, causes and rates of rehospitalization of preterm infants. Journal of perinatology : official journal of the California Perinatal Association 2007;27(10):614-9
https://pubmed.ncbi.nlm.nih.gov/17717521[130] Vickers A, Ohlsson A, Lacy JB, Horsley A. Massage for promoting growth and development of preterm and/or low birth-weight infants. The Cochrane database of systematic reviews 2000
https://pubmed.ncbi.nlm.nih.gov/10796355[130] Vickers A, Ohlsson A, Lacy JB, Horsley A. Massage for promoting growth and development of preterm and/or low birth-weight infants. The Cochrane database of systematic reviews 2000
https://pubmed.ncbi.nlm.nih.gov/10796355[131] Vrijlandt EJLE, Boezen HM, Gerritsen J, Stremmelaar EF, Duiverman EJ. Respiratory health in prematurely born preschool children with and without bronchopulmonary dysplasia. The Journal of pediatrics 2007;150(3):256-61
https://pubmed.ncbi.nlm.nih.gov/17307541[131] Vrijlandt EJLE, Boezen HM, Gerritsen J, Stremmelaar EF, Duiverman EJ. Respiratory health in prematurely born preschool children with and without bronchopulmonary dysplasia. The Journal of pediatrics 2007;150(3):256-61
https://pubmed.ncbi.nlm.nih.gov/17307541[132] Vrijlandt EJLE, Gerritsen J, Boezen HM, Duiverman EJ, . Gender differences in respiratory symptoms in 19-year-old adults born preterm. Respiratory research 2005;6(1):117
https://pubmed.ncbi.nlm.nih.gov/16223446[132] Vrijlandt EJLE, Gerritsen J, Boezen HM, Duiverman EJ, . Gender differences in respiratory symptoms in 19-year-old adults born preterm. Respiratory research 2005;6(1):117
https://pubmed.ncbi.nlm.nih.gov/16223446[133] Vrijlandt EJLE, Gerritsen J, Boezen HM, Grevink RG, Duiverman EJ. Lung function and exercise capacity in young adults born prematurely. American journal of respiratory and critical care medicine 2006;173(8):890-6
https://pubmed.ncbi.nlm.nih.gov/16456146[133] Vrijlandt EJLE, Gerritsen J, Boezen HM, Grevink RG, Duiverman EJ. Lung function and exercise capacity in young adults born prematurely. American journal of respiratory and critical care medicine 2006;173(8):890-6
https://pubmed.ncbi.nlm.nih.gov/16456146[134] Wang L-W, Wang S-T, Huang C-C. Preterm infants of educated mothers have better outcome. Acta paediatrica (Oslo, Norway : 1992) 2008;97(5):568-73
http://dx.doi.org/10.1111/j.1651-2227.2008.00738.x https://pubmed.ncbi.nlm.nih.gov/18394101[134] Wang L-W, Wang S-T, Huang C-C. Preterm infants of educated mothers have better outcome. Acta paediatrica (Oslo, Norway : 1992) 2008;97(5):568-73
http://dx.doi.org/10.1111/j.1651-2227.2008.00738.x https://pubmed.ncbi.nlm.nih.gov/18394101[135] Wightman A, Schluchter M, Drotar D, Andreias L, Taylor HG, Klein N, Wilson-Costello D, Hack M. Parental protection of extremely low birth weight children at age 8 years. Journal of developmental and behavioral pediatrics : JDBP 2007;28(4):317-26
https://pubmed.ncbi.nlm.nih.gov/17700084[135] Wightman A, Schluchter M, Drotar D, Andreias L, Taylor HG, Klein N, Wilson-Costello D, Hack M. Parental protection of extremely low birth weight children at age 8 years. Journal of developmental and behavioral pediatrics : JDBP 2007;28(4):317-26
https://pubmed.ncbi.nlm.nih.gov/17700084[136] Wilson SL, Cradock MM. Review: Accounting for prematurity in developmental assessment and the use of age-adjusted scores. Journal of pediatric psychology 2004;29(8):641-9
https://pubmed.ncbi.nlm.nih.gov/15491987[136] Wilson SL, Cradock MM. Review: Accounting for prematurity in developmental assessment and the use of age-adjusted scores. Journal of pediatric psychology 2004;29(8):641-9
https://pubmed.ncbi.nlm.nih.gov/15491987[137] Woodward LJ, Moor S, Hood KM, Champion PR, Foster-Cohen S, Inder TE, Austin NC. Very preterm children show impairments across multiple neurodevelopmental domains by age 4 years. Archives of disease in childhood. Fetal and neonatal edition 2009;94(5):F339-44
http://dx.doi.org/10.1136/adc.2008.146282 https://pubmed.ncbi.nlm.nih.gov/19307223[137] Woodward LJ, Moor S, Hood KM, Champion PR, Foster-Cohen S, Inder TE, Austin NC. Very preterm children show impairments across multiple neurodevelopmental domains by age 4 years. Archives of disease in childhood. Fetal and neonatal edition 2009;94(5):F339-44
http://dx.doi.org/10.1136/adc.2008.146282 https://pubmed.ncbi.nlm.nih.gov/19307223[138] Yeo CL, Chan C. Motor development of very low birthweight infants with chronic lung disease - a comparative study. Annals of the Academy of Medicine, Singapore 2005;34(7):411-6
https://pubmed.ncbi.nlm.nih.gov/16123812[138] Yeo CL, Chan C. Motor development of very low birthweight infants with chronic lung disease - a comparative study. Annals of the Academy of Medicine, Singapore 2005;34(7):411-6
https://pubmed.ncbi.nlm.nih.gov/16123812[139] Young L, Morgan J, McCormick FM, McGuire W. Nutrient-enriched formula versus standard term formula for preterm infants following hospital discharge. The Cochrane database of systematic reviews 2012
http://dx.doi.org/10.1002/14651858.CD004696.pub4 https://pubmed.ncbi.nlm.nih.gov/22419297[139] Young L, Morgan J, McCormick FM, McGuire W. Nutrient-enriched formula versus standard term formula for preterm infants following hospital discharge. The Cochrane database of systematic reviews 2012
http://dx.doi.org/10.1002/14651858.CD004696.pub4 https://pubmed.ncbi.nlm.nih.gov/22419297[140] Yu JW, Buka SL, McCormick MC, Fitzmaurice GM, Indurkhya A. Behavioral problems and the effects of early intervention on eight-year-old children with learning disabilities. Maternal and child health journal 2006;10(4):329-38
https://pubmed.ncbi.nlm.nih.gov/16474990[140] Yu JW, Buka SL, McCormick MC, Fitzmaurice GM, Indurkhya A. Behavioral problems and the effects of early intervention on eight-year-old children with learning disabilities. Maternal and child health journal 2006;10(4):329-38
https://pubmed.ncbi.nlm.nih.gov/16474990[141] Zelkowitz P, Bardin C, Papageorgiou A. Anxiety affects the relationship between parents and their very low birth weight infants. Infant mental health journal 2007;28(3):296-313
http://dx.doi.org/10.1002/imhj.20137 https://pubmed.ncbi.nlm.nih.gov/28640465[141] Zelkowitz P, Bardin C, Papageorgiou A. Anxiety affects the relationship between parents and their very low birth weight infants. Infant mental health journal 2007;28(3):296-313
http://dx.doi.org/10.1002/imhj.20137 https://pubmed.ncbi.nlm.nih.gov/28640465[142] Zelkowitz P, Papageorgiou A, Bardin C, Wang T. Persistent maternal anxiety affects the interaction between mothers and their very low birthweight children at 24 months. Early human development 2009;85(1):51-8
http://dx.doi.org/10.1016/j.earlhumdev.2008.06.010 https://pubmed.ncbi.nlm.nih.gov/18632229[142] Zelkowitz P, Papageorgiou A, Bardin C, Wang T. Persistent maternal anxiety affects the interaction between mothers and their very low birthweight children at 24 months. Early human development 2009;85(1):51-8
http://dx.doi.org/10.1016/j.earlhumdev.2008.06.010 https://pubmed.ncbi.nlm.nih.gov/18632229Heb je suggesties voor verbetering van deze JGZ-richtlijn?
Geef jouw feedbackLET OP: print de JGZ-richtlijn in liggende afdrukstand!
Grote tabellen zijn niet volledig zichtbaar als de JGZ-richtlijn in staande afdrukstand geprint wordt. Om kleuren in de printversie goed door te laten komen, moet bij de printerinstellingen Achtergrondillustraties aangezet worden.
Disclaimer printversie JGZ-richtlijnen
De printversie van de JGZ-richtlijn bevat de algemene tekst inclusief de aanbevelingen. De wetenschappelijke onderbouwing is terug te vinden op de website, bij de aanbevelingen onder de link “Evidence”.
