De JGZ kan een rol spelen door ouders/verzorgers anticiperende voorlichting aan te bieden.
3.2 Anticiperende voorlichting
JGZ-richtlijn Excessief huilen
JGZ-richtlijn Excessief huilen
Let op: deze richtlijn is momenteel in herziening.
Dit betekent niet dat de inhoud van deze richtlijn incorrect is. Tot de herziening blijft de richtlijn leidend voor de praktijk. Wel bestaat er een kans dat een deel van de informatie verouderd is.
Heb je feedback over deze JGZ-richtlijn? Stuur jouw feedback naar onze servicedesk. Zoek het tekstgedeelte waarbij je suggesties voor verbetering hebt. Via de knop ‘Geef jouw feedback’ kun je voor deze JGZ-richtlijn en het specifieke hoofdstuk jouw suggesties doorgeven.
Richtlijn inhoudsopgave
1 Inleiding Ga naar pagina over 1 Inleiding
2 Kennismodule Ga naar pagina over 2 Kennismodule
3 Preventie en signaleren Ga naar pagina over 3 Preventie en signaleren
4 Samenwerken en verwijzen Ga naar pagina over 4 Samenwerken en verwijzen
5 Begeleiden Ga naar pagina over 5 Begeleiden
6 Bijlagen Ga naar pagina over 6 Bijlagen
7 Totstandkoming Ga naar pagina over 7 Totstandkoming
8 Verantwoording Ga naar pagina over 8 Verantwoording
1 Inleiding Ga naar pagina over 1 Inleiding
2 Kennismodule Ga naar pagina over 2 Kennismodule
3 Preventie en signaleren Ga naar pagina over 3 Preventie en signaleren
4 Samenwerken en verwijzen Ga naar pagina over 4 Samenwerken en verwijzen
5 Begeleiden Ga naar pagina over 5 Begeleiden
6 Bijlagen Ga naar pagina over 6 Bijlagen
7 Totstandkoming Ga naar pagina over 7 Totstandkoming
8 Verantwoording Ga naar pagina over 8 Verantwoording
Heb je suggesties voor verbetering van deze JGZ-richtlijn?
Geef jouw feedbackSamenvatting voor ouders – JGZ-richtlijn Excessief huilen
Preventie en signaleren toegebracht schedelhersenletsel (TSHL)
Onderwerpen die tijdens het anamnesegesprek besproken kunnen worden
Betrouwbare websites etc. die aan ouders aangeraden kunnen worden
24 uurs dagboek-0-4-jaar-huilen-slapen-activiteiten
PDF implementatiescholing JGZ-richtlijn Excessief huilen
BDS-protocol JGZ-richtlijn Excessief huilen
Indicatoren JGZ-richtlijn Excessief huilen
Randvoorwaardelijke implicaties JGZ-richtlijn Excessief huilen
Samenvattingskaart JGZ-richtlijn Excessief huilen
PPT implementatiescholing JGZ-richtlijn Excessief huilen
[1] Barr RG, Trent RB, Cross J. Age-related incidence curve of hospitalized Shaken Baby Syndrome cases: convergent evidence for crying as a trigger to shaking. Child abuse & neglect 2006;30(1):7-16
https://pubmed.ncbi.nlm.nih.gov/16406023[2] Benninga MA, Faure C, Hyman PE, St James Roberts I, Schechter NL, Nurko S. Childhood Functional Gastrointestinal Disorders: Neonate/Toddler. Gastroenterology 2016
http://dx.doi.org/10.1053/j.gastro.2016.02.016 https://pubmed.ncbi.nlm.nih.gov/27144631[3] Botha E, Joronen K, Kaunonen M. The consequences of having an excessively crying infant in the family: an integrative literature review. Scandinavian journal of caring sciences 2019;33(4):779-790
http://dx.doi.org/10.1111/scs.12702 https://pubmed.ncbi.nlm.nih.gov/31058351[4] Canivet C, Jakobsson I, Hagander B. Infantile colic. Follow-up at four years of age: still more "emotional". Acta paediatrica (Oslo, Norway : 1992) 2000;89(1):13-7
https://pubmed.ncbi.nlm.nih.gov/10677050[5] Cook F, Mensah F, Bayer JK, Hiscock H. Prevalence, comorbidity and factors associated with sleeping, crying and feeding problems at 1 month of age: A community-based survey. Journal of paediatrics and child health 2019;55(6):644-651
http://dx.doi.org/10.1111/jpc.14262 https://pubmed.ncbi.nlm.nih.gov/30311274[6] Crockenberg S, Leerkes E. Infant social and emotional development: Implications for infant mental health In C. H. Zeanah Jr. (Ed.), Handbook of infant mental health 2000
[7] De Graaf K, Gustafsson-Oberink E, Alofs L, Klazema W, Sprenkelder L, Meijer L.J, de Kruijff I. Huilbaby’s: een nieuwe multidisciplinaire (samen) werkwijze Praktische Pediatrie 2023
[8] de Graaf K., Klazema W., Sprenkelder K., Meijer LJ, de Kruijff I.. Excessief huilen van een zuigeling, een nieuwe multidisciplinaire (samen)werkwijze JGZ Tijdschrift voor jeugdgezondheidszorg 2022;54(5):101
http://dx.doi.org/10.1007/s12452-022-00293-8 https://doi.org/10.1007/s12452-022-00293-8[9] Einspieler C, Marschik PB, Prechtl HF. Human motor behavior: Prenatal origin and early postnatal development. Zeitschrift für Psychologie/Journal of Psychology 2008;216(3):147
http://dx.doi.org/10.1027/0044-3409.216.3.147[10] Emde R.N. The affective self: Continuities and transformations from infancy In J. Call, E. Galenson, & R. L. Tyson (Eds.), Frontiers of infant psychiatry 1984
[11] Freedman SB, Al-Harthy N, Thull-Freedman J. The crying infant: diagnostic testing and frequency of serious underlying disease. Pediatrics 2009;123(3):841-8
http://dx.doi.org/10.1542/peds.2008-0113 https://pubmed.ncbi.nlm.nih.gov/19255012[12] Halpern R, Coelho R. Excessive crying in infants. Jornal de pediatria 2016;92(3 Suppl 1):S40-5
http://dx.doi.org/10.1016/j.jped.2016.01.004 https://pubmed.ncbi.nlm.nih.gov/26994450[13] Harskamp-Van Ginkel MW, Klazema W, Hoogsteder MHH, Chinapaw MJM, van Houtum L. The need of having a plan in excessive infant crying - A qualitative study of parents' experiences of healthcare support. Acta paediatrica (Oslo, Norway : 1992) 2023;112(3):434-441
http://dx.doi.org/10.1111/apa.16618 https://pubmed.ncbi.nlm.nih.gov/36477912[14] Herdman T.H, Kamitsuru S, Takáo Lopes C. NANDA International. Verpleegkundige diagnoses en classificaties 2021-2023 2021
[15] Hiscock H, Cook F, Bayer J, Le HND, Mensah F, Cann W, Symon B, St James-Roberts I. Preventing early infant sleep and crying problems and postnatal depression: a randomized trial. Pediatrics 2014;133(2):e346-54
http://dx.doi.org/10.1542/peds.2013-1886 https://pubmed.ncbi.nlm.nih.gov/24394682[16] Indrio F, Di Mauro A, Riezzo G, Civardi E, Intini C, Corvaglia L, Ballardini E, Bisceglia M, Cinquetti M, Brazzoduro E, Del Vecchio A, Tafuri S, Francavilla R. Prophylactic use of a probiotic in the prevention of colic, regurgitation, and functional constipation: a randomized clinical trial. JAMA pediatrics 2014;168(3):228-33
http://dx.doi.org/10.1001/jamapediatrics.2013.4367 https://pubmed.ncbi.nlm.nih.gov/24424513[17] Jaekel J, Heinonen K, Baumann N, Bilgin A, Pyhälä R, Sorg C, Räikkönen K, Wolke D. Associations of crying, sleeping, and feeding problems in early childhood and perceived social support with emotional disorders in adulthood. BMC psychiatry 2023;23(1):394
http://dx.doi.org/10.1186/s12888-023-04854-1 https://pubmed.ncbi.nlm.nih.gov/37268881[18] de Kruijff I, Veldhuis MS, Tromp E, Vlieger AM, Benninga M, Lambregtse-van den Berg MP. Distress in fathers of babies with infant colic Acta Paediatrica 2021;110(8):2455
http://dx.doi.org/https://doi.org/10.1111/apa.15873 https://doi.org/10.1111/apa.15873[19] De Kruijff I. Excessive infant crying. New insights in the role of parental factors and long-term stress through hair cortisol analysis (Doctoral dissertation) Universiteit van Amsterdam, Amsterdam 2022
[20] Kurth E, Kennedy HP, Spichiger E, Hösli I, Stutz EZ. Crying babies, tired mothers: what do we know? A systematic review. Midwifery 2011;27(2):187-94
http://dx.doi.org/10.1016/j.midw.2009.05.012 https://pubmed.ncbi.nlm.nih.gov/19773102[21] Matijasic N, Plesa Premilovac Z. Inconsolable Crying in Infants: Differential Diagnosis in the Pediatric Emergency Department. Clinical pediatrics 2019;58(2):133-139
http://dx.doi.org/10.1177/0009922818798389 https://pubmed.ncbi.nlm.nih.gov/30175595[22] Milidou I, Søndergaard C, Jensen MS, Olsen J, Henriksen TB. Gestational age, small for gestational age, and infantile colic. Paediatric and perinatal epidemiology 2014;28(2):138-45
http://dx.doi.org/10.1111/ppe.12095 https://pubmed.ncbi.nlm.nih.gov/24261325[23] Mirmiran M, Lunshof S. Perinatal development of human circadian rhythms. Progress in brain research 1996;111():217-26
https://pubmed.ncbi.nlm.nih.gov/8990917[24] Muhardi L, Aw MM, Hasosah M, Ng RT, Chong SY, Hegar B, Toro-Monjaraz E, Darma A, Cetinkaya M, Chow CM, Kudla U, Vandenplas Y. A Narrative Review on the Update in the Prevalence of Infantile Colic, Regurgitation, and Constipation in Young Children: Implications of the ROME IV Criteria. Frontiers in pediatrics 2021;9():778747
http://dx.doi.org/10.3389/fped.2021.778747 https://pubmed.ncbi.nlm.nih.gov/35071132[25] Muller I, Ghio D, Mobey J, Jones H, Hornsey S, Dobson A, Maund E, Santer M. Parental perceptions and experiences of infant crying: A systematic review and synthesis of qualitative research. Journal of advanced nursing 2023;79(2):403-417
http://dx.doi.org/10.1111/jan.15492 https://pubmed.ncbi.nlm.nih.gov/36373818[26] Prechtl HF. New perspectives in early human development. European journal of obstetrics, gynecology, and reproductive biology 1986;21(5-6):347-55
https://pubmed.ncbi.nlm.nih.gov/3721046[27] Gelfand AA, Goadsby PJ, Allen IE. The relationship between migraine and infant colic: a systematic review and meta-analysis. Cephalalgia : an international journal of headache 2015;35(1):63-72
http://dx.doi.org/10.1177/0333102414534326 https://pubmed.ncbi.nlm.nih.gov/24853164[28] Radesky JS, Zuckerman B, Silverstein M, Rivara FP, Barr M, Taylor JA, Lengua LJ, Barr RG. Inconsolable infant crying and maternal postpartum depressive symptoms. Pediatrics 2013;131(6):e1857-64
http://dx.doi.org/10.1542/peds.2012-3316 https://pubmed.ncbi.nlm.nih.gov/23650295[29] Reijneveld SA, Lanting CI, Crone MR, Van Wouwe JP. Exposure to tobacco smoke and infant crying. Acta paediatrica (Oslo, Norway : 1992) 2005;94(2):217-21
https://pubmed.ncbi.nlm.nih.gov/15981757[30] Reijneveld SA, van der Wal MF, Brugman E, Sing RAH, Verloove-Vanhorick SP. Infant crying and abuse. Lancet (London, England) ;364(9442):1340-2
https://pubmed.ncbi.nlm.nih.gov/15474137[31] Romanello S, Spiri D, Marcuzzi E, Zanin A, Boizeau P, Riviere S, Vizeneux A, Moretti R, Carbajal R, Mercier J-C, Wood C, Zuccotti GV, Crichiutti G, Alberti C, Titomanlio L. Association between childhood migraine and history of infantile colic. JAMA 2013;309(15):1607-12
http://dx.doi.org/10.1001/jama.2013.747 https://pubmed.ncbi.nlm.nih.gov/23592105[32] Smarius LJCA, Strieder TGA, Loomans EM, Doreleijers TAH, Vrijkotte TGM, Gemke RJ, van Eijsden M. Excessive infant crying doubles the risk of mood and behavioral problems at age 5: evidence for mediation by maternal characteristics. European child & adolescent psychiatry 2017;26(3):293-302
http://dx.doi.org/10.1007/s00787-016-0888-4 https://pubmed.ncbi.nlm.nih.gov/27422707[33] Steutel NF, Benninga MA, Langendam MW, Korterink JJ, Indrio F, Szajewska H, Tabbers MM. Developing a core outcome set for infant colic for primary, secondary and tertiary care settings: a prospective study. BMJ open 2017;7(5):e015418
http://dx.doi.org/10.1136/bmjopen-2016-015418 https://pubmed.ncbi.nlm.nih.gov/28554931[34] van den Berg MP, van der Ende J, Crijnen AAM, Jaddoe VWV, Moll HA, Mackenbach JP, Hofman A, Hengeveld MW, Tiemeier H, Verhulst FC. Paternal depressive symptoms during pregnancy are related to excessive infant crying. Pediatrics 2009;124(1):e96-103
http://dx.doi.org/10.1542/peds.2008-3100 https://pubmed.ncbi.nlm.nih.gov/19564275[35] van der Veek SMC, van Rosmalen L. Maternal satisfaction with professional health care for excessive infant crying: does it meet maternal needs? Early Child Development and Care 2023;193(4):602
http://dx.doi.org/10.1080/03004430.2022.2130903 https://doi.org/10.1080/03004430.2022.2130903[36] Van Puyvelde M, Loots G, Meys J, Neyt X, Mairesse O, Simcock D, Pattyn N. Whose clock makes yours tick? How maternal cardiorespiratory physiology influences newborns' heart rate variability. Biological psychology 2015;108():132-41
http://dx.doi.org/10.1016/j.biopsycho.2015.04.001 https://pubmed.ncbi.nlm.nih.gov/25869175[37] Vandenplas Y, Abkari A, Bellaiche M, Benninga M, Chouraqui JP, Çokura F, Harb T, Hegar B, Lifschitz C, Ludwig T, Miqdady M, de Morais MB, Osatakul S, Salvatore S, Shamir R, Staiano A, Szajewska H, Thapar N. Prevalence and Health Outcomes of Functional Gastrointestinal Symptoms in Infants From Birth to 12 Months of Age. Journal of pediatric gastroenterology and nutrition 2015;61(5):531-7
http://dx.doi.org/10.1097/MPG.0000000000000949 https://pubmed.ncbi.nlm.nih.gov/26308317[38] Vandenplas Y, Hauser B, Salvatore S. Functional Gastrointestinal Disorders in Infancy: Impact on the Health of the Infant and Family. Pediatric gastroenterology, hepatology & nutrition 2019;22(3):207-216
http://dx.doi.org/10.5223/pghn.2019.22.3.207 https://pubmed.ncbi.nlm.nih.gov/31110953[39] Vermillet A-Q, Tølbøll K, Litsis Mizan S, C Skewes J, Parsons CE. Crying in the first 12 months of life: A systematic review and meta-analysis of cross-country parent-reported data and modeling of the "cry curve". Child development 2022;93(4):1201-1222
http://dx.doi.org/10.1111/cdev.13760 https://pubmed.ncbi.nlm.nih.gov/35438798[40] Vik T, Grote V, Escribano J, Socha J, Verduci E, Fritsch M, Carlier C, von Kries R, Koletzko B, . Infantile colic, prolonged crying and maternal postnatal depression. Acta paediatrica (Oslo, Norway : 1992) 2009;98(8):1344-8
http://dx.doi.org/10.1111/j.1651-2227.2009.01317.x https://pubmed.ncbi.nlm.nih.gov/19432839[41] Viragova M, O'Curry S. Understanding persistent crying in infancy Paediatrics and Child Health 2021;31(3):116
http://dx.doi.org/https://doi.org/10.1016/j.paed.2020.12.004 https://www.sciencedirect.com/science/article/pii/S1751722220302262[42] WESSEL MA, COBB JC, JACKSON EB, HARRIS GS, DETWILER AC. Paroxysmal fussing in infancy, sometimes called colic. Pediatrics 1954;14(5):421-35
https://pubmed.ncbi.nlm.nih.gov/13214956[43] Wolke D, Bilgin A, Samara M. Systematic Review and Meta-Analysis: Fussing and Crying Durations and Prevalence of Colic in Infants. The Journal of pediatrics 2017;185():55-61.e4
http://dx.doi.org/10.1016/j.jpeds.2017.02.020 https://pubmed.ncbi.nlm.nih.gov/28385295[44] Wolke D, Rizzo P, Woods S. Persistent infant crying and hyperactivity problems in middle childhood. Pediatrics 2002;109(6):1054-60
https://pubmed.ncbi.nlm.nih.gov/12042542[45] Wolke D, Baumann N, Jaekel J, Pyhälä R, Heinonen K, Räikkönen K, Sorg C, Bilgin A. The association of early regulatory problems with behavioral problems and cognitive functioning in adulthood: two cohorts in two countries. Journal of child psychology and psychiatry, and allied disciplines 2023;64(6):876-885
http://dx.doi.org/10.1111/jcpp.13742 https://pubmed.ncbi.nlm.nih.gov/36601777[46] Wurmser H, Rieger M, Domogalla C, Kahnt A, Buchwald J, Kowatsch M, Kuehnert N, Buske-Kirschbaum A, Papousek M, Pirke K-M, von Voss H. Association between life stress during pregnancy and infant crying in the first six months postpartum: a prospective longitudinal study. Early human development 2006;82(5):341-9
https://pubmed.ncbi.nlm.nih.gov/16472948[47] Zeanah CH, Boris NW, Larrieu JA. Infant development and developmental risk: a review of the past 10 years. Journal of the American Academy of Child and Adolescent Psychiatry 1997;36(2):165-78
https://pubmed.ncbi.nlm.nih.gov/9031569[48] Zeevenhooven J, de Bruin FE, Schappin R, Vlieger AM, van der Lee JH, Haverman L, van Sleuwen BE, L'Hoir MP, Benninga MA. Follow-up of infants with colic into childhood: Do they develop behavioural problems? Journal of paediatrics and child health 2022;58(11):2076-2083
http://dx.doi.org/10.1111/jpc.16174 https://pubmed.ncbi.nlm.nih.gov/36054703[49] Zeevenhooven J, Koppen IJN, Benninga MA. The New Rome IV Criteria for Functional Gastrointestinal Disorders in Infants and Toddlers. Pediatric gastroenterology, hepatology & nutrition 2017;20(1):1-13
http://dx.doi.org/10.5223/pghn.2017.20.1.1 https://pubmed.ncbi.nlm.nih.gov/28401050[50] Zeifman DM, St James-Roberts I. Parenting the Crying Infant. Current opinion in psychology 2017;15():149-154
http://dx.doi.org/10.1016/j.copsyc.2017.02.009 https://pubmed.ncbi.nlm.nih.gov/28685155[51] Zwart P, Vellema-Goud M, Brand P.L. Characteristics of excessive crying in infancy Journal of Pediatrics 2007;150(4):456
[52] Qubty W, Gelfand AA. The Link Between Infantile Colic and Migraine. Current pain and headache reports 2016;20(5):31
http://dx.doi.org/10.1007/s11916-016-0558-8 https://pubmed.ncbi.nlm.nih.gov/27038970[53] Dixley A, Ball HL. The effect of swaddling on infant sleep and arousal: A systematic review and narrative synthesis. Frontiers in pediatrics 2022;10():1000180
http://dx.doi.org/10.3389/fped.2022.1000180 https://pubmed.ncbi.nlm.nih.gov/36533224[54] Dobson A, Hornsey S, Ghio D, Latter S, Santer M, Muller I. 'Either something's wrong, or I'm a terrible parent': A systematic review of parent experiences of illness-related interpretations for unsettled babies. Journal of advanced nursing 2024;80(10):3937-3954
http://dx.doi.org/10.1111/jan.16166 https://pubmed.ncbi.nlm.nih.gov/38528428[55] Scott LJ, Wilson R, Davies P, Lyttle MD, Mytton J, Dawson S, Ijaz S, Redaniel MT, Williams JG, Savović J. Educational interventions to prevent paediatric abusive head trauma in babies younger than one year old: A systematic review and meta-analyses. Child abuse & neglect 2022;134():105935
http://dx.doi.org/10.1016/j.chiabu.2022.105935 https://pubmed.ncbi.nlm.nih.gov/36308894[56] Smart J, Hiscock H. Early infant crying and sleeping problems: a pilot study of impact on parental well-being and parent-endorsed strategies for management. Journal of paediatrics and child health 2007;43(4):284-90
https://pubmed.ncbi.nlm.nih.gov/17444831[57] Biagioli E, Tarasco V, Lingua C, Moja L, Savino F. Pain-relieving agents for infantile colic. The Cochrane database of systematic reviews 2016;9(9):CD009999
http://dx.doi.org/10.1002/14651858.CD009999.pub2 https://pubmed.ncbi.nlm.nih.gov/27631535[58] Blessing M, Balemans W. Protonpompremmer bij zuigelingen baat niet en schaadt mogelijk wel Huisarts en wetenschap 2023;66(1):66
http://dx.doi.org/10.1007/s12445-022-2122-6 https://doi.org/10.1007/s12445-022-2122-6[59] Cabanillas-Barea S, Jiménez-Del-Barrio S, Carrasco-Uribarren A, Ortega-Martínez A, Pérez-Guillén S, Ceballos-Laita L. Systematic review and meta-analysis showed that complementary and alternative medicines were not effective for infantile colic. Acta paediatrica (Oslo, Norway : 1992) 2023;112(7):1378-1388
http://dx.doi.org/10.1111/apa.16807 https://pubmed.ncbi.nlm.nih.gov/37119443[60] Cooijmans KHM, Beijers R, de Weerth C. Daily skin-to-skin contact and crying and sleeping in healthy full-term infants: A randomized controlled trial. Developmental psychology 2022;58(9):1629-1638
http://dx.doi.org/10.1037/dev0001392 https://pubmed.ncbi.nlm.nih.gov/35653761[61] de Kruijff I, Tromp E, Lambregtse-van den Berg MP, Vlieger AM, Benninga MA, de Rijke YB, van den Akker EL. Parental Stress and Scalp Hair Cortisol in Excessively Crying Infants: A Case Control Study. Children (Basel, Switzerland) 2021;8(8):
http://dx.doi.org/10.3390/children8080662 https://pubmed.ncbi.nlm.nih.gov/34438553[62] de Weerth C, Fuentes S, de Vos WM. Crying in infants: on the possible role of intestinal microbiota in the development of colic. Gut microbes 2013;4(5):416-21
http://dx.doi.org/10.4161/gmic.26041 https://pubmed.ncbi.nlm.nih.gov/23941920[63] Gieruszczak-Białek D, Konarska Z, Skórka A, Vandenplas Y, Szajewska H. No effect of proton pump inhibitors on crying and irritability in infants: systematic review of randomized controlled trials. The Journal of pediatrics 2015;166(3):767-70.e3
http://dx.doi.org/10.1016/j.jpeds.2014.11.030 https://pubmed.ncbi.nlm.nih.gov/25556017[64] Gordon M, Biagioli E, Sorrenti M, Lingua C, Moja L, Banks SSC, Ceratto S, Savino F. Dietary modifications for infantile colic Cochrane Database of Systematic Reviews 2018
http://dx.doi.org/10.1002/14651858.CD011029.pub2 https://pubmed.ncbi.nlm.nih.gov/CD011029 https://doi.org//10.1002/14651858.CD011029.pub2[65] Harskamp-van Ginkel W.M. Sleep and health during the first 1000 nights. (PhD thesis) 2023
[66] Hjern A, Lindblom K, Reuter A, Silfverdal S-A. A systematic review of prevention and treatment of infantile colic. Acta paediatrica (Oslo, Norway : 1992) 2020;109(9):1733-1744
http://dx.doi.org/10.1111/apa.15247 https://pubmed.ncbi.nlm.nih.gov/32150292[67] Howard CR, Lanphear N, Lanphear BP, Eberly S, Lawrence RA. Parental responses to infant crying and colic: the effect on breastfeeding duration. Breastfeeding medicine : the official journal of the Academy of Breastfeeding Medicine 2006;1(3):146-55
https://pubmed.ncbi.nlm.nih.gov/17661591[68] Lee D, Lee H, Kim J, Kim T, Sung S, Leem J, Kim T-H. Acupuncture for Infantile Colic: A Systematic Review of Randomised Controlled Trials. Evidence-based complementary and alternative medicine : eCAM 2018;2018():7526234
http://dx.doi.org/10.1155/2018/7526234 https://pubmed.ncbi.nlm.nih.gov/30473718[69] Lucassen PL, Assendelft WJ, van Eijk JT, Gubbels JW, Douwes AC, van Geldrop WJ. Systematic review of the occurrence of infantile colic in the community. Archives of disease in childhood 2001;84(5):398-403
https://pubmed.ncbi.nlm.nih.gov/11316682[70] Mansouri S, Kazemi I, Baghestani AR, Zayeri F, Nahidi F, Gazerani N. A placebo-controlled clinical trial to evaluate the effectiveness of massaging on infantile colic using a random-effects joint model. Pediatric health, medicine and therapeutics 2018;9():157-163
http://dx.doi.org/10.2147/PHMT.S185214 https://pubmed.ncbi.nlm.nih.gov/30532613[71] Ong TG, Gordon M, Banks SS, Thomas MR, Akobeng AK. Probiotics to prevent infantile colic. The Cochrane database of systematic reviews 2019;3(3):CD012473
http://dx.doi.org/10.1002/14651858.CD012473.pub2 https://pubmed.ncbi.nlm.nih.gov/30865287[72] Rosen R, Vandenplas Y, Singendonk M, Cabana M, DiLorenzo C, Gottrand F, Gupta S, Langendam M, Staiano A, Thapar N, Tipnis N, Tabbers M. Pediatric Gastroesophageal Reflux Clinical Practice Guidelines: Joint Recommendations of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition and the European Society for Pediatric Gastroenterology, Hepatology, and Nutrition. Journal of pediatric gastroenterology and nutrition 2018;66(3):516-554
http://dx.doi.org/10.1097/MPG.0000000000001889 https://pubmed.ncbi.nlm.nih.gov/29470322[73] Singh JK, Menahem S. The five "S's" and the "SNOO" Smart Sleeper-non-pharmacological interventions (NPI) to promote sleep and reduce crying of infants: a scoping review. Translational pediatrics 2023;12(8):1527-1539
http://dx.doi.org/10.21037/tp-23-42 https://pubmed.ncbi.nlm.nih.gov/37692540[74] Todd AJ, Carroll MT, Robinson A, Mitchell EKL. Adverse Events Due to Chiropractic and Other Manual Therapies for Infants and Children: A Review of the Literature. Journal of manipulative and physiological therapeutics 2015;38(9):699-712
http://dx.doi.org/10.1016/j.jmpt.2014.09.008 https://pubmed.ncbi.nlm.nih.gov/25439034[75] Vandenplas Y, Brough HA, Fiocchi A, Miqdady M, Munasir Z, Salvatore S, Thapar N, Venter C, Vieira MC, Meyer R. Current Guidelines and Future Strategies for the Management of Cow's Milk Allergy. Journal of asthma and allergy 2021;14():1243-1256
http://dx.doi.org/10.2147/JAA.S276992 https://pubmed.ncbi.nlm.nih.gov/34712052[76] Zeifman DM, St James-Roberts I. Parenting the crying infant Current Opinion in Psychology 2017;15():149
http://dx.doi.org/https://doi.org/10.1016/j.copsyc.2017.02.009 https://www.sciencedirect.com/science/article/pii/S2352250X16301579[77] Öztürk Dönmez R, Bayik Temel A. Effect of soothing techniques on infants’ self-regulation behaviors (sleeping, crying, feeding): A randomized controlled study Japan Journal of Nursing Science 2019;16(4):407
http://dx.doi.org/https://doi.org/10.1111/jjns.12250 https://doi.org/10.1111/jjns.12250[78] van Sleuwen BE, L'hoir MP, Engelberts AC, Busschers WB, Westers P, Blom MA, Schulpen TWJ, Kuis W. Comparison of behavior modification with and without swaddling as interventions for excessive crying. The Journal of pediatrics 2006;149(4):512-7
https://pubmed.ncbi.nlm.nih.gov/17011324[79] McRury JM, Zolotor AJ. A randomized, controlled trial of a behavioral intervention to reduce crying among infants. Journal of the American Board of Family Medicine : JABFM 2010;23(3):315-22
http://dx.doi.org/10.3122/jabfm.2010.03.090142 https://pubmed.ncbi.nlm.nih.gov/20453177[80] Baethge C, Goldbeck-Wood S, Mertens S. SANRA-a scale for the quality assessment of narrative review articles. Research integrity and peer review 2019;4():5
http://dx.doi.org/10.1186/s41073-019-0064-8 https://pubmed.ncbi.nlm.nih.gov/30962953[81] Shea BJ, Reeves BC, Wells G, Thuku M, Hamel C, Moran J, Moher D, Tugwell P, Welch V, Kristjansson E, Henry DA. AMSTAR 2: a critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions, or both. BMJ (Clinical research ed.) 2017;358():j4008
http://dx.doi.org/10.1136/bmj.j4008 https://pubmed.ncbi.nlm.nih.gov/28935701[82] Minozzi S, Dwan K, Borrelli F, Filippini G. Reliability of the revised Cochrane risk-of-bias tool for randomised trials (RoB2) improved with the use of implementation instruction. Journal of clinical epidemiology 2022;141():99-105
http://dx.doi.org/10.1016/j.jclinepi.2021.09.021 https://pubmed.ncbi.nlm.nih.gov/34537386[83] Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, Shamseer L, Tetzlaff JM, Akl EA, Brennan SE, Chou R, Glanville J, Grimshaw JM, Hróbjartsson A, Lalu MM, Li T, Loder EW, Mayo-Wilson E, McDonald S, McGuinness LA, Stewart LA, Thomas J, Tricco AC, Welch VA, Whiting P, Moher D. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ (Clinical research ed.) 2021;372():n71
http://dx.doi.org/10.1136/bmj.n71 https://pubmed.ncbi.nlm.nih.gov/33782057[84] Barr RG. Crying as a trigger for abusive head trauma: a key to prevention. Pediatric radiology 2014;44 Suppl 4():S559-64
http://dx.doi.org/10.1007/s00247-014-3100-3 https://pubmed.ncbi.nlm.nih.gov/25501727[85] Van de Putte E.M, Russel I., Teeuw A.H.. Medisch handboek kindermishandeling 2e, herziene druk 2024
https://link.springer.com/book/10.1007/978-90-368-2960-1[86] Iacono G, Merolla R, D'Amico D, Bonci E, Cavataio F, Di Prima L, Scalici C, Indinnimeo L, Averna MR, Carroccio A, . Gastrointestinal symptoms in infancy: a population-based prospective study. Digestive and liver disease : official journal of the Italian Society of Gastroenterology and the Italian Association for the Study of the Liver 2005;37(6):432-8
https://pubmed.ncbi.nlm.nih.gov/15893282[87] Moller E.L., Rodenburg R.. Happiest Baby-methode. Responsieve behandeling van excessief huilen bij baby’s tussen de 0 en 4 maanden. Protocollaire behandelingen voor kinderen en adolescenten 2020
[88] de Graaf K, Kwakman YEP, de Kruijff I, Tromp E, Staal IIE, Katch LE, Burkhardt T, Benninga MA, Roseboom TJ, Vlieger AM. Validation of the Dutch Infant Crying and Parent Well-Being Screening Tool in Parents of Infants Less than 12 Months of Age. The Journal of pediatrics 2025;276():114326
http://dx.doi.org/10.1016/j.jpeds.2024.114326 https://pubmed.ncbi.nlm.nih.gov/39343132[89] Balk SJ, Bochner RE, Ramdhanie MA, Reilly BK, , . Preventing Excessive Noise Exposure in Infants, Children, and Adolescents. Pediatrics 2023;152(5):
http://dx.doi.org/10.1542/peds.2023-063752 https://pubmed.ncbi.nlm.nih.gov/37864407[90] Beltman M.. Swaddling of Infants: An Old Fashioned Habit on Its Return [MSc degree paper] 2000
[91] Driehuis F, Hoogeboom TJ, Nijhuis-van der Sanden MWG, de Bie RA, Staal JB. Spinal manual therapy in infants, children and adolescents: A systematic review and meta-analysis on treatment indication, technique and outcomes. PloS one 2019;14(6):e0218940
http://dx.doi.org/10.1371/journal.pone.0218940 https://pubmed.ncbi.nlm.nih.gov/312379171 Inleiding
Als de baby veel huilt, ervaren ouders dit vaak als bijzonder stressvol en maken zij zich zorgen om de gezondheid van hun kind. Dit kan belangrijke negatieve gevolgen hebben. Denk bijvoorbeeld aan oververmoeidheid en overbelasting van het gezin, onnodige voedingswisseling(en), medicijngebruik bij de baby en bezoeken aan de kinderarts of de spoedeisende hulp of zelfs ziekenhuisopnames. De JGZ kan hierbij een belangrijke rol spelen voor zowel de baby als de ouders.
Daar waar in deze richtlijn ‘ouders’ staat, kan ook ‘ouder’ of ‘verzorger’ worden gelezen.
1.1 Waarom deze richtlijn?
De JGZ-richtlijn ‘Excessief huilen’ gaat er over hoe JGZ-professionals ouders met een baby die veel huilt het beste kunnen begeleiden, met voorlichting en praktische, werkzame adviezen die zo veel mogelijk gebaseerd zijn op wetenschappelijk bewijs en consensus.
Voor deze richtlijn is de standaard herzieningstermijn van vijf jaar van toepassing.
1.2 Waar gaat deze richtlijn over?
Deze richtlijn omvat 4 modules: 1 kennismodule en 3 actiegerichte modules met handelingsaanbevelingen en aanbevelingen voor de organisatie van zorg:
- De kennismodule vormt een introductie op het thema ‘Excessief huilen’. In deze module staat de kennis die JGZ-professionals nodig hebben om met de richtlijn ‘Excessief huilen’ te kunnen werken. Deze module bevat onder andere de definitie van ‘excessief huilen’, noemt mogelijke onderliggende oorzaken van excessief huilen en risico- en beschermende factoren en beschrijft de gevolgen van een excessief huilende baby voor het gezin.
- De ‘Preventie en signaleren’ module geeft aanbevelingen voor preventieve voorlichting en aanbevelingen voor het signaleren van excessief huilen middels anamnese en lichamelijk door JGZ-professionals.
- De module ‘Samenwerken en verwijzen’ bevat aanbevelingen voor JGZ-professionals voor de samenwerking met andere disciplines en voor JGZ-organisaties voor hoe zij goede zorg kunnen organiseren voor ouders met een baby die veel huilt.
- De module ‘Begeleiden’ bevat aanbevelingen voor JGZ-professionals voor de begeleiding van ouders bij een excessief huilende baby.
Bijlagen bij de richtlijn ‘Excessief huilen’:
- Anamneselijst
- Preventie en signaleren toegebracht schedelhersenletsel (TSHL)
- Praktische adviezen bij veel huilen. Een overzicht van opties en adviezen die aan ouders gegeven kunnen worden bij veel of excessief huilen.
1.3 Voor wie is deze richtlijn bedoeld?
Deze richtlijn is bedoeld voor JGZ-professionals. JGZ-professionals zijn jeugdartsen, physician assistants (PA), jeugdverpleegkundigen, verpleegkundig specialisten en doktersassistenten. Voor ouders en voor huisartsen/praktijkondersteuners huisartsen (POH) en kinderartsen is de richtlijn naar verwachting ook lezenswaardig en informatief.
1.4 Afbakening
De richtlijn heeft betrekking op ouders met baby’s tot de leeftijd van 1 jaar.
1.5 Afstemming
Deze richtlijn sluit aan bij de volgende richtlijnen:
- JGZ-richtlijn “Opvoedingsondersteuning”
- JGZ-richtlijn ‘Slaap’
- JGZ-richtlijn ‘Preventie wiegendood’
- JGZ-richtlijn “Voedselovergevoeligheid”
- JGZ-richtlijn “Voeding en eetgedrag”
- Multidisciplinaire richtlijn “Borstvoeding”
- JGZ-richtlijn “Kindermishandeling”
- JGZ-richtlijn “Psychosociale problemen”
- Praktijk module “Gespreksvoering”
2 Kennismodule
De onderstaande kernpunten vormen de samenvatting van de belangrijkste informatie over het onderwerp ‘huilen’:
Kernpunten
- Huilen door baby’s is normaal gedrag, het heeft een communicatieve functie
- Het huilgedrag van baby’s kan individueel sterk variëren. Vanaf de geboorte neemt het huilen toe. Recent onderzoek toont twee mogelijke huilpatronen aan [39]. Ofwel er is een piek in het huilen van baby’s bij 4 weken (spreiding 3 tot 6 weken) met een gemiddelde huilduur van 100 minuten. Ofwel baby’s huilen vanaf de kraamperiode tot de leeftijd van 8 weken constant veel, namelijk gemiddeld 86 minuten per 24 uur, gevolgd door een daling naar 46 minuten per 24 uur. Beide huilpatronen passen even goed bij de door de onderzoekers verzamelde gegevens [39]. Bij 8 weken (spreiding: 5 tot 11 weken) begint het huilen bij de meeste baby’s duidelijk af te nemen. Van 12 weken tot de leeftijd van 1 jaar huilen baby’s nog gemiddeld een half uur tot een uur per 24 uur.
- Volgens de ROME IV-criteria kan de diagnose ‘excessief huilen’ worden gesteld als aan de volgende voorwaarden is voldaan:
- De baby jonger is dan 5 maanden.
- Er sprake is van terugkerende en langdurige periodes van huilen, jengelen of irritatie die optreden zonder duidelijke oorzaak en die niet kunnen worden voorkomen of opgelost door de ouders.
- Er géén sprake is van achterblijvende groei of ontwikkeling, koorts of ziekte.
- Bij 95 van de 100 baby’s die veel huilen, wordt geen ernstige onderliggende medische aandoening gevonden.
- Excessief huilen kan negatieve gevolgen hebben voor ouders, kind en gezin. Excessief huilen is een risicofactor voor kindermishandeling, waaronder toegebracht schedelhersenletsel (TSHL).
- Er kan een verband zijn met psychosociale stress, vermoeidheid, mentale en fysieke klachten bij de ouders, en met complicaties tijdens zwangerschap en geboorte.
2.1 Uitgangsvragen
- Wat is er bekend over normaal huilgedrag bij baby’s?
- Wat is de definitie van excessief huilen door baby’s?
- Welke mogelijke oorzaken van (excessief) huilen bij baby’s zijn bekend en wat zijn risico- en beschermende factoren?
- Met welke diversiteitsaspecten moeten JGZ-professionals rekening houden bij huilende baby’s?
- Wat is de differentiaal diagnose bij excessief huilen?
- Wat kunnen de gevolgen zijn van een excessief huilende baby voor het kind, de ouder(s) en het gezin?
2.2 Begrippen
Huilen
Huilen is een onderdeel van het normale, aangeboren gedragsrepertoire van een baby, het is een ongedifferentieerde vorm van communicatie die de nabijheid van ouders/verzorgers bevordert [50]. Bij overmatig huilen wordt in de volksmond gesproken over ‘huilbaby’s’. De werkgroep geeft de voorkeur aan ‘excessief’ of ‘overmatig’ huilen, omdat het gaat om tijdelijk gedrag.
Excessief huilen
Voor het vaststellen van excessief huilen worden in deze richtlijn de Rome IV-criteria gebruikt omdat in deze definitie de invloed van het vele huilen op de ouders centraal staat. De diagnose “Excessief huilen” kan worden gesteld indien [2]:
- De baby jonger is dan 5 maanden wanneer het vele huilen begint.
- Er sprake is van terugkerende en langdurige periodes van huilen, jengelen of irritatie die optreden zonder duidelijke oorzaak en niet kunnen worden voorkomen of opgelost door de ouders/verzorgers.
- Er géén sprake is van achterblijvende groei of ontwikkeling, koorts of ziekte.
2.3 Normaal huilgedrag
Ontwikkeling
0-3 maanden. Huilen is één van de eerste vormen van communicatie tussen baby en verzorger en essentieel voor de overleving van de baby. In de eerste drie maanden is de baby volledig afhankelijk van co-regulatie van de verzorger [36]. Co-regulatie houdt in dat de verzorger actief helpt om de toestand van de baby te stabiliseren, bijvoorbeeld door nabijheid en stemgebruik. Het huilen biedt de verzorgers, samen met andere (non-verbale) signalen van de baby zoals oogcontact en beginnend volgen, belangrijke informatie over de behoeften van de baby. Het huilen zorgt ervoor dat de ouders in actie komen en in de behoeften voorzien, bijvoorbeeld door bij honger de baby te voeden, bij moeheid naar bed te brengen, bij huilen te troosten, etc. [41].
3-6 maanden. De baby kan zichzelf al wat meer reguleren en leert actie-reactiepatronen herkennen: Bij honger komt er voeding, bij een vieze broek komt er een schone luier, bij moeheid te slapen gelegd, etc. Als de baby merkt dat de ouders op het huilen reageren, stopt het sneller met huilen, erop vertrouwend dat de reactie komt (voeden, verschonen, in bed leggen, etc.). Naarmate de baby ouder wordt, verfijnt de interactie tussen ouder en kind zich. Het proces van wederzijdse afstemming bevordert de emotionele en sociale ontwikkeling van de baby en versterkt de ouder-kindband. De baby maakt een overgang door en raakt meer gericht op sociale interactie, met meer oogcontact en communicatie, de zogenaamde ‘first biobehavioral shift’ (o.a., [9][23][26][47]).
6-12 maanden. Baby’s gaan meer doelgericht gebaren en geluiden maken om aan te geven wat zij nodig hebben, waardoor huilen steeds minder nodig wordt. Mede hierdoor vindt wanneer de baby 7 tot 9 maanden oud is een volgende verschuiving in de functie van het huilen plaats [6][10]. Baby’s merken vanaf deze leeftijd dat ouders/verzorgers reageren op het huilen en kunnen het huilen gerichter inzetten om de aandacht van de ouder/verzorger te vragen. Eenkennigheid speelt hierbij ook een rol.
Variatie in duur, volume en intensiteit
DDe duur, het volume en de intensiteit van huilen kunnen per baby en per ontwikkelingsfase erg verschillen [43]. Een kenmerk van excessief huilende baby’s is niet alleen dat zij relatief veel huilen, maar ook dat zij dit doen met anderhalf keer het normale volume en een twee keer grotere intensiteit, in vergelijking met baby’s die niet excessief huilen [18]. Ouders van excessief huilende baby’s geven ook aan dat hun baby overdag veel huilt en ‘s nachts minder slaapt [18].
Initiële huilcurve
Het huilen van baby’s kent een gunstig natuurlijk beloop. Desondanks kan het huilgedrag in de eerste maanden van het leven tussen baby’s sterk verschillen. Het is zinvol om ouders te informeren over de variatie in huilgedrag om hen een realistisch perspectief te bieden. Internationaal onderzoek toonde aan de hand van gegevens over de huilduur in het eerste levensjaar in 57 studies uit 17 landen twee mogelijke huilpatronen aan [39]. Ofwel er was een piek in het huilen van baby’s bij vier weken (spreiding 3 tot 6 weken) met een gemiddelde huilduur van 100 minuten. Ofwel baby’s huilden vanaf de kraamperiode tot de leeftijd van 8 weken constant veel, namelijk gemiddeld 86 minuten per 24 uur, gevolgd door een daling naar 46 minuten per 24 uur. Beide huilpatronen pasten even goed bij de door de onderzoekers verzamelde gegevens [39]. Belangrijke informatie voor ouders is dat de onderzoekers een duidelijke afname in het huilen constateerden rond de leeftijd van 8 weken [39]. Vanaf 12 weken huilden de baby’s nog gemiddeld een half uur tot een uur per 24 uur tot de leeftijd van 1 jaar. Dit zijn gemiddelden. Als huilgedrag van een baby afwijkt van dit huilpatroon betekent dit niet dat er iets ernstigs aan de hand is. Meestal valt het binnen de variatie van het normale huilgedrag.
2.4 Excessief huilen
Theorieën over de oorsprong van excessief huilen
Er zijn diverse theorieën over waarom baby’s excessief huilen. Deze theorieën bestaan naast elkaar: soms vullen ze elkaar aan, soms spreken ze elkaar tegen. Sommige theorieën zijn wetenschappelijk onderbouwd. Andere theorieën zijn omstreden. Hieronder staat een selectie van mogelijke oorzaken of factoren uit de literatuur waarnaar ontwikkelingspsychologisch onderzoek is gedaan en die een rol zouden kunnen spelen bij excessief huilen:
- Temperament
Het huilen is een onderdeel van het normale, aangeboren gedragsrepertoire. Excessief huilende baby’s zouden een meer uitgesproken temperament hebben en nog moeten leren hun gedrag beter te reguleren [12]. - Gastro-intestinale factoren
In de literatuur en door ouders en zorgverleners wordt vaak gesproken over ‘koliek’ (ofwel darmkrampjes) om excessief huilen aan te duiden. Hierover is veel te lezen op het internet en op sociale media. Gastro-intestinale factoren worden door ouders daarom vaak gevreesd als oorzaak voor het vele huilen. Ziektes zoals niet-IgE-gemedieerde koemelkallergie, obstipatie en gastro-oesofageale reflux ziekte (terugvloeien van zure maaginhoud in de slokdarm) kunnen echter maar in een klein deel van de gevallen als (mede)veroorzaker van het vele huilen aangewezen worden [19]. - Neurologische rijping
Het huilen zou vooral komen door onrijpheid van het neurologische systeem. Prematuur geboren baby’s hebben daardoor meer kans op excessief huilen. Qua beloop van het huilen moet bij prematuren uitgegaan worden van de uitgerekende datum, niet van de geboortedatum [1]. Het natuurlijke, gunstige beloop van excessief huilen ondersteunt deze theorie [12]. - Co-regulatie
In de eerste 3 maanden zou huilen komen, doordat baby’s zichzelf niet kunnen troosten en hierop afgestemde zorg nodig hebben. Na deze 3 maanden is er in zowel gedrag als fysiologie een verschuiving in de regulatie, waardoor het huilen afneemt (o.a., [9][23][26][47]).
- Psychosociale factoren, psychische klachten
Stress in het gezin (bijvoorbeeld financiële stress, door het moeten leven in armoede of door relatieproblemen, stress op het werk) of een verhoogde kwetsbaarheid, door vermoeidheid, een bijkomende (postnatale) depressie of angst bij de ouder(s), kunnen de draagkracht/draaglast van de ouder(s) beïnvloeden en hun perceptie van het huilen van de baby veranderen. Stress kan ook invloed hebben op de gevoeligheid van ouders voor signalen van de baby en daarmee op het gedrag van de baby, wat het huilen op zijn beurt weer kan verergeren. Zo kan een vicieuze cirkel ontstaan waardoor de interactie steeds verder verstoord raakt.
2.5 Epidemiologie
Excessief huilen komt volgens de literatuur wereldwijd voor bij 4-20% van de baby’s. De prevalentie is sterk afhankelijk van welke definitie wordt gebruikt [43][37][24].
2.6 Differentiaal diagnose
Bij een ogenschijnlijk gezonde, goed groeiende en zich normaal ontwikkelende, excessief huilende baby zonder koorts is de kans op een ernstige onderliggende medische aandoening klein. In een Nederlandse studie werd bij 100 baby’s die in het ziekenhuis werden opgenomen vanwege excessief huilen geen ernstige medische oorzaak gevonden, behalve gastro-oesofageale reflux bij 2 van de 100 kinderen [51]. Het huilen werd tijdens de opname of in de weken erna minder zonder inzet van medische behandelingen, behalve het indikken van de voeding bij de 2 baby’s met reflux. In een Canadese studie werd het voorkomen van een ernstige medische onderliggende aandoening onderzocht bij 237 baby’s die op de spoedeisende hulp kwamen vanwege excessief huilen [11]. In deze studie werd bij 12 baby’s van de 237 (5%) een ernstige onderliggende medische aandoening gevonden, waarbij urineweginfectie (3 baby’s) de meest voorkomende aandoening was.
Het uitsluiten van een medische oorzaak behoort tot de taak van de JGZ. Zie de module ‘Preventie en signaleren’ voor aanbevelingen. Het diagnosticeren van een eventueel aanwezige ernstig onderliggende medische aandoening als oorzaak voor het vele huilen behoort tot het terrein van de kinderarts. Het is voor JGZ-professionals belangrijk om kennis te hebben over de differentiaaldiagnose van excessief huilen en over de bijbehorende alarmsymptomen (‘rode vlaggen’) die kunnen duiden op een dergelijke aandoening. In tabel 1 staat een overzicht.
Tabel 1: Mogelijke onderliggende oorzaken van excessief huilen.
| Mogelijke onderliggende oorzaken | Alarmsymptomen/ ‘rode vlaggen’ |
|
Pijn of ongemak, bijvoorbeeld ten gevolge van:
|
|
|
Niet IgE-gemedieerde koemelkallergie Zie JGZ-richtlijn Voedselovergevoeligheid.
|
|
|
Voedingsproblemen Zie JGZ-richtlijnen Voeding en eetgedrag, Ondergewicht en Borstvoeding (JGZ, multidisciplinair). |
|
| Gastro-oesofageale reflux(ziekte): het terugkomen van de maaginhoud in de slokdarm en soms in de keel. Als dit leidt tot klachten zoals voedselweigering, groeivertraging en spugen met bloed, dan wordt dit gastro-oesofageale refluxziekte genoemd. |
|
| Zich ontwikkelende metabole of neurologische ziekte (zeldzaam) |
|
|
Psychosociale problemen, (postnatale) psychische klachten, verstoorde ouder-kindrelatie, verwaarlozing, mishandeling Zie ook JGZ-richtlijnen Psychosociale problemen en Kindermishandeling. |
|
2.6.1 Verpleegkundige diagnose
In tabel 2 staat een lijst met voorbeelden van verpleegkundige diagnoses/classificaties met daarachter de code van de diagnose. De lijst met mogelijke verpleegkundige diagnoses/classificaties bij excessief huilen is lang. Daarom beperken we ons tot een selectie van diagnoses/classificaties die in de JGZ-praktijk regelmatig te zien zijn. Op basis van zorgvuldig verpleegkundig klinisch redeneren kunnen verpleegkundigen en verpleegkundig specialisten ook tot andere diagnoses/classificaties komen.
Tabel 2: Voorbeelden van verpleegkundige diagnoses/classificaties (titel en code) bij excessief huilen op basis van NANDA International [14].
| Kind | Ouder(s)/gezin |
|
|
2.7 Risico- en beschermende factoren
Hieronder staat een overzicht van factoren die de kans op excessief huilen door de baby kunnen vergroten (risicofactoren) of verkleinen (beschermende factoren).
Tabel 3: Overzicht van factoren die de kans op excessief huilen door de baby kunnen vergroten (risicofactoren) of verkleinen (beschermende factoren) [29][46][51][34][40][20][28][15][22][18].
| Risicofactoren: | Beschermende factoren: |
|
Bij het kind:
Bij de ouders:
|
|
2.8 Wensen, behoeften en opvattingen van ouders
- Veel ouders voelen zich onzeker als hun baby veel huilt. Ze gaan op zoek naar informatie op internet en sociale media en ze krijgen (gevraagd en ongevraagd) tips vanuit hun omgeving [25][33]. Dit kan hen het gevoel geven dat ze iets verkeerds doen, of dat ze geen goede ouders zijn. Ouders met een baby die veel huilt hebben behoefte aan informatie en praktische adviezen en een bij ouders passende, snel werkende oplossing, maar ook een luisterend oor, geruststelling en bevestiging [25][13].
- Het hebben van een baby die veel huilt, heeft op veel ouders een emotionele impact [35].
- Tijdens hun zoektocht naar hulp en informatie wenden ouders zich vaak ook tot een zorgprofessional, meestal de huisarts of de JGZ [35]. Positieve ervaringen zijn er met professionals die begrijpen wat de ouders doormaken, die naar ze luisteren en die beschikken over medische expertise [8][13]. Ook zijn er soms negatieve ervaringen: ouders met een baby die veel huilt voelen zich niet altijd serieus genomen of ze hebben het gevoel beoordeeld te worden. De impact van het huilen wordt soms onderschat [35][25].
2.9 Gevolgen
Het huilen wordt na enige tijd meestal vanzelf minder, maar er kunnen negatieve gevolgen zijn voor kinderen en hun ouders. Excessief huilen wordt onder meer in verband gebracht met:
Kind:
- Regulatieproblemen. Excessief huilen in de loop van het eerste jaar bij baby’s gaat vaak samen met slaap- en voedingsproblemen [5].
Ouder(s)/gezin:
- Verstoord welbevinden en vermoeidheid. Ouders worstelen vaak met gevoelens van frustratie, falen, onmacht, zelfverwijt en schuld [25][13]. Ook leidt een excessief huilende baby in het gezin tot fysieke en mentale uitputting [3]. Vermoeidheid en twijfelen aan de eigen competentie/zelfeffectiviteit bij ouders kunnen naast het objectieve huilen de hulpvraag vergroten.
- Het vele huilen kan ouders motiveren om eerder te stoppen met borstvoeding of (dure) speciale voeding te gaan proberen. Ook maken ouders soms extra kosten door bijvoorbeeld draagdoeken, witte ruis-machines of wiegjes met elektronische bewegingen aan te schaffen.
- Overbelasting. De draaglast door excessief huilen kan de draagkracht van ouders overstijgen, wat weer zijn uitwerking heeft op de gemoedstoestand en het welbevinden van de ouders. Zo kan een vicieuze cirkel van wederzijdse beïnvloeding ontstaan die de interactie steeds verder verstoort [20].
- Depressie, angst en stress. Excessief huilen wordt in de literatuur wel in verband gebracht met het ontwikkelen van postpartum depressies bij moeders [46][34][40][28][15] en vaders [18] en stress, angst en minder goede binding met de baby bij moeders en vaders [19].
- Verstoorde gezinsprocessen. Het vele huilen van de baby zet relaties onder druk. Vooral moeders voelen zich vaak alleen en niet gesteund door hun partner [25]. Ongeveer de helft van de ouders voelt boosheid en frustratie richting hun huilende kind [25].
- Risico op machteloosheid en geweld jegens de baby. Excessief huilen kan leiden tot ernstige vormen van kindermishandeling, waaronder toegebracht schedelhersenletsel (TSHL). Hierbij ontstaat door krachtinwerking op het hoofd letsel van de schedel en/of intracraniële structuren. Dit kan het gevolg zijn van schudden (bijvoorbeeld doordat een ouder het kind in een opwelling door elkaar schudt om het huilen te stoppen), maar ook van andere stomp-botsende krachtinwerkingen en/of herhaaldelijke acceleratie-deceleratie. Vaak is er ook bijkomend letsel aan de huid (blauwe plekken) en/of het lichaam (bijvoorbeeld breuken of bloedingen in de ogen). TSHL heeft potentieel levenslange gevolgen [84][85].
Maatschappelijke kosten:
- Excessief huilen kan leiden tot zorgkosten (bijvoorbeeld kosten voor (dure) speciale voeding, medicatie zoals probiotica, refluxmedicatie, laxantia, bezoeken aan een kinderarts of de spoedeisende hulp, ziekenhuisopnames) en het verlies van werkdagen voor ouders [86][16][51][11][7].
Langetermijn problematiek:
- Onderzoek suggereert een verband tussen terugkerende buikpijn, migraine, allergieën, hyperactiviteit en latere leerproblemen [4][30][1][38][31][52][44][32][61][48][17]. De betekenis van deze relaties is echter nog onduidelijk.
3 Preventie en signaleren
Nieuwe ouders geven aan behoefte te hebben aan informatie [13]. Anticiperende voorlichting kan hen helpen om stress en onzekerheid te verminderen. Ouders die minder gestrest zijn, reageren beter op de behoeften van hun baby. Dit beïnvloedt het huilen en de sociale en emotionele ontwikkeling van de baby.
Als de baby veel huilt, kunnen ouders dit als stressvol ervaren. Een excessief huilende baby in het gezin kan tot fysieke en mentale uitputting leiden. Ouders van een baby die veel huilt worstelen vaak met gevoelens van frustratie, falen, onmacht, zelfverwijt en schuld [54]. Ouders van baby’s die veel huilen gaan daarom vaak op zoek naar informatie, in hun omgeving, op internet en op sociale media. Daardoor kunnen zij vast komen te zitten in een cyclus van ‘zoeken naar een verklaring’ voor het onrustige gedrag van hun baby, waarbij ze aanzienlijke stress ervaren, die nog wordt verergerd door gevoelens van schuld en falen [25][54][33].
Hoewel het beloop van het huilen gunstig is en excessief huilen meestal geen lichamelijke oorzaak heeft, is het belangrijk om ernstige medische aandoeningen en bijvoorbeeld milde koemelkallergie en bijkomende (postpartum) psychische klachten uit te sluiten. In deze module worden daarvoor aanbevelingen gedaan. In module ‘Begeleiden’ wordt beschreven hoe JGZ-professionals ouders met een baby die veel huilt het beste kunnen begeleiden.
3.1 Uitgangsvragen
- Wat kunnen JGZ-professionals doen ter preventie van (gevolgen van) excessief huilen en hoe en wanneer kunnen zij huilproblematiek signaleren?
- Welk onderzoek (medisch, psychosociaal of anders) moeten JGZ-professionals doen bij baby’s die veel huilen?
3.2 Anticiperende voorlichting
De JGZ kan een rol spelen door ouders/verzorgers anticiperende voorlichting aan te bieden.
Aanbevelingen
3.3 Onderzoek
De JGZ heeft ook een rol in het signaleren van excessief huilen.
Aanbevelingen
4 Samenwerken en verwijzen
Veel ouders van een excessief huilende baby ervaren grote zorgen en onzekerheid. Zij hebben behoefte aan duidelijkheid over de mogelijke reden voor het excessieve huilen en willen dat het excessieve huilen stopt. Maar, zoals in deze richtlijn werd beschreven, is er zelden een duidelijke medische oorzaak. Verwachtingsmanagement is nodig omdat veel ouders via internet, sociale media en hun sociale netwerk (familie en vrienden) op zoek gaan naar informatie. Hoe eerder dit wordt besproken en hoe duidelijker, hoe gemakkelijker het vervolgtraject zal verlopen. Een uniforme aanpak en duidelijke regieafspraken door het JGZ-team, huisarts en kinderarts voorkomen tegenstrijdige informatie en adviezen en (veelal onnodige) voedingswisselingen, medische behandelingen en ziekenhuisopnames op de kinderafdeling.
Veel problemen rondom huilen, slapen en voeding kunnen door ouders met hulp van de JGZ worden opgelost. Bijvoorbeeld door ouders te wijzen op de voordelen van regelmaat en voorspelbaarheid in de zorg voor hun baby, hen te leren om de baby stevig in te stoppen of in te bakeren, over/ondervoeding en reflux aan te pakken, vermoedens van koemelkallergie te bevestigen of te ontkrachten of door interactieproblemen in het gezin en tussen ouder en kind aan te pakken.
Door ouders goed en tijdig te verwijzen en samen te werken in de keten kunnen eventuele schadelijke gevolgen van excessief huilen verminderd of voorkomen worden. Het is voor JGZ-professionals en -organisaties belangrijk te weten welke verwijsmogelijkheden er zijn en waarop gelet moet worden bij het organiseren van zorg aan ouders met een baby die excessief huilt.
4.1 Uitgangsvragen
- Wanneer kan de JGZ het probleem oppakken, wanneer moet worden verwezen en naar welke professional?
- Hoe werkt de JGZ optimaal samen met netwerkpartners?
4.2 Samenwerken
De samenwerking rondom een gezin met een baby met excessief huilen heeft als doel om die gezinnen beter te helpen. Het is essentieel:
- Dat ouders up-to-date en evidence-based informatie en werkzame adviezen krijgen, afgestemd op hun unieke situatie (zie voor aanbevelingen de modules ‘Preventie en signaleren’ en ‘Begeleiden)’.
- Dat voor alle betrokkenen (inclusief ouders) duidelijk is wat de JGZ (zelf) kan doen.
- Dat indien nodig andere disciplines kunnen worden betrokken, waarbij de JGZ de regie behoudt vanwege hun deskundigheid en de opgebouwde relatie met de ouders.
- Dat ouders worden voorbereid op het feit dat er maar zelden een duidelijke medische oorzaak wordt gevonden voor het excessieve huilen. Voor ouders kan dit moeilijk te accepteren zijn, aangezien zij zich zorgen maken en hun baby willen helpen door het zoeken van een verklaring.
- Dat er bij bijkomende (postpartum) psychische klachten van de ouders afstemming plaatsvindt tussen de JGZ en de huisarts over de regie
- Dat (ernstige) medische oorzaken laagdrempelig kunnen worden uitgesloten.
- Dat niet noodzakelijke voedingswisselingen, medische behandelingen en ziekenhuisopnames op de kinderafdeling door alle betrokken zorgprofessionals worden voorkomen.
Aanbevelingen
4.3 Verwijzen
De JGZ kan verwijzen naar andere disciplines, bijvoorbeeld bij een vermoeden van een medische oorzaak die niet door de JGZ kan worden begeleid, of bij blijvende zorg vanuit ouders over een medische oorzaak. Hierbij behoudt de JGZ de regie vanwege hun deskundigheid en de opgebouwde relatie met de ouders.
Verwijzing kan plaatsvinden naar:
- Huisarts
- Kinderarts
- (Kinder)fysiotherapeut
- Sociaal wijkteam, pedagoog, kinder- en jeugdpsycholoog (o.a. Centrum voor Jeugd en Gezin)
- IMH-specialist of een orthopedagoog
Mogelijke andere betrokkenen bij het gezin, o.a.:
- Verloskundige, kraamzorg
- Maatschappelijk werk kan ouders van een excessief huilende baby ondersteunen door een luisterend oor te bieden, hen te helpen omgaan met stress en het versterken van hun veerkracht. Daarnaast kunnen zij ouders begeleiden bij praktische zaken, zoals het opbouwen van een ondersteunend netwerk en het organiseren van aanvullende hulp wanneer nodig of bij problemen met het (opstarten) van werk t.g.v. het excessief huilen;
- Lactatiedeskundige, voor het optimaliseren van de voeding.
- (Preverbaal) logopedist, bij voedingsproblemen (lang over de fles doen) of voedselweigering
- (Kinder)diëtist; bij zorgen over de groei en voeding gerelateerde problemen.
- Verslavingszorg, bijvoorbeeld voor ouders die alcohol- of drugsverslaafd zijn.
- Psychiatrie/ geestelijke gezondheidszorg, bij psychiatrische klachten bij de ouder(s).
- Medisch kinderdagverblijf (babygroepen), bijvoorbeeld bij een combinatie van problemen bij het kind en het gezin.
- POP-poli, voor psychische begeleiding rondom de zwangerschap door een team bestaande uit gynaecoloog, psychiater en kinderarts. Vaak is er ook betrokkenheid van bijvoorbeeld maatschappelijk werker, maar welke zorgverleners precies deel uitmaken van een POP-poli is regionaal verschillend.
- Informele hulp van o.a. partner/mede verzorgenden/familieleden.
Aanbevelingen
4.4 Organisatie van zorg
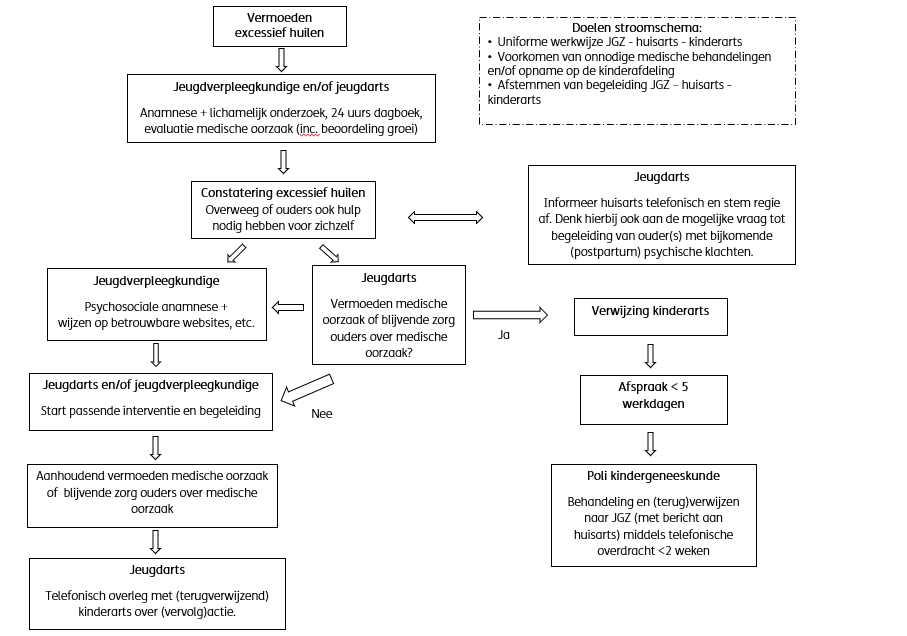
In 2019 vond er in het Tergooi Ziekenhuis een pilot plaats met het toepassen van de in figuur 1 beschreven werkwijze bij baby’s die veel huilen [8]. Dit leidde daar tot een forse afname (70%) in het aantal ziekenhuisopnamen. Sinds maart 2020 wordt deze aanpak regionaal in Utrecht uitgerold. Eind 2025 volgen resultaten van onderzoek naar de effectiviteit van deze werkwijze.
Figuur 1 – Voorbeeld werkafspraak excessief huilende zuigeling <5 maanden oud.
5 Begeleiden
Het huilen van een baby wordt na ongeveer 8 weken meestal vanzelf minder, maar deze periode kan zwaar zijn en lang aanvoelen voor ouders. Ouders van een baby die veel huilt, maken zich vaak grote zorgen en kunnen zich onzeker voelen. Ze willen weten waarom hun baby zo veel huilt en zoeken naar informatie via internet, sociale media en in hun sociale netwerk (familie en vrienden). Ook zoeken ze vaak steun bij zorgprofessionals, zoals de huisarts, de JGZ en soms ook bij alternatieve zorgverleners.
Het is belangrijk om ouders inzicht te geven in de mogelijke oorzaken van het huilen, hen te steunen door goed naar hen te luisteren, hun zorgen serieus te nemen en hen te helpen het huilen te normaliseren.
Zorg op maat is en blijft hierbij wenselijk. Ouders kunnen door de JGZ-professional diverse adviezen aangereikt krijgen, zodat zij kunnen kiezen wat zij willen proberen. De aanbevelingen bij dit hoofdstuk zijn hierop gericht. Samen met de JGZ-professional maken ouders een plan. Het is daarbij belangrijk om ouders uit te leggen dat veel verschillende interventies kort achter elkaar meestal niet effectief is.
Aanbevelingen
5.1 Uitgangsvragen
- Hoe kunnen JGZ-professionals ouders van kinderen die excessief huilen het beste begeleiden?
- Welke (effectieve) interventies kunnen JGZ-professionals inzetten of afraden bij excessief huilende baby’s?
5.2 Mogelijkheden voor interventie
Voor de ontwikkeling van deze richtlijn is systematisch gezocht naar interventies die het huilen helpen verminderen en/of de stress bij ouders hierover doen verminderen. Voor een uitgebreide beschrijving van de gehanteerde methode van literatuuronderzoek zie module ‘Verantwoording’.
Aanbevelingen
6 Bijlagen
Alle bijlagen zijn ook te downloaden vanuit ‘Materialen’.
6.1 Onderwerpen die tijdens het anamnesegesprek besproken kunnen worden
Hieronder staan onderwerpen die tijdens het anamnesegesprek besproken kunnen worden. Let daarbij op alarmsymptomen (voor een overzicht, zie ‘Differentiaal diagnose’ uit de kennismodule):
Het huilen
- Hoe, wanneer, sinds wanneer, hoe vaak en hoelang huilt de baby en wat zijn de gevolgen hiervan? Is de baby te troosten? Wanneer is de baby meer tevreden of huilt deze minder? Hoe gaat het slapen ‘s nachts en overdag?
- o Impact van het huilen op de ouder(s). Hiervoor kan je gebruik maken van de 4 vragen uit de Infant Crying and Parent Well-Being tool (ICPW) [88]:
- Is het huilen of de onrust van je baby onlangs een probleem geweest voor jou, en/of ben je hierdoor van slag geraakt?
- Is het huilen of de onrust van je baby onlangs een probleem geweest voor je partner, en/of is hij/zij hierdoor van slag geraakt?
- Heb je het gevoel dat je manieren hebt om je baby te troosten of kalmeren als hij/zij huilt?
- Heeft je partner het gevoel dat hij manieren heeft om je baby te troosten of kalmeren als hij/zij huilt.
Als ouder ≥ 3 vragen positief beantwoorden, dan duidt dit erop dat ouders het huilen van hun baby als een probleem ervaren.
Tractusanamnese: Oorzaken van excessief huilen
- Voeding:
- Gestart met borstvoeding of kunstvoeding? Voedingswisseling(en)? Interventies?
- Soort voeding: Frequentie en hoeveelheid (bij borstvoeding: één of twee borsten per keer?)
- Hoeveelheid voeding: Hoe vaak voeden (op kloktijd / op verzoek), drinkgedrag en duur, vlak voor of na het slapen of naar willekeur, mate van tevredenheid na het drinken. Voorkom overvoeding door te streven naar 150 ml/kg/dag in een frequentie van 7-10x per 24 uur met maximaal 30 minuten per voeding.
- Ontlasting: frequentie, consistentie (maak hierbij gebruik van de Bristol score, zie JGZ-richtlijn ‘Zindelijkheid’), persen, bloed?
- Spugen: hoeveelheid, bloed?
- Verzorging: Ritme en contact met je baby. Positieve momenten?
- Wat is tot nu toe geprobeerd en wat was het effect?
- Welke andere zorgverleners, ook buiten het reguliere circuit, zijn betrokken of geraadpleegd?
- Zijn/is de ouder(s) bezorgd? Waar zijn/is de ouder(s) bezorgd over? Hebben/heeft de ouder(s) dingen gelezen/gehoord op internet of sociale media waar ze vragen over hebben? Welke influencers volgen ze? Wat hebben ze gehoord? Hebben ze zorgen over (een) oorza(a)k(en) of over (een) factor(en) die volgens hen het huilen beïnvloedt/ beïnvloeden (kind – ouders – omgeving)?
- (vermoeden van) koemelkallergie
- pijn door reflux/krampen
- ontlasting frequentie
- onrustig drinken
- Psychosociale problemen bij de ouder(s) of in het gezin. Gevalideerde gespreksmethodieken zoals GIZ, SPARK kunnen worden gebruikt om samen met de ouder(s) de psychosociale situatie in kaart te brengen.
- Informatie uit de voorgeschiedenis (zwangerschap/geboorte, ingrijpende gebeurtenissen, angst, depressie, chronische stress).
Hoe gaat het met de ouder(s)?
- Gemoedstoestand van ouder(s), wederzijdse beïnvloeding en verwachtingspatroon.
- Wat is de gemoedstoestand van moeder en vader, de wederzijdse beïnvloeding en hun verwachtingspatroon? Is er sprake van angst of depressie?
- Competentie ouder(s):
- Hoe voelt het troosten (zijn er gevoelens van onmacht)?
- Inzicht in de behoeften van baby’s, normaal babygedrag en de problematiek rond het huilen.
- Welke verwachtingen zijn er?
- Ervaring met oudere kinderen.
- Opvoedingsattitude; wat vinden/vindt de ouder(s) belangrijk?
- Zelfreflectie van de ouder(s) op het eigen handelen en het effect ervan.
- Aanwijzingen voor kindermishandeling, concrete gedachten hierover of onmacht/frustratie waardoor ouders in een opwelling de baby zouden kunnen schudden (in verband met verhoogd risico op toegebracht schedelhersenletsel (TSHL))
Gezinssituatie: Beoordeel de draagkracht / draaglast. Vraag naar:
- Rol van de andere ouder (m.b.t. verzorging / opvoeding / ondersteuning / probleeminzicht).
- Stressvolle omstandigheden c.q. aanwezige risico- en beschermende factoren in het gezin.
- Sociaal netwerk van het gezin. Wie kunnen er helpen en durven ouders dit te vragen?
- Bezorgdheid / adviezen van anderen.
- Hoe zorgen/zorgt de ouder(s) dat ze het zelf volhouden/voldhoudt? Zorgen/zorgt de ouder(s) goed voor zichzelf?
- Hoe voelen/voelt de ouder(s) zich als de baby veel huilt? Hoe gaan/gaat de ouder(s) om met momenten waarop zij zich overweldigd of machteloos voelen? Wat doen/doet de ouder(s) als hij/zij merkt dat het geduld opraakt tijdens het troosten van de baby?
- Andere relevante informatie over het gezin.
- Roken
6.2 24-uurs dagboek
Registratie van huilen, slapen, spelen en andere activiteiten
Het is belangrijk om te weten hoelang hij/zij huilt, hoeveel tijd uw kind slaapt, hoelang hij/zij op zichzelf tevreden wakker is en hoeveel tijd u besteedt aan voeden, verzorgen of spelen met uw kind. In de kolom ‘waar is uw kind’ kunt u aangeven waar uw kind is; of uw kind bijvoorbeeld in bed ligt, u hem/haar op de arm draagt, hij/zij in de woonkamer is, of dat uw kind ergens anders is, bijvoorbeeld bij de opvang.
Als uw kind delen van de dag doorbrengt bij een andere verzorger is het handig dit dagboek mee te geven en door deze persoon in te laten vullen.
Een aantal tips om het invullen van dit dagboek gemakkelijker te maken:
- Het is belangrijk dat u de lijst 5 tot 6 keer per dag invult. Daarom kunt u de lijst het beste op een vaste plaats laten liggen, bijvoorbeeld op de kinderkamer of een andere plek waar u veel met uw kind bent, en regelmatig invullen, bijvoorbeeld telkens wanneer u uw kind naar bed brengt, of wanneer u met hem/haar in de woonkamer bent.
- Het is mogelijk dat u op een bepaald tijdstip kruisjes moet zetten bij twee activiteiten. Bijvoorbeeld als uw kind huilt en u bent hem/haar aan het verzorgen. U kunt dan kruisjes zetten in de kolom ‘verzorgen’ en ‘huilen’.
- U kunt telkens blokjes van 10 minuten invullen. Als een activiteit minder dan 5 minuten duurt, hoeft u niets in te vullen. Als de activiteit tussen de 5 en 15 minuten duurt, vult u 1 blokje in. Duurt de activiteit tussen de 15 en 25 minuten, dan vult u 2 blokjes in, enzo- voorts.
- Als uw kind langere tijd achtereen slaapt, bijvoorbeeld van ’s avonds 24:00u tot 07:00u ’s ochtends, kunt u het blokje bij 24:00u aankruisen en het blokje bij 07:00u en daarbij een lijn trekken tussen alle tussenliggende blokjes.
HARTELIJK DANK!
Dag 1
|
Datum ……………………………………….….… |
7.00 |
8.00 |
9.00 |
|||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
||||||||||||||||||
|
10.00 |
11.00 |
12.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
13.00 |
14.00 |
15.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
16.00 |
17.00 |
18.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
19.00 |
20.00 |
21.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
||||||||||||||||||
|
22.00 |
23.00 |
0.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
1.00 |
2.00 |
3.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
4.00 |
5.00 |
6.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
||||||||||||||||
Dag 2
|
Datum ……………………………………….….… |
7.00 |
8.00 |
9.00 |
|||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
||||||||||||||||||
|
10.00 |
11.00 |
12.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
13.00 |
14.00 |
15.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
16.00 |
17.00 |
18.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
19.00 |
20.00 |
21.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
||||||||||||||||||
|
22.00 |
23.00 |
0.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
1.00 |
2.00 |
3.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
4.00 |
5.00 |
6.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
||||||||||||||||
Dag 3
|
Datum ……………………………………….….… |
7.00 |
8.00 |
9.00 |
|||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
||||||||||||||||||
|
10.00 |
11.00 |
12.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
13.00 |
14.00 |
15.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
16.00 |
17.00 |
18.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
19.00 |
20.00 |
21.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
||||||||||||||||||
|
22.00 |
23.00 |
0.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
1.00 |
2.00 |
3.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
|
|||||||||||||||
|
4.00 |
5.00 |
6.00 |
||||||||||||||||
|
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
.10 |
.20 |
.30 |
.40 |
.50 |
||||
|
huilen |
||||||||||||||||||
|
jengelen |
||||||||||||||||||
|
verzorgen / in bad / schone luier |
||||||||||||||||||
|
spelen met uw kind |
||||||||||||||||||
|
voeden / eten |
||||||||||||||||||
|
slapen |
||||||||||||||||||
|
kind tevreden wakker / aan het spelen (alleen) |
||||||||||||||||||
|
waar is uw kind |
|
|
||||||||||||||||
6.3 Preventie en signaleren toegebracht schedelhersenletsel (TSHL)
Excessief huilen bij baby’s is een bekende risicofactor voor kindermishandeling, in het bijzonder voor toegebracht schedelhersenletsel (TSHL). Onderzoek toont aan dat de piekincidentie van TSHL samenvalt met de periode waarin baby’s fysiologisch veel huilen, meestal tussen de zesde en achtste levensweek [84]. Deze samenhang suggereert dat excessief en ontroostbaar huilen in sommige gevallen kan leiden tot schudden of ander schadelijk gedrag richting de baby.
TSHL bij de baby is in eerste instantie lastig te herkennen (verminderde interactie, minder glimlachen, moeizaam eten, braken, lethargie, onderkoeling, toegenomen slaap en groeiachterstand). Dit wordt vaak gediagnosticeerd als virusinfectie of andere onschuldige ziekte.
De alarmsymptomen/ rode vlaggen voor TSHL zijn: apneu, uitpuilende fontanel, bradycardie, cardiovasculaire collaps, verminderd bewustzijnsniveau, niet gedijen, hypothermie en prikkelbaarheid.
Aanhoudende stress of paniek kunnen ertoe leiden dat ouders of verzorgers hun kind door elkaar schudden. Als een baby blijft huilen en ouders of verzorgers de baby niet kunnen troosten, kunnen ze zich machteloos of boos voelen. In hun wanhoop schudden ze soms in een opwelling het kind om het stil te krijgen. Veel ouders of verzorgers beseffen niet hoe gevaarlijk dit is. Zelfs een paar keer schudden kan ernstige gevolgen hebben, tot aan de dood toe. In zulke situaties kunnen ouders het beste het volgende doen:
- Leg het kind op een veilige plek, zoals in bed of in de box.
- Zoek iemand die tijdelijk de zorg voor het kind kan overnemen, zoals een familielid, vriend, vriendin of buur.
- Neem tijd voor jezelf om bij te komen en te ontspannen en zoek hulp.
6.4 Betrouwbare websites etc. die aan ouders aangeraden kunnen worden
6.5 Praktische adviezen bij veel huilen
|
Onderwerp |
Advies |
| Voorspelbaarheid in de zorg voor de baby en stevig instoppen | Het is aannemelijk dat voorspelbaarheid helpt bij de overgang (van bijvoorbeeld spelen, verzorging) naar slapen. Hierbij helpt de ouder elke keer met de overgang van wakker zijn naar slapen (co-regulatie) bij de eerste signalen van vermoeidheid. Een vaste regelmaat, in reactie op de signalen van het kind, kan rust brengen Stevig instoppen kan helpen om een baby verder te kalmeren. |
| Inbakeren |
Bij inbakeren worden de armen van een baby strak in een doek of speciale zak gewikkeld. De benen kunnen nog optrekken en bewegen. Inbakeren kan tot de leeftijd van 6 maanden. Indicatie: Er zijn aanwijzingen dat inbakeren baby’s tot de leeftijd van 7 weken helpt om te kalmeren, waardoor ze minder huilen en gemakkelijker in slaap vallen. Contra-indicaties:
Overweeg om samen met ouders op de website van de Consumentenbond te kijken wat veilige inbakerproducten zijn en hoe ze veilig kunnen worden gebruikt (Je baby inbakeren: veilig of niet? | Consumentenbond). Effect:
Leeftijd:
Heupontwikkeling:
Voorkómen van naar de buik draaien:
Voorkómen van oververhitting:
Afbouwen:
|
|
‘Troosten en Slapen’
|
Dit is een doorontwikkeling van de Amerikaanse ‘Happiest Baby-methode’ voor de eerstelijnszorg in Nederland [26][36][87].
Indicatie:
Er zijn aanwijzingen dat baby’s in de eerste levensmaanden makkelijker getroost kunnen worden met deze troosttechnieken en daardoor gemakkelijker kunnen inslapen en doorslapen.
Kernconcepten:
Er wordt bij deze methode uitgegaan van twee kernconcepten:
Ouders krijgen, op basis van deze kernconcepten, uitleg over de reden waarom baby’s huilen en hoe ze hun baby kunnen troosten. Hen wordt geleerd om de van nature aanwezige troostrespons bij de baby te activeren in vijf stappen. De vijf stappen:
Binnen de Troosten en Slapen-methode wordt geadviseerd om de baby in te bakeren en gebruik te maken van white noise tijdens het slapen. |
|
Borstvoeding
|
Vermoeden van koemelkallergie als (mede)oorzaak voor excessief huilen is geen reden om een moeder het geven van borstvoeding te ontraden. Zie voor meer informatie de JGZ-richtlijn ‘Voedselovergevoeligheid’. Moeders van baby’s die veel huilen lopen wel een verhoogd risico om voortijdig te stoppen met borstvoeding. Het is daarom belangrijk het continueren van borstvoeding met de ouders te bespreken en hen daarin ook te ondersteunen.
|
| Voedingswisselingen |
Het is onzeker of het bij baby’s zonder koemelkallergie helpt om over te stappen van gewone kunstvoeding naar hypoallergene (gehydrolyseerde) kunstvoeding, koemelkvrije en/of laaglactose kunstvoeding [64]. Ook een hypoallergeen, een koemelk- en/of een sojavrij dieet bij moeder helpt niet aantoonbaar om het huilen te verminderen. Bij verdenking op koemelkallergie, volg de JGZ-richtlijn ‘Voedselovergevoeligheid’.
|
|
Regurgitatie en spugen (reflux):
|
Het opgeven van kleinere (1 of 2 mondjes) of grotere hoeveelheden voeding komt bij baby’s <1 jaar veel voor. Dat is normaal en meestal hebben baby’s er geen last van. Het stopt bijna altijd vanzelf voordat de baby 1 jaar is. Het spugen en regurgiteren kunnen wel verergeren door het vele huilen en de onrust. Om het regurgiteren en spugen enigszins te helpen verminderen, kunnen ouders de voeding verdikken, om overvoeding te voorkomen worden de portiegrootte en de voedingsfrequentie aangepast conform leeftijd en gewicht [72]. Refluxmedicatie heeft geen effect op regurgitatie. Bij aanwijzingen voor gastro-oesofageale refluxziekte (met o.a. afbuigende groei en bloedspugen), dan is een verwijzing naar de kinderarts wel geïndiceerd (zie ook ‘Differentiaaldiagnose’ uit de kennismodule). |
| Venkel, pepermunt, suikerwater: |
Er is momenteel onvoldoende wetenschappelijk bewijs dat dit helpt om het huilen van baby’s te verminderen [57].
|
|
Roken:
|
Er zijn verscheidene redenen om ouders dringend te adviseren om een baby niet aan tabaksrook bloot te stellen. De gevonden associatie met excessief huilen is een van die redenen [29].
|
|
Preventie wiegendood:
|
Als ouders een baby hebben die excessief huilt, dan is het belangrijk om extra aandacht te hebben voor de preventie van wiegendood. Als ouders hun kind veel dragen en op schoot laten slapen of bij zich in bed als ze jonger zijn dan 4 maanden, is het belangrijk om preventieve maatregelen af te spreken om wiegendood te voorkomen terwijl ouders in slaap vallen. Volg hiervoor de JGZ-richtlijn ‘Preventie wiegendood’.
|
|
Preventie toegebracht schedelhersenletsel (TSHL):
|
Aanhoudende stress of paniek kunnen ertoe leiden dat ouders of verzorgers hun kind door elkaar schudden. Als een baby blijft huilen en ouders of verzorgers kunnen de baby niet troosten, dan kunnen ze zich machteloos of boos voelen. In hun wanhoop schudden ze soms in een opwelling het kind om het stil te krijgen. Veel ouders of verzorgers beseffen niet hoe gevaarlijk dit is. Zelfs een paar keer schudden kan ernstige gevolgen hebben, tot aan de dood toe. In zulke situaties kunnen ouders het beste het volgende doen:
|
| Acupunctuur, chiropractie, osteopathie, manuele therapie: | De werkzaamheid hiervan bij excessief huilen is niet bewezen. Acupunctuur en manuele therapie kan soms tot toegenomen onrust bij de baby leiden. |
7 Totstandkoming
Deze richtlijntekst is gebaseerd op de JGZ-richtlijn ‘Excessief huilen’, gepubliceerd in 2013. . Bij het herzien van de richtlijn is de clusterwerkgroep ‘Opvoeden en ondersteunen’ nauw betrokken geweest. Deze werkgroep bestond uit zowel professionals met praktijkervaring als kennisdeskundigen op het gebied van slaap bij kinderen. Gedurende het gehele herzieningsproces zijn de leden van de clusterwerkgroep betrokken geweest via plenaire bijeenkomsten en schriftelijke feedbackrondes, waarbij hun opmerkingen en suggesties zijn verzameld en verwerkt in de richtlijnmodules.
Voor het selecteren van verpleegkundige diagnoses is gebruikgemaakt van NANDA International (2021). Dat is een handboek met verpleegkundige diagnoses en classificaties. Op basis van verpleegkundig klinisch redeneren kunnen verpleegkundigen en verpleegkundig specialisten ook tot andere differentiaal diagnoses te komen.
7.1 Werk- en klankbordgroep
Bij de formatie van de werkgroep is gelet op een goede balans tussen wetenschappers, inhoudelijke experts en uitvoerende JGZ-professionals.
De werkgroep voor de richtlijn ‘Excessief huilen’ bestond uit de volgende personen:
| Naam | Functie | Namens |
| Irene Rutte-Remkens (voorzitter) | Stafverpleegkundige, aandachtsfunctionaris kindermishandeling, GGD Zaanstreek Waterland | V&VN |
| Dr. Ineke de Kruijff | Kinderarts | NVK |
| Dr. Margreet Harskamp | Arts M+G/jeugdgezondheid, onderzoeker Amsterdam UMC, GGD Amsterdam | AJN |
| Willemien Klazema | Arts M+G/jeugdgezondheid, GGD regio Utrecht | AJN |
| Marianne Almac-Linthorst | Jeugdarts KNMG, CJG Rijnmond | AJN |
| Margreet de Ruiter | Stafverpleegkundige JGZ, GGD Gelderland Zuid | V&VN |
| Monique Stam – Mulders | Sociaal verpleegkundige JGZ en Coordinator Publieke Gezondheid Asielzoekers JGZ | |
| Mirjam Jobse | Verpleegkundig Specialist AGZ, Santé Partners | V&VN |
|
Barbara Klitsie (per 15-5-2024) |
Verpleegkundig specialist in opleiding, GGD Brabant-Zuidoost | V&VN |
|
Emily Miesen (per 15-5-2024) |
Jeugdverpleegkundige, CJG Den Haag | V&VN |
| Elly Driessen | Doktersassistente, GGD Gelderland Zuid | NVDA |
| Yvette Konijnenberg | Kinderarts, Ziekenhuis St. Jansdal | NVK |
| Dr. Liesbeth de Wall | Kinderuroloog, RadboudUMC | NVU |
| Matthijs Weijermars | Orthopedagoog en behandelcoördinator, Seyscentra | Persoonlijke titel |
| Dr. Monique l’Hoir | Klinisch pedagoog, GZ-psycholoog en psychotherapeut (niet praktiserend), GGDNOG en Wageningen Universiteit | Persoonlijke titel |
| Deniz Ince | Projectleider, Nederlands Jeugdinstituut (NJi) | Persoonlijke titel |
| Dr. Eline Möller | Orthopedagoog en senior onderzoeker Amsterdam UMC | NIP |
|
Caroline Penninga (tot 1-9-2024) |
Orthopedagoog-Generalist NVO en kinder- en jeugdpsycholoog NIP | NVO |
| Marjet Winsemius (oudervertegenwoordiger) | Stichting voor Werkende Ouders | Persoonlijke titel |
| Marjolein van den Brink | Huisarts | Persoonlijke titel |
|
Linda van der Jagt (tot 1-1-2024) |
Jeugdverpleegkundige, GGD Zeeland | V&VN |
|
Maartje Jonkmans (tot 1-9-2024) |
Jeugdverpleegkundige, Gemeente Utrecht | V&VN |
Vanuit TNO zijn daar de volgende mensen bij aangesloten:
- Renate van Zoonen, projectleider bij TNO
- Caren Lanting, arts-epidemioloog, richtlijnontwikkelaar/ richtlijnmethodoloog
De klankbordgroep voor de richtlijn ‘Excessief huilen’ bestond uit de volgende personen:
| Naam | Functie |
| Annette Beerepoot | JGZ-manager, GGD Zaanstreek-Waterland |
| Lonneke van der Veer | JGZ-manager, Yunio |
| Koosje van Aalzum | JGZ-manager, Veiligheidsregio Fryslân |
| Klaartje Welten | Implementatiefunctionaris (stafverpleegkundige), Gemeente Utrecht |
| Margreet de Wolff | Implementatiefunctionaris (stafarts), Vérian Jeugdezondheidszorg |
| Prof. Dr. Menno Reijneveld | Hoogleraar Sociale geneeskunde, UMCG, afd. Gezondheidswetenschappen |
| Dr. Floortje Kanits | Onderzoeker, Wageningen Universiteit |
| Ed Johannes | HBO docent verpleegkunde, Hogeschool Leiden |
| Aicha el Ouardani | Trainer en coach, Aicha Training en Coaching |
| Danielle Hendriks-Sandries | Orthopedagoog, Praktijk Hendriks Familycoaching |
7.2 Betrokkenheid ouders en jeugdigen
Bij de ontwikkeling van de richtlijn is rekening gehouden met het patiëntenperspectief. De oudervertegenwoordiger bij het cluster “Opvoeden en Ondersteunen” was actief betrokken bij de vergaderingen en heeft schriftelijk feedback gegeven op alle richtlijnmodules.
Daarnaast zijn ouders van kinderen (0-18 jaar) via sociale media benaderd om hun ervaringen met de JGZ over het huilen bij hun kinderen te delen. Slechts twee ouders met een kind die veel heeft gehuild hebben de JGZ bezocht en dit met een JGZ-professional besproken. Eén ander ouder had in plaats daarvan een osteopath bezocht.
De ouders hebben het gesprek met de JGZ over het huilen als gemiddeld beoordeeld. De ene ouder was tevreden met de adviezen die de JGZ heeft aangeboden, de andere ouder vond deze adviezen, zoals laten huilen niet passend bij hun/zijn situatie.
Wanneer de richtlijnmodules in concept opgesteld waren, zijn de aanbevelingen uit de richtlijnmodules via een online vragenlijst aan ouders van kinderen (0-18 jaar) voorgelegd. De aanbevelingen omvatten adviezen die de jeugdartsen/jeugdverpleegkundigen aan ouders geeft, zowel rondom de preventie van excessief huilen, als de mogelijkheden om interventie bij veel huilden. Ouders hadden de kans om zowel hun mening over de duidelijkheid, relevantie en bruikbaarheid van de adviezen te geven als specifieke suggesties over de adviezen te doen. Op de vragenlijst hebben 87 ouders gereageerd, waarvan het grootste deel (79%) de adviezen duidelijk genoeg vond.
Enkele punten die bij de meeste ouders naar voren kwamen zijn:
- De behoefte voor meer contactmogelijkheden met de JGZ, zoals via digitale kanalen: Bij ouders die oververmoeid zijn of het lastig vinden om fysiek naar de JGZ te gaan zijn deze opties essentieel;
- Het aanbieden van zorg op maat: Ouders willen dat er actief wordt meegedacht als standaardadviezen niet werken, en dat er altijd ruimte is voor een luisterend oor. De toon van de begeleiding moet minder belerend en meer ondersteunend zijn;
- Bekendheid en toegankelijkheid van informatie: Ouders hebben behoeften aan verschillende manieren van informatievoorziening en begrijpelijke informatie in meerdere talen. Niet alle ouders zijn op de hoogte van de beschikbare apps;
- Snelle doorverwijzing en praktische ondersteuning: Bij signalen van oververmoeidheid of als standaardadviezen niet werken, geven ouders de voorkeur aan sneller doorverwijzen naar bijvoorbeeld een kinderarts, fysiotherapeut of andere specialist. Ook praktische ondersteuning zoals huisbezoek of lotgenotencontact kan ouders helpen.
De specifieke suggesties van deze ouders zijn overwogen en waar mogelijk in de richtlijn verwerkt.
8 Verantwoording
Deze tekst is gebaseerd op de multidisciplinaire richtlijn ‘Excessief huilen’, gepubliceerd in 2013. De kennismodule is in april 2024 herzien op basis van een overzichtsartikel [12], recente proefschriften [19][65] en gerichte aanvullende literatuursearches, op geleide van de kennis en praktijkervaring van de clusterwerkgroep ‘Opvoeden en ondersteunen’. Conceptteksten werd geschreven door de subgroep Excessief huilen binnen deze werkgroep (bestaande uit: Margreet Harskamp-van Ginkel, Ineke de Kruijff, Monique L’Hoir en Eline Möller), samen met het projectteam van TNO (Caren Lanting).
De modules Preventie en signaleren, Samenwerken en verwijzen en Begeleiden zijn herzien in januari/februari 2025 op grond van actueel wetenschappelijke bewijs (zie ‘Methoden systematische review’) en door de clusterwerkgroep aangeboden praktijkervaring en expertise.
8.1 Methoden systematische review(s)
Oriënterend literatuuronderzoek
In het kader van de herziening van module Preventie & Signaleren en module Begeleiden is gestart met oriënterend literatuuronderzoek. Startpunt voor de search was de JGZ-richtlijn ‘Excessief huilen’ uit 2013. In eerste instantie werd gezocht naar systematische reviews en (inter)nationale evidence-based richtlijnen. Daarnaast werd in een aparte search gezocht naar artikelen over het perspectief van ouders en jeugdigen m.b.t. dit onderwerp. Aan de hand van de resultaten van dit literatuuronderzoek oriënteerden de richtlijnontwikkelaars zich op het richtlijnonderwerp.
Specifiek literatuuronderzoek
Vervolgens werd een specifieke systematische zoekactie uitgevoerd aan de hand van door de clusterwerkgroep vastgestelde uitgangsvragen (zie Uitgangsvragen in module ‘Preventie en signaleren’ en module ‘Begeleiden’) met als doel het vinden van wetenschappelijk literatuur om deze vragen te beantwoorden. Op basis van de uitgangsvragen werden twee PICO’s gemaakt (zie Zoekstrategie). Zoekstrategieën die eerder door anderen zijn gebruikt in systematische reviews diende als voorbeeld.
Hiërarchische aanpak
Stap A Met het oog op efficiëntie werd hiërarchisch gezocht. Dat wil zeggen: allereerst uitgaande van bestaande geaggregeerde literatuur (bijvoorbeeld andere evidence-based richtlijnen, systematische reviews en meta-analyses)
Stap B Als dit niet genoeg opleverde of als de gevonden literatuur niet toepasbaar was in Nederland of de JGZ, werd de search uitgebreid met RCTs en observationeel.
Stap C Ten slotte werd ook leden uit de clusterwerkgroep gevraagd om literatuur aan te leveren die buiten de selectie is gevallen. Vervolgens heeft het projectteam sleutelpublicaties en andere relevante aangeleverde artikelen doorgenomen om te zien of er nog belangrijke artikelen ontbreken (‘sneeuwbalmethode’)
Stap D Bij onvoldoende onderzochten methoden of onderwerpen werd uitgegaan van in de clusterwerkgroep beschikbare kennis en praktijkervaring.
Stap E Er is ook gezocht in twee interventiedatabases – Databank Effectieve Jeugdinterventies en Loketgezondleven.
8.1.1 Zoekstrategie
Op basis van de vastgestelde uitgangsvragen (zie Uitgangsvragen in module ‘Preventie en signaleren’ en module ‘Begeleiden’) zijn twee PICO’s opgesteld. Met PICO 1 werd gezocht naar methoden en interventies die JGZ-professionals kunnen inzetten bij excessief huilen. PICO 2 werd ingezet om inzicht te krijgen in welk onderzoek JGZ-professionals kunnen doen bij een excessief huilende baby.
PICO 1
| Uitgangsvraag: 1. Welke (preventieve) interventie(s) kunnen JGZ-professionals inzetten als het gaat om het (excessief) huilen van baby’s? | |
| Vraag volgens PICO-systematiek |
Dient [(preventieve) interventie X] (I) in vergelijking met [(preventieve) interventie Y/ geen interventie] (C) aan aanstaande en jonge ouders (P) te worden geadviseerd? Patiënten: Algemene populatie (aanstaande) ouders en jonge kinderen Interventie: [(preventieve) interventie X] Controle: [(preventieve) interventie Y]/ geen interventie Uitkomsten: Huilen, welbevinden (kind/ouder/gezin), ziekenhuisopname |
| Welke typen onderzoek zijn geschikt? | (Meta-analyses van) RCTs |
| Domein: | Interventie |
| Setting: | Jeugdgezondheidszorg |
| Databases(s): PubMed/ Cochrane/ PsychInfo. | Datum search: 1 december 2023 |
| Periode: 2013-2023 | Talen: Engels en Nederlands |
|
Toelichting en opmerkingen:: (Preventieve) interventies. Het gaat hierbij o.a. om voorlichting, voedingswissel (van borst- naar standaard kunstvoeding of van borst of standaard kunstvoeding naar koemelkvrije kunstvoeding), regelmaat, verminderen van omgevingsgeluiden, inbakeren, babymassage, video home training, Stevig Ouderschap, VoorZorg, fysiotherapie, logopedie, chiropractie, Happiest-baby methode, ICPW, manuele therapie, ouderkind specialist, Infant Mental Health (IMH) ‘Welbevinden’. Dit wordt voor de search geoperationaliseerd als: huilen, slaapkwaliteit en slaapduur (kind), stress, depressie, angst, onzekerheid, ouder-kind relatie (ouder), bonding, kindermishandeling, huiselijk geweld (gezin). In de zoekstrategie is aandacht voor kwetsbare gezinnen. |
|
| Database | Zoektermen |
| PubMed |
De volgende concepten worden betrokken:
|
PICO 2
| Uitgangsvraag: 2. Welk onderzoek (medisch, psychosociaal of anderszins) kunnen JGZ-professionals doen bij een excessief huilende baby? | |
| Vraag volgens PICO-systematiek |
Wat is de diagnostische waarde (O) van [indextest] (I) versus [referentietest] (C) / geen test voor het vaststellen van somatische, psychosociale of andere problemen bij (ouders van) (excessief) huilende baby’s](P)? Patiënten: (Ouders van) excessief huilende baby’s Interventie: Indextest Controle: referentietest/ geen test Uitkomsten: diagnostische waarde van de test |
| Welke typen onderzoek zijn geschikt? | Systematische reviews/ RCTs/ observationele studies |
| Domein: | Diagnostiek |
| Setting: | Jeugdgezondheidszorg |
| Databases(s): PubMed/ Cochrane/ PsychInfo etc. | Datum search: 1 december 2023 |
| Periode: 2013-2023 | Talen: Engels en Nederlands |
|
Toelichting en opmerkingen:: JGZ professionals willen weten hoe zij excessief huilen en daaraan ten grondslag liggende problemen tijdig kunnen signaleren, zodat ouders kunnen worden geholpen en gesteund, opdat het huilen niet onnodig verder toeneemt. Onderliggende problemen bij excessief huilende zuigelingen kunnen bijvoorbeeld zijn: Gastro-oesofageale reflux, urineweginfectie, koemelkallergie, stress en emotionele problemen bij ouders. Aanvullend onderzoek kan bijvoorbeeld zijn: (pre)SPARK, Balansmeter, Infant crying and parent well-being tool (ICPW), GIZ, Samen Sterk. |
|
| Database | Zoektermen |
| PubMed |
De volgende concepten worden betrokken:
|
Uitkomstmaten
Conform GRADE werd vooraf geïnventariseerd welke uitkomstmaten voor ouders cruciaal zijn. Gekozen uitkomstmaten waren ‘huilen’ en ‘stress bij ouders’ (door het huilen). Belangrijke andere uitkomstmaten, zoals ‘slaapduur’, waren additioneel gewenste informatie, maar niet per se bepalend voor sterkte van de aanbeveling.
8.1.2 Selectieproces
De reviewers selecteerden de studies in vier fases:
- De eerste selectie vond plaats op grond van titel en abstract
- De tweede selectie na het lezen van de full-tekst
- Vanwege de brede PICO werden een beperkt aantal reviews (met meta-analyses) geïncludeerd die het grootste gedeelte van de populatie en interventies/screeners dekken, rekening houdend met beschikbaarheid in de Nederlandse situatie of de mogelijkheid om dit in te kunnen voeren.
- Individueel onderzoek (met voorkeur voor studies die in Nederland zijn uitgevoerd en in de JGZ) werd slechts gebruikt bij gebrek aan up-to-date systematische reviews en bij voldoende tijd.
De selectiecriteria berustten op:
- Inhoudelijke criteria: onderverdeeld in patiënten (P), interventies (I), gewenste vergelijkingen (C) en uitkomsten (O).
- Publicatieperiode: 2013-2023.
- Publicatie taal: Engels en Nederlands.
- Methodologische criteria: Deze zijn afhankelijk van de uitgangsvraag (gericht op interventie, preventie, diagnostiek, prognose, etiologie, etc.). Voor interventie vragen wordt bijvoorbeeld in eerste instantie gezocht naar (meta-analyses van) RCTs omdat hier de minste kans is op vertekening. Voor etiologische en diagnostische vragen is een observationeel onderzoeksdesign meestal meer van toepassing.
- Praktische uitvoering: interventies, methoden of instrumenten die in Nederland beschikbaar zijn (e.g. vertaald en/of materialen beschikbaar).
- Praktische uitvoering: interventies, methoden of instrumenten die binnen de JGZ toepasbaar en uitvoerbaar zijn.
8.1.3 Kwaliteit van het bewijs
- Om de kwaliteit van de uitkomst in te schatten werd GRADE gebruikt
- De reviewers bepaalden de methodologische kwaliteit van reviews met de AMSTAR2 en gebruikten de kwaliteitsbeoordeling van het individueel onderzoek die in de richtlijn wordt toegepast [81].
- De reviewers bepaalden de methodologische kwaliteit van RCT’s aan de hand van de Cochrane Risk of Bias Tool (RoB 2) [82].
- De reviewers bepaalden de methodologische kwaliteit van narratieve reviews aan de hand van SANRA [80].
8.2 Resultaten systematische review
Een grote diversiteit aan interventies gericht op het verminderen van het huilen en de onrust bij baby’s zijn in de momenteel (tot voorjaar 2025) beschikbare literatuur gevonden.
Methodologische kwaliteit
Twaalf RCT’s en meta-analyses werden geïncludeerd. Vier RCT’s en 3 meta-analyses waren van redelijke of goede methodologische kwaliteit, zoals gemeten met het RoB 2 of AMSTAR-2 instrument [57][64][68][70][71][77][78]. Vier RCT’s en meta-analyse waren van lage [55][60][79] of van zeer lage methodologische kwaliteit [66].
Methodologische beperkingen waren o.a. een laag deelnemers aantal [57][64][68][77][79], hoge loss-to-follow-up en het ontbreken van een intention-to-treat analyse [79] of de onmogelijkheid om te blinderen (o.a. [70][77]). Vergelijkende studies tussen interventies ontbreken.
GRADE
Omdat per interventie in de meeste gevallen 1 meta-analyse of RCT en in een enkel geval 2 RCT’s konden worden geïncludeerd, werden geen evidenceprofielen (Summary of Findings tables) opgesteld. Wel is een narratieve beschrijving van de geïncludeerde studies opgesteld (zie aanbevelingen bij de modules ‘Preventie en signaleren’en ‘Begeleiden’). Voor het formuleren van de aanbevelingen waren van belang: de richting en de sterkte van het effect blijkend uit de geïncludeerde studies, de kwaliteit van (vertrouwen in) het bewijs en eventuele aanwezigheid van ongewenste effecten (bijwerkingen). Daarnaast zijn andere aspecten van belang. Deze aspecten, de overwegingen, zijn samengevat in de paragraaf ‘van bewijs naar aanbeveling’ onder de aanbevelingen bij de betreffende modules. De overwegingen zijn: de balans tussen gewenste en ongewenste effecten; kwaliteit (vertrouwen in) het bewijs; wensen, behoeften en opvattingen van ouders; economische overwegingen en kosten; aanvaardbaarheid, haalbaarheid en implementatie
PRISMA PICO 1 [83]
PRISMA PICO 2 [83]
Referenties
[1] Barr RG, Trent RB, Cross J. Age-related incidence curve of hospitalized Shaken Baby Syndrome cases: convergent evidence for crying as a trigger to shaking. Child abuse & neglect 2006;30(1):7-16
https://pubmed.ncbi.nlm.nih.gov/16406023[2] Benninga MA, Faure C, Hyman PE, St James Roberts I, Schechter NL, Nurko S. Childhood Functional Gastrointestinal Disorders: Neonate/Toddler. Gastroenterology 2016
http://dx.doi.org/10.1053/j.gastro.2016.02.016 https://pubmed.ncbi.nlm.nih.gov/27144631[3] Botha E, Joronen K, Kaunonen M. The consequences of having an excessively crying infant in the family: an integrative literature review. Scandinavian journal of caring sciences 2019;33(4):779-790
http://dx.doi.org/10.1111/scs.12702 https://pubmed.ncbi.nlm.nih.gov/31058351[4] Canivet C, Jakobsson I, Hagander B. Infantile colic. Follow-up at four years of age: still more "emotional". Acta paediatrica (Oslo, Norway : 1992) 2000;89(1):13-7
https://pubmed.ncbi.nlm.nih.gov/10677050[5] Cook F, Mensah F, Bayer JK, Hiscock H. Prevalence, comorbidity and factors associated with sleeping, crying and feeding problems at 1 month of age: A community-based survey. Journal of paediatrics and child health 2019;55(6):644-651
http://dx.doi.org/10.1111/jpc.14262 https://pubmed.ncbi.nlm.nih.gov/30311274[6] Crockenberg S, Leerkes E. Infant social and emotional development: Implications for infant mental health In C. H. Zeanah Jr. (Ed.), Handbook of infant mental health 2000
[7] De Graaf K, Gustafsson-Oberink E, Alofs L, Klazema W, Sprenkelder L, Meijer L.J, de Kruijff I. Huilbaby’s: een nieuwe multidisciplinaire (samen) werkwijze Praktische Pediatrie 2023
[8] de Graaf K., Klazema W., Sprenkelder K., Meijer LJ, de Kruijff I.. Excessief huilen van een zuigeling, een nieuwe multidisciplinaire (samen)werkwijze JGZ Tijdschrift voor jeugdgezondheidszorg 2022;54(5):101
http://dx.doi.org/10.1007/s12452-022-00293-8 https://doi.org/10.1007/s12452-022-00293-8[9] Einspieler C, Marschik PB, Prechtl HF. Human motor behavior: Prenatal origin and early postnatal development. Zeitschrift für Psychologie/Journal of Psychology 2008;216(3):147
http://dx.doi.org/10.1027/0044-3409.216.3.147[10] Emde R.N. The affective self: Continuities and transformations from infancy In J. Call, E. Galenson, & R. L. Tyson (Eds.), Frontiers of infant psychiatry 1984
[11] Freedman SB, Al-Harthy N, Thull-Freedman J. The crying infant: diagnostic testing and frequency of serious underlying disease. Pediatrics 2009;123(3):841-8
http://dx.doi.org/10.1542/peds.2008-0113 https://pubmed.ncbi.nlm.nih.gov/19255012[12] Halpern R, Coelho R. Excessive crying in infants. Jornal de pediatria 2016;92(3 Suppl 1):S40-5
http://dx.doi.org/10.1016/j.jped.2016.01.004 https://pubmed.ncbi.nlm.nih.gov/26994450[13] Harskamp-Van Ginkel MW, Klazema W, Hoogsteder MHH, Chinapaw MJM, van Houtum L. The need of having a plan in excessive infant crying - A qualitative study of parents' experiences of healthcare support. Acta paediatrica (Oslo, Norway : 1992) 2023;112(3):434-441
http://dx.doi.org/10.1111/apa.16618 https://pubmed.ncbi.nlm.nih.gov/36477912[14] Herdman T.H, Kamitsuru S, Takáo Lopes C. NANDA International. Verpleegkundige diagnoses en classificaties 2021-2023 2021
[15] Hiscock H, Cook F, Bayer J, Le HND, Mensah F, Cann W, Symon B, St James-Roberts I. Preventing early infant sleep and crying problems and postnatal depression: a randomized trial. Pediatrics 2014;133(2):e346-54
http://dx.doi.org/10.1542/peds.2013-1886 https://pubmed.ncbi.nlm.nih.gov/24394682[16] Indrio F, Di Mauro A, Riezzo G, Civardi E, Intini C, Corvaglia L, Ballardini E, Bisceglia M, Cinquetti M, Brazzoduro E, Del Vecchio A, Tafuri S, Francavilla R. Prophylactic use of a probiotic in the prevention of colic, regurgitation, and functional constipation: a randomized clinical trial. JAMA pediatrics 2014;168(3):228-33
http://dx.doi.org/10.1001/jamapediatrics.2013.4367 https://pubmed.ncbi.nlm.nih.gov/24424513[17] Jaekel J, Heinonen K, Baumann N, Bilgin A, Pyhälä R, Sorg C, Räikkönen K, Wolke D. Associations of crying, sleeping, and feeding problems in early childhood and perceived social support with emotional disorders in adulthood. BMC psychiatry 2023;23(1):394
http://dx.doi.org/10.1186/s12888-023-04854-1 https://pubmed.ncbi.nlm.nih.gov/37268881[18] de Kruijff I, Veldhuis MS, Tromp E, Vlieger AM, Benninga M, Lambregtse-van den Berg MP. Distress in fathers of babies with infant colic Acta Paediatrica 2021;110(8):2455
http://dx.doi.org/https://doi.org/10.1111/apa.15873 https://doi.org/10.1111/apa.15873[19] De Kruijff I. Excessive infant crying. New insights in the role of parental factors and long-term stress through hair cortisol analysis (Doctoral dissertation) Universiteit van Amsterdam, Amsterdam 2022
[20] Kurth E, Kennedy HP, Spichiger E, Hösli I, Stutz EZ. Crying babies, tired mothers: what do we know? A systematic review. Midwifery 2011;27(2):187-94
http://dx.doi.org/10.1016/j.midw.2009.05.012 https://pubmed.ncbi.nlm.nih.gov/19773102[21] Matijasic N, Plesa Premilovac Z. Inconsolable Crying in Infants: Differential Diagnosis in the Pediatric Emergency Department. Clinical pediatrics 2019;58(2):133-139
http://dx.doi.org/10.1177/0009922818798389 https://pubmed.ncbi.nlm.nih.gov/30175595[22] Milidou I, Søndergaard C, Jensen MS, Olsen J, Henriksen TB. Gestational age, small for gestational age, and infantile colic. Paediatric and perinatal epidemiology 2014;28(2):138-45
http://dx.doi.org/10.1111/ppe.12095 https://pubmed.ncbi.nlm.nih.gov/24261325[23] Mirmiran M, Lunshof S. Perinatal development of human circadian rhythms. Progress in brain research 1996;111():217-26
https://pubmed.ncbi.nlm.nih.gov/8990917[24] Muhardi L, Aw MM, Hasosah M, Ng RT, Chong SY, Hegar B, Toro-Monjaraz E, Darma A, Cetinkaya M, Chow CM, Kudla U, Vandenplas Y. A Narrative Review on the Update in the Prevalence of Infantile Colic, Regurgitation, and Constipation in Young Children: Implications of the ROME IV Criteria. Frontiers in pediatrics 2021;9():778747
http://dx.doi.org/10.3389/fped.2021.778747 https://pubmed.ncbi.nlm.nih.gov/35071132[25] Muller I, Ghio D, Mobey J, Jones H, Hornsey S, Dobson A, Maund E, Santer M. Parental perceptions and experiences of infant crying: A systematic review and synthesis of qualitative research. Journal of advanced nursing 2023;79(2):403-417
http://dx.doi.org/10.1111/jan.15492 https://pubmed.ncbi.nlm.nih.gov/36373818[26] Prechtl HF. New perspectives in early human development. European journal of obstetrics, gynecology, and reproductive biology 1986;21(5-6):347-55
https://pubmed.ncbi.nlm.nih.gov/3721046[27] Gelfand AA, Goadsby PJ, Allen IE. The relationship between migraine and infant colic: a systematic review and meta-analysis. Cephalalgia : an international journal of headache 2015;35(1):63-72
http://dx.doi.org/10.1177/0333102414534326 https://pubmed.ncbi.nlm.nih.gov/24853164[28] Radesky JS, Zuckerman B, Silverstein M, Rivara FP, Barr M, Taylor JA, Lengua LJ, Barr RG. Inconsolable infant crying and maternal postpartum depressive symptoms. Pediatrics 2013;131(6):e1857-64
http://dx.doi.org/10.1542/peds.2012-3316 https://pubmed.ncbi.nlm.nih.gov/23650295[29] Reijneveld SA, Lanting CI, Crone MR, Van Wouwe JP. Exposure to tobacco smoke and infant crying. Acta paediatrica (Oslo, Norway : 1992) 2005;94(2):217-21
https://pubmed.ncbi.nlm.nih.gov/15981757[30] Reijneveld SA, van der Wal MF, Brugman E, Sing RAH, Verloove-Vanhorick SP. Infant crying and abuse. Lancet (London, England) ;364(9442):1340-2
https://pubmed.ncbi.nlm.nih.gov/15474137[31] Romanello S, Spiri D, Marcuzzi E, Zanin A, Boizeau P, Riviere S, Vizeneux A, Moretti R, Carbajal R, Mercier J-C, Wood C, Zuccotti GV, Crichiutti G, Alberti C, Titomanlio L. Association between childhood migraine and history of infantile colic. JAMA 2013;309(15):1607-12
http://dx.doi.org/10.1001/jama.2013.747 https://pubmed.ncbi.nlm.nih.gov/23592105[32] Smarius LJCA, Strieder TGA, Loomans EM, Doreleijers TAH, Vrijkotte TGM, Gemke RJ, van Eijsden M. Excessive infant crying doubles the risk of mood and behavioral problems at age 5: evidence for mediation by maternal characteristics. European child & adolescent psychiatry 2017;26(3):293-302
http://dx.doi.org/10.1007/s00787-016-0888-4 https://pubmed.ncbi.nlm.nih.gov/27422707[33] Steutel NF, Benninga MA, Langendam MW, Korterink JJ, Indrio F, Szajewska H, Tabbers MM. Developing a core outcome set for infant colic for primary, secondary and tertiary care settings: a prospective study. BMJ open 2017;7(5):e015418
http://dx.doi.org/10.1136/bmjopen-2016-015418 https://pubmed.ncbi.nlm.nih.gov/28554931[34] van den Berg MP, van der Ende J, Crijnen AAM, Jaddoe VWV, Moll HA, Mackenbach JP, Hofman A, Hengeveld MW, Tiemeier H, Verhulst FC. Paternal depressive symptoms during pregnancy are related to excessive infant crying. Pediatrics 2009;124(1):e96-103
http://dx.doi.org/10.1542/peds.2008-3100 https://pubmed.ncbi.nlm.nih.gov/19564275[35] van der Veek SMC, van Rosmalen L. Maternal satisfaction with professional health care for excessive infant crying: does it meet maternal needs? Early Child Development and Care 2023;193(4):602
http://dx.doi.org/10.1080/03004430.2022.2130903 https://doi.org/10.1080/03004430.2022.2130903[36] Van Puyvelde M, Loots G, Meys J, Neyt X, Mairesse O, Simcock D, Pattyn N. Whose clock makes yours tick? How maternal cardiorespiratory physiology influences newborns' heart rate variability. Biological psychology 2015;108():132-41
http://dx.doi.org/10.1016/j.biopsycho.2015.04.001 https://pubmed.ncbi.nlm.nih.gov/25869175[37] Vandenplas Y, Abkari A, Bellaiche M, Benninga M, Chouraqui JP, Çokura F, Harb T, Hegar B, Lifschitz C, Ludwig T, Miqdady M, de Morais MB, Osatakul S, Salvatore S, Shamir R, Staiano A, Szajewska H, Thapar N. Prevalence and Health Outcomes of Functional Gastrointestinal Symptoms in Infants From Birth to 12 Months of Age. Journal of pediatric gastroenterology and nutrition 2015;61(5):531-7
http://dx.doi.org/10.1097/MPG.0000000000000949 https://pubmed.ncbi.nlm.nih.gov/26308317[38] Vandenplas Y, Hauser B, Salvatore S. Functional Gastrointestinal Disorders in Infancy: Impact on the Health of the Infant and Family. Pediatric gastroenterology, hepatology & nutrition 2019;22(3):207-216
http://dx.doi.org/10.5223/pghn.2019.22.3.207 https://pubmed.ncbi.nlm.nih.gov/31110953[39] Vermillet A-Q, Tølbøll K, Litsis Mizan S, C Skewes J, Parsons CE. Crying in the first 12 months of life: A systematic review and meta-analysis of cross-country parent-reported data and modeling of the "cry curve". Child development 2022;93(4):1201-1222
http://dx.doi.org/10.1111/cdev.13760 https://pubmed.ncbi.nlm.nih.gov/35438798[40] Vik T, Grote V, Escribano J, Socha J, Verduci E, Fritsch M, Carlier C, von Kries R, Koletzko B, . Infantile colic, prolonged crying and maternal postnatal depression. Acta paediatrica (Oslo, Norway : 1992) 2009;98(8):1344-8
http://dx.doi.org/10.1111/j.1651-2227.2009.01317.x https://pubmed.ncbi.nlm.nih.gov/19432839[41] Viragova M, O'Curry S. Understanding persistent crying in infancy Paediatrics and Child Health 2021;31(3):116
http://dx.doi.org/https://doi.org/10.1016/j.paed.2020.12.004 https://www.sciencedirect.com/science/article/pii/S1751722220302262[42] WESSEL MA, COBB JC, JACKSON EB, HARRIS GS, DETWILER AC. Paroxysmal fussing in infancy, sometimes called colic. Pediatrics 1954;14(5):421-35
https://pubmed.ncbi.nlm.nih.gov/13214956[43] Wolke D, Bilgin A, Samara M. Systematic Review and Meta-Analysis: Fussing and Crying Durations and Prevalence of Colic in Infants. The Journal of pediatrics 2017;185():55-61.e4
http://dx.doi.org/10.1016/j.jpeds.2017.02.020 https://pubmed.ncbi.nlm.nih.gov/28385295[44] Wolke D, Rizzo P, Woods S. Persistent infant crying and hyperactivity problems in middle childhood. Pediatrics 2002;109(6):1054-60
https://pubmed.ncbi.nlm.nih.gov/12042542[45] Wolke D, Baumann N, Jaekel J, Pyhälä R, Heinonen K, Räikkönen K, Sorg C, Bilgin A. The association of early regulatory problems with behavioral problems and cognitive functioning in adulthood: two cohorts in two countries. Journal of child psychology and psychiatry, and allied disciplines 2023;64(6):876-885
http://dx.doi.org/10.1111/jcpp.13742 https://pubmed.ncbi.nlm.nih.gov/36601777[46] Wurmser H, Rieger M, Domogalla C, Kahnt A, Buchwald J, Kowatsch M, Kuehnert N, Buske-Kirschbaum A, Papousek M, Pirke K-M, von Voss H. Association between life stress during pregnancy and infant crying in the first six months postpartum: a prospective longitudinal study. Early human development 2006;82(5):341-9
https://pubmed.ncbi.nlm.nih.gov/16472948[47] Zeanah CH, Boris NW, Larrieu JA. Infant development and developmental risk: a review of the past 10 years. Journal of the American Academy of Child and Adolescent Psychiatry 1997;36(2):165-78
https://pubmed.ncbi.nlm.nih.gov/9031569[48] Zeevenhooven J, de Bruin FE, Schappin R, Vlieger AM, van der Lee JH, Haverman L, van Sleuwen BE, L'Hoir MP, Benninga MA. Follow-up of infants with colic into childhood: Do they develop behavioural problems? Journal of paediatrics and child health 2022;58(11):2076-2083
http://dx.doi.org/10.1111/jpc.16174 https://pubmed.ncbi.nlm.nih.gov/36054703[49] Zeevenhooven J, Koppen IJN, Benninga MA. The New Rome IV Criteria for Functional Gastrointestinal Disorders in Infants and Toddlers. Pediatric gastroenterology, hepatology & nutrition 2017;20(1):1-13
http://dx.doi.org/10.5223/pghn.2017.20.1.1 https://pubmed.ncbi.nlm.nih.gov/28401050[50] Zeifman DM, St James-Roberts I. Parenting the Crying Infant. Current opinion in psychology 2017;15():149-154
http://dx.doi.org/10.1016/j.copsyc.2017.02.009 https://pubmed.ncbi.nlm.nih.gov/28685155[51] Zwart P, Vellema-Goud M, Brand P.L. Characteristics of excessive crying in infancy Journal of Pediatrics 2007;150(4):456
[52] Qubty W, Gelfand AA. The Link Between Infantile Colic and Migraine. Current pain and headache reports 2016;20(5):31
http://dx.doi.org/10.1007/s11916-016-0558-8 https://pubmed.ncbi.nlm.nih.gov/27038970[53] Dixley A, Ball HL. The effect of swaddling on infant sleep and arousal: A systematic review and narrative synthesis. Frontiers in pediatrics 2022;10():1000180
http://dx.doi.org/10.3389/fped.2022.1000180 https://pubmed.ncbi.nlm.nih.gov/36533224[54] Dobson A, Hornsey S, Ghio D, Latter S, Santer M, Muller I. 'Either something's wrong, or I'm a terrible parent': A systematic review of parent experiences of illness-related interpretations for unsettled babies. Journal of advanced nursing 2024;80(10):3937-3954
http://dx.doi.org/10.1111/jan.16166 https://pubmed.ncbi.nlm.nih.gov/38528428[55] Scott LJ, Wilson R, Davies P, Lyttle MD, Mytton J, Dawson S, Ijaz S, Redaniel MT, Williams JG, Savović J. Educational interventions to prevent paediatric abusive head trauma in babies younger than one year old: A systematic review and meta-analyses. Child abuse & neglect 2022;134():105935
http://dx.doi.org/10.1016/j.chiabu.2022.105935 https://pubmed.ncbi.nlm.nih.gov/36308894[56] Smart J, Hiscock H. Early infant crying and sleeping problems: a pilot study of impact on parental well-being and parent-endorsed strategies for management. Journal of paediatrics and child health 2007;43(4):284-90
https://pubmed.ncbi.nlm.nih.gov/17444831[57] Biagioli E, Tarasco V, Lingua C, Moja L, Savino F. Pain-relieving agents for infantile colic. The Cochrane database of systematic reviews 2016;9(9):CD009999
http://dx.doi.org/10.1002/14651858.CD009999.pub2 https://pubmed.ncbi.nlm.nih.gov/27631535[58] Blessing M, Balemans W. Protonpompremmer bij zuigelingen baat niet en schaadt mogelijk wel Huisarts en wetenschap 2023;66(1):66
http://dx.doi.org/10.1007/s12445-022-2122-6 https://doi.org/10.1007/s12445-022-2122-6[59] Cabanillas-Barea S, Jiménez-Del-Barrio S, Carrasco-Uribarren A, Ortega-Martínez A, Pérez-Guillén S, Ceballos-Laita L. Systematic review and meta-analysis showed that complementary and alternative medicines were not effective for infantile colic. Acta paediatrica (Oslo, Norway : 1992) 2023;112(7):1378-1388
http://dx.doi.org/10.1111/apa.16807 https://pubmed.ncbi.nlm.nih.gov/37119443[60] Cooijmans KHM, Beijers R, de Weerth C. Daily skin-to-skin contact and crying and sleeping in healthy full-term infants: A randomized controlled trial. Developmental psychology 2022;58(9):1629-1638
http://dx.doi.org/10.1037/dev0001392 https://pubmed.ncbi.nlm.nih.gov/35653761[61] de Kruijff I, Tromp E, Lambregtse-van den Berg MP, Vlieger AM, Benninga MA, de Rijke YB, van den Akker EL. Parental Stress and Scalp Hair Cortisol in Excessively Crying Infants: A Case Control Study. Children (Basel, Switzerland) 2021;8(8):
http://dx.doi.org/10.3390/children8080662 https://pubmed.ncbi.nlm.nih.gov/34438553[62] de Weerth C, Fuentes S, de Vos WM. Crying in infants: on the possible role of intestinal microbiota in the development of colic. Gut microbes 2013;4(5):416-21
http://dx.doi.org/10.4161/gmic.26041 https://pubmed.ncbi.nlm.nih.gov/23941920[63] Gieruszczak-Białek D, Konarska Z, Skórka A, Vandenplas Y, Szajewska H. No effect of proton pump inhibitors on crying and irritability in infants: systematic review of randomized controlled trials. The Journal of pediatrics 2015;166(3):767-70.e3
http://dx.doi.org/10.1016/j.jpeds.2014.11.030 https://pubmed.ncbi.nlm.nih.gov/25556017[64] Gordon M, Biagioli E, Sorrenti M, Lingua C, Moja L, Banks SSC, Ceratto S, Savino F. Dietary modifications for infantile colic Cochrane Database of Systematic Reviews 2018
http://dx.doi.org/10.1002/14651858.CD011029.pub2 https://pubmed.ncbi.nlm.nih.gov/CD011029 https://doi.org//10.1002/14651858.CD011029.pub2[65] Harskamp-van Ginkel W.M. Sleep and health during the first 1000 nights. (PhD thesis) 2023
[66] Hjern A, Lindblom K, Reuter A, Silfverdal S-A. A systematic review of prevention and treatment of infantile colic. Acta paediatrica (Oslo, Norway : 1992) 2020;109(9):1733-1744
http://dx.doi.org/10.1111/apa.15247 https://pubmed.ncbi.nlm.nih.gov/32150292[67] Howard CR, Lanphear N, Lanphear BP, Eberly S, Lawrence RA. Parental responses to infant crying and colic: the effect on breastfeeding duration. Breastfeeding medicine : the official journal of the Academy of Breastfeeding Medicine 2006;1(3):146-55
https://pubmed.ncbi.nlm.nih.gov/17661591[68] Lee D, Lee H, Kim J, Kim T, Sung S, Leem J, Kim T-H. Acupuncture for Infantile Colic: A Systematic Review of Randomised Controlled Trials. Evidence-based complementary and alternative medicine : eCAM 2018;2018():7526234
http://dx.doi.org/10.1155/2018/7526234 https://pubmed.ncbi.nlm.nih.gov/30473718[69] Lucassen PL, Assendelft WJ, van Eijk JT, Gubbels JW, Douwes AC, van Geldrop WJ. Systematic review of the occurrence of infantile colic in the community. Archives of disease in childhood 2001;84(5):398-403
https://pubmed.ncbi.nlm.nih.gov/11316682[70] Mansouri S, Kazemi I, Baghestani AR, Zayeri F, Nahidi F, Gazerani N. A placebo-controlled clinical trial to evaluate the effectiveness of massaging on infantile colic using a random-effects joint model. Pediatric health, medicine and therapeutics 2018;9():157-163
http://dx.doi.org/10.2147/PHMT.S185214 https://pubmed.ncbi.nlm.nih.gov/30532613[71] Ong TG, Gordon M, Banks SS, Thomas MR, Akobeng AK. Probiotics to prevent infantile colic. The Cochrane database of systematic reviews 2019;3(3):CD012473
http://dx.doi.org/10.1002/14651858.CD012473.pub2 https://pubmed.ncbi.nlm.nih.gov/30865287[72] Rosen R, Vandenplas Y, Singendonk M, Cabana M, DiLorenzo C, Gottrand F, Gupta S, Langendam M, Staiano A, Thapar N, Tipnis N, Tabbers M. Pediatric Gastroesophageal Reflux Clinical Practice Guidelines: Joint Recommendations of the North American Society for Pediatric Gastroenterology, Hepatology, and Nutrition and the European Society for Pediatric Gastroenterology, Hepatology, and Nutrition. Journal of pediatric gastroenterology and nutrition 2018;66(3):516-554
http://dx.doi.org/10.1097/MPG.0000000000001889 https://pubmed.ncbi.nlm.nih.gov/29470322[73] Singh JK, Menahem S. The five "S's" and the "SNOO" Smart Sleeper-non-pharmacological interventions (NPI) to promote sleep and reduce crying of infants: a scoping review. Translational pediatrics 2023;12(8):1527-1539
http://dx.doi.org/10.21037/tp-23-42 https://pubmed.ncbi.nlm.nih.gov/37692540[74] Todd AJ, Carroll MT, Robinson A, Mitchell EKL. Adverse Events Due to Chiropractic and Other Manual Therapies for Infants and Children: A Review of the Literature. Journal of manipulative and physiological therapeutics 2015;38(9):699-712
http://dx.doi.org/10.1016/j.jmpt.2014.09.008 https://pubmed.ncbi.nlm.nih.gov/25439034[75] Vandenplas Y, Brough HA, Fiocchi A, Miqdady M, Munasir Z, Salvatore S, Thapar N, Venter C, Vieira MC, Meyer R. Current Guidelines and Future Strategies for the Management of Cow's Milk Allergy. Journal of asthma and allergy 2021;14():1243-1256
http://dx.doi.org/10.2147/JAA.S276992 https://pubmed.ncbi.nlm.nih.gov/34712052[76] Zeifman DM, St James-Roberts I. Parenting the crying infant Current Opinion in Psychology 2017;15():149
http://dx.doi.org/https://doi.org/10.1016/j.copsyc.2017.02.009 https://www.sciencedirect.com/science/article/pii/S2352250X16301579[77] Öztürk Dönmez R, Bayik Temel A. Effect of soothing techniques on infants’ self-regulation behaviors (sleeping, crying, feeding): A randomized controlled study Japan Journal of Nursing Science 2019;16(4):407
http://dx.doi.org/https://doi.org/10.1111/jjns.12250 https://doi.org/10.1111/jjns.12250[78] van Sleuwen BE, L'hoir MP, Engelberts AC, Busschers WB, Westers P, Blom MA, Schulpen TWJ, Kuis W. Comparison of behavior modification with and without swaddling as interventions for excessive crying. The Journal of pediatrics 2006;149(4):512-7
https://pubmed.ncbi.nlm.nih.gov/17011324[79] McRury JM, Zolotor AJ. A randomized, controlled trial of a behavioral intervention to reduce crying among infants. Journal of the American Board of Family Medicine : JABFM 2010;23(3):315-22
http://dx.doi.org/10.3122/jabfm.2010.03.090142 https://pubmed.ncbi.nlm.nih.gov/20453177[80] Baethge C, Goldbeck-Wood S, Mertens S. SANRA-a scale for the quality assessment of narrative review articles. Research integrity and peer review 2019;4():5
http://dx.doi.org/10.1186/s41073-019-0064-8 https://pubmed.ncbi.nlm.nih.gov/30962953[81] Shea BJ, Reeves BC, Wells G, Thuku M, Hamel C, Moran J, Moher D, Tugwell P, Welch V, Kristjansson E, Henry DA. AMSTAR 2: a critical appraisal tool for systematic reviews that include randomised or non-randomised studies of healthcare interventions, or both. BMJ (Clinical research ed.) 2017;358():j4008
http://dx.doi.org/10.1136/bmj.j4008 https://pubmed.ncbi.nlm.nih.gov/28935701[82] Minozzi S, Dwan K, Borrelli F, Filippini G. Reliability of the revised Cochrane risk-of-bias tool for randomised trials (RoB2) improved with the use of implementation instruction. Journal of clinical epidemiology 2022;141():99-105
http://dx.doi.org/10.1016/j.jclinepi.2021.09.021 https://pubmed.ncbi.nlm.nih.gov/34537386[83] Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, Shamseer L, Tetzlaff JM, Akl EA, Brennan SE, Chou R, Glanville J, Grimshaw JM, Hróbjartsson A, Lalu MM, Li T, Loder EW, Mayo-Wilson E, McDonald S, McGuinness LA, Stewart LA, Thomas J, Tricco AC, Welch VA, Whiting P, Moher D. The PRISMA 2020 statement: an updated guideline for reporting systematic reviews. BMJ (Clinical research ed.) 2021;372():n71
http://dx.doi.org/10.1136/bmj.n71 https://pubmed.ncbi.nlm.nih.gov/33782057[84] Barr RG. Crying as a trigger for abusive head trauma: a key to prevention. Pediatric radiology 2014;44 Suppl 4():S559-64
http://dx.doi.org/10.1007/s00247-014-3100-3 https://pubmed.ncbi.nlm.nih.gov/25501727[85] Van de Putte E.M, Russel I., Teeuw A.H.. Medisch handboek kindermishandeling 2e, herziene druk 2024
https://link.springer.com/book/10.1007/978-90-368-2960-1[86] Iacono G, Merolla R, D'Amico D, Bonci E, Cavataio F, Di Prima L, Scalici C, Indinnimeo L, Averna MR, Carroccio A, . Gastrointestinal symptoms in infancy: a population-based prospective study. Digestive and liver disease : official journal of the Italian Society of Gastroenterology and the Italian Association for the Study of the Liver 2005;37(6):432-8
https://pubmed.ncbi.nlm.nih.gov/15893282[87] Moller E.L., Rodenburg R.. Happiest Baby-methode. Responsieve behandeling van excessief huilen bij baby’s tussen de 0 en 4 maanden. Protocollaire behandelingen voor kinderen en adolescenten 2020
[88] de Graaf K, Kwakman YEP, de Kruijff I, Tromp E, Staal IIE, Katch LE, Burkhardt T, Benninga MA, Roseboom TJ, Vlieger AM. Validation of the Dutch Infant Crying and Parent Well-Being Screening Tool in Parents of Infants Less than 12 Months of Age. The Journal of pediatrics 2025;276():114326
http://dx.doi.org/10.1016/j.jpeds.2024.114326 https://pubmed.ncbi.nlm.nih.gov/39343132[89] Balk SJ, Bochner RE, Ramdhanie MA, Reilly BK, , . Preventing Excessive Noise Exposure in Infants, Children, and Adolescents. Pediatrics 2023;152(5):
http://dx.doi.org/10.1542/peds.2023-063752 https://pubmed.ncbi.nlm.nih.gov/37864407[90] Beltman M.. Swaddling of Infants: An Old Fashioned Habit on Its Return [MSc degree paper] 2000
[91] Driehuis F, Hoogeboom TJ, Nijhuis-van der Sanden MWG, de Bie RA, Staal JB. Spinal manual therapy in infants, children and adolescents: A systematic review and meta-analysis on treatment indication, technique and outcomes. PloS one 2019;14(6):e0218940
http://dx.doi.org/10.1371/journal.pone.0218940 https://pubmed.ncbi.nlm.nih.gov/31237917Heb je suggesties voor verbetering van deze JGZ-richtlijn?
Geef jouw feedbackLET OP: print de JGZ-richtlijn in liggende afdrukstand!
Grote tabellen zijn niet volledig zichtbaar als de JGZ-richtlijn in staande afdrukstand geprint wordt. Om kleuren in de printversie goed door te laten komen, moet bij de printerinstellingen Achtergrondillustraties aangezet worden.
Disclaimer printversie JGZ-richtlijnen
De printversie van de JGZ-richtlijn bevat de algemene tekst inclusief de aanbevelingen. De wetenschappelijke onderbouwing is terug te vinden op de website, bij de aanbevelingen onder de link “Evidence”.