Lees meer in de onderliggende hoofdstukken.
5 Begeleiden en behandelen
JGZ-richtlijn Voeding en eetgedrag
JGZ-richtlijn Voeding en eetgedrag
Let op: deze richtlijn is momenteel in herziening.
Dit betekent niet dat de inhoud van deze richtlijn incorrect is. Tot de herziening blijft de richtlijn leidend voor de praktijk. Wel bestaat er een kans dat een deel van de informatie verouderd is.
Heb je feedback over deze JGZ-richtlijn? Stuur jouw feedback naar onze servicedesk. Zoek het tekstgedeelte waarbij je suggesties voor verbetering hebt. Via de knop ‘Geef jouw feedback’ kun je voor deze JGZ-richtlijn en het specifieke hoofdstuk jouw suggesties doorgeven.
Richtlijn inhoudsopgave
1 Inleiding Ga naar pagina over 1 Inleiding
2 Definities en achtergrondinformatie Ga naar pagina over 2 Definities en achtergrondinformatie
3 Signaleren, diagnostiek en verwijzen Ga naar pagina over 3 Signaleren, diagnostiek en verwijzen
4 Preventie Ga naar pagina over 4 Preventie
5 Begeleiden en behandelen Ga naar pagina over 5 Begeleiden en behandelen
6 Verantwoording Ga naar pagina over 6 Verantwoording
7 Totstandkoming Ga naar pagina over 7 Totstandkoming
1 Inleiding Ga naar pagina over 1 Inleiding
2 Definities en achtergrondinformatie Ga naar pagina over 2 Definities en achtergrondinformatie
3 Signaleren, diagnostiek en verwijzen Ga naar pagina over 3 Signaleren, diagnostiek en verwijzen
4 Preventie Ga naar pagina over 4 Preventie
5 Begeleiden en behandelen Ga naar pagina over 5 Begeleiden en behandelen
6 Verantwoording Ga naar pagina over 6 Verantwoording
7 Totstandkoming Ga naar pagina over 7 Totstandkoming
Heb je suggesties voor verbetering van deze JGZ-richtlijn?
Geef jouw feedbackRichtlijn Voeding en eetgedrag samenvatting
Overzichtskaart richtlijn Voeding en eetgedrag
PP-presentatie voor de scholing Voeding en eetgedrag
Factsheet richtlijn Voeding en eetgedrag
Randvoorwaardelijke implicaties richtlijn Voeding en eetgedrag
Rapportage praktijktest richtlijn Voeding en eetgedrag
BDS-registratie-protocol richtlijn Voeding en eetgedrag
Indicatoren richtlijn Voeding en eetgedrag
Stellingen Richtlijn Voeding en eetgedrag
[1] Agostoni C, Axelsson I, Goulet O, Koletzko B, Michaelsen KF, Puntis JWL, Rigo J, Shamir R, Szajewska H, Turck D, Vandenplas Y, Weaver LT, . Preparation and handling of powdered infant formula: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2004;39(4):320-2
https://pubmed.ncbi.nlm.nih.gov/15448416[1] Agostoni C, Axelsson I, Goulet O, Koletzko B, Michaelsen KF, Puntis JWL, Rigo J, Shamir R, Szajewska H, Turck D, Vandenplas Y, Weaver LT, . Preparation and handling of powdered infant formula: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2004;39(4):320-2
https://pubmed.ncbi.nlm.nih.gov/15448416[2] Agostoni C, Decsi T, Fewtrell M, Goulet O, Kolacek S, Koletzko B, Michaelsen KF, Moreno L, Puntis J, Rigo J, Shamir R, Szajewska H, Turck D, van Goudoever J, . Complementary feeding: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2008;46(1):99-110
https://pubmed.ncbi.nlm.nih.gov/18162844[2] Agostoni C, Decsi T, Fewtrell M, Goulet O, Kolacek S, Koletzko B, Michaelsen KF, Moreno L, Puntis J, Rigo J, Shamir R, Szajewska H, Turck D, van Goudoever J, . Complementary feeding: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2008;46(1):99-110
https://pubmed.ncbi.nlm.nih.gov/18162844[3] Aldridge VK, Dovey TM, Martin CI, Meyer C. Identifying clinically relevant feeding problems and disorders. Journal of child health care : for professionals working with children in the hospital and community 2010;14(3):261-70
http://dx.doi.org/10.1177/1367493510370456 https://pubmed.ncbi.nlm.nih.gov/20534637[3] Aldridge VK, Dovey TM, Martin CI, Meyer C. Identifying clinically relevant feeding problems and disorders. Journal of child health care : for professionals working with children in the hospital and community 2010;14(3):261-70
http://dx.doi.org/10.1177/1367493510370456 https://pubmed.ncbi.nlm.nih.gov/20534637[4] Koster van Groos G.A.S., American Psychiatric Association. Beknopte handleiding bij de Diagnostische criteria van de DSM-IV-TR 2001
[4] Koster van Groos G.A.S., American Psychiatric Association. Beknopte handleiding bij de Diagnostische criteria van de DSM-IV-TR 2001
[5] Ammaniti M, Ambruzzi AM, Lucarelli L, Cimino S, D'Olimpio F. Malnutrition and dysfunctional mother-child feeding interactions: clinical assessment and research implications. Journal of the American College of Nutrition 2004;23(3):259-71
https://pubmed.ncbi.nlm.nih.gov/15190051[5] Ammaniti M, Ambruzzi AM, Lucarelli L, Cimino S, D'Olimpio F. Malnutrition and dysfunctional mother-child feeding interactions: clinical assessment and research implications. Journal of the American College of Nutrition 2004;23(3):259-71
https://pubmed.ncbi.nlm.nih.gov/15190051[6] Ammaniti M, Lucarelli L, Cimino S, D'Olimpio F, Chatoor I. Feeding disorders of infancy: a longitudinal study to middle childhood. The International journal of eating disorders 2012;45(2):272-80
http://dx.doi.org/10.1002/eat.20925 https://pubmed.ncbi.nlm.nih.gov/21495054[6] Ammaniti M, Lucarelli L, Cimino S, D'Olimpio F, Chatoor I. Feeding disorders of infancy: a longitudinal study to middle childhood. The International journal of eating disorders 2012;45(2):272-80
http://dx.doi.org/10.1002/eat.20925 https://pubmed.ncbi.nlm.nih.gov/21495054[7] Anten-Kools EJ, van Wouwe JP, Oudesluys-Murphy AM, Semmekrot BA. Een professionele kijk op borstvoeding. 2011
[7] Anten-Kools EJ, van Wouwe JP, Oudesluys-Murphy AM, Semmekrot BA. Een professionele kijk op borstvoeding. 2011
[8] Bartelink C. Motiverende gespreksvoering NJI 2013
[8] Bartelink C. Motiverende gespreksvoering NJI 2013
[9] Baird J, Fisher D, Lucas P, Kleijnen J, Roberts H, Law C. Being big or growing fast: systematic review of size and growth in infancy and later obesity. BMJ (Clinical research ed.) 2005;331(7522):929
https://pubmed.ncbi.nlm.nih.gov/16227306[9] Baird J, Fisher D, Lucas P, Kleijnen J, Roberts H, Law C. Being big or growing fast: systematic review of size and growth in infancy and later obesity. BMJ (Clinical research ed.) 2005;331(7522):929
https://pubmed.ncbi.nlm.nih.gov/16227306[10] Baumrind D. Effects of Authoritative Parental Control on Child Behavior Child Development 1966;37(4):887
http://dx.doi.org/10.2307/1126611 http://www.jstor.org/stable/1126611[10] Baumrind D. Effects of Authoritative Parental Control on Child Behavior Child Development 1966;37(4):887
http://dx.doi.org/10.2307/1126611 http://www.jstor.org/stable/1126611[11] Benton D. Role of parents in the determination of the food preferences of children and the development of obesity. International journal of obesity and related metabolic disorders : journal of the International Association for the Study of Obesity 2004;28(7):858-69
https://pubmed.ncbi.nlm.nih.gov/15170463[11] Benton D. Role of parents in the determination of the food preferences of children and the development of obesity. International journal of obesity and related metabolic disorders : journal of the International Association for the Study of Obesity 2004;28(7):858-69
https://pubmed.ncbi.nlm.nih.gov/15170463[12] van den Berg S.W.. Voeding en ADHD: beoordeling van de INCA-studie RIVM briefrapport - Rijksinstituut voor Volksgezondheid en Milieu 2011
https://www.rivm.nl/bibliotheek/rapporten/350021002.pdf[12] van den Berg S.W.. Voeding en ADHD: beoordeling van de INCA-studie RIVM briefrapport - Rijksinstituut voor Volksgezondheid en Milieu 2011
https://www.rivm.nl/bibliotheek/rapporten/350021002.pdf[13] Birch LL, Billman J, Richards SS. Time of day influences food acceptability. Appetite 1984;5(2):109-16
https://pubmed.ncbi.nlm.nih.gov/6542766[13] Birch LL, Billman J, Richards SS. Time of day influences food acceptability. Appetite 1984;5(2):109-16
https://pubmed.ncbi.nlm.nih.gov/6542766[14] Benoit D. Feeding disorders, failure to thrive, and obesity. Handbook of infant mental health, 3rd ed., The Guilford Press 2009
[14] Benoit D. Feeding disorders, failure to thrive, and obesity. Handbook of infant mental health, 3rd ed., The Guilford Press 2009
[15] Birch LL, Fisher JO. Development of eating behaviors among children and adolescents. Pediatrics 1998;101(3 Pt 2):539-49
https://pubmed.ncbi.nlm.nih.gov/12224660[15] Birch LL, Fisher JO. Development of eating behaviors among children and adolescents. Pediatrics 1998;101(3 Pt 2):539-49
https://pubmed.ncbi.nlm.nih.gov/12224660[16] Borzekowski DL, Robinson TN. The 30-second effect: an experiment revealing the impact of television commercials on food preferences of preschoolers. Journal of the American Dietetic Association 2001;101(1):42-6
https://pubmed.ncbi.nlm.nih.gov/11209583[16] Borzekowski DL, Robinson TN. The 30-second effect: an experiment revealing the impact of television commercials on food preferences of preschoolers. Journal of the American Dietetic Association 2001;101(1):42-6
https://pubmed.ncbi.nlm.nih.gov/11209583[17] Bravender T, Bryant-Waugh R, Herzog D, Katzman D, Kreipe RD, Lask B, Le Grange D, Lock J, Loeb K, Madden S, Nicholls D, O'Toole J, Pinhas L, Rome E, Sokol-Burger M, Wallen U, Zucker N, . Classification of child and adolescent eating disturbances. Workgroup for Classification of Eating Disorders in Children and Adolescents (WCEDCA). The International journal of eating disorders 2007;40 Suppl():S117-22
https://pubmed.ncbi.nlm.nih.gov/17868122[17] Bravender T, Bryant-Waugh R, Herzog D, Katzman D, Kreipe RD, Lask B, Le Grange D, Lock J, Loeb K, Madden S, Nicholls D, O'Toole J, Pinhas L, Rome E, Sokol-Burger M, Wallen U, Zucker N, . Classification of child and adolescent eating disturbances. Workgroup for Classification of Eating Disorders in Children and Adolescents (WCEDCA). The International journal of eating disorders 2007;40 Suppl():S117-22
https://pubmed.ncbi.nlm.nih.gov/17868122[18] Breedveld B.C., Hulshof K.F.A.M.. Zo eten jonge peuters in Nederland 2002 : resultaten van het Voedingsstoffen Inname Onderzoek 2002 2003
[18] Breedveld B.C., Hulshof K.F.A.M.. Zo eten jonge peuters in Nederland 2002 : resultaten van het Voedingsstoffen Inname Onderzoek 2002 2003
[19] Breuning-Boers R, Rodrigues Pereira R, Van Bodegom S, Lanting CI, Boere-Boonekamp MM. Peuters krijgen aanbevolen vitamine D-suppletie niet; Een onderzoek bij kinderen thuis in Schiedam Jeugdgezondheidszorg 2009
[19] Breuning-Boers R, Rodrigues Pereira R, Van Bodegom S, Lanting CI, Boere-Boonekamp MM. Peuters krijgen aanbevolen vitamine D-suppletie niet; Een onderzoek bij kinderen thuis in Schiedam Jeugdgezondheidszorg 2009
[20] Brown A, Lee M. A descriptive study investigating the use and nature of baby-led weaning in a UK sample of mothers. Maternal & child nutrition 2011;7(1):34-47
http://dx.doi.org/10.1111/j.1740-8709.2010.00243.x https://pubmed.ncbi.nlm.nih.gov/21143584[20] Brown A, Lee M. A descriptive study investigating the use and nature of baby-led weaning in a UK sample of mothers. Maternal & child nutrition 2011;7(1):34-47
http://dx.doi.org/10.1111/j.1740-8709.2010.00243.x https://pubmed.ncbi.nlm.nih.gov/21143584[21] Fairburn C.G., Brownell K.D.. Eating Disorders and Obesity: A Comprehensive Handbook 1955
https://books.google.be/books?id=rNbdAGVNIh0C[21] Fairburn C.G., Brownell K.D.. Eating Disorders and Obesity: A Comprehensive Handbook 1955
https://books.google.be/books?id=rNbdAGVNIh0C[22] de Bruijn AJM, Kroesbergen HT. Project psychosociale preventie JGZ 4-19 jarigen: eindrapport GGD Stadsgewest Breda 1977
[22] de Bruijn AJM, Kroesbergen HT. Project psychosociale preventie JGZ 4-19 jarigen: eindrapport GGD Stadsgewest Breda 1977
[23] Bryant-Waugh R, Markham L, Kreipe RE, Walsh BT. Feeding and eating disorders in childhood. The International journal of eating disorders 2010;43(2):98-111
http://dx.doi.org/10.1002/eat.20795 https://pubmed.ncbi.nlm.nih.gov/20063374[23] Bryant-Waugh R, Markham L, Kreipe RE, Walsh BT. Feeding and eating disorders in childhood. The International journal of eating disorders 2010;43(2):98-111
http://dx.doi.org/10.1002/eat.20795 https://pubmed.ncbi.nlm.nih.gov/20063374[24] Bulk-Bunschoten AMW, Renders CM, van Leerdam FJM, Hirasing RA. Overbruggingsplan voor kinderen met overgewicht Praktijkboek Jeugdgezondheidszorg 2005
[24] Bulk-Bunschoten AMW, Renders CM, van Leerdam FJM, Hirasing RA. Overbruggingsplan voor kinderen met overgewicht Praktijkboek Jeugdgezondheidszorg 2005
[25] Byrne E, Nitzke S. Preschool Children's Acceptance of a Novel Vegetable Following Exposure to Messages in a Storybook Journal of nutrition education and behavior 2002;34():211
http://dx.doi.org/10.1016/S1499-4046(06)60095-X[25] Byrne E, Nitzke S. Preschool Children's Acceptance of a Novel Vegetable Following Exposure to Messages in a Storybook Journal of nutrition education and behavior 2002;34():211
http://dx.doi.org/10.1016/S1499-4046(06)60095-X[26] Chatoor I. Infantile anorexia nervosa: a developmental disorder or separation and individuation. The Journal of the American Academy of Psychoanalysis 1989;17(1):43-64
https://pubmed.ncbi.nlm.nih.gov/2470708[26] Chatoor I. Infantile anorexia nervosa: a developmental disorder or separation and individuation. The Journal of the American Academy of Psychoanalysis 1989;17(1):43-64
https://pubmed.ncbi.nlm.nih.gov/2470708[27] Chatoor I, Ganiban J, Colin V, Plummer N, Harmon RJ. Attachment and feeding problems: a reexamination of nonorganic failure to thrive and attachment insecurity. Journal of the American Academy of Child and Adolescent Psychiatry 1998;37(11):1217-24
https://pubmed.ncbi.nlm.nih.gov/9808934[27] Chatoor I, Ganiban J, Colin V, Plummer N, Harmon RJ. Attachment and feeding problems: a reexamination of nonorganic failure to thrive and attachment insecurity. Journal of the American Academy of Child and Adolescent Psychiatry 1998;37(11):1217-24
https://pubmed.ncbi.nlm.nih.gov/9808934[28] Chatoor I, Surles J.. Eating Disorders in Mid-Childhood Primary Psychiatry 2004;11():34
[28] Chatoor I, Surles J.. Eating Disorders in Mid-Childhood Primary Psychiatry 2004;11():34
[29] Cho S, Dietrich M, Brown CJP, Clark CA, Block G. The effect of breakfast type on total daily energy intake and body mass index: results from the Third National Health and Nutrition Examination Survey (NHANES III). Journal of the American College of Nutrition 2003;22(4):296-302
https://pubmed.ncbi.nlm.nih.gov/12897044[29] Cho S, Dietrich M, Brown CJP, Clark CA, Block G. The effect of breakfast type on total daily energy intake and body mass index: results from the Third National Health and Nutrition Examination Survey (NHANES III). Journal of the American College of Nutrition 2003;22(4):296-302
https://pubmed.ncbi.nlm.nih.gov/12897044[30] Cole TJ, Lobstein T.. Extended international (IOTF) body mass index cut-offs for thinness, overweight and obesity Pediatric Obesity 2012;7(4):284
http://dx.doi.org/https://doi.org/10.1111/j.2047-6310.2012.00064.x https://doi.org/10.1111/j.2047-6310.2012.00064.x[30] Cole TJ, Lobstein T.. Extended international (IOTF) body mass index cut-offs for thinness, overweight and obesity Pediatric Obesity 2012;7(4):284
http://dx.doi.org/https://doi.org/10.1111/j.2047-6310.2012.00064.x https://doi.org/10.1111/j.2047-6310.2012.00064.x[31] Cooke LJ, Haworth CMA, Wardle J. Genetic and environmental influences on children's food neophobia. The American journal of clinical nutrition 2007;86(2):428-33
https://pubmed.ncbi.nlm.nih.gov/17684215[31] Cooke LJ, Haworth CMA, Wardle J. Genetic and environmental influences on children's food neophobia. The American journal of clinical nutrition 2007;86(2):428-33
https://pubmed.ncbi.nlm.nih.gov/17684215[32] Coulthard H, Harris G, Emmett P. Delayed introduction of lumpy foods to children during the complementary feeding period affects child's food acceptance and feeding at 7 years of age. Maternal & child nutrition 2009;5(1):75-85
http://dx.doi.org/10.1111/j.1740-8709.2008.00153.x https://pubmed.ncbi.nlm.nih.gov/19161546[32] Coulthard H, Harris G, Emmett P. Delayed introduction of lumpy foods to children during the complementary feeding period affects child's food acceptance and feeding at 7 years of age. Maternal & child nutrition 2009;5(1):75-85
http://dx.doi.org/10.1111/j.1740-8709.2008.00153.x https://pubmed.ncbi.nlm.nih.gov/19161546[33] Crisp AH. The differential diagnosis of anorexia nervosa. Proceedings of the Royal Society of Medicine 1977;70(10):686-90
https://pubmed.ncbi.nlm.nih.gov/928375[33] Crisp AH. The differential diagnosis of anorexia nervosa. Proceedings of the Royal Society of Medicine 1977;70(10):686-90
https://pubmed.ncbi.nlm.nih.gov/928375[34] Croezen S, Visscher TLS, Ter Bogt NCW, Veling ML, Haveman-Nies A. Skipping breakfast, alcohol consumption and physical inactivity as risk factors for overweight and obesity in adolescents: results of the E-MOVO project. European journal of clinical nutrition 2009;63(3):405-12
https://pubmed.ncbi.nlm.nih.gov/18043703[34] Croezen S, Visscher TLS, Ter Bogt NCW, Veling ML, Haveman-Nies A. Skipping breakfast, alcohol consumption and physical inactivity as risk factors for overweight and obesity in adolescents: results of the E-MOVO project. European journal of clinical nutrition 2009;63(3):405-12
https://pubmed.ncbi.nlm.nih.gov/18043703[35] Dagnelie PC, van Staveren WA. Macrobiotic nutrition and child health: results of a population-based, mixed-longitudinal cohort study in The Netherlands. The American journal of clinical nutrition 1994;59(5 Suppl):1187S-1196S
http://dx.doi.org/10.1093/ajcn/59.5.1187S https://pubmed.ncbi.nlm.nih.gov/8172122[35] Dagnelie PC, van Staveren WA. Macrobiotic nutrition and child health: results of a population-based, mixed-longitudinal cohort study in The Netherlands. The American journal of clinical nutrition 1994;59(5 Suppl):1187S-1196S
http://dx.doi.org/10.1093/ajcn/59.5.1187S https://pubmed.ncbi.nlm.nih.gov/8172122[36] Dahl M, Eklund G, Sundelin C. Early feeding problems in an affluent society. II. Determinants. Acta paediatrica Scandinavica 1986;75(3):380-7
https://pubmed.ncbi.nlm.nih.gov/3460308[36] Dahl M, Eklund G, Sundelin C. Early feeding problems in an affluent society. II. Determinants. Acta paediatrica Scandinavica 1986;75(3):380-7
https://pubmed.ncbi.nlm.nih.gov/3460308[37] Dahl M, Sundelin C. Feeding problems in an affluent society. Follow-up at four years of age in children with early refusal to eat. Acta paediatrica (Oslo, Norway : 1992) 1992;81(8):575-9
https://pubmed.ncbi.nlm.nih.gov/1392380[37] Dahl M, Sundelin C. Feeding problems in an affluent society. Follow-up at four years of age in children with early refusal to eat. Acta paediatrica (Oslo, Norway : 1992) 1992;81(8):575-9
https://pubmed.ncbi.nlm.nih.gov/1392380[38] Dahl M, Rydell AM, Sundelin C. Children with early refusal to eat: follow-up during primary school. Acta paediatrica (Oslo, Norway : 1992) 1994;83(1):54-8
https://pubmed.ncbi.nlm.nih.gov/8193473[38] Dahl M, Rydell AM, Sundelin C. Children with early refusal to eat: follow-up during primary school. Acta paediatrica (Oslo, Norway : 1992) 1994;83(1):54-8
https://pubmed.ncbi.nlm.nih.gov/8193473[39] Dekker T, Biemans H. Videohometraining in gezinnen Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood: revised edition 1994
[39] Dekker T, Biemans H. Videohometraining in gezinnen Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood: revised edition 1994
[40] Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood: revised edition Washington: Zero to Three Press 2005
[40] Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood: revised edition Washington: Zero to Three Press 2005
[41] van Dommelen P, van Wouwe JP, Breuning-Boers JM, van Buuren S, Verkerk PH. Reference chart for relative weight change to detect hypernatraemic dehydration. Archives of disease in childhood 2007;92(6):490-4
https://pubmed.ncbi.nlm.nih.gov/16880225[41] van Dommelen P, van Wouwe JP, Breuning-Boers JM, van Buuren S, Verkerk PH. Reference chart for relative weight change to detect hypernatraemic dehydration. Archives of disease in childhood 2007;92(6):490-4
https://pubmed.ncbi.nlm.nih.gov/16880225[42] Donkers E, Douwes A, Hammink J. Voedingsadvisering bij jonge kinderen Assen: Van Gorcum 1999
[42] Donkers E, Douwes A, Hammink J. Voedingsadvisering bij jonge kinderen Assen: Van Gorcum 1999
[43] Van Dorsselaer S, de Looze M, Vermeulen-Smit E, Roos S, Verdurmen J, Bogt T.F.M., Vollebergh W.. HBSC 2009. Gezondheid, welzijn en opvoeding van jongeren in Nederland. 2010
[43] Van Dorsselaer S, de Looze M, Vermeulen-Smit E, Roos S, Verdurmen J, Bogt T.F.M., Vollebergh W.. HBSC 2009. Gezondheid, welzijn en opvoeding van jongeren in Nederland. 2010
[44] Drewett RF, Corbett SS, Wright CM. Physical and emotional development, appetite and body image in adolescents who failed to thrive as infants. Journal of child psychology and psychiatry, and allied disciplines 2006;47(5):524-31
https://pubmed.ncbi.nlm.nih.gov/16671935[44] Drewett RF, Corbett SS, Wright CM. Physical and emotional development, appetite and body image in adolescents who failed to thrive as infants. Journal of child psychology and psychiatry, and allied disciplines 2006;47(5):524-31
https://pubmed.ncbi.nlm.nih.gov/16671935[45] Dunnink G, Lijs-Spek WJG. Activiteiten Basistakenpakket Jeugdgezondheidszorg 0-19 jaar per Contactmoment RIVM/Centrum Jeugdgezondheid 2008
[45] Dunnink G, Lijs-Spek WJG. Activiteiten Basistakenpakket Jeugdgezondheidszorg 0-19 jaar per Contactmoment RIVM/Centrum Jeugdgezondheid 2008
[46] European Food Safety Authority (EFSA). Safety of aluminium from dietary intake - Scientific Opinion of the Panel on Food Additives, Flavourings, Processing Aids and Food Contact Materials (AFC) EFSA Journal 2008;6(7):754
http://dx.doi.org/https://doi.org/10.2903/j.efsa.2008.754 https://doi.org/10.2903/j.efsa.2008.754[46] European Food Safety Authority (EFSA). Safety of aluminium from dietary intake - Scientific Opinion of the Panel on Food Additives, Flavourings, Processing Aids and Food Contact Materials (AFC) EFSA Journal 2008;6(7):754
http://dx.doi.org/https://doi.org/10.2903/j.efsa.2008.754 https://doi.org/10.2903/j.efsa.2008.754[47] EFSA Panel on Dietetic Products NAA(. Scientific Opinion on the appropriate age for introduction of complementary feeding of infants EFSA Journal 2009;7(12):1423
http://dx.doi.org/https://doi.org/10.2903/j.efsa.2009.1423 https://doi.org/10.2903/j.efsa.2009.1423[47] EFSA Panel on Dietetic Products NAA(. Scientific Opinion on the appropriate age for introduction of complementary feeding of infants EFSA Journal 2009;7(12):1423
http://dx.doi.org/https://doi.org/10.2903/j.efsa.2009.1423 https://doi.org/10.2903/j.efsa.2009.1423[48] van den Engel-Hoek L, van Gerven M, de Groot S, van Haaften L, van Hulst K. Eet- en drinkproblemen bij jonge kinderen (4 ed.) Assen: Van Gorcum 2011
[48] van den Engel-Hoek L, van Gerven M, de Groot S, van Haaften L, van Hulst K. Eet- en drinkproblemen bij jonge kinderen (4 ed.) Assen: Van Gorcum 2011
[49] Euser AM, Finken MJJ, Keijzer-Veen MG, Hille ETM, Wit JM, Dekker FW, . Associations between prenatal and infancy weight gain and BMI, fat mass, and fat distribution in young adulthood: a prospective cohort study in males and females born very preterm. The American journal of clinical nutrition 2005;81(2):480-7
https://pubmed.ncbi.nlm.nih.gov/15699238[49] Euser AM, Finken MJJ, Keijzer-Veen MG, Hille ETM, Wit JM, Dekker FW, . Associations between prenatal and infancy weight gain and BMI, fat mass, and fat distribution in young adulthood: a prospective cohort study in males and females born very preterm. The American journal of clinical nutrition 2005;81(2):480-7
https://pubmed.ncbi.nlm.nih.gov/15699238[50] Feldman R, Keren M, Gross-Rozval O, Tyano S. Mother-Child touch patterns in infant feeding disorders: relation to maternal, child, and environmental factors. Journal of the American Academy of Child and Adolescent Psychiatry 2004;43(9):1089-97
https://pubmed.ncbi.nlm.nih.gov/15322412[50] Feldman R, Keren M, Gross-Rozval O, Tyano S. Mother-Child touch patterns in infant feeding disorders: relation to maternal, child, and environmental factors. Journal of the American Academy of Child and Adolescent Psychiatry 2004;43(9):1089-97
https://pubmed.ncbi.nlm.nih.gov/15322412[51] Florence MD, Asbridge M, Veugelers PJ. Diet quality and academic performance. The Journal of school health 2008;78(4):209-15; quiz 239-41
http://dx.doi.org/10.1111/j.1746-1561.2008.00288.x https://pubmed.ncbi.nlm.nih.gov/18336680[51] Florence MD, Asbridge M, Veugelers PJ. Diet quality and academic performance. The Journal of school health 2008;78(4):209-15; quiz 239-41
http://dx.doi.org/10.1111/j.1746-1561.2008.00288.x https://pubmed.ncbi.nlm.nih.gov/18336680[52] Forestell CA, Mennella JA. Early determinants of fruit and vegetable acceptance. Pediatrics 2007;120(6):1247-54
https://pubmed.ncbi.nlm.nih.gov/18055673[52] Forestell CA, Mennella JA. Early determinants of fruit and vegetable acceptance. Pediatrics 2007;120(6):1247-54
https://pubmed.ncbi.nlm.nih.gov/18055673[53] French SA, Stables G. Environmental interventions to promote vegetable and fruit consumption among youth in school settings. Preventive medicine 2003;37(6 Pt 1):593-610
https://pubmed.ncbi.nlm.nih.gov/14636793[53] French SA, Stables G. Environmental interventions to promote vegetable and fruit consumption among youth in school settings. Preventive medicine 2003;37(6 Pt 1):593-610
https://pubmed.ncbi.nlm.nih.gov/14636793[54] Freud A.. Normality and Pathology in Childhood: Assessments of Development 1989
https://books.google.be/books?id=PNsY61rQHDkC[54] Freud A.. Normality and Pathology in Childhood: Assessments of Development 1989
https://books.google.be/books?id=PNsY61rQHDkC[55] Galloway AT, Fiorito LM, Francis LA, Birch LL. 'Finish your soup': counterproductive effects of pressuring children to eat on intake and affect. Appetite 2006;46(3):318-23
https://pubmed.ncbi.nlm.nih.gov/16626838[55] Galloway AT, Fiorito LM, Francis LA, Birch LL. 'Finish your soup': counterproductive effects of pressuring children to eat on intake and affect. Appetite 2006;46(3):318-23
https://pubmed.ncbi.nlm.nih.gov/16626838[56] Di Genova T, Guyda H. Infants and children consuming atypical diets: Vegetarianism and macrobiotics. Paediatrics & child health 2007;12(3):185-8
https://pubmed.ncbi.nlm.nih.gov/19030357[56] Di Genova T, Guyda H. Infants and children consuming atypical diets: Vegetarianism and macrobiotics. Paediatrics & child health 2007;12(3):185-8
https://pubmed.ncbi.nlm.nih.gov/19030357[57] Gezondheidsraad. Voedingsnormen calcium, vitamine D, thiamine, riboflavine, niacine, pantotheenzuur en biotine Den Haag: Gezondheidsraad 2000
[57] Gezondheidsraad. Voedingsnormen calcium, vitamine D, thiamine, riboflavine, niacine, pantotheenzuur en biotine Den Haag: Gezondheidsraad 2000
[58] Gezondheidsraad. Voedingsnormen energie, eiwitten, vetten en verteerbare koolhydraten Den Haag: Gezondheidsraad 2001
[58] Gezondheidsraad. Voedingsnormen energie, eiwitten, vetten en verteerbare koolhydraten Den Haag: Gezondheidsraad 2001
[59] Gezondheidsraad. Voedingsnormen vitamine B6, foliumzuur en vitamine B12. Den Haag: Gezondheidsraad 2003
[59] Gezondheidsraad. Voedingsnormen vitamine B6, foliumzuur en vitamine B12. Den Haag: Gezondheidsraad 2003
[60] Gezondheidsraad. Richtlijn voor de vezelconsumptie. Den Haag: Gezondheidsraad 2006
[60] Gezondheidsraad. Richtlijn voor de vezelconsumptie. Den Haag: Gezondheidsraad 2006
[61] Gezondheidsraad. Richtlijnen goede voeding Den Haag: Gezondheidsraad 2006
[61] Gezondheidsraad. Richtlijnen goede voeding Den Haag: Gezondheidsraad 2006
[62] Gezondheidsraad. Naar een toereikende inname van vitamine D Den Haag: Gezondheidsraad 2008
[62] Gezondheidsraad. Naar een toereikende inname van vitamine D Den Haag: Gezondheidsraad 2008
[63] Gezondheidsraad. Naar een voldoende inname van vitamines en mineralen Den Haag: Gezondheidsraad 2009
[63] Gezondheidsraad. Naar een voldoende inname van vitamines en mineralen Den Haag: Gezondheidsraad 2009
[64] Gezondheidsraad. Briefadvies over Vitamine K-suppletie bij zuigelingen Den Haag: Gezondheidsraad 2010
[64] Gezondheidsraad. Briefadvies over Vitamine K-suppletie bij zuigelingen Den Haag: Gezondheidsraad 2010
[65] Golan M, Crow S. Parents are key players in the prevention and treatment of weight-related problems. Nutrition reviews 2004;62(1):39-50
https://pubmed.ncbi.nlm.nih.gov/14995056[65] Golan M, Crow S. Parents are key players in the prevention and treatment of weight-related problems. Nutrition reviews 2004;62(1):39-50
https://pubmed.ncbi.nlm.nih.gov/14995056[66] Gooze RA, Anderson SE, Whitaker RC. Prolonged bottle use and obesity at 5.5 years of age in US children. The Journal of pediatrics 2011;159(3):431-6
http://dx.doi.org/10.1016/j.jpeds.2011.02.037 https://pubmed.ncbi.nlm.nih.gov/21543085[66] Gooze RA, Anderson SE, Whitaker RC. Prolonged bottle use and obesity at 5.5 years of age in US children. The Journal of pediatrics 2011;159(3):431-6
http://dx.doi.org/10.1016/j.jpeds.2011.02.037 https://pubmed.ncbi.nlm.nih.gov/21543085[67] Harper LV, Sanders KM. The effect of adults' eating on young children's acceptance of unfamiliar foods Journal of Experimental Child Psychology 1975;20(2):206
http://dx.doi.org/https://doi.org/10.1016/0022-0965(75)90098-3 https://www.sciencedirect.com/science/article/pii/0022096575900983[67] Harper LV, Sanders KM. The effect of adults' eating on young children's acceptance of unfamiliar foods Journal of Experimental Child Psychology 1975;20(2):206
http://dx.doi.org/https://doi.org/10.1016/0022-0965(75)90098-3 https://www.sciencedirect.com/science/article/pii/0022096575900983[68] Harris G. Development of taste and food preferences in children. Current opinion in clinical nutrition and metabolic care 2008;11(3):315-9
http://dx.doi.org/10.1097/MCO.0b013e3282f9e228 https://pubmed.ncbi.nlm.nih.gov/18403930[68] Harris G. Development of taste and food preferences in children. Current opinion in clinical nutrition and metabolic care 2008;11(3):315-9
http://dx.doi.org/10.1097/MCO.0b013e3282f9e228 https://pubmed.ncbi.nlm.nih.gov/18403930[69] den Hartog A. Voeding als maatschappelijk verschijnsel Utrecht: Bohn, Scheltema & Holkema 2006
[69] den Hartog A. Voeding als maatschappelijk verschijnsel Utrecht: Bohn, Scheltema & Holkema 2006
[70] Hendy HM, Williams KE, Camise TS, Eckman N, Hedemann A. The Parent Mealtime Action Scale (PMAS). Development and association with children's diet and weight. Appetite 2009;52(2):328-39
http://dx.doi.org/10.1016/j.appet.2008.11.003 https://pubmed.ncbi.nlm.nih.gov/19059292[70] Hendy HM, Williams KE, Camise TS, Eckman N, Hedemann A. The Parent Mealtime Action Scale (PMAS). Development and association with children's diet and weight. Appetite 2009;52(2):328-39
http://dx.doi.org/10.1016/j.appet.2008.11.003 https://pubmed.ncbi.nlm.nih.gov/19059292[71] Herwig JE, Wirtz M, Bengel J. Depression, partnership, social support, and parenting: interaction of maternal factors with behavioral problems of the child. Journal of affective disorders 2004;80(2-3):199-208
https://pubmed.ncbi.nlm.nih.gov/15207933[71] Herwig JE, Wirtz M, Bengel J. Depression, partnership, social support, and parenting: interaction of maternal factors with behavioral problems of the child. Journal of affective disorders 2004;80(2-3):199-208
https://pubmed.ncbi.nlm.nih.gov/15207933[72] Heselmans M. Smartmeals, zorgt betere voeding ook voor betere leerprestaties? Universiteit Wageningen 2007
[72] Heselmans M. Smartmeals, zorgt betere voeding ook voor betere leerprestaties? Universiteit Wageningen 2007
[73] Hofman E. Moeilijk etende peuters: een onderzoek naar moeilijk eetgedrag van peuters van 18 tot 54 maanden Tijdschrift Jeugdgezondheidszorg 1998
[73] Hofman E. Moeilijk etende peuters: een onderzoek naar moeilijk eetgedrag van peuters van 18 tot 54 maanden Tijdschrift Jeugdgezondheidszorg 1998
[74] Hofman E. Kleine eters: peuters en kleuters met eetproblemen Amsterdam: Boom 2006
[74] Hofman E. Kleine eters: peuters en kleuters met eetproblemen Amsterdam: Boom 2006
[75] Hoyland A, Lawton CL, Dye L. Acute effects of macronutrient manipulations on cognitive test performance in healthy young adults: a systematic research review. Neuroscience and biobehavioral reviews 2008;32(1):72-85
https://pubmed.ncbi.nlm.nih.gov/17629947[75] Hoyland A, Lawton CL, Dye L. Acute effects of macronutrient manipulations on cognitive test performance in healthy young adults: a systematic research review. Neuroscience and biobehavioral reviews 2008;32(1):72-85
https://pubmed.ncbi.nlm.nih.gov/17629947[76] Huh SY, Rifas-Shiman SL, Taveras EM, Oken E, Gillman MW. Timing of solid food introduction and risk of obesity in preschool-aged children. Pediatrics 2011;127(3):e544-51
http://dx.doi.org/10.1542/peds.2010-0740 https://pubmed.ncbi.nlm.nih.gov/21300681[76] Huh SY, Rifas-Shiman SL, Taveras EM, Oken E, Gillman MW. Timing of solid food introduction and risk of obesity in preschool-aged children. Pediatrics 2011;127(3):e544-51
http://dx.doi.org/10.1542/peds.2010-0740 https://pubmed.ncbi.nlm.nih.gov/21300681[77] Institute of Medicine. Dietary reference intakes for calcium and vitamin D Washington D.C.: The National Academies Press 2011
http://dx.doi.org/10.17226/13050 https://pubmed.ncbi.nlm.nih.gov/21796828[77] Institute of Medicine. Dietary reference intakes for calcium and vitamin D Washington D.C.: The National Academies Press 2011
http://dx.doi.org/10.17226/13050 https://pubmed.ncbi.nlm.nih.gov/21796828[78] IPM KidWise. Perceptie en evaluatie van het voedingsaanbod in schoolkantines 2009
[78] IPM KidWise. Perceptie en evaluatie van het voedingsaanbod in schoolkantines 2009
[79] Research. Evaluatieonderzoek De Gezonde Schoolkantine 2010
[79] Research. Evaluatieonderzoek De Gezonde Schoolkantine 2010
[80] Jacobi C, Hayward C, de Zwaan M, Kraemer HC, Agras WS. Coming to terms with risk factors for eating disorders: application of risk terminology and suggestions for a general taxonomy. Psychological bulletin 2004;130(1):19-65
https://pubmed.ncbi.nlm.nih.gov/14717649[80] Jacobi C, Hayward C, de Zwaan M, Kraemer HC, Agras WS. Coming to terms with risk factors for eating disorders: application of risk terminology and suggestions for a general taxonomy. Psychological bulletin 2004;130(1):19-65
https://pubmed.ncbi.nlm.nih.gov/14717649[81] Jansen E. Childhood overweight: parents in control? On the influence of parents in maintaining children's weight problems Proefschrift Rijksuniversiteit Limburg 2011
[81] Jansen E. Childhood overweight: parents in control? On the influence of parents in maintaining children's weight problems Proefschrift Rijksuniversiteit Limburg 2011
[82] Jonkman H, Hermans J. De psychologie van de sociaal-emotionele ontwikkeling in de eerste levensjaren Bijblijven 1997
[82] Jonkman H, Hermans J. De psychologie van de sociaal-emotionele ontwikkeling in de eerste levensjaren Bijblijven 1997
[83] Kattelmann KK, Ho M, Specker BL. Effect of timing of introduction of complementary foods on iron and zinc status of formula fed infants at 12, 24, and 36 months of age. Journal of the American Dietetic Association 2001;101(4):443-7
https://pubmed.ncbi.nlm.nih.gov/11320951[83] Kattelmann KK, Ho M, Specker BL. Effect of timing of introduction of complementary foods on iron and zinc status of formula fed infants at 12, 24, and 36 months of age. Journal of the American Dietetic Association 2001;101(4):443-7
https://pubmed.ncbi.nlm.nih.gov/11320951[84] Kindermann A, Kneepkens F. Voedings- en eetproblemen bij jonge kinderen Praktische Pediatrie 2010
[84] Kindermann A, Kneepkens F. Voedings- en eetproblemen bij jonge kinderen Praktische Pediatrie 2010
[85] Kneepkens CMF. Voedingsadvisering bij jonge kinderen Assen: Van Gorcum 2008
[85] Kneepkens CMF. Voedingsadvisering bij jonge kinderen Assen: Van Gorcum 2008
[86] Kneepkens CMF, Brand PLP. Clinical practice: Breastfeeding and the prevention of allergy. European journal of pediatrics 2010;169(8):911-7
http://dx.doi.org/10.1007/s00431-010-1141-7 https://pubmed.ncbi.nlm.nih.gov/20135146[86] Kneepkens CMF, Brand PLP. Clinical practice: Breastfeeding and the prevention of allergy. European journal of pediatrics 2010;169(8):911-7
http://dx.doi.org/10.1007/s00431-010-1141-7 https://pubmed.ncbi.nlm.nih.gov/20135146[87] Knight K, Bomba A. The effect of imposed silence on food consumption in a nursery school. Early Child Dev Care 1993;88():17
[87] Knight K, Bomba A. The effect of imposed silence on food consumption in a nursery school. Early Child Dev Care 1993;88():17
[88] Koivisto UK, Fellenius J, Sjödén PO. Relations between parental mealtime practices and children's food intake. Appetite 1994;22(3):245-57
https://pubmed.ncbi.nlm.nih.gov/7979342[88] Koivisto UK, Fellenius J, Sjödén PO. Relations between parental mealtime practices and children's food intake. Appetite 1994;22(3):245-57
https://pubmed.ncbi.nlm.nih.gov/7979342[89] Kotler LA, Cohen P, Davies M, Pine DS, Walsh BT. Longitudinal relationships between childhood, adolescent, and adult eating disorders. Journal of the American Academy of Child and Adolescent Psychiatry 2001;40(12):1434-40
https://pubmed.ncbi.nlm.nih.gov/11765289[89] Kotler LA, Cohen P, Davies M, Pine DS, Walsh BT. Longitudinal relationships between childhood, adolescent, and adult eating disorders. Journal of the American Academy of Child and Adolescent Psychiatry 2001;40(12):1434-40
https://pubmed.ncbi.nlm.nih.gov/11765289[90] Kramer MS, Kakuma R. Optimal duration of exclusive breastfeeding. The Cochrane database of systematic reviews 2012;2012(8):CD003517
http://dx.doi.org/10.1002/14651858.CD003517.pub2 https://pubmed.ncbi.nlm.nih.gov/22895934[90] Kramer MS, Kakuma R. Optimal duration of exclusive breastfeeding. The Cochrane database of systematic reviews 2012;2012(8):CD003517
http://dx.doi.org/10.1002/14651858.CD003517.pub2 https://pubmed.ncbi.nlm.nih.gov/22895934[91] Krebs NF, Westcott JE, Butler N, Robinson C, Bell M, Hambidge KM. Meat as a first complementary food for breastfed infants: feasibility and impact on zinc intake and status. Journal of pediatric gastroenterology and nutrition 2006;42(2):207-14
https://pubmed.ncbi.nlm.nih.gov/16456417[91] Krebs NF, Westcott JE, Butler N, Robinson C, Bell M, Hambidge KM. Meat as a first complementary food for breastfed infants: feasibility and impact on zinc intake and status. Journal of pediatric gastroenterology and nutrition 2006;42(2):207-14
https://pubmed.ncbi.nlm.nih.gov/16456417[92] Kunz C, Rodriguez-Palmero M, Koletzko B, Jensen R. Nutritional and biochemical properties of human milk, Part I: General aspects, proteins, and carbohydrates. Clinics in perinatology 1999;26(2):307-33
https://pubmed.ncbi.nlm.nih.gov/10394490[92] Kunz C, Rodriguez-Palmero M, Koletzko B, Jensen R. Nutritional and biochemical properties of human milk, Part I: General aspects, proteins, and carbohydrates. Clinics in perinatology 1999;26(2):307-33
https://pubmed.ncbi.nlm.nih.gov/10394490[93] Kuschel CA, Harding JE. Multicomponent fortified human milk for promoting growth in preterm infants. The Cochrane database of systematic reviews 2004
https://pubmed.ncbi.nlm.nih.gov/14973953[93] Kuschel CA, Harding JE. Multicomponent fortified human milk for promoting growth in preterm infants. The Cochrane database of systematic reviews 2004
https://pubmed.ncbi.nlm.nih.gov/14973953[94] Kusel AB. Primary prevention of eating disorders through media literacy training of girls. 1999;60(4-B):1859
[94] Kusel AB. Primary prevention of eating disorders through media literacy training of girls. 1999;60(4-B):1859
[95] Lanigan JA, Bishop J, Kimber AC, Morgan J. Systematic review concerning the age of introduction of complementary foods to the healthy full-term infant. European journal of clinical nutrition 2001;55(5):309-20
https://pubmed.ncbi.nlm.nih.gov/11378803[95] Lanigan JA, Bishop J, Kimber AC, Morgan J. Systematic review concerning the age of introduction of complementary foods to the healthy full-term infant. European journal of clinical nutrition 2001;55(5):309-20
https://pubmed.ncbi.nlm.nih.gov/11378803[96] Leeuwenburg-Grijseels E, Weerd van der C. Hoera, ik eet! Praktische adviezen voor ouders en hulpverleners van baby's en jonge kinderen met eet- en drinkproblemen 2008
http://www.hoera-ik-eet.nl/[96] Leeuwenburg-Grijseels E, Weerd van der C. Hoera, ik eet! Praktische adviezen voor ouders en hulpverleners van baby's en jonge kinderen met eet- en drinkproblemen 2008
http://www.hoera-ik-eet.nl/[97] Levine A, Bachar L, Tsangen Z, Mizrachi A, Levy A, Dalal I, Kornfeld L, Levy Y, Zadik Z, Turner D, Boaz M. Screening criteria for diagnosis of infantile feeding disorders as a cause of poor feeding or food refusal. Journal of pediatric gastroenterology and nutrition 2011;52(5):563-8
http://dx.doi.org/10.1097/MPG.0b013e3181ff72d2 https://pubmed.ncbi.nlm.nih.gov/21464761[97] Levine A, Bachar L, Tsangen Z, Mizrachi A, Levy A, Dalal I, Kornfeld L, Levy Y, Zadik Z, Turner D, Boaz M. Screening criteria for diagnosis of infantile feeding disorders as a cause of poor feeding or food refusal. Journal of pediatric gastroenterology and nutrition 2011;52(5):563-8
http://dx.doi.org/10.1097/MPG.0b013e3181ff72d2 https://pubmed.ncbi.nlm.nih.gov/21464761[98] Levy Y, Levy A, Zangen T, Kornfeld L, Dalal I, Samuel E, Boaz M, Ben David N, Dunitz M, Levine A. Diagnostic clues for identification of nonorganic vs organic causes of food refusal and poor feeding. Journal of pediatric gastroenterology and nutrition 2009;48(3):355-62
https://pubmed.ncbi.nlm.nih.gov/19274791[98] Levy Y, Levy A, Zangen T, Kornfeld L, Dalal I, Samuel E, Boaz M, Ben David N, Dunitz M, Levine A. Diagnostic clues for identification of nonorganic vs organic causes of food refusal and poor feeding. Journal of pediatric gastroenterology and nutrition 2009;48(3):355-62
https://pubmed.ncbi.nlm.nih.gov/19274791[99] L'Hoir MP, Boere-Boonekamp MM, Nawijn L. Een effectieve manier van vitamine D-advisering voor 1 tot 4 jarigen op het consultatiebureau Leiden, TNO Kwaliteit van Leven 2009;09.017():
[99] L'Hoir MP, Boere-Boonekamp MM, Nawijn L. Een effectieve manier van vitamine D-advisering voor 1 tot 4 jarigen op het consultatiebureau Leiden, TNO Kwaliteit van Leven 2009;09.017():
[100] Llewellyn CH, van Jaarsveld CHM, Johnson L, Carnell S, Wardle J. Nature and nurture in infant appetite: analysis of the Gemini twin birth cohort. The American journal of clinical nutrition 2010;91(5):1172-9
http://dx.doi.org/10.3945/ajcn.2009.28868 https://pubmed.ncbi.nlm.nih.gov/20335548[100] Llewellyn CH, van Jaarsveld CHM, Johnson L, Carnell S, Wardle J. Nature and nurture in infant appetite: analysis of the Gemini twin birth cohort. The American journal of clinical nutrition 2010;91(5):1172-9
http://dx.doi.org/10.3945/ajcn.2009.28868 https://pubmed.ncbi.nlm.nih.gov/20335548[101] Lowe CF, Horne PJ, Tapper K, Bowdery M, Egerton C. Effects of a peer modelling and rewards-based intervention to increase fruit and vegetable consumption in children. European journal of clinical nutrition 2004;58(3):510-22
https://pubmed.ncbi.nlm.nih.gov/14985691[101] Lowe CF, Horne PJ, Tapper K, Bowdery M, Egerton C. Effects of a peer modelling and rewards-based intervention to increase fruit and vegetable consumption in children. European journal of clinical nutrition 2004;58(3):510-22
https://pubmed.ncbi.nlm.nih.gov/14985691[102] Lynch SR, Stoltzfus RJ. Iron and ascorbic Acid: proposed fortification levels and recommended iron compounds. The Journal of nutrition 2003;133(9):2978S-84S
https://pubmed.ncbi.nlm.nih.gov/12949396[102] Lynch SR, Stoltzfus RJ. Iron and ascorbic Acid: proposed fortification levels and recommended iron compounds. The Journal of nutrition 2003;133(9):2978S-84S
https://pubmed.ncbi.nlm.nih.gov/12949396[103] Ma Y, Bertone ER, Stanek EJ, Reed GW, Hebert JR, Cohen NL, Merriam PA, Ockene IS. Association between eating patterns and obesity in a free-living US adult population. American journal of epidemiology 2003;158(1):85-92
https://pubmed.ncbi.nlm.nih.gov/12835290[103] Ma Y, Bertone ER, Stanek EJ, Reed GW, Hebert JR, Cohen NL, Merriam PA, Ockene IS. Association between eating patterns and obesity in a free-living US adult population. American journal of epidemiology 2003;158(1):85-92
https://pubmed.ncbi.nlm.nih.gov/12835290[104] Maier A, Chabanet C, Schaal B, Issanchou S, Leathwood P. Effects of repeated exposure on acceptance of initially disliked vegetables in 7-month old infants Food Quality and Preference 2007;18():1023
http://dx.doi.org/10.1016/j.foodqual.2007.04.005[104] Maier A, Chabanet C, Schaal B, Issanchou S, Leathwood P. Effects of repeated exposure on acceptance of initially disliked vegetables in 7-month old infants Food Quality and Preference 2007;18():1023
http://dx.doi.org/10.1016/j.foodqual.2007.04.005[105] Maier AS, Chabanet C, Schaal B, Leathwood PD, Issanchou SN. Breastfeeding and experience with variety early in weaning increase infants' acceptance of new foods for up to two months. Clinical nutrition (Edinburgh, Scotland) 2008;27(6):849-57
http://dx.doi.org/10.1016/j.clnu.2008.08.002 https://pubmed.ncbi.nlm.nih.gov/18838198[105] Maier AS, Chabanet C, Schaal B, Leathwood PD, Issanchou SN. Breastfeeding and experience with variety early in weaning increase infants' acceptance of new foods for up to two months. Clinical nutrition (Edinburgh, Scotland) 2008;27(6):849-57
http://dx.doi.org/10.1016/j.clnu.2008.08.002 https://pubmed.ncbi.nlm.nih.gov/18838198[106] Marchi M, Cohen P. Early childhood eating behaviors and adolescent eating disorders. Journal of the American Academy of Child and Adolescent Psychiatry 1990;29(1):112-7
https://pubmed.ncbi.nlm.nih.gov/2295562[106] Marchi M, Cohen P. Early childhood eating behaviors and adolescent eating disorders. Journal of the American Academy of Child and Adolescent Psychiatry 1990;29(1):112-7
https://pubmed.ncbi.nlm.nih.gov/2295562[107] Mustard J.F., McCain M.N., Early Years Study (Reference group), Ontario. Ministry of Education & Training, Ontario. Premier, Ontario. Minister Responsible for Children, Ontario. Ministry of Community and Social Services, Canadian Institute for Advanced Research. Early Years Study Final Report: Reversing the Real Brain Drain 1999
https://books.google.be/books?id=U_z4swEACAAJ[107] Mustard J.F., McCain M.N., Early Years Study (Reference group), Ontario. Ministry of Education & Training, Ontario. Premier, Ontario. Minister Responsible for Children, Ontario. Ministry of Community and Social Services, Canadian Institute for Advanced Research. Early Years Study Final Report: Reversing the Real Brain Drain 1999
https://books.google.be/books?id=U_z4swEACAAJ[108] Messer A.P., de Vos I., Wolters W.H.G.. Eetproblemen bij kinderen en adolescenten 1994
https://books.google.be/books?id=EROtAAAACAAJ[108] Messer A.P., de Vos I., Wolters W.H.G.. Eetproblemen bij kinderen en adolescenten 1994
https://books.google.be/books?id=EROtAAAACAAJ[109] Ministerie van Volksgezondheid, Welzijn en Sport. Basistakenpakket Jeugdgezondheidszorg 0-19 jaar Den Haag 2003
[109] Ministerie van Volksgezondheid, Welzijn en Sport. Basistakenpakket Jeugdgezondheidszorg 0-19 jaar Den Haag 2003
[110] Moorcroft KE, Marshall JL, McCormick FM. Association between timing of introducing solid foods and obesity in infancy and childhood: a systematic review. Maternal & child nutrition 2011;7(1):3-26
http://dx.doi.org/10.1111/j.1740-8709.2010.00284.x https://pubmed.ncbi.nlm.nih.gov/21143583[110] Moorcroft KE, Marshall JL, McCormick FM. Association between timing of introducing solid foods and obesity in infancy and childhood: a systematic review. Maternal & child nutrition 2011;7(1):3-26
http://dx.doi.org/10.1111/j.1740-8709.2010.00284.x https://pubmed.ncbi.nlm.nih.gov/21143583[111] Morgan JF, Reid F, Lacey JH. The SCOFF questionnaire: assessment of a new screening tool for eating disorders. BMJ (Clinical research ed.) 1999;319(7223):1467-8
https://pubmed.ncbi.nlm.nih.gov/10582927[111] Morgan JF, Reid F, Lacey JH. The SCOFF questionnaire: assessment of a new screening tool for eating disorders. BMJ (Clinical research ed.) 1999;319(7223):1467-8
https://pubmed.ncbi.nlm.nih.gov/10582927[112] Neumark-Sztainer D, French SA, Hannan PJ, Story M, Fulkerson JA. School lunch and snacking patterns among high school students: Associations with school food environment and policies International Journal of Behavioral Nutrition and Physical Activity 2005;2(1):14
http://dx.doi.org/10.1186/1479-5868-2-14 https://doi.org/10.1186/1479-5868-2-14[112] Neumark-Sztainer D, French SA, Hannan PJ, Story M, Fulkerson JA. School lunch and snacking patterns among high school students: Associations with school food environment and policies International Journal of Behavioral Nutrition and Physical Activity 2005;2(1):14
http://dx.doi.org/10.1186/1479-5868-2-14 https://doi.org/10.1186/1479-5868-2-14[113] Nicholls D, Bryant-Waugh R. Eating disorders of infancy and childhood: definition, symptomatology, epidemiology, and comorbidity. Child and adolescent psychiatric clinics of North America 2009;18(1):17-30
http://dx.doi.org/10.1016/j.chc.2008.07.008 https://pubmed.ncbi.nlm.nih.gov/19014855[113] Nicholls D, Bryant-Waugh R. Eating disorders of infancy and childhood: definition, symptomatology, epidemiology, and comorbidity. Child and adolescent psychiatric clinics of North America 2009;18(1):17-30
http://dx.doi.org/10.1016/j.chc.2008.07.008 https://pubmed.ncbi.nlm.nih.gov/19014855[114] Nicklas TA, Baranowski T, Baranowski JC, Cullen K, Rittenberry L, Olvera N. Family and child-care provider influences on preschool children's fruit, juice, and vegetable consumption. Nutrition reviews 2001;59(7):224-35
https://pubmed.ncbi.nlm.nih.gov/11475448[114] Nicklas TA, Baranowski T, Baranowski JC, Cullen K, Rittenberry L, Olvera N. Family and child-care provider influences on preschool children's fruit, juice, and vegetable consumption. Nutrition reviews 2001;59(7):224-35
https://pubmed.ncbi.nlm.nih.gov/11475448[115] Northstone K, Emmett P, Nethersole F, . The effect of age of introduction to lumpy solids on foods eaten and reported feeding difficulties at 6 and 15 months. Journal of human nutrition and dietetics : the official journal of the British Dietetic Association 2001;14(1):43-54
https://pubmed.ncbi.nlm.nih.gov/11301932[115] Northstone K, Emmett P, Nethersole F, . The effect of age of introduction to lumpy solids on foods eaten and reported feeding difficulties at 6 and 15 months. Journal of human nutrition and dietetics : the official journal of the British Dietetic Association 2001;14(1):43-54
https://pubmed.ncbi.nlm.nih.gov/11301932[116] Ocke MC, van Rossum CTM, Fransen HP. Dutch National Food Consumption Survey Young Children 2005/2006 2008
https://api.semanticscholar.org/CorpusID:190852589[116] Ocke MC, van Rossum CTM, Fransen HP. Dutch National Food Consumption Survey Young Children 2005/2006 2008
https://api.semanticscholar.org/CorpusID:190852589[117] Patrick H, Nicklas TA. A review of family and social determinants of children's eating patterns and diet quality. Journal of the American College of Nutrition 2005;24(2):83-92
https://pubmed.ncbi.nlm.nih.gov/15798074[117] Patrick H, Nicklas TA. A review of family and social determinants of children's eating patterns and diet quality. Journal of the American College of Nutrition 2005;24(2):83-92
https://pubmed.ncbi.nlm.nih.gov/15798074[118] Pelsser L. ADHD, a food-induced hypersensitivity syndrome : in quest of a cause Otology & Neurotology - OTOL NEUROTOL 2011
[118] Pelsser L. ADHD, a food-induced hypersensitivity syndrome : in quest of a cause Otology & Neurotology - OTOL NEUROTOL 2011
[119] Perry CL, Bishop DB, Taylor GL, Davis M, Story M, Gray C, Bishop SC, Mays RAW, Lytle LA, Harnack L. A randomized school trial of environmental strategies to encourage fruit and vegetable consumption among children. Health education & behavior : the official publication of the Society for Public Health Education 2004;31(1):65-76
https://pubmed.ncbi.nlm.nih.gov/14768658[119] Perry CL, Bishop DB, Taylor GL, Davis M, Story M, Gray C, Bishop SC, Mays RAW, Lytle LA, Harnack L. A randomized school trial of environmental strategies to encourage fruit and vegetable consumption among children. Health education & behavior : the official publication of the Society for Public Health Education 2004;31(1):65-76
https://pubmed.ncbi.nlm.nih.gov/14768658[120] Powers NG. How to assess slow growth in the breastfed infant. Birth to 3 months. Pediatric clinics of North America 2001;48(2):345-63
https://pubmed.ncbi.nlm.nih.gov/11339156[120] Powers NG. How to assess slow growth in the breastfed infant. Birth to 3 months. Pediatric clinics of North America 2001;48(2):345-63
https://pubmed.ncbi.nlm.nih.gov/11339156[121] Pratt BM, Woolfenden SR. Interventions for preventing eating disorders in children and adolescents. The Cochrane database of systematic reviews 2002;2002(2):CD002891
https://pubmed.ncbi.nlm.nih.gov/12076457[121] Pratt BM, Woolfenden SR. Interventions for preventing eating disorders in children and adolescents. The Cochrane database of systematic reviews 2002;2002(2):CD002891
https://pubmed.ncbi.nlm.nih.gov/12076457[122] Provost B, Crowe T, Osbourn P, McClain C, Skipper B. Mealtime Behaviors of Preschool Children: Comparison of Children with Autism Spectrum Disorder and Children with Typical Development Physical & occupational therapy in pediatrics 2010;30():220
http://dx.doi.org/10.3109/01942631003757669[122] Provost B, Crowe T, Osbourn P, McClain C, Skipper B. Mealtime Behaviors of Preschool Children: Comparison of Children with Autism Spectrum Disorder and Children with Typical Development Physical & occupational therapy in pediatrics 2010;30():220
http://dx.doi.org/10.3109/01942631003757669[123] Quigley MA, Kelly YJ, Sacker A. Infant feeding, solid foods and hospitalisation in the first 8 months after birth. Archives of disease in childhood 2009;94(2):148-50
http://dx.doi.org/10.1136/adc.2008.146126 https://pubmed.ncbi.nlm.nih.gov/18829618[123] Quigley MA, Kelly YJ, Sacker A. Infant feeding, solid foods and hospitalisation in the first 8 months after birth. Archives of disease in childhood 2009;94(2):148-50
http://dx.doi.org/10.1136/adc.2008.146126 https://pubmed.ncbi.nlm.nih.gov/18829618[124] Reinaerts E, de Nooijer J, Candel M, de Vries N. Explaining school children's fruit and vegetable consumption: the contributions of availability, accessibility, exposure, parental consumption and habit in addition to psychosocial factors. Appetite 2007;48(2):248-58
https://pubmed.ncbi.nlm.nih.gov/17109996[124] Reinaerts E, de Nooijer J, Candel M, de Vries N. Explaining school children's fruit and vegetable consumption: the contributions of availability, accessibility, exposure, parental consumption and habit in addition to psychosocial factors. Appetite 2007;48(2):248-58
https://pubmed.ncbi.nlm.nih.gov/17109996[125] Reis BB, Hall RT, Schanler RJ, Berseth CL, Chan G, Ernst JA, Lemons J, Adamkin D, Baggs G, O'Connor D. Enhanced growth of preterm infants fed a new powdered human milk fortifier: A randomized, controlled trial. Pediatrics 2000;106(3):581-8
https://pubmed.ncbi.nlm.nih.gov/10969106[125] Reis BB, Hall RT, Schanler RJ, Berseth CL, Chan G, Ernst JA, Lemons J, Adamkin D, Baggs G, O'Connor D. Enhanced growth of preterm infants fed a new powdered human milk fortifier: A randomized, controlled trial. Pediatrics 2000;106(3):581-8
https://pubmed.ncbi.nlm.nih.gov/10969106[126] de Roos S, Ocké M, Wijga A, Jansen E, Verhagen H, van der A D. Voedingsstatus bij jonge kinderen in de leeftijd van vier en acht jaar. Voedingsstatusonderzoek binnen het voedingspeilingssysteem Bilthoven: RIVM Briefrapport 350888002 2009
[126] de Roos S, Ocké M, Wijga A, Jansen E, Verhagen H, van der A D. Voedingsstatus bij jonge kinderen in de leeftijd van vier en acht jaar. Voedingsstatusonderzoek binnen het voedingspeilingssysteem Bilthoven: RIVM Briefrapport 350888002 2009
[127] Rossum C, Büchner F, Hoekstra J. Quantification of health effects of breastfeeding - Review of the literature and model simulation Annals of Nutrition and Metabolism 2005;51():
[127] Rossum C, Büchner F, Hoekstra J. Quantification of health effects of breastfeeding - Review of the literature and model simulation Annals of Nutrition and Metabolism 2005;51():
[128] Sanders MR, Patel RK, Le Grice B, Shepherd RW. Children with persistent feeding difficulties: an observational analysis of the feeding interactions of problem and non-problem eaters. Health psychology : official journal of the Division of Health Psychology, American Psychological Association 1993;12(1):64-73
https://pubmed.ncbi.nlm.nih.gov/8462502[128] Sanders MR, Patel RK, Le Grice B, Shepherd RW. Children with persistent feeding difficulties: an observational analysis of the feeding interactions of problem and non-problem eaters. Health psychology : official journal of the Division of Health Psychology, American Psychological Association 1993;12(1):64-73
https://pubmed.ncbi.nlm.nih.gov/8462502[129] Savage JS, Fisher JO, Birch LL. Parental influence on eating behavior: conception to adolescence. The Journal of law, medicine & ethics : a journal of the American Society of Law, Medicine & Ethics 2007;35(1):22-34
https://pubmed.ncbi.nlm.nih.gov/17341215[129] Savage JS, Fisher JO, Birch LL. Parental influence on eating behavior: conception to adolescence. The Journal of law, medicine & ethics : a journal of the American Society of Law, Medicine & Ethics 2007;35(1):22-34
https://pubmed.ncbi.nlm.nih.gov/17341215[130] Seys DM, Rensen JHM, Obbink MHJ. Behandelingsstrategieën bij jonge kinderen met voedings- en eetproblemen 2000
http://lib.ugent.be/catalog/rug01:000751009[130] Seys DM, Rensen JHM, Obbink MHJ. Behandelingsstrategieën bij jonge kinderen met voedings- en eetproblemen 2000
http://lib.ugent.be/catalog/rug01:000751009[131] Skinner JD, Carruth BR, Wendy B, Ziegler PJ. Children's food preferences: a longitudinal analysis. Journal of the American Dietetic Association 2002;102(11):1638-47
https://pubmed.ncbi.nlm.nih.gov/12449287[131] Skinner JD, Carruth BR, Wendy B, Ziegler PJ. Children's food preferences: a longitudinal analysis. Journal of the American Dietetic Association 2002;102(11):1638-47
https://pubmed.ncbi.nlm.nih.gov/12449287[132] Stein A, Whoolley H, McPherson K. Conflict between mothers with eating disorders and their infants during mealtime Br J Psychiatry 2000
[132] Stein A, Whoolley H, McPherson K. Conflict between mothers with eating disorders and their infants during mealtime Br J Psychiatry 2000
[133] Stocks T, Renders CM, Bulk-Bunschoten AMW, Hirasing RA, van Buuren S, Seidell JC. Body size and growth in 0- to 4-year-old children and the relation to body size in primary school age. Obesity reviews : an official journal of the International Association for the Study of Obesity 2011;12(8):637-52
http://dx.doi.org/10.1111/j.1467-789X.2011.00869.x https://pubmed.ncbi.nlm.nih.gov/21426479[133] Stocks T, Renders CM, Bulk-Bunschoten AMW, Hirasing RA, van Buuren S, Seidell JC. Body size and growth in 0- to 4-year-old children and the relation to body size in primary school age. Obesity reviews : an official journal of the International Association for the Study of Obesity 2011;12(8):637-52
http://dx.doi.org/10.1111/j.1467-789X.2011.00869.x https://pubmed.ncbi.nlm.nih.gov/21426479[134] Story M, Neumark-Sztainer D, French S. Individual and environmental influences on adolescent eating behaviors. Journal of the American Dietetic Association 2002;102(3 Suppl):S40-51
https://pubmed.ncbi.nlm.nih.gov/11902388[134] Story M, Neumark-Sztainer D, French S. Individual and environmental influences on adolescent eating behaviors. Journal of the American Dietetic Association 2002;102(3 Suppl):S40-51
https://pubmed.ncbi.nlm.nih.gov/11902388[135] van Strien T, Oosterveld P. The children's DEBQ for assessment of restrained, emotional, and external eating in 7- to 12-year-old children. The International journal of eating disorders 2008;41(1):72-81
https://pubmed.ncbi.nlm.nih.gov/17634965[135] van Strien T, Oosterveld P. The children's DEBQ for assessment of restrained, emotional, and external eating in 7- to 12-year-old children. The International journal of eating disorders 2008;41(1):72-81
https://pubmed.ncbi.nlm.nih.gov/17634965[136] van Strien T. Predicting distress-induced eating with self-reports: mission impossible or a piece of cake? Health psychology : official journal of the Division of Health Psychology, American Psychological Association 2010;29(4):343; author reply 344-5
http://dx.doi.org/10.1037/a0020329 https://pubmed.ncbi.nlm.nih.gov/20658818[136] van Strien T. Predicting distress-induced eating with self-reports: mission impossible or a piece of cake? Health psychology : official journal of the Division of Health Psychology, American Psychological Association 2010;29(4):343; author reply 344-5
http://dx.doi.org/10.1037/a0020329 https://pubmed.ncbi.nlm.nih.gov/20658818[137] Talma H, Schonbeck Y, Bakker B, HiraSing RA, van Buuren S. Groeidiagrammen 2010. Handleiding bij het meten en wegen van kinderen en het invullen van groeidiagrammen Leiden, TNO Kwaliteit van Leven 2010
[137] Talma H, Schonbeck Y, Bakker B, HiraSing RA, van Buuren S. Groeidiagrammen 2010. Handleiding bij het meten en wegen van kinderen en het invullen van groeidiagrammen Leiden, TNO Kwaliteit van Leven 2010
[138] Taras H. Nutrition and student performance at school. The Journal of school health 2005;75(6):199-213
https://pubmed.ncbi.nlm.nih.gov/16014126[138] Taras H. Nutrition and student performance at school. The Journal of school health 2005;75(6):199-213
https://pubmed.ncbi.nlm.nih.gov/16014126[139] Thomas A, Chess S. Temperament and behavior in children New York: University Press 1968
[139] Thomas A, Chess S. Temperament and behavior in children New York: University Press 1968
[140] Timmers-Huigen D. Opvoeden praktisch bekeken Deventer: van Loghum Slaterus 1990
[140] Timmers-Huigen D. Opvoeden praktisch bekeken Deventer: van Loghum Slaterus 1990
[141] Tjalsma-Smit A. Handleiding 'Aandachtspunten Preventieve Mondzorg 0-19 jaar voor de Jeugdgezondheidszorg'. Woerden: NIGZ 2005
[141] Tjalsma-Smit A. Handleiding 'Aandachtspunten Preventieve Mondzorg 0-19 jaar voor de Jeugdgezondheidszorg'. Woerden: NIGZ 2005
[142] Veerman JL, Van Beeck EF, Barendregt JJ, Mackenbach JP. By how much would limiting TV food advertising reduce childhood obesity? European journal of public health 2009;19(4):365-9
http://dx.doi.org/10.1093/eurpub/ckp039 https://pubmed.ncbi.nlm.nih.gov/19324935[142] Veerman JL, Van Beeck EF, Barendregt JJ, Mackenbach JP. By how much would limiting TV food advertising reduce childhood obesity? European journal of public health 2009;19(4):365-9
http://dx.doi.org/10.1093/eurpub/ckp039 https://pubmed.ncbi.nlm.nih.gov/19324935[143] Vereecken CA, Keukelier E, Maes L. Influence of mother's educational level on food parenting practices and food habits of young children. Appetite 2004;43(1):93-103
https://pubmed.ncbi.nlm.nih.gov/15262022[143] Vereecken CA, Keukelier E, Maes L. Influence of mother's educational level on food parenting practices and food habits of young children. Appetite 2004;43(1):93-103
https://pubmed.ncbi.nlm.nih.gov/15262022[144] Wardle J, Huon G. An experimental investigation of the influence of health information on children's taste preferences. Health education research 2000;15(1):39-44
https://pubmed.ncbi.nlm.nih.gov/10788200[144] Wardle J, Huon G. An experimental investigation of the influence of health information on children's taste preferences. Health education research 2000;15(1):39-44
https://pubmed.ncbi.nlm.nih.gov/10788200[145] Weber Cullen K, Baranowski T, Rittenberry L, Cosart C, Owens E, Hebert D, de Moor C. Socioenvironmental influences on children's fruit, juice and vegetable consumption as reported by parents: reliability and validity of measures. Public health nutrition 2000;3(3):345-56
https://pubmed.ncbi.nlm.nih.gov/10979154[145] Weber Cullen K, Baranowski T, Rittenberry L, Cosart C, Owens E, Hebert D, de Moor C. Socioenvironmental influences on children's fruit, juice and vegetable consumption as reported by parents: reliability and validity of measures. Public health nutrition 2000;3(3):345-56
https://pubmed.ncbi.nlm.nih.gov/10979154[146] WHO. Evidence for the ten steps to succesfull breastfeeding Geneva: World Health Organization 1998
[146] WHO. Evidence for the ten steps to succesfull breastfeeding Geneva: World Health Organization 1998
[147] Williams PG, Dalrymple N, Neal J. Eating habits of children with autism. Pediatric nursing 2000;26(3):259-64
https://pubmed.ncbi.nlm.nih.gov/12026389[147] Williams PG, Dalrymple N, Neal J. Eating habits of children with autism. Pediatric nursing 2000;26(3):259-64
https://pubmed.ncbi.nlm.nih.gov/12026389[148] Williams KE, Field DG, Seiverling L. Food refusal in children: a review of the literature. Research in developmental disabilities 2010;31(3):625-33
http://dx.doi.org/10.1016/j.ridd.2010.01.001 https://pubmed.ncbi.nlm.nih.gov/20153948[148] Williams KE, Field DG, Seiverling L. Food refusal in children: a review of the literature. Research in developmental disabilities 2010;31(3):625-33
http://dx.doi.org/10.1016/j.ridd.2010.01.001 https://pubmed.ncbi.nlm.nih.gov/20153948[149] de Wit J. Lichamelijke gevolgen van eetstoornissen bij kinderen. Messer AP, de Vos I, Wolters WHG. Eetproblemen bij kinderen en adolescenten. Baarn: Ambo 1994
[149] de Wit J. Lichamelijke gevolgen van eetstoornissen bij kinderen. Messer AP, de Vos I, Wolters WHG. Eetproblemen bij kinderen en adolescenten. Baarn: Ambo 1994
[150] Woodruff SJ, Hanning RM. A review of family meal influence on adolescents' dietary intake. Canadian journal of dietetic practice and research : a publication of Dietitians of Canada = Revue canadienne de la pratique et de la recherche en dietetique : une publication des Dietetistes du Canada 2008;69(1):14-22
https://pubmed.ncbi.nlm.nih.gov/18334049[150] Woodruff SJ, Hanning RM. A review of family meal influence on adolescents' dietary intake. Canadian journal of dietetic practice and research : a publication of Dietitians of Canada = Revue canadienne de la pratique et de la recherche en dietetique : une publication des Dietetistes du Canada 2008;69(1):14-22
https://pubmed.ncbi.nlm.nih.gov/18334049[151] Wright P. De ontwikkeling van de smaak en voedselkeuze gedurende de kindertijd. Messer AP, de vos I, Wolters WHG: Eetproblemen bij kinderen en adolescenten. Baarn: Ambo 1994
[151] Wright P. De ontwikkeling van de smaak en voedselkeuze gedurende de kindertijd. Messer AP, de vos I, Wolters WHG: Eetproblemen bij kinderen en adolescenten. Baarn: Ambo 1994
[152] Satter E. The feeding relationship: problems and interventions. The Journal of pediatrics 1990;117(2 Pt 2):S181-9
https://pubmed.ncbi.nlm.nih.gov/2199651[152] Satter E. The feeding relationship: problems and interventions. The Journal of pediatrics 1990;117(2 Pt 2):S181-9
https://pubmed.ncbi.nlm.nih.gov/2199651[153] Gezondheidsraad. Richtlijnen goede voeding 2015. 2015
https://www.gezondheidsraad.nl/binaries/gezondheidsraad/documenten/adviezen/2015/11/04/richtlijnen-goede-voeding-2015/201524_Richtlijnen+goede+voeding+2015.pdf[153] Gezondheidsraad. Richtlijnen goede voeding 2015. 2015
https://www.gezondheidsraad.nl/binaries/gezondheidsraad/documenten/adviezen/2015/11/04/richtlijnen-goede-voeding-2015/201524_Richtlijnen+goede+voeding+2015.pdf1 Inleiding
De jeugdgezondheidszorg (JGZ) biedt preventieve gezondheidszorg volgens het basistakenpakket (ministerie van VWS, 2003). De JGZ krijgt veel vragen over voeding, eetgedrag en groei.
Kader
Aandacht voor een gezonde ontwikkeling is een integraal onderdeel van de jeugdgezondheidszorg (JGZ). Het is het centrale thema waarbinnen voedings- en opvoedingsadviezen een belangrijke rol spelen. De JGZ kan door haar grote bereik, de longitudinale werkwijze en de aanwezige kennis op het gebied van voeding, groei en ontwikkeling een belangrijke bijdrage leveren aan de preventie van ongezonde voedingspatronen en
verstoord eetgedrag.
Bij het merendeel van de jeugd die op consult komt bij de JGZ zullen de voeding en het eetgedrag normaal zijn. De JGZ geeft voedingsadviezen en informeert ouders over het eetgedrag in relatie tot de normale ontwikkeling van het kind. Echter, de JGZ krijgt ook te maken met eetproblemen en eetstoornissen. Daarnaast is het algemene voedingspatroon van de jeugd in Nederland niet optimaal. Dit kan leiden tot deficiënties en/of overgewicht, met de nodige gevolgen. Door bovenstaande problemen vroeg te signaleren, gericht te verwijzen en het geven van voorlichting en advies kan aanzienlijke gezondheidswinst behaald worden.
In het kader van de ontwikkeling van de richtlijn ‘Voeding en eetgedrag’ werd nauw samengewerkt met zowel de Nederlandse Vereniging voor Kindergeneeskunde (NVK) als het Landelijk Kenniscentrum Kinder- en Jeugdpsychiatrie.
- Parallel aan de JGZ-richtlijn ontwikkelde de NVK een richtlijn met handvatten voor de kinderarts bij de diagnostiek en behandeling van voedings- en eetproblemen: richtlijn ‘Signalering van somatische oorzaken van afwijkend voedingsgedrag bij kinderen’, NVK, 2012 (www.nvk.nl).
- De JGZ-richtlijn Voeding en eetgedrag sluit aan bij de multidisciplinaire richtlijn ‘Eetstoornissen’ voor de diagnostiek en behandeling van eetstoornissen bij kinderen en jongeren van 0-18 jaar in de GGZ (2005), en het protocol ‘Eetstoornissen bij jonge kinderen (0-10 jaar)’ van het Landelijk Kenniscentrum Kinder- en Jeugdpsychiatrie (www.kenniscentrum-kjp.nl).
Doel
De richtlijn Voeding en eetgedrag beoogt een leidraad te zijn voor het handelen van professionals in de JGZ tijdens hun contacten met individuele kinderen, jongeren en/of hun ouders/verzorgers. De JGZ kan met behulp van deze richtlijn beter de grens tussen normale voeding en normaal eetgedrag en afwijkende voeding en afwijkend eetgedrag inschatten, zodat zij op hun beurt ouders eenduidig kan adviseren over voeding en eetgedrag vanaf de geboorte tot de leeftijd van 19 jaar, met een uitloop naar 23 jaar. De richtlijn beschrijft het meest wenselijke beleid, gebaseerd op recente wetenschappelijke inzichten. Een belangrijk aandachtspunt is het toenemende aantal jeugdigen in Nederland dat van niet-westerse afkomst is. Deze groep, maar ook anderen (o.a. vegetariërs, veganisten, antroposofen), hebben eigen voedingspatronen en eetgewoonten. In de richtlijn wordt ook aandacht geschonken aan gezondheidseffecten van cultureel bepaald of ideëel eetgedrag.
1.1 Preventie
Men onderscheidt preventie op drie niveaus. Naar gelang de focus van preventie wordt gesproken over:
- Primaire preventie: richt zich op gezonde mensen. Doel is het voorkomen van gezondheidsproblemen, ziekte of een ongeval.
- Secundaire preventie: richt zich op het vroegtijdig ontdekken van problemen. De bedoeling daarbij is om de gevolgen van de problemen zo veel mogelijk te beperken.
- Tertiaire preventie: richt zich op individuen met reeds bekende problemen. Deze vorm van preventie houdt in dat ouders, kinderen en jongeren worden begeleid om problemen te verminderen en om te voorkomen dat klachten verergeren. In programma’s voor preventie van overgewicht en obesitas wordt een aangepaste indeling gehanteerd, namelijk: universele preventie (gericht op de algemene bevolking), selectieve preventie (richt zich (ongevraagd) op groepen met een verhoogd risico), geïndiceerde preventie (richt zich op individuen met overgewicht) en zorggerelateerde preventie (gericht op individuen met obesitas).
1.2 Rol van de JGZ
De belangrijkste taken van de JGZ op het gebied van voeding, eetgedrag en eetpatronen zijn:
- Het volgen van de groei, ontwikkeling en gezondheid.
- Voorlichting geven over gezonde voeding, een gezond voedingspatroon en leeftijdsadequaat eetgedrag en het stimuleren van ouders in het opbouwen van een gezond eetpatroon, hierbij rekening houdend met diverse eetculturen.
- Het geven van pedagogische adviezen om eetproblemen te voorkomen.
- Advisering en begeleiding op het gebied van voeding, voedingspatroon en voedingstechniek om voedingsproblemen en verstoord eetgedrag te voorkomen of te beperken.
- Het vroegtijdig signaleren en gericht verwijzen bij een (dreigende) voedingsstoornis of een (dreigende) eetstoornis.
Gegevens worden geregistreerd in het Digitaal Dossier Jeugdgezondheidszorg (DD JGZ).
Doelgroep
De richtlijn is primair ontwikkeld voor beroepsbeoefenaren in de JGZ. Dit zijn artsen, verpleegkundigen en doktersassistenten.
In het kader van de preventie van ongezonde voedingspatronen en verstoord eetgedrag werkt het JGZ-team samen met of verwijst naar de huisarts, kinderarts, kinderdiëtist, prelogopedist, kinderfysiotherapeut, medewerker van peuterspeelzalen en kinderdag-verblijven, videohometrainer, gedragswetenschapper, psycholoog en kinder- en jeugdpsychiater. Verwijzing naar een aantal van deze professionals kan plaatsvinden binnen de Centra voor Jeugd en Gezin. Verwijzing naar een kinderarts of de GGZ door een jeugdarts kan rechtstreeks, maar dit is nog niet in alle organisaties mogelijk. In dat geval wordt naar de huisarts verwezen. Rechtstreeks verwijzen naar een kinderdiëtist1 of prelogopedist2 is wel altijd mogelijk.
Voor aanpalende beroepsbeoefenaren kan de richtlijn een aanvulling zijn op de eigen richtlijnen en/of protocollen.
(1 Hieronder wordt in deze richtlijn verstaan: een diëtist met specifieke deskundigheid op het gebied van werken met kinderen en met ervaring met voedings- en dieetadvisering aan kinderen en hun ouders/ verzorgers.)
(2 In deze richtlijn wordt gesproken over de prelogopedist. Binnen de logopedie zijn er logopedisten die zich extra hebben geschoold op het gebied van de preverbale logopedie. Dit houdt in het begeleiden, adviseren en behandelen bij eet- en drinkproblemen bij kinderen. Deze logopedisten worden preverbale logopedist genoemd, afgekort prelogopedist. Dit is geen officiële titel. Bij voedings- en eetproblemen kan een preverbale logopedist ingeschakeld worden. Ook allround logopedisten kunnen en mogen eet- en drinkproblemen bij kinderen behandelen.)
Afbakening
Onderstaande onderwerpen vallen buiten het kader van de huidige richtlijn, meestal omdat er een aparte richtlijn over is verschenen of binnenkort gaat verschijnen. De JGZ-richtlijnen zijn te vinden op de website van het NCJ:
- Overgewicht en obesitas zijn veelvoorkomende problemen. De preventie van overgewicht komt in deze richtlijn beperkt aan de orde. De rol van de JGZ hierbij wordt uitgebreider besproken in de JGZ-richtlijn ‘Overgewicht – Preventie, signalering, interventie en verwijzing’, 2012.
- Borstvoeding. Hiervoor verwijzen we naar de multidisciplinaire richtlijn ‘Borstvoeding’ (www.richtlijnborstvoeding.nl). Autorisatie en publicatie van de JGZ-richtlijn 2015.
- Voedselallergie. Hiervoor verwijzen we naar de JGZ-richtlijn
‘Voedselovergevoeligheid’. Publicatie 2014. - Pedagogische begeleiding wordt uitgebreider behandeld in de JGZ-richtlijn
‘Opvoedondersteuning’. Publicatie 2013. - Mictie en defecatie. Zie verder JGZ-richtlijn ‘Zindelijkheid’, 2011.
2 Definities en achtergrondinformatie
2.1 Begripsbepaling
In deze richtlijn worden de volgende begrippen gehanteerd. Deze begrippen zijn waar mogelijk gebaseerd op in de literatuur gehanteerde, gebruikelijke termen, maar omdat eenduidige begripsbepaling vaak niet voorhanden was, vooral op consensus binnen de projectgroepen.
| Voeden = het geven van eten en/of drinken aan een persoon die hiertoe niet (volledig) zelfstandig in staat is. In het kader van de richtlijn betreft dit zuigelingen en jonge peuters.
Voedingsproces = het geheel van activiteiten in het proces van het tot zich nemen van voedsel tot en met de vertering van het voedsel. Het voedingsproces wordt verdeeld in drie fasen: Voedingspatroon = een combinatie van het soort voedingsmiddelen, de dagelijkse hoeveelheden (per leeftijdscategorie) en het stramien van eet- en/of drinkmomenten over de dag. Voedingstechniek = technieken en vaardigheden van ouders/verzorgers of van het kind zelf die nodig zijn om op een juiste wijze voeding en drinken tot zich te nemen of te geven. Voedingsprobleem = probleem gerelateerd aan de opname en vertering van voedsel (voedingsproces), dat spanning of bezorgdheid oproept bij het kind/de jongere of de ouders/verzorgers, maar waarbij de gezondheid of de groei van een kind of jongere niet wordt bedreigd. Voedingsstoornis = een stoornis in de opname en vertering van voedsel (voedingsproces) die zo langdurig of ernstig is dat de gezondheid, de groei en/of de (psychosociale) ontwikkeling van een kind of jongere wordt bedreigd. Eten (zelfstandig naamwoord) = voeding. Eten (werkwoord) = het tot zich nemen van voedsel door een kind of jongere. Eetgedrag = de activiteiten van een kind of jongere die erop gericht zijn actief voedsel te verkrijgen en op te nemen. Eetprobleem = eetgedrag dat gerelateerd is aan het niet willen, kunnen, durven of mogen eten en/of drinken en dat spanning of bezorgdheid oproept bij het kind/de jongere en/of zijn ouders/verzorgers, maar de groei, de gezondheid en/of de (psychosociale) ontwikkeling van een kind of jongere niet bedreigt. Eetstoornis = eetprobleem dat, zonder aantoonbare actuele medische oorzaak, zo langdurig of ernstig is dat het de groei, de gezondheid en/of de (psychosociale) ontwikkeling van een kind of jongere bedreigt. |
2.2 Gezonde voeding
In november 2015 publiceerde de Gezondheidsraad het document ‘Richtlijnen Goede Voeding 2015’. Deze richtlijnen zijn tot stand gekomen op basis van een systematische evaluatie van de huidige stand van de wetenschap over voedingsstoffen, voedingsmiddelen en voedingspatronen in relatie tot gezondheid.
Het Voedingscentrum heeft de Richtlijnen Goede Voeding 2015 vertaald naar specifieke adviezen voor verschillende doelgroepen, waarbij wordt voorzien in voldoende energie en voedingsstoffen per doelgroep. De onderbouwing hiervoor is vastgelegd in dit document: de Richtlijnen Schijf van Vijf. Hierin zijn de voedingsstoffen omgerekend naar hoeveelheden en samenstelling van voedingsmiddelen, bijvoorbeeld van hoeveelheid vezels naar aantal sneden brood per dag. Hierbij is rekening gehouden met verschillen in behoeften tussen subgroepen in de bevolking, zoals kinderen van verschillende leeftijden. Deze vertaalslag is gedaan in lijn met de werkwijze zoals voorgesteld door de Europese Food Safety Authority (EFSA, 2010).
Een gezond voedingspatroon houdt in dat we niet te veel of te weinig eten (energie-inname in balans met het energieverbruik) en dat de voedingssamenstelling (m.b.t. belangrijke voedingsstoffen) is zoals aanbevolen door de Gezondheidsraad.
2.2.1 Speerpunten gezonde voeding
Bij de advisering met betrekking tot de voeding van het (jonge) kind wordt door het Voedingscentrum een viertal speerpunten benoemd. De JGZ-richtlijn Voeding en eetgedrag vervangt deels de uitgave ‘Uitgangspunten voor de voedingsadvisering voor kinderen van 0-4 jaar’ uit 2007 van het Voedingscentrum (informatie voor professionals op: www.voedingscentrum.nl). De overige onderwerpen (borstvoeding en voedselallergie) worden door de desbetreffende richtlijnen vervangen (paragraaf 1.4).
|
2.2.2 Samenstelling en hoeveelheid (Sectie aangepast aan de herziening op de NCJ-website)
Voor gezonde voeding is zowel de samenstelling als de hoeveelheid van wat gegeten wordt van belang. De basis voor de voedingsadvisering aan kinderen (en hun ouders) vanaf 1 jaar zijn de Richtlijnen goede voeding van de Gezondheidsraad [57][58][59][60][61][153]. De website van de Gezondheidsraad biedt een samenvatting van deze richtlijnen in kwalitatieve termen aan.
2.1.2.1 Productgroepen
Producten zijn ingedeeld in productgroepen op basis van overeenkomst in botanische en/of genetische herkomst en nutriëntensamenstelling. In de meeste gevallen is deze indeling éénduidig. Naast het advies van de Gezondheidsraad bepalen de nutriëntensamenstelling en/of de nutriëntdichtheid of voedingsmiddelen in de Schijf van Vijf passen of niet. Uit deze productgroepen passen alleen de gezondere voedingsmiddelen in de Schijf van Vijf. Voedingsmiddelen die (te veel) voedingsstoffen met een mogelijk ongunstig effect op de gezondheid bevatten, namelijk zout, suiker, transvet of verzadigd vet, of te weinig vezel, horen niet in de Schijf van Vijf. Hiervoor zijn criteria opgesteld.
2.1.2.2 Schijf van Vijf
De Schijf van Vijf laat in vijf vakken een optimale combinatie zien van productgroepen die een gunstig effect hebben op de gezondheid en die gezamenlijk voorzien in de voedingsstoffenbehoefte. Het gaat hier om de vakken 1) groente en fruit, 2) smeer- en bereidingsvetten, 3) zuivel, noten, vis, peulvruchten, vlees en ei, 4) brood, graanproducten en aardappelen en 5) dranken. Bij elk vak in de Schijf van Vijf hoort een specifiek advies over de dagelijks aanbevolen hoeveelheden voedingsmiddelen, uitgesplitst naar leeftijd en geslacht (bijlage 3). De groep vis, peulvruchten, vlees en ei bestaat uit verschillende voedingsmiddelengroepen die elk een weekadvies hebben. Door dagelijks uit deze groep een andere keuze te maken varieert men tussen plantaardige en dierlijke eiwitbronnen.
De algemene adviezen bij de voedingsmiddelen in de Schijf van Vijf zijn:
- Eet uit elk vak de aanbevolen hoeveelheden.
- Eet dagelijks groente.
- Eet dagelijks fruit.
- Kies voor de gezondere smeer- en bereidingsvetten.
- Neem dagelijks zuivel waaronder melk of yoghurt en kaas.
- Kies vaker voor plantaardige eiwitbronnen.
- Eet dagelijks ongezouten noten.
- Eet wekelijks vis, bij voorkeur vette vissoorten.
- Eet wekelijks peulvruchten.
- Beperk het eten van vlees tot niet meer dan 500 gram per week.
- Eet dagelijks voldoende volkoren of bruin brood, en kies volkoren graanproducten.
- Drink kraanwater en groene en zwarte thee, en kies voor gefilterde koffie.
- Voeg aan je eten en drinken zo min mogelijk suiker en/of zout toe.(figuur 2.1).
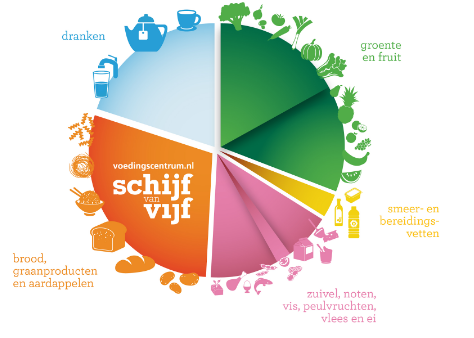
Figuur 2.1 Schijf van Vijf van het Voedingscentrum
2.1.2.3 Voedingsmiddelen buiten de Schijf van vijf
Binnen een gezond voedingspatroon kunnen in beperkte mate ook producten worden geconsumeerd die niet in de Schijf van Vijf staan. Deze niet-schijf- van-vijf- producten zijn in twee categorieën onderverdeeld. Op basis van de hoeveelheid energie, verzadigd vet of zout die zij per portie leveren, worden ze ingedeeld in producten die frequenter of minder frequent in een gezond voedingspatroon passen. Om de consument te helpen bij de keuze wordt in de advisering gesproken over ‘dagelijkse keuze’ en ‘wekelijkse keuze’. Frequentie en portiegrootte worden hierdoor met elkaar verbonden. Producten die aan de criteria voor energie, verzadigd vet en zout voldoen komen in de dagelijkse categorie, de overige producten komen in de wekelijkse categorie. Algemene adviezen bij producten buiten de Schijf van Vijf:
- Niet te vaak en hou het klein.
- Let op het verschil tussen wat dagelijks past in een gezond voedingspatroon en wat maar een enkele keer per week.
- Eet niet te veel bewerkt vlees. Dit telt mee bij de maximale hoeveelheid totaal vlees van 500 gram per week (voor volwassenen).
- Drink zo min mogelijk suikerhoudende dranken.
- Drink geen alcohol, of voor volwassenen in ieder geval niet meer dan één glas per dag.
2.1.2.4 Aanbevolen hoeveelheden
Aanbevolen hoeveelheden
Het Voedingscentrum heeft aanbevolen hoeveelheden per voedingsmiddelengroep per doelgroep in geformuleerd. Hierbij is rekening gehouden met het advies van de Gezondheidsraad, de voorziening in nutriënten, de praktische haalbaarheid (hoe ver wijkt de voorgestelde consumptie af van de huidige consumptie), vergelijkbaarheid tussen verschillende leeftijdsgroepen en duurzaamheid (minder dierlijk, meer plantaardig). De hoeveelheden worden uitgesplitst naar 1-8 jarigen en 9-18 jarigen. Bijlage 2 geeft deze hoeveelheden overzichtelijk weer op een invulformulier van het Voedingscentrum.
2.1.2.6 Gezond kiezen
Om gezond en bewust kiezen gemakkelijker te maken, heeft het Voedingscentrum een keuzetabel gemaakt. Hierin zijn voedingsmiddelen per groep vergelijkbare producten ingedeeld in drie categorieën: ‘bij voorkeur’, ‘middenweg’ en ‘bij uitzondering’. Deze categorieën helpen bij de keuze binnen een groep vergelijkbare producten. Bij de indeling van de voedingsmiddelen in deze categorieën zijn de uitgangspunten:
- De hoeveelheid verzadigd vet en transvet.
- De hoeveelheid voedingsvezels.
- De hoeveelheid zout.
- De hoeveelheid toegevoegde suiker.
- De hoeveelheid calorieën.
Voorkeursproducten bevatten minder verzadigd vet en transvet, zout en toegevoegd suiker, leveren de meeste vezels en zijn meestal minder calorierijk. Indien vaak wordt ge- kozen uit de categorie ‘bij voorkeur’ ontstaat er ruimte om ook eens iets uit de categorie ‘bij uitzondering’ te kiezen. Het gaat om een goede balans tussen gezonde en minder gezonde keuzes.
2.2.3 Eet- en drinkmomenten
Eet- en drinkmomenten
Naast de onderverdeling in het soort voedingsmiddel (in of buiten de Schijf van Vijf) en de hoeveelheden is bij het voedingspatroon ook het stramien van eet- en drinkmomenten over de dag van belang. De Gezondheidsraad adviseert: drink zo min mogelijk suikerhoudende dranken en beperk het aantal eet- en/of drinkmomenten tot maximaal zeven per dag (inclusief de hoofdmaaltijden). Deze richtlijn komt in de praktijk neer op het naast de drie hoofdmaaltijden maximaal vier keer iets tussendoor eten en/of drinken (hierbij worden water, koffie en thee (zonder suiker en melk) buiten beschouwing gelaten). Dit biedt structuur en regelmaat en verkleint het aantal zuuraanvallen op het gebit en daarmee de kans op tanderosie en cariës.
2.1.3.1 Hoofdmaaltijden
Ontbijten is van belang voor het behoud van een gezond gewicht. Er zijn aanwijzingen dat mensen die niet ontbijten een groter risico hebben op overgewicht [34][103]. Onder een goed ontbijt wordt in Nederland vaak verstaan een maaltijd met (volkoren)brood of andere vezelrijke graanproducten (bijv. muesli) [29].
De lunch is in het Nederlandse voedingspatroon meestal een broodmaaltijd en daardoor een belangrijk eet- en/of drinkmoment voor het stimuleren van de brood- en daarmee vezelconsumptie.
De warme maaltijd is in het Nederlandse voedingspatroon de maaltijd waarin zo goed als alle groente wordt gegeten.
Voor een gezond voedingspatroon is het overigens niet noodzakelijk om de basisvoeding volledig te verdelen over de drie hoofdmaaltijden; een deel van de basisvoedingsmiddelen kan daarnaast ook tijdens tussendoormomenten worden gebruikt (bijv. fruit, melk, brood).
2.1.3.2 Tussendoor
Een eet- en/of drinkmoment tussendoor kan een pauze zijn tussen twee voedingen, tijdens werk, op school of thuis. Ook zogeheten pauzehappen en -dranken (onderwijs) en vieruurtjes vallen onder eet- en/of drinkmomenten tussendoor. Met tussendoor wordt bedoeld ‘iets dat je tussendoor kunt eten of drinken’ en dat kunnen ook andere producten zijn dan snacks. Het heeft de voorkeur om bij alle eetmomenten vooral te kiezen voor basisproducten uit de Schijf van Vijf; deze leveren veel goede voedingsstoffen. Afhankelijk van leeftijd en geslacht is er een beperkte ruimte voor het gebruik van extra’s (niet-basisvoedingsmiddelen) zoals snoep, koek, snacks en frisdrank. De vrije ruimte is de hoeveelheid energie die maximaal aan niet-basisproducten besteed kan worden. Een jong kind heeft minder ruimte dan een volwassene. Bijlage 3 geeft de hoeveelheid vrije ruimte weer per leeftijd en geslacht.
2.2.4 ‘Bijzondere’ voedingsgewoonten
2.1.4.1 Vegetarisch eten
Vegetarisme is een brede categorie met variërende hoeveelheden dierlijke producten. Vlees en vis zijn goed te vervangen als op een andere manier gezorgd wordt voor inname van voldoende ijzer, vitamine B12 en omega 3-vetzuren [56].
Belangrijke aandachtspunten hierbij zijn:
- IJzer zit niet alleen in vlees. Andere bronnen van ijzer zijn ei, tahoe, tempé, peulvruchten, de meeste kant-en-klare vleesvervangers, brood en graanproducten. In groente en fruit zit ook ijzer, maar dit wordt minder gemakkelijk door het lichaam opgenomen [102]. Kaas en quorn3 bevatten geen of weinig ijzer en zijn daarom geen vleesvervangers voor elke dag.
- Vitamine C bevordert de opname van ijzer uit de voeding [102].
- Vitamine B12 zit alleen in dierlijke producten, zoals vlees, vis, melk en melkproducten en ei. Indien geen vlees en/of vis gegeten wordt, moeten wel in voldoende mate melk(producten) en ei gegeten worden [63].
- Vis bevat omega 3-vetzuren die belangrijk zijn voor hart- en bloedvaten. Het lichaam maakt deze visvetzuren ook zelf aan uit alfa-linoleenzuur (ALA). Producten waar veel ALA in zit zijn raapzaad, lijnzaad- en sojaolie en walnoten. Ook zijn er supplementen met visolie en diverse producten verkrijgbaar waar omega 3-vetzuren aan zijn toegevoegd.
2.1.4.2 Veganistisch eten
Veganisme is het op geen enkele wijze gebruikmaken van dieren en van producten die van dieren afkomstig zijn. Veganisten gaan hiermee een stap verder dan vegetariërs die alleen afzien van voedsel afkomstig van gedode dieren. Veganisten zien dus niet alleen af van vlees- en visconsumptie, maar ook van het gebruik van ei, melk et cetera. Bij deze voedingsgewoonte is het nóg belangrijker de inname van essentiële voedingsstoffen in de gaten te houden. Deze groep heeft een verhoogd risico op een vitamine B12-deficiëntie [63].
2.1.4.3 Macrobiotisch eten
Macrobiotische voeding bestaat uit een veganistisch voedingspatroon, waarbij de producten biologisch zijn geteeld en op een bepaalde wijze bereid moeten worden (koken, stomen of licht frituren). Nederlands onderzoek toonde een relatie tussen een macrobiotische voeding bij kinderen van 6 en 18 maanden met groeiretardatie en een vertraagde ontwikkeling van de grove motoriek en in mindere mate ook van de spraaktaalontwikkeling [35]. Deskundigen ontraden dit voedingspatroon voor jonge kinderen [2].
2.1.4.4 Antroposofisch eten
De antroposofie is een totale visie op de mens, waarvan de voeding onderdeel uitmaakt. De antroposofische voeding toont veel overeenkomst met de ecologische voeding, met dien verstande dat de producten afkomstig zijn uit de biologisch-dynamische landbouw. De antroposofische voeding is niet strikt vegetarisch [42]. Antroposofisch eten vormt geen belemmering voor een gezonde voeding.
2.1.4.5 Duurzame voedselkeuze
Tot slot is er de laatste tijd meer aandacht voor een duurzame voedselkeuze. Dit is een veld dat sterk in ontwikkeling is. Gezond eten volgens de Schijf van Vijf en duurzaam gaan al grotendeels hand in hand, omdat een dergelijk voedingspatroon met basisproducten in de aanbevolen hoeveelheden voedingsmiddelen resulteert in consumptie van minder vlees, kaas en dierlijk (verzadigd) vet.
(3 Quorn is een product gemaakt van plantaardig eiwit (gefermenteerd mycelium van de schimmel Fusarium venenatum).)
2.2.5 Diversiteit in eetculturen
Voeding omvat meer dan alleen de voedingskundige aspecten. De Wereldgezondheidsorganisatie benadrukt het belang van de sociale en culturele aspecten die met voeding samenhangen. Cultureel bepaalde voeding en cultureel bepaald eetgedrag zijn niet statisch: niet alleen zijn er verschillen tussen de Nederlandse eetgewoontes en keuken en die van migranten in Nederland, ook gewoontes en keukens van de diverse migrantengroepen verschillen van elkaar. Uiteraard zijn er ook op individueel niveau verschillen. Hieronder beschrijven we kort de algemene kenmerken van de meest voorkomende (andere) eetculturen in ons land.
De meerderheid van de migranten in Nederland heeft een Turkse, Marokkaanse, Surinaamse of Antilliaanse achtergrond.
Tradities in smaak, gerechten, receptuur en eetgewoontes worden van generatie op generatie overgedragen, waardoor de traditionele keuken een belangrijk onderdeel van het eetpatroon blijft. Verschillen lijken vooral zichtbaar tussen generaties. Daar waar de eerste generatie migranten veelal vasthoudt aan gewoonten en traditionele bereidingswijzen uit het land van herkomst, vindt bij de tweede en derde generatie een verschuiving plaats naar sneller en makkelijker. Hoewel er steeds minder tijd is om met het hele gezin/ de hele familie samen te eten, neemt ook bij de tweede en derde generatie migranten gezamenlijk eten nog steeds een belangrijke plek in het leven in. Eten en eten bereiden zijn sociale aangelegenheden. Eten staat synoniem voor samenzijn.
De sociale aspecten van eten komen ook terug bij het vieren van verjaardagen, bruiloften, besnijdenis, communie of andere feesten. Bij alle gelegenheden is er eten in overvloed. Soms bereid door de gastvrouw/gastheer, vaker nemen ook gasten gerechten mee. Het eten wordt vaak uitgestald op tafel, zodat gasten zelf kunnen pakken zoveel ze willen. Soms is het mooi inrichten van een tafel met gerechten bedoeld om het mooie eten te bekijken en door de gastheer/gastvrouw aangereikt te krijgen. Vaak krijgen de gasten ook eten mee naar huis.
Binnen de traditionele buitenlandse keukens wordt geen onderscheid gemaakt in gangen. De gerechten worden tegelijkertijd op tafel gezet of afhankelijk van de bereidingstijd vlak na elkaar. Ieder pakt wat hij lekker vindt, borden worden vaak niet door moeder opgeschept. Ook wordt er regelmatig gezamenlijk van schalen gegeten. Er is in die zin dus vaak geen sprake van afgemeten porties per persoon.
Religie speelt eveneens een belangrijke rol. Bij moslims zijn voorschriften uit de Koran een leidraad bij de voedselkeuze: alcohol en varkensvlees zijn verboden. Daarnaast is de gelovige moslim gehouden aan gedragsvoorschriften, zoals het houden van de vastenmaand. Zieken, zwangeren, vrouwen die borstvoeding geven en kinderen tot hun puberteit zijn niet verplicht om te vasten. Ongeveer 30% van de hindoes is vegetariër. Afhankelijk van de regio van herkomst wordt vis en/of vlees gegeten (ook wel van varkens, maar nooit rundvlees). Vasten kan bij hen ook wel betekenen dat op een bepaalde dag of op bepaalde dagen vlees/vis en sterke drank verboden zijn.
Ter informatie een keuze uit de voornaamste keukens, eetgewoonten en producten op een rij (bron: Mikado, kenniscentrum interculturele zorg, Aziza Sbiti, 2011):
| Keuken | Eetgewoonten | Veelgebruikte producten |
| Turks |
|
|
| Marokkaans |
|
|
| Antilliaans |
|
|
| Surinaams-Javaans |
|
Ui, knoflook, zout, suiker, peper, ketjap, maggiblokjes, laos (gember). |
| Surinaams-Hindoestaans |
|
|
| Surinaams-Creools |
|
|
| Surinaams-Chinees |
|
|
In de praktijk blijkt dat bij veel culturen dik zijn mooi wordt gevonden, dat dit welvaart en gezondheid suggereert. Het is daardoor moeilijk om deze groep te overtuigen en te motiveren om het voedingspatroon aan te passen wanneer het kind overgewicht heeft. In landen waar na de zuigelingperiode geen melk wordt gedronken (overgevoeligheid of niet de gewoonte) wordt vaak wel yoghurt of yoghurtdrank, kwark en kaas bij de maaltijden gebruikt.
2.3 Adequaat eetgedrag
In de voorafgaande paragrafen is uitgebreid aandacht besteed aan het belang van gezonde voeding en waar deze uit bestaat. Daarnaast is ook het eetgedrag belangrijk. Kinderen en jongeren vertonen adequaat eetgedrag als zij een bij hun behoefte, ontwikkelingsniveau en cultuur passende samenstelling en hoeveelheid voeding tot zich nemen en/of ontvangen in een ontspannen en op hun leeftijd afgestemde interactie met hun ouders/verzorgers. Normaal eetgedrag kent op elke leeftijd een zekere variatiebreedte. Ook bij gezonde en goed functionerende kinderen en jongeren gaat eten en drinken op verschillende manieren en qua intake met ‘ups en downs’. Meer hierover is te lezen in de hoofdstukken 3, 4 en 5.
In bijlage 4 worden verschillende vormen van verstoord eetgedrag beschreven die binnen de kindergeneeskunde en de kinder- en jeugdpsychiatrie worden gezien. Leren eten is een ontwikkelingsproces dat plaatsvindt in een complex samenspel van:
- Biologische factoren (o.a. erfelijke en fysiologische factoren).
- Psychologische factoren (o.a. kwaliteit van het contact tussen ouder en kind, voorbeeldgedrag).
- Omgevingsfactoren (o.a. familiemaaltijden, opvoedstijl, beschikbaarheid van voedingsmiddelen, cultuur).
In bijlage 5 worden deze factoren verder uitgewerkt.
2.4 Risico- en beschermende factoren
2.4.1 Risicogroepen voor het ontwikkelen van ernstige voedings- en eetstoornissen
Een aantal groepen kinderen heeft een verhoogd risico op het ontwikkelen van ernstige voedings- en eetstoornissen.
- Bij jonge kinderen zijn dit kinderen met een belaste medische voorgeschiedenis, kinderen die ernstig ziek zijn geweest, te vroeg geboren kinderen, kinderen met toegenomen voedingsbehoeften en kinderen die om medische redenen langdurig sondevoeding hebben gekregen [84].
- Uit klinische studies is gebleken dat voedings- en eetproblemen bij jonge kinderen vaak geassocieerd zijn met depressie, angst, eetstoornissen en persoonlijkheidsstoornissen bij de moeder [23]. Ouders met psychiatrische problematiek reageren minder gevoelig op de voedings- en verzorgingssignalen die hun kind uitzendt.
- In de voorschoolse leeftijdsfase laten gezonde kinderen met eetproblemen significant vaker prikkelbaarheid, druk gedrag en hyperactiviteit zien dan kinderen uit de controlegroep (Swets-Gronert, 1986; [73]).
- Bij gezonde jonge kinderen vormen voedingsovergangen, ziekteperioden en belangrijke ontwikkelingssprongen of levensgebeurtenissen kwetsbare momenten voor het ontstaan van eetproblemen [74]. Eetgedrag heeft op elke leeftijd een signaalfunctie en is een goede barometer om te bepalen hoe het met een kind gaat [140]. Omdat kinderen vaak nog niet beschikken over de cognitieve of verbale mogelijkheden om hun emoties te uiten, kunnen zij deze vertalen in een verandering van hun eetgedrag.
- Verstoord eetgedrag kan ook onderdeel zijn van een bredere gedrags- of ontwikkelingsproblematiek. Kinderen met psychiatrische stoornissen, zoals een angst- of stemmingsstoornis, een hechtingsstoornis en autisme, lopen meer risico om verstoord eetgedrag te ontwikkelen [122][147]. Hetzelfde geldt voor kinderen die een traumatische ervaring hebben meegemaakt en voor kinderen met lichamelijke of verstandelijke handicaps.
- Terwijl eetstoornissen bij jongeren veelal uitgelokt worden door de psychofysiologische uitdagingen van de puberteit, spelen ingrijpende gebeurtenissen op de basisschoolleeftijd een grotere rol. Ook affectieve labiliteit, emotionele distress en verstoorde eetpatronen bij de ouders zelf en preoccupaties van de ouders met het dieet van hun kind vormen risicofactoren voor de ontwikkeling van eetstoornissen bij kinderen [6][33].
- De etiologie van klassieke eetstoornissen is vooralsnog onbekend. Wel is duidelijk dat eetstoornissen het gevolg zijn van een combinatie van meerdere factoren. Zo zijn er factoren die in aanleg al aanwezig zijn (genetische achtergrond en persoonlijkheid). Verder kunnen er verschillende risicofactoren aanwezig zijn, zoals sociale, culturele en familiale factoren, maar deze zijn ieder op zich niet voldoende om de stoornis te veroorzaken. De belangrijkste risicogroep voor klassieke eetstoornissen bestaat uit jonge vrouwen tussen de 12 en 25 jaar. Daarnaast blijken er ook enkele specifieke risicogroepen te zijn: leerling-fotomodellen, balletdansers en topsporters.
2.4.2 Speciale groepen
Hieronder beschrijven we de voeding bij enkele somatische aandoeningen ter kennisname door de JGZ. Uitgebreidere informatie is in de specifieke richtlijnen te vinden. Het merendeel van deze kinderen wordt gezien door de huisarts/kinderarts. Om te voorkomen dat ouders uiteenlopende of onvolledige adviezen krijgen, moet onderlinge afstemming tussen de behandelende arts en de JGZ plaatsvinden. Het doorgeven van medische informatie door de behandelende arts aan de JGZ valt onder de Wet op de geneeskundige behandelingsovereenkomst.
2.4.2.1 Prematuur en ‘small for gestational age’ (SGA) geboren kinderen
Kinderen die te vroeg geboren zijn en kinderen met een laag geboortegewicht voor de duur van de zwangerschap (SGA) worden steeds eerder na de geboorte uit het ziekenhuis ontslagen. Voor de voeding van prematuur en SGA geboren zuigelingen dienen de adviezen van de behandelend kinderarts als leidraad genomen te worden. Doel van de voedingsadviezen is het bewerkstelligen van optimale groei. Bij prematuriteit moet het doel zijn de groei in utero te evenaren; bij SGA-geborenen streeft men naar het geleidelijk inhalen van de opgelopen groeiachterstand. Dit stelt speciale eisen aan de voeding. Als sondevoeding geïndiceerd is, kan deze meestal vanaf 33 tot 37 weken afgebouwd worden. Rond 34 weken wordt vaak begonnen met het aanbieden van borst- en/of kunstvoeding naast de sondevoeding.
Om preterme moedermelk te verrijken wordt vaak een breast milk fortifier (BMF) toegevoegd aan de moedermelk bij prematuren geboren na een zwangerschap van < 32 weken en/of een geboortegewicht van < 1750 g. In Nederland wordt in veel centra ook BMF toegevoegd aan de voeding van prematuren geboren van < 35 weken en/of gewicht < 2000 g. Uit onderzoek blijkt met BMF verrijkte moedermelk de groei, het gewicht, de lengte en de hoofdomtrek evenals de botmineralisatie en eiwitretentie te verbeteren, zonder een significante toename van voedingsintolerantie [93][125]. Er zijn aanwijzingen dat toevoeging van fortifier aan moedermelk leidt tot vermindering van de duur van borstvoeding. Het is onbekend wat de gevolgen zijn als na het ontslag uit het ziekenhuis geen fortifier meer aan de moedermelk wordt toegevoegd.
Aan prematuren die geen borstvoeding krijgen wordt speciale zogenaamde prematurenvoeding gegeven. Bij ontslag uit het ziekenhuis wordt overgegaan op speciale postdischarge-voeding (PDV) voor het voeden thuis. Te lang doorgaan met de prematurenvoeding zou kunnen leiden tot een te snelle inhaalgroei met mogelijke gevolgen op lange termijn, zoals: insulineongevoeligheid, adipositas en op volwassen leeftijd diabetes type
2 en hart- en vaatziekten [49]. Het advies is om PDV voor te schrijven aan prematuren totdat zij een gewicht hebben bereikt tot boven de -1 SD voor gewicht (groeicurve gecorrigeerd voor vroeggeboorte). Advies is niet langer dan tot de leeftijd van 6 maanden PDV voor te schrijven (werkboek Enterale en parenterale voeding bij pasgeborenen). PDV bevat meer eiwit, calcium, fosfaat, ijzer en vitamine D dan standaardzuigelingenvoeding.
Bij de ontwikkeling van de mondfuncties (zuigen, lepelvoeding, kauwen en drinken uit een beker) dient tot de leeftijd van 1 jaar rekening gehouden te worden met de gecorrigeerde (ontwikkelings)leeftijd van het kind. Als bijvoeding wordt gestart op een leeftijd dat het kind er mondmotorisch nog niet aan toe is, kan een eetprobleem ontstaan. Toch blijft het nodig de groei van de prematuur en SGA geboren zuigeling goed te volgen en zo nodig eerder, maar niet voor de (gecorrigeerde) leeftijd van 4 maanden, te starten met bijvoeding om onder- dan wel overvoeding te voorkomen [2]. Begeleiding door een prelogopedist kan aangewezen zijn. Om het risico op verstoord eetgedrag niet nog verder te verhogen is het belangrijk dat er niet te veel nadruk op de inname komt te liggen.
Voor de suppletie van vitamine K en D bij prematuren verwijzen we naar paragraaf 6.1.4.
2.4.2.2 Schisis
Een kind met een lipspleet of een lip- en kaakspleet kan goed zuigen aan de borst door de brede basis van de tepelhof. Bij kunstvoeding is een speen met een brede basis nodig. Een kind met een lip- en kaak- en/of gehemeltespleet kan problemen met het zuigen hebben. Het heeft moeite om vacuüm te zuigen, voeding kan door de neus teruggegeven worden, het kind kan zich verslikken, te veel lucht slikken en traag drinken.
Kunstvoeding, vaak toegediend met de SpecialNeeds Feeder (voorheen bekend als Habermann Feeder), is mogelijk. Door het ventielsysteem en de vorm van de driestandenspeen is het mogelijk de toevoer van de melk door knijpen in de speen te ondersteunen. Het kind maakt zelf de zuig-slik-bijtbewegingen. Bij het voeden helpt het om het kind zo rechtop mogelijk te houden. Zo is de kans op verslikken het kleinst en kan aan het kind gezien worden of het drinken goed gaat. Als het kind veel lucht doorslikt is het belangrijk het regelmatig te laten boeren. De voeding zal in de meeste gevallen wat meer tijd vergen. Het zuigen op een fopspeen is lastig omdat ook hierbij een onderdruk gemaakt moet worden, dit geldt niet voor het zuigen op vingers of duim. De stappen in de ontwikkeling zijn op dezelfde momenten als bij een kind zonder schisis. De aard en de hoeveelheid van de voeding zijn dezelfde als bij kinderen zonder schisis; het moment waarop gestart wordt met bijvoeding vormt hierop geen uitzondering. Al in een vroeg stadium (vanaf het leren zuigen) kan het consulteren van een prelogopedist voor advisering en begeleiding waardevol zijn. Introductie van vaste voeding hoeft niet uitgesteld te worden tot na het sluiten van het zachte gehemelte. Extra begeleiding door een kinderdiëtist kan zinvol zijn indien ouders terughoudend zijn met introductie van vaste voeding. Een schisisteam begeleidt over het algemeen kinderen met een lip-, kaak- en/of gehemeltespleet.
2.4.2.3 Syndroom van Down
Kinderen met het syndroom van Down worden ook door de JGZ begeleid en gevaccineerd. De groei en lengte worden bijgehouden volgens een specifieke downsyndroomcurve. Daarnaast worden zij vaak door de kinderarts gezien, soms door een Down-team. Voedingsadviezen moeten door de verschillende professionals met elkaar worden afgestemd om te voorkomen dat ouders verschillende adviezen krijgen.
Kinderen met het downsyndroom kunnen morfologische afwijkingen hebben over de hele lengte van de tractus digestivus. Coeliakie komt relatief frequent voor. Behandeling gebeurt door de specialist in samenwerking met een diëtist (glutenvrij dieet). Door de hypotonie en de suboptimale mondmotoriek kan zowel borst- als kunstvoeding aanvankelijk problemen geven. Een voeding duurt daarom vaak langer: meer dan 30 minuten per voeding. Introductie van vast voedsel gebeurt afhankelijk van de ontwikkeling van de mondmotoriek. In het bijzonder de zuigbeweging van de tong kan het leren afhappen, het verwerken van grovere structuren van de voeding, het leren kauwen en het drinken uit een beker in de weg staan. Het in een vroeg stadium consulteren van een prelogopedist of een multidisciplinair eetteam voor advisering en begeleiding kan hierbij waardevol zijn.
Moeizame ontlasting komt door de hypotonie vaak voor, maar kan ook een uitingsvorm zijn van de ziekte van Hirschsprung, hypothyreoïdie of coeliakie. Na de zuigelingenleeftijd is overgewicht een veelvoorkomend probleem.
2.4.2.4 Voedselovergevoeligheid
Zie hiervoor de JGZ-richtlijn ‘Voedselovergevoeligheid’.
Slechts 3% van de kinderen heeft last van voedselovergevoeligheid. Bij ‘darmkrampjes’, diarree, veel huilen, problemen met de luchtwegen of huiduitslag wordt al snel aan allergie gedacht. Meestal worden deze klachten echter door iets anders veroorzaakt. De lage voorspellende waarde van aanvullend onderzoek (huidpriktests, allergeenspecifiek IgE) maakt dat alleen met een voedingsinterventie de diagnose voedselallergie met enige betrouwbaarheid kan worden gesteld. Zie voor meer informatie de JGZ-richtlijn ‘Voedselovergevoeligheid’.
Bij verdenking op voedselallergie wordt het verdachte allergeen uit de voeding geëlimineerd (bij borstvoeding uit de voeding van de moeder). Verdwijnen de klachten, dan wordt na vier weken een belasting uitgevoerd met de oorspronkelijke voeding ter bevestiging van de rol van het verdachte allergeen. Als bij eliminatie geen verbetering optreedt, dan is er geen sprake van voedselallergie en wordt de oorspronkelijke voeding herstart. De introductie van vaste voeding verloopt bij kinderen met voedselallergie op de gebruikelijke manier. Het is niet noodzakelijk om nieuwe voeding stap voor stap heel voorzichtig te introduceren. Door het onnodig uitstellen van de introductie van nieuwe voedingsmiddelen kan de mondmotorische en smaakontwikkeling achterblijven, angst of aversie ontstaan voor vaste voeding en de symptomen kunnen door ouders (ten onrechte) volledig worden toegeschreven aan het nieuw geïntroduceerde voedingsmiddel. Daarnaast kan er een tekort ontstaan in de inname van ijzer en voedingsvezels.
In geval van voedselovergevoeligheid is goede begeleiding essentieel. Vanwege de noodzakelijke eliminatie van bepaalde voedselbestanddelen moet extra aandacht worden besteed aan variatie in en volwaardigheid van de voeding. Ook moet de voeding leeftijdsadequaat zijn. Verwijzing naar een kinderdiëtist bij de introductie van vaste voeding bij kinderen met koemelkallergie is hierbij raadzaam. Dit om te voorkomen dat de introductie vertraging oploopt en ter voorkoming van het ontstaan van voedingsproblemen.
2.5 Epidemiologie
2.5.1 Ongezonde voedingspatronen
Uit verschillende onderzoeken komt naar voren dat de samenstelling van de voeding en de hoeveelheid voeding van kinderen en jongeren niet altijd optimaal aansluiten bij de lichamelijke behoeften. Uit voedselconsumptiepeilingen in 2005/2006 [116] blijkt dat kinderen van 2 tot 6 jaar niet voldoende groente, fruit, vis en vezels consumeren: 19% van de 2- tot 3-jarigen en 21-30% van de kinderen tot 8 jaar haalt de aanbevolen hoeveelheid fruit. Onder 4- tot 6-jarigen wordt de aanbevolen hoeveelheid voor groente bijna nooit gehaald. Meisjes blijken zowel op de basisschool als in het voortgezet onderwijs vaker groente en fruit te eten dan jongens.
De richtlijn om 2 keer per week vis te eten werd door 9% van de kinderen gehaald, 24% van de kinderen at nooit vis [116].
Vrijwel geen van de kinderen had een gebruikelijke totale vetinname van maximaal 40 energie%4, waarbij de vetzuursamenstelling ook uit verhouding was (te veel verzadigde vetten, te weinig onverzadigde vetten). De richtlijn van maximaal 10 energie% verzadigde vetzuren werd door een grote meerderheid van de kleuters (4-6 jaar) overschreden. Voor 2- tot 3-jarigen ligt deze richtlijn op maximaal 15 energie%, deze werd door ruim 98% van de peuters overschreden.
Er zijn geen verschillen tussen basisschoolleerlingen en leerlingen in het voortgezet onderwijs als het gaat om de consumptie van groente, snoep en chocola. Ongeveer 35% van de kinderen en jongeren eet dagelijks groente, een derde eet dagelijks snoep of chocola. Verder drinkt 21% van de basisschoolleerlingen en 36% van de adolescenten dagelijks suikerhoudende frisdrank [43].
Naast onvolkomenheden in de samenstelling en hoeveelheid voeding worden ook verschuivingen in het aantal eet-/drinkmomenten gezien. Een grote meerderheid van de basisschoolleerlingen (ruim 92%) en adolescenten (ruim 85 %) geeft aan iedere doordeweekse dag te ontbijten. Van Strien en Oosterveld (2008) vonden bij meisjes op de basisschoolleeftijd een positieve samenhang tussen lijngericht eten en het overslaan van het ontbijt.
Inname van het merendeel van de vitamines en mineralen bleek adequaat, met uitzondering van vitamine D, zink, ijzer en foliumzuur [116][126]. Slechts 3 op de 5 kinderen in de leeftijd van 2 tot 3 jaar ontving de aanbevolen vitamine D-suppletie [19][116]. Uit het voedingsstatusonderzoek [126] komt naar voren dat mogelijk bij een kwart van de 8-jarige en de helft van de 4-jarige kinderen sprake is van milde zinkdeficiëntie en bij 4-5% van de 4-jarigen en 1-3% van de 8-jarigen van een verhoogde kans op ijzerdeficiëntie.
(4 Eten en drinken leveren energie die het lichaam nodig heeft om te kunnen functioneren. De hoeveelheid energie wordt uitgedrukt in kilocalorieën of kilojoules. 1 kilocalorie= 4,2 kilojoules. Energieprocent (en%) is het aandeel dat een voedingsstof levert aan het totale aantal calorieën ofwel de totale energie-inname. Tien energie% verzadigde vetzuren betekent dat tien procent van de calorieën afkomstig is uit verzadigde vetzuren.)
2.5.2 Eetproblemen en eetstoornissen
Problemen op het gebied van voeding en eetgedrag hebben een hoge prevalentie. Buitenlands onderzoek laat zien dat lichte tot matige problemen voorkomen bij 25% tot 45% van de gezonde, zich normaal ontwikkelende jonge kinderen [14]. Ernstige problemen op dit gebied treden vooral op bij kinderen met psychomotorische retardatie en chronische ziekten; bij hen kan de incidentie oplopen tot 40% tot 80% [14]. Nederlandse cijfers zijn niet bekend.
Over het voorkomen van eetproblemen en eetstoornissen (anders dan overgewicht en obesitas) bij kinderen op de basisschoolleeftijd zijn geen prevalentiecijfers bekend, mede omdat de uitingsvorm van verstoord eetgedrag bij hen vaak anders is dan bij pubers en adolescenten. Er zijn sterke aanwijzingen dat eetstoornissen als anorexia en boulimia nervosa reeds voorkomen in de leeftijdsperiode tussen 8 en 12 jaar. In Nederland zijn hierover echter nog te weinig gegevens. Voor gegevens over eetproblemen en -stoornissen leidend tot overgewicht en adipositas, evenals het verschil in gewichtstoename tussen de diverse etnische groepen kinderen, wordt verwezen naar de JGZ-richtlijn ‘Overgewicht’.
De klassieke eetstoornissen anorexia nervosa en boulimia nervosa ontstaan vooral tijdens de puberteit en de adolescentie. De incidentie van anorexia nervosa is minimaal 8 per 100.000 personen van de bevolking per jaar in geïndustrialiseerde landen. Dit betekent dat er per jaar circa 1300 personen met anorexia nervosa in Nederland bij komen. De incidentie van boulimia nervosa is minimaal 13 per 100.000 personen van de bevolking per jaar. Dit betekent dat er per jaar circa 2100 personen met boulimia nervosa in Nederland bij komen.
Bij jongens en meisjes komen op de zuigelingen-, peuter- en kleuterleeftijd evenveel eetproblemen voor [22][82]. Met het toenemen van de leeftijd verschuift de man-vrouwratio geleidelijk naar 1:10 voor zowel anorexia als boulimia nervosa. De binge eating disorder komt bij mannen en vrouwen even vaak voor.
2.6 Gevolgen van ongezonde voeding en verstoord eetgedrag
2.6.1 Gevolgen voor de fysieke ontwikkeling
Op het gebied van groei en gezondheid kan zowel ongezonde voeding als verstoord eetgedrag leiden tot achterblijvende groei, ondergewicht, overgewicht, darmproblemen (obstipatie, diarree) en tandbederf [51][75][138][149]. Veel voedinggerelateerde klachten zijn het gevolg van ongezonde voeding. Diarree kan een gevolg zijn van veel (fructoserijke) vruchtensappen en verstopping kan komen door te weinig voedingsvezels en/of te weinig vocht. Verder kan spugen bij zuigelingen het gevolg zijn van te veel drinken, te veel lucht slikken, te snel drinken of te geconcentreerde voeding.
Bij kinderen die langdurig onvolwaardig eten buigt meestal eerst het gewicht en pas later de lengte af [149]. Bij normalisering van een onvolwaardig voedingspatroon treedt inhaalgroei op, maar wordt het eerdere groeiniveau niet altijd meer bereikt. Het langdurig weigeren van een of meer voedingsmiddelen of het op grond van bepaalde overtuigingen aanpassen van het voedingspatroon zonder dit te compenseren door gelijkwaardige producten kan voedingsdeficiënties (vooral van zink en ijzer) veroorzaken [126]. Bij kinderen kan dit effect hebben op de groei en ontwikkeling. Ook de mondmotorische vaardigheden van jonge kinderen kunnen door eenzijdige voedingsgewoonten negatief worden beïnvloed.
Klassieke eetstoornissen kunnen zeer ernstige lichamelijke en psychische gevolgen hebben. Bij anorexia nervosa staan de lichamelijke gevolgen van ondergewicht, ondervoeding, vasten en overactiviteit op de voorgrond. Deze gevolgen zijn onder meer: uitputting, ondertemperatuur, obstipatie en vertraagde maagontlediging, trage hartslag en lage bloeddruk, huidproblemen zoals schilferige huid, lanugobeharing, bros haar en haaruitval, botontkalking en onvoldoende botopbouw, uitblijvende menstruatie en uitblijven van de normale groei en seksuele rijping. Sommige gevolgen kunnen levensbedreigend zijn, zoals hartritmestoornissen, decompensatio cordis of hypoglykemie. De lichamelijke gevolgen van braken, misbruik van laxantia en/of diuretica kunnen zijn: lokale beschadigingen van het tandglazuur, de slokdarm of de dikke darm, vergrote speekselklieren, beschadigde handrug (door opwekken van braken) en stoornissen in de zout- en waterhuishouding. Lichamelijke gevolgen van een onregelmatig eetpatroon en/of eetbuien kunnen zijn: menstruatiestoornissen, misselijkheid en maagpijn, diarree en obesitas. Psychische klachten bij een chronische eetstoornis kunnen zijn: depressiviteit, (sociale) angstklachten, concentratie- en geheugenstoornissen en obsessief denken – vooral over eten, gewicht en uiterlijk. Eetstoornissen hebben vaak ook een grote invloed op het sociale leven van de patiënten. Zij kunnen het fysiek en mentaal vaak niet meer opbrengen om te werken, te studeren of naar school te gaan en raken in een sociaal isolement. Dankzij behandeling geneest ongeveer de helft van de jongeren.
Ook overgewicht kan een symptoom van een eetstoornis zijn. Overgewicht op kinderleeftijd is een voorspeller voor overgewicht op latere leeftijd [133]. Overgewicht en vooral obesitas leiden tot vele gezondheidsproblemen: gewrichtsproblemen, cardiovasculaire problemen, hypertensie, diabetes type 2, leververvetting en infertiliteit. Overgewicht kan daarnaast psychosociale problemen veroorzaken, zoals gepest worden, een negatief zelfbeeld en depressie. Gezien de gezondheidsrisico’s van een te hoog lichaamsgewicht is preventie van overgewicht van essentieel belang.
2.6.2 Gevolgen voor de cognitieve ontwikkeling
Er zijn aanwijzingen dat de kwaliteit van de voeding in positieve zin samenhangt met cognitieve ontwikkeling en schoolprestaties. Florence et al. (2008) vonden in een dwarsdoorsnede-onderzoek onder 5200 studenten in Canada dat studenten met een adequaat dieet een grotere kans hadden om goed te presteren op een test die het niveau van lezen en schrijven bepaalde.
Conclusie uit de literatuur:
| Niveau 3 | Er zijn aanwijzingen dat een gezond voedingspatroon, als onderdeel van een gezonde leefstijl, in positieve zin samenhangt met cognitieve ontwikkeling en schoolprestaties.
C Florence, 2008 |
Uit onderzoek bij peuters met eetproblemen bleken echter andere, psychosociale, factoren, zoals de sociaaleconomische status en het opleidingsniveau van de moeder en de moeder-kindinteractie, méér invloed te hebben op de cognitieve ontwikkeling van het kind dan de voedingsstatus [28].
De projectgroep acht het aannemelijk dat de kwaliteit van de voeding samenhangt met de schoolprestaties. De hersenen hebben, net als de andere lichaamsdelen, voedingsstoffen nodig om goed te kunnen functioneren. Verkeerde eetgewoontes vergroten het risico op tekorten die kunnen leiden tot bijvoorbeeld geheugen- en concentratiestoornissen [72][75][138].
2.6.3 Gevolgen voor de sociale en emotionele ontwikkeling
Verstoord eetgedrag kan een sterke wissel trekken op het sociaal-emotioneel welzijn van het kind of de jongere en zijn ouders en op het totale gezinsfunctioneren [28].
Er zijn bovendien aanwijzingen voor de continuïteit van verstoord eetgedrag. Bij kinderen jonger dan 10 jaar komen diverse vormen van verstoord eetgedrag voor, die nog geen eetstoornis op latere leeftijd voorspellen, maar de kans daarop wel groter maken dan bij een controlegroep van kinderen jonger dan 10 jaar zonder eetproblemen of afwijkend eetgedrag [80][89][106][108]. Onderzoek van Levy e.a. (2009) en Hofman (1998) maakt aannemelijk dat de basis van verstoord eetgedrag onder de leeftijd van 6 jaar veelal gelegd wordt in de eerste 2 levensjaren. Door uiteenlopende oorzaken kunnen zowel bij het kind als bij de ouders negatieve associaties ontstaan rondom voeding die moeilijk te doorbreken zijn. Andersom bleef bijna driekwart van de door Dahl e.a. (1986, 1992, 1994) onderzochte baby’s met ernstige en met groeiachterstand gepaard gaande voedingsproblemen ook gedurende hun schooltijd eetproblemen vertonen. Ammanati e.a. (2011) volgden kinderen met infantiele anorexia prospectief en concludeerden dat de voedingsstatus van de kinderen ten dele verbeterde, maar dat hun eetproblemen op de leeftijd van 2, 5 en 8 jaar voortduurden. Ook lieten de kinderen meer angstige en depressieve kenmerken zien, evenals sociale
problemen en regeloverschrijdend gedrag. Drewett e.a. (2006) vonden dat ‘failure to thrive’- baby’s als 12-jarigen significant kleiner en lichter waren en minder eetlust vertoonden dan hun leeftijdsgenoten. Zij bleken echter niet later in de puberteit te komen, waren even tevreden over hun lichaamsvorm en verschilden ook niet van de controlegroep wat betreft het voorkomen van angst, depressie en een negatief zelfbeeld.
3 Signaleren, diagnostiek en verwijzen
3.1 (Volgen van) groei en ontwikkeling 0-1 jaar
De jeugdgezondheidszorg beschikt over referentiegroeidiagrammen van Nederlandse, Turkse en Marokkaanse nationaliteiten (www.TNO.nl/groei). Om een stoornis in de groei te objectiveren zijn lengte, gewicht en leeftijd van belang. Naast het gewicht zelf is het beloop van de lengtecurve van belang. Voor de handelwijze bij een (vermoeden van) onvoldoende groei en te veel groei verwijzen we naar paragraaf 7.1.1.
De biometrie wordt verricht volgens de handleiding Groeidiagrammen 2010 [137]. Kinderen worden bij voorkeur bloot gewogen. Gewicht en lengte worden in het DD JGZ ingevoerd.
Zuigelingen die borstvoeding krijgen, vertonen in het eerste levensjaar over het algemeen een ander groeipatroon dan zuigelingen die met volledige zuigelingenvoeding* worden grootgebracht. Borstgevoede kinderen zijn in het eerste levenshalfjaar zwaarder dan kinderen die volledige zuigelingenvoeding krijgen; in het tweede levenshalfjaar is het omgekeerd. Rond de leeftijd van twee à drie jaar zijn deze verschillen in groei meestal verdwenen [7].
Vanaf de geboorte bestaan voedingsreflexen (zoek-, zuig-slik- en bijtreflex). Daarnaast zijn vanaf de geboorte de kokhals- en de hoestreflex aanwezig. De kokhalsreflex, ook wel worgreflex genoemd, beschermt tegen het inslikken van voorwerpen maar zal ook optreden als het kind voeding krijgt dat het niet kan of wil eten. De voedingsreflexen blijven functioneel zolang zuigen een onderdeel van de voeding is. Vanaf 3 maanden ontwikkelt het kind door de neurologische rijping andere mondfuncties. Deze mondfuncties worden het eerste jaar stap voor stap geleerd; een kind van 1 jaar kan nog zuigen (borst/speen) maar ook al een boterham eten en met het gezin mee-eten. De JGZ volgt de ontwikkeling van de motoriek, de communicatie, de persoonlijkheid en het sociale gedrag van het kind conform de standaardwerkwijze met behulp van het Van Wiechenonderzoek. Onderstaande tabel beschrijft de normale ontwikkeling met betrekking tot eten en drinken. De JGZ kent de normale ontwikkeling van het eten en drinken en past deze kennis toe bij de voorlichting en advisering aan ouders, daarbij bedenkend dat in individuele situaties flexibiliteit past.
* Volledige zuigelingenvoeding is de warenwettelijke benaming voor kunstvoeding.
| Normale ontwikkeling | |||
| Fase | Leeftijd | Mijlpalen | Eten en drinken |
| 0 | Vanaf 0 maanden | Reflexmatig zuigen verandert geleidelijk in willekeurig zuigen. |
|
| 1 | 4-6 maanden | Leren eten van een lepeltje (afhappen). |
|
| 2 | Vanaf 7 maanden | Grovere en drogere voeding wordt beter beheerst en doorgeslikt. Leert kauwen: stukjes worden met de tong afwisselend van links naar rechts in de mond gebracht; kan zélf eten met handen en vingers |
|
| 3 | 10 t/m 12 maanden | Kauwt losse stukjes; leert drinken uit een beker; leert om zélf met een lepeltje te eten. |
|
| 4 | > 12 maanden | Eet met het gezin mee. |
|
3.2 Signalering van problemen 0-1 jaar
De JGZ-professional vraagt naar voeding en eetgedrag en krijgt ook veel vragen hierover. Soms is sprake van voedingsproblemen, zoals spugen, diarree, moeizame of harde ontlasting. Aanpassingen in de voeding en/of het voedingspatroon zal meestal voldoende zijn om de klachten te verminderen of te verhelpen. In enkele gevallen is verwijzen noodzakelijk.
Eetproblemen komen ook bij zeer jonge kinderen voor. Het gaat hierbij om het niet willen, kunnen, durven of mogen eten en/of drinken. Dit leidt veelal tot zorgen en stress bij ouders/verzorgers. Meestal zijn de eetproblemen van voorbijgaande aard, maar soms blijven kinderen ‘hangen’ in een patroon van voedselweigering. De grens tussen een eetprobleem en een eetstoornis is gelegen in de ernst en duur van de verschijnselen en de gevolgen, zoals gestoorde groei of gezondheid, bedreigde psychosociale ontwikkeling en de ongerustheid van ouders en zorgverleners.
De JGZ brengt op basis van de spontaan genoemde symptomen, de afname van een voedings- en eetanamnese en lichamelijk onderzoek het voedingspatroon, eetgedrag en de lichamelijke toestand van het kind in kaart.
Aan de hand van de bevindingen bij anamnese en lichamelijk onderzoek (incl. biometrie) beoordeelt de JGZ in samenspraak met de ouders of verwijzing op grond van de aard en de ernst van de klachten geïndiceerd is.
|
Biometrie Anamnese Daarnaast wordt bij signalen van problemen rondom eten door de JGZ navraag
Lichamelijk en ontwikkelingsonderzoek Bij het lichamelijke onderzoek wordt gelet op:
|
3.3 (Volgen van) groei en ontwikkeling 1-4 jaar
De biometrie wordt verricht volgens de handleiding Groeidiagrammen 2010 [137]. De (leeftijdsafhankelijke) BMI-diagrammen geven vanaf de leeftijd van 2 jaar informatie over de aanwezigheid van over- of ondergewicht. De BMI is gedefinieerd als het gewicht (in kg) gedeeld door de lengte (in m) in het kwadraat. Voor kinderen met een gewicht naar lengte in de groeicurve ≥ +1 SDS wordt de BMI vastgesteld (zie JGZ-richtlijn ‘Overgewicht’). Voor de handelwijze bij (een vermoeden van ) onvoldoende groei en te veel groei verwijzen we naar paragraaf 7.2.1.
Vanaf de leeftijd van 1 jaar kan het kind in principe met de andere leden van het gezin mee-eten. De motorische ontwikkeling is aanvankelijk nog onrijp, waardoor de ooghand-mondcoördinatie niet vloeiend uitgevoerd wordt. Met 2 jaar kan het goed eten met de lepel en zonder probleem drinken uit een beker. Autonomie (‘zelf doen’) en imitatie, kieskeurigheid, zelfstandigheid en het ontdekken van de eigen persoonlijkheid maken dat peuters vaak wispelturige eters kunnen zijn. Met het toenemen van de spraak en taal kan de peuter beter aangeven wat hij (meestal) wel of niet lust. Smaakontwikkeling is essentieel voor het aanleren van een gevarieerd voedingspatroon. Een kind ontwikkelt zijn smaak als het veel verschillend smakende voedingsmiddelen krijgt aangeboden en wordt uitgenodigd ervan te eten.
3.4 Signalering van problemen 1-4 jaar
Voedingsproblemen zoals spugen, diarree, moeizame of harde ontlasting en eetproblemen, zoals kieskeurigheid, niet willen eten van een lepel weinig of traag eten, uitspugen, liever drinken dan eten, knoeien en gevoerd willen worden komen bij veel peuters voor, ook als zij gezond zijn en zich voorspoedig ontwikkelen. Vaak zijn deze problemen van tijdelijke aard en kan de JGZ de ouder met enkele praktische adviezen geruststellen. Maar als de problemen aanhouden, dan is het goed om deze verder te onderzoeken en het kind zo nodig te verwijzen.
De JGZ brengt op basis van de spontaan genoemde symptomen, de afname van een voedings- en eetanamnese en lichamelijk onderzoek het voedingspatroon, eetgedrag en de lichamelijke toestand van het kind in kaart. Aan de hand van de bevindingen bij anamnese en lichamelijk onderzoek (incl. biometrie) beoordeelt de JGZ in samenspraak met de ouders of verwijzing op grond van de aard en de ernst van de klachten geïndiceerd is.
|
Biometrie Anamnese
Lichamelijk en ontwikkelingsonderzoek
|
3.5 (Volgen van) groei en ontwikkeling 5-19 jaar
Biometrie en het beoordelen van de groei en ontwikkeling zijn onderdelen van het basistakenpakket en van periodieke gezondheidsonderzoeken op de basisschoolleeftijden van 5-6 jaar en 10 jaar, en tijdens het voortgezet onderwijs. Op contactmomenten volgens het basistakenpakket [45] worden alle kinderen gemeten en gewogen. Hierdoor kan er vroegsignalering plaatsvinden en kunnen er passende interventies worden aangeboden. De lengte wordt gemeten met een microtoise en het gewicht met een geijkte weegschaal. Kinderen worden bij voorkeur in hun ondergoed gewogen*. Vervolgens worden gewicht en lengte in het DD JGZ ingevoerd. Voor kinderen van Turkse en Marokkaanse afkomst zijn aparte groeicurven beschikbaar.
In opdracht van het ministerie van VWS is een signaleringsprotocol voor overgewicht en obesitas passend binnen het basistakenpakket JGZ ontwikkeld en vastgesteld [45]. De gekozen signaleringsmaat om overgewicht op te sporen is de BMI (gewicht in kg gedeeld door de lengte in meters in het kwadraat, kg/m²). Voor het vaststellen van (ernstig) overgewicht en van (ernstig) ondergewicht zijn gevalideerde internationale geslachts- en leeftijdsafhankelijke afkappunten beschikbaar vanaf de leeftijd van 2 jaar (zie JGZ-richtlijn ‘Overgewicht’).
Naast het gewicht zelf is het beloop van de groeicurve van belang. Eventueel kan de JGZ een extra contactmoment afspreken om gewicht en lengte nog een keer te meten. Een normale groeicurve sluit de aanwezigheid van een eetstoornis niet uit. Voor het signaleren van chronische ondervoeding wordt als definitie gebruikt een afbuiging in de groeicurve van 0,25 SD binnen 1 jaar bij kinderen vanaf 4 jaar.
Het biometrische onderzoek wordt aangevuld met de klinische blik van de onderzoeker, gebaseerd op kunde en ervaring. Tijdens het lichamelijke onderzoek worden daarbij de volgende kenmerken beoordeeld:
- Lichaamsbouw: gespierde kinderen kunnen een hoge BMI hebben, maar hebben dan nog geen overgewicht.
- Puberteitsstadium.
- Etniciteit.
- Verdeling van vet over het lichaam. Er zijn kinderen die een normale BMI hebben en in het gezondgewichtgebied zitten, maar met dunne ledematen en veel abdominaal vet. Deze kinderen hebben een verhoogd risico om overgewicht te ontwikkelen (JGZrichtlijn ‘Overgewicht’).
- Bij adolescenten wordt ook de middelomtrek gemeten; de middelomtrek kan goed gebruikt worden voor het monitoren van het effect van een interventie bij adolescenten. Het viscerale vet dat zich in het abdomen bevindt zal afnemen als interventies om overgewicht te verminderen effectief zijn. De middelomtrek is bij volwassenen een goede voorspeller voor het risico op comorbiditeit bij overgewicht (JGZ-richtlijn ‘Overgewicht’). De uitvoering van de middelomtrekmeting is lastig omdat bij een staand kind gemeten moet worden aan het eind van een normale uitademing. Dit maakt dat de betrouwbaarheid van de meting bij jonge kinderen gering is. Er wordt gemeten rond de taille, tussen de onderzijde van de ribbenboog en de bovenzijde van de bekkenkam. Het kind wordt gevraagd uit te ademen ter voorkoming van het inhouden van de buik. Aan het eind van een normale uitademing wordt de buikomvang gemeten. De buikomvang wordt op 1 mm nauwkeurig afgelezen (JGZ-richtlijn ‘Overgewicht’).
- De JGZ-richtlijn ‘Overgewicht’ adviseert tevens bij kinderen vanaf 5 jaar met overgewicht de bloeddruk te meten.
Op de basisschoolleeftijd nemen de cognitieve, verbale, motorische en sociale mogelijkheden van kinderen snel toe, onder andere door het didactische en sociale aanbod op school en door uitbreiding van het derde milieu. Kinderen leren concreet en logisch te denken en oorzaak en gevolg te onderscheiden. De sociale omgeving van het kind breidt uit, het kind leert met leeftijdsgenoten om te gaan. Het kan zich beter aan spelregels houden. Met het veranderen van het lichaam in de (pre)puberteit kunnen kinderen hierover onzeker worden en zich niet meer vertrouwd voelen met het eigen lichaam. Heftige gevoelens en stemmingswisselingen kunnen tot conflicten leiden. De puber wil eigen verantwoordelijkheid en zelfstandigheid, dus losmaking van de ouders. Het zoeken naar de eigen identiteit en het ontvluchten aan de eenzaamheid kunnen bij de puber leiden tot meer contacten met en afhankelijkheid van de achting van leeftijdsgenoten. Kleding, uiterlijk, gedrag en prestaties kunnen door leeftijdsgenoten bepaald worden. Maar ook worden er steeds meer eigen keuzes gemaakt als het gaat om voeding. Bij de overstap van het basis- naar het voortgezet onderwijs kunnen voedingsgewoontes flink veranderen door het aanbod dat er op school en in de omgeving van de school te verkrijgen is. Ook beschikken pubers en adolescenten gewoonlijk over een eigen budget.
Om de ontwikkeling en het algehele functioneren van kinderen en jongeren te onderzoeken wordt door de JGZ gebruikgemaakt van:
- Ontwikkelingsonderzoek. Voor het bepalen van het performale ontwikkelingsniveau wordt tijdens het JGZ-contactmoment voor kinderen van 5-6 jaar de Baecke-Fassaertmotoriektest gebruikt, waarmee stoornissen op het gebied van de fijne en grove motoriek opgespoord kunnen worden.
- Anamnese en lichamelijk onderzoek. Tijdens het onderzoek van de 5- tot 6-jarigen komen het lichamelijk en psychosociaal functioneren evenals het slapen, het eten, de ontlasting, het plassen en de zindelijkheid aan bod. Bij (pre)pubers en adolescenten wordt in een contact onder meer naar het voedingspatroon, alcoholgebruik, lichaamsbeweging en sport gevraagd. Zie voor anamnese en onderzoek verder paragraaf 5.3.
- Onderzoeksinstrumenten. Voor het in kaart brengen van het psychosociaal functioneren wordt een onderzoeksinstrument volgens de JGZ-richtlijn ‘Vroegsignalering van psychosociale problemen’ gebruikt, zoals de SDQ of de KIVPA. Onderdelen van de KIVPA kunnen aanleiding geven tot verder navragen of een bezoek aan de JGZ, afhankelijk van de organisatie van de JGZ.
- Vragenlijsten die door de JGZ gebruikt worden zijn meestal niet specifiek gericht op problemen rondom voeding en (problematisch) eetgedrag. Wel wordt steeds vaker gebruikgemaakt van vragenlijsten voor leerkrachten. Ook deze informatie kan aanleiding zijn om verder op het eetgedrag van het kind of de jongere in te gaan.
* Indien met kleren aan wordt gewogen moet hiervoor gecorrigeerd worden: kinderen 4-8 jaar: 0,4 kg; 9-11 jaar: 0,6 kg; 12-14 jaar: 0,8 kg; > 15 jaar: 1,0 kg.
3.6 Signalering van problemen 5-19 jaar
Het merendeel van de problemen die samenhangen met voeding zoals in het hoofdstuk voor kinderen in de leeftijd van 1-4 jaar beschreven komt bij oudere kinderen en jongeren minder vaak voor of zijn van voorbijgaande aard (zoals spugen, kokhalzen, verslikken, diarree). Schoolgaande kinderen en adolescenten kunnen wel last hebben van een moeizaam ontlastingspatroon.
Ook eetproblemen komen op basisschoolleeftijd minder vaak voor dan bij 1- tot 4-jarigen. De regelmaat van de schoolgang draagt hieraan bij. Er kan sprake zijn van resterende peuterproblematiek of van eetproblemen en eetstoornissen zoals die bij oudere kinderen worden gezien. Op deze leeftijd wordt verder een groep kinderen gezien (de restrictieve eters) die al van jongs af aan weinig eten, maar wel een normaal gevarieerd eetpatroon laten zien. Zij bezetten veelal de onderste lijnen van de groeicurve. Daarnaast is er de groep kinderen (de selectieve eters) die opvallend kieskeurig zijn. Deze kinderen groeien meestal voldoende, maar de eenzijdigheid van hun eetgewoonten kan voedingsdeficiënties veroorzaken of een negatief effect hebben op hun sociale functioneren (feestjes, logeerpartijen enz.) Bij basisschoolkinderen is verder alertheid gewenst bij een verandering van eetgedrag; dit kan een signaal zijn van emotionele problemen of traumatische ervaringen. Ook bij basisschoolleerlingen, pubers en adolescenten bestaat er een vloeiende overgang van eetprobleem naar eetstoornis, afhankelijk van de duur en ernst van het verstoorde eetgedrag en de gevolgen ervan. Bij eetstoornissen wordt de gezondheid geschaad door een stoornis in de groei en/of negatieve effecten op de sociaal-emotionele ontwikkeling.
Een overmatig sterke gerichtheid van het kind op eten alsmede piekeren over uiterlijk of gewicht vragen om nadere aandacht. Ten aanzien van het eetgedrag is navraag naar lijngericht en emotioneel eten van belang. Met name de twee laatste vormen van eetgedrag dragen een verhoogd risico in zich op het ontstaan van overgewicht, ondergewicht of een eetstoornis in engere zin [136]. Ook de manier waarop ouders met het eetgedrag van hun kind omgaan, is een belangrijk onderwerp van gesprek. Instrumenteel voeden (voeding als beloning), emotioneel voeden (voeding als troost of compensatie) of het uitoefenen van een overmatig sterke controle over het eetgedrag van een kind verhogen het risico op verstoord eetgedrag.
In de puberteit en adolescentie kan eetgedrag verstoord raken door lichamelijke ziekten, sociaal-emotionele problematiek of door ingrijpende levensgebeurtenissen. Op deze leeftijd neemt het risico op het ontstaan van klassieke eetstoornissen toe. Jongeren met anorexia nervosa weigeren hun lichaamsgewicht te handhaven op een voor hun leeftijd en lengte minimaal normaal gewicht. Daarnaast hebben zij een intense angst om dik te worden en is er sprake van een stoornis in de beleving van het lichaamsgewicht of de lichaamsvorm, waardoor het eigen lichaam als dikker wordt ervaren dan het in werkelijkheid is. Een bijkomend symptoom van anorexia nervosa bij meisjes is het stoppen van de menstruatie. Niet alleen in de puberteit kunnen de symptomen van anorexie aan het licht komen, ook kinderen van 10 jaar kunnen reeds verschijnselen vertonen. Bij boulimia nervosa treden herhaald eetbuien op, waarbij de jongere de controle over zijn/haar eetgedrag verliest en in korte tijd zeer veel eet. Binge eaters laten ook eetbuien zien, maar onderscheiden zich van jongeren met boulimia door het ontbreken van inadequaat compensatiegedrag (opwekken van braken, diuretica etc.)
Een specifieke categorie wordt gevormd door kinderen met (ernstig) overgewicht. Interventie bij overgewicht vindt plaats volgens het overbruggingsplan voor kinderen met overgewicht [24], bestaande uit veelbelovende BOFT-gedragingen: Stimuleren van Bewegen en Buitenspelen, dagelijks Ontbijten, reductie van Frisdranken en andere gezoete dranken en Fastfood, en reductie van Tussendoortjes, tv-kijken en computeren.
Het signaleren van eetproblemen en eetstoornissen op de basisschoolleeftijd en in de puberteit en adolescentie is een belangrijke taak van de JGZ. Met name het differentiëren tussen lichte en ernstige problemen is van belang, aangezien bij milde problematiek de JGZ zelf advies zal geven en de begeleiding op zich zal nemen, terwijl bij ernstige problematiek verwijzing noodzakelijk is zodat gezondheidsschade kan worden voorkomen of beperkt blijft.
Een zorgvuldige benadering is gewenst als er zorgen over het eetgedrag van kinderen of jongeren worden uitgesproken door school, ouders, vrienden of vriendinnen of door het kind of de jongere zelf. (Vroeg)signalering van eetstoornissen wordt vaak bemoeilijkt doordat jongeren vaak ontkennen dat er een probleem is. Ook kunnen (pseudo)medische diagnosen (‘modeziekten’) aangewend worden om eenzijdige voeding (‘dieet’) te rechtvaardigen. Bovendien spelen angst en schaamte een rol.
De JGZ moet behoedzaam met signalen omgaan om het kind of de jongere niet af te schrikken en indien nodig te overtuigen van de noodzaak om hulp te zoeken. Veel aandacht moet gegeven worden aan het motiveren.
Onderstaande tabel geeft een overzicht van gedrags- en biometrische kenmerken alsmede van groepen kinderen en jongeren die een verhoogde kans hebben op het ontwikkelen van een eetstoornis:
|
Er bestaat een verhoogde kans op een eetstoornis bij:
4. Een overmatig sterke gerichtheid van het kind of de jongere op eten en/of piekeren over uiterlijk of gewicht en/of lijngericht eten. 5. Topsporters/balletdansers/modellen. 6. Kinderen met psychiatrische of ontwikkelingsproblematiek, na trauma of life event; KOPP-kinderen (kinderen van ouders met een psychiatrische stoornis). |
3.6.1 Onderzoek door de JGZ
Aangezien de vraagstelling aan de ouders en/of jongeren bij alle leeftijdscategorieën overeenkomen en het onderzoek en de verwijscriteria op dezelfde wijze door de JGZ worden uitgevoerd respectievelijk gehanteerd is onderstaand schema toe te passen bij de kinderen op de basisschool en het voortgezet onderwijs. Bij laaggeschoolde ouders en/of ouders die het Nederlands slecht beheersen dienen de professionals rekening te houden met de wijze van vragen en de eventuele vragenlijsten.
|
Basisanamnese, vragen die altijd gesteld worden (eventueel via vragenlijst)
Aanvullend voor 10-11 jaar en ouder |
|
| Specifieke anamnese |
Aan de ouder:
Aan de tiener:
|
| Biometrie |
|
| Ontwikkelingsonderzoek | Kinderen 5-6 jaar Baecke-Fassaert-motoriektest; eventueel aanvullende vragenlijsten SDQ/KIVPA. |
| Bij problemen en/of afwijking biometrie |
|
|
Lichamelijk onderzoek
Aanvullend voor 10-11 jaar en ouder |
|
| Zijn er verwijs-/alarmsymptomen aanwezig? |
|
| Zijn er geen verwijs-/alarmsymptomen aanwezig? |
|
Belangrijk is hier te vermelden dat eetstoornissen gepaard kunnen gaan met een normale BMI. Specifieke fysieke kenmerken van een klassieke eetstoornis, zoals lanugobeharing of gebitserosie door braken, worden vaak pas zichtbaar bij een BMI die, afhankelijk van de leeftijd, onder de 13-17 ligt.
3.6.2 Signaleringsinstrumenten
De SDQ/KIVPA en signalen van ouders, leerkrachten of leeftijdsgenoten kunnen aanleiding zijn voor nader onderzoek door de JGZ.
Wanneer er een vermoeden bestaat op de aanwezigheid van een (beginnende) eetstoornis worden specifieke kenmerken van het eetgedrag van de jongere nader uitgevraagd. Hiervoor zijn in Nederland twee korte, gevalideerde screeningsinstrumenten beschikbaar, de SCOFF en de ESP (Eating disorder Screen for Primary care) [111].
De vragen van de SCOFF óf de ESP worden mondeling of schriftelijk gesteld, afhankelijk van de leeftijd van het kind/de jongere en de JGZ-organisatie. De ESP zou iets minder confronterend zijn en daardoor iets beter geaccepteerd worden.
| SCOFF Wek je braken op omdat je je met een volle maag niet goed voelt? (Sick) Ben je bang dat je geen controle meer hebt over de hoeveelheid die je eet? (Control) Ben je meer dan 7 kilo afgevallen in 3 maanden tijd? (one stOne) Denk je dat je te dik bent, terwijl anderen vinden dat je mager bent? (Fat) Vind je dat voedsel een belangrijke plaats inneemt in je leven? (Food) ESP |
4 Preventie
4.1 Algemene voorlichting en advies 0-1 jaar
Aanbevelingen
4.1.1 Borstvoeding
Onderzoek laat zien dat borstvoeding op korte en lange termijn de gezondheid van zowel de moeder als haar kind optimaal ondersteunt [116]. De JGZ adviseert ouders om ten minste gedurende de eerste 6 maanden borstvoeding te geven [90][95]. Voeden op verzoek, rooming-in en zorgvuldig aanleggen bevorderen een goede start van de borstvoeding [42]. Wanneer borstvoeding niet (meer) mogelijk is of wanneer ouders dit niet willen, dan krijgt het kind volledige zuigelingenvoeding uit de fles (‘kunstvoeding’). Voor uitgebreide informatie zie www.richtlijnborstvoeding.nl (zie ook paragraaf 1.4).
3.2.1.1 Samenstelling
Moedermelk bestaat uit een uitgebreide mix van ingrediënten, die volledig tegemoet komt aan de individuele behoefte van de à terme geboren zuigeling. De samenstelling van de moedermelk staat sterk in relatie tot de behoefte van het groeiende kind, zodat het altijd optimaal op elkaar aansluit [7]. De samenstelling (en smaak) kan per dag en zelfs gedurende een voeding verschillen. Het stadium van lactatie en de voeding van de moeder zelf zijn waarschijnlijk de meest bepalende factoren voor de hoeveelheid (volume) en de samenstelling van de moedermelk [92].
3.2.1.2. Behoefte
De Wereldgezondheidsorganisatie WHO (1998) adviseert dat baby’s op verzoek borstvoeding krijgen. Dit houdt in: zo vaak en lang als het kind wil, zowel overdag als ’s nachts. In de eerste levensweek betekent dit minimaal acht voedingen per etmaal. Vanaf het moment dat het kind meer bijvoeding krijgt, drinkt het minder en neemt de hoeveelheid moedermelk af. Het is dan een kwestie van vraag en aanbod.
3.2.1.3 Borstvoeding en kolven
Kolven van moedermelk kan noodzakelijk zijn om de melkproductie op gang te brengen of te houden, bijvoorbeeld bij scheiding van moeder en kind. Het type kolf dat gebruikt wordt, moet afgestemd zijn op het doel van het kolven. De frequentie van kolven moet zoveel mogelijk de normale voedingsfrequentie benaderen. Het is belangrijk het kolfapparaat en de flesjes om de melk in op te vangen na elk gebruik goed schoon te maken. Dit kan het beste in een vaatwasmachine of met heet water, afwasmiddel en een schone doek om mee af te drogen.
Afgekolfde moedermelk kan bij maximaal 4 °C maximaal 72 uur in de koelkast worden bewaard en 6 maanden in een diepvriezer (maximaal -18 °C). Het verwarmen van afgekolfde melk kan au bain-marie, in een flessenwarmer of in de magnetron plaatsvinden. De melk moet niet heter worden gemaakt dan de drinktemperatuur voor het kind (30-35 °C). Als de temperatuur boven de 55 °C stijgt, gaan de afweerstoffen verloren. Bij verwarming in de magnetron moet de voeding halverwege de opwarmtijd een keer worden omgeschud om gelijkmatige verwarming te bewerkstelligen.
3.1.2.4 Materiaal en techniek
Voor adviezen rondom de techniek van borstvoeding en het kolven van moedermelk verwijzen we naar de richtlijn ’Borstvoeding’ (zie paragraaf 1. Afbakening).
4.1.2 Kunstvoeding (‘volledige zuigelingenvoeding’)
Moedermelk is een volwaardige voedingsbron tot de leeftijd van 6 maanden, waarmee kan worden doorgegaan zolang moeder en kind dat kunnen en willen. Indien geen of gedeeltelijk borstvoeding wordt gegeven, dan kan kunstvoeding (< 6 maanden) of opvolgmelk (6-12 maanden) worden (bij)gegeven.
6.1.2.1 Samenstelling
De warenwettelijke benaming voor kunstvoeding is volledige zuigelingenvoeding. Volledige zuigelingenvoeding voorziet in alle benodigde voedingsstoffen voor de groei en ontwikkeling gedurende de eerste levensmaanden van gezonde à terme zuigelingen. In aanvulling op de wettelijk voorgeschreven samenstelling worden er aan kunstvoeding vaak nog andere bestanddelen toegevoegd. Maar hieraan zijn wel warenwettelijke eisen verbonden. Omdat de meeste van deze bestanddelen ook in moedermelk aanwezig zijn, wordt verondersteld dat ze specifieke gezondheidsbevorderende eigenschappen hebben. De wetenschappelijke onderbouwing voor dergelijke claims is beperkt.
Vanwege het uitputten van de bij de geboorte meegekregen lichaamsvoorraad ijzer hebben kinderen vanaf de zesde maand meer ijzer nodig. Koemelk bevat weinig ijzer. Opvolgmelk bevat toegevoegd ijzer, minder eiwit en natrium en verdient daarom de voorkeur voor kinderen die kunstvoeding krijgen vanaf de leeftijd van zes tot twaalf maanden [2].
Voor de advisering over het type volledige zuigelingenvoeding (standaard volledige zuigelingenvoeding
of hypoallergene voeding) bij een atopische aanleg verwijzen we naar de JGZ-richtlijn ‘Voedselovergevoeligheid’ (zie paragraaf 1. Afbakening).
6.1.2.2 Behoefte
De meeste kinderen willen vanaf 1 maand ongeveer 6 keer per dag een voeding. In de eerste weken willen de meeste kinderen vaker gevoed worden. Ieder kind ontwikkelt een eigen ritme; er zijn kinderen die minder vaak drinken en andere drinken juist vaker. Ook per dag kan dit verschillen. Als vuistregel voor de benodigde hoeveelheid voeding in het eerste half jaar wordt een hoeveelheid van circa 150 ml per kg lichaamsgewicht aangehouden. Dus een kind van 4000 gram zou per etmaal ongeveer nodig hebben: 4 maal 150 ml = 600 ml. Dit wordt dan verdeeld over het aantal voedingen dat de zuigeling per etmaal krijgt. De voedingen worden regelmatig over de dag verdeeld en bij voorkeur de eerste 6 weken ook ‘s nachts aangeboden. Omdat per kind het ritme en de hoeveelheid voeding verschillend kunnen zijn, zal de JGZ advies op maat geven. Er zijn geen minimale of maximale hoeveelheden vastgesteld: er is geen wetenschappelijk bewijs voor de van oudsher aanbevolen maximale hoeveelheid van een liter. De groei van het kind is een belangrijkere maat om te zien of het kind genoeg eet dan de exacte hoeveelheid. De hoeveelheid urine en ontlasting zijn, naast het gewicht, een indirecte maat om te zien of het kind voldoende of misschien te veel binnenkrijgt. Het volgen van de groeicurve is aan te bevelen om tijdig afbuigen te signaleren. Te veel gewichtstoename in de eerste twee levensjaren kan leiden tot overgewicht op latere leeftijd [9]. Het is belangrijk dat ouders weten dat het niet nodig is de hele fles altijd leeg te laten drinken.
6.1.2.3 Bereiding
Kunstvoeding is bacteriologisch gezien een kwetsbaar product, omdat het poeder waaruit de kunstvoeding wordt bereid, niet steriel is en bereide kunstvoeding een goede voedingsbodem is voor bacteriën. Voorkomen moet worden dat er ongewenste bacteriegroei in de voeding optreedt. Daarom is goede hygiëne bij de bereiding essentieel. Onderstaande adviezen komen uit de praktijk, onderzoek geeft geen uitsluitsel [1].
Zuigflessen en spenen moeten direct na gebruik omgespoeld worden met koud water. Daarna dienen ze goed te worden schoongemaakt. Dit kan het beste in een vaatwasmachine of met heet water en afwasmiddel. Voor de binnenkant van de fles wordt een speciale borstel gebruikt. Hierna worden fles en speen goed gespoeld en ondersteboven op een schone doek te drogen gezet. Als fles en speen op deze wijze zorgvuldig zijn gereinigd, kan uitkoken achterwege blijven.
Voor de bereiding van kunstvoeding kan in Nederland gewoon leidingwater worden gebruikt, zonder het water vooraf te koken. Het water hoeft alleen op de gewenste temperatuur te worden gebracht. Het Nederlandse leidingwater is voldoende veilig om gebruikt te worden voor de bereiding van kunstvoeding. Dit water mag desgewenst op temperatuur worden gebracht met behulp van een geiser of boiler. Als de kraan niet regelmatig wordt gebruikt, is het raadzaam het water eerst even door te laten stromen. Warm water uit boiler of geiser bevat niet meer zware metalen dan koud leidingwater. Als er in huis nog sprake is van loden leidingen, wordt geadviseerd de kunstvoeding aan te maken met water uit een fles of pak.
Gebruik van mineraalwater is overbodig. Er zijn slechts enkele mineraalwaters die aanspraak kunnen maken op de vermelding ‘Geschikt voor de bereiding van babyvoeding’. Dat moet op de verpakking van het mineraalwater aangegeven staan (dat betekent lage gehaltes aan nitraat, nitriet, natrium en fluor). In het buitenland kan het, afhankelijk van de hygiënische omstandigheden, wel nodig zijn om het water voor de kunstvoeding vooraf te koken of om mineraalwater te gebruiken dat eveneens als het enige tijd openstaat gekookt moet worden.
Het gebruik van aluminium pannen om water in te koken is geen probleem. Er zijn warenwettelijke maxima aan producten gesteld hoeveel aluminium er mag migreren in de voeding; de inname van aluminium via deze weg is derhalve minimaal, ook voor zuigelingen [46].
Op de verpakking van de kunstvoeding staat hoeveel afgestreken maatschepjes poeder en hoeveel water er nodig is voor de bereiding van de fles. Deze aanwijzingen moeten goed aangehouden worden. Een extra schepje poeder of maatschepjes poeder met een ‘kopje’ erop in de fles doen lijkt onschuldig, maar kan leiden tot uitdroging en overgewicht.
6.1.2.4 Bewaren en verwarmen
In de praktijk wordt aanbevolen de voeding per fles klaar te maken. Als ze niet langer dan acht uur worden bewaard, kunnen eventueel een of twee flessen van tevoren worden klaargemaakt. Deze moeten dan wel direct na bereiding in de koelkast worden gezet en worden bewaard bij een temperatuur van maximaal 4 °C. Bereide zuigelingenvoeding liever niet langer dan een uur bij kamertemperatuur bewaren. Restjes worden weggegooid.
Het verwarmen van kunstvoeding kan au bain-marie, in een flessenwarmer of in de magnetron. De voeding moet niet hoger worden verwarmd dan de drinktemperatuur voor het kind (30-35 °C).
Het is beter om klaargemaakte voeding niet mee te geven naar het kinderdagverblijf. Tijdens het vervoer, ook in een koeltas, kan de voeding niet voldoende koud worden bewaard. Bereiding ter plekke wordt geadviseerd.
6.1.2.5 Materiaal en techniek
Er zijn diverse modellen spenen en flessen te koop. Spenen zijn gemaakt van latex of siliconenrubber. Siliconenspenen zijn beter schoon te maken dan latexspenen maar scheuren wel sneller. Latexspenen kunnen tot latexallergie leiden of een probleem geven bij latexallergie van de verzorger. Belangrijk bij het kiezen van een speen is de grootte van het gaatje, het materiaal en de vorm. Deze worden afgestemd op de vorm van de mond en de zuigkracht van het kind. Is het gat in de speen te groot en heeft het kind een sterke zuigkracht, dan zal er te veel melk uit de speen komen waardoor het kind zich gemakkelijk kan verslikken. Als het kind de voeding klokkend doorslikt, neemt de kans op lucht slikken toe. Een te klein gat maakt dat het kind sneller vermoeid raakt of onrustig wordt door de geringe toestroom van melk bij het zuigen. Welke vorm het beste bij het kind past, is een kwestie van uitproberen.
Het kind weet al in een zeer vroeg stadium het verschil tussen tepel en speen, ook als een speen zogenaamd op een borst lijkt. In de periode van het reflexmatig zuigen zijn beide technieken van zuigen mogelijk. In de periode van het willekeurig zuigen zal het kind de voorkeur geven aan die manier van zuigen die het in de eerste periode heeft geleerd.
Een duidelijke maatverdeling op de fles is belangrijk voor een juiste bereiding van de kunstvoeding.
Het geven van de kunstvoeding op schoot is gunstig voor de sociale ontwikkeling. Positieve aandacht en lichaamscontact dragen bij aan de opname van voeding [50].
Vanaf 8-12 maanden kan de moeder het kind zoveel mogelijk uit een gewone beker laten drinken. Hiervoor is, zeker in de eerste weken, geduld en tijd voor nodig. Zie ook paragraaf 6.1.3.4
4.1.3 (Starten met) bijvoeding
Vanaf de leeftijd van zes maanden heeft een kind meer nodig dan alleen borstvoeding of volledige zuigelingenvoeding. Na zes maanden leveren borstvoeding en/of kunstvoeding alléén niet meer voldoende energie en voedingsstoffen om in de behoefte van het zich ontwikkelende kind te voorzien (Agostoni, 2008). Daarom wordt in de loop van het eerste levensjaar geleidelijk overgegaan van volledige melkvoeding naar gevarieerde voeding: melk- en bijvoeding. Bijvoeding omvat alle vaste voeding en vloeistoffen anders dan moedermelk, volledige zuigelingenvoeding of opvolgmelk (Agostoni, 2008). Rond de eerste verjaardag eet het kind ‘met de pot mee’.
De leeftijd waarop het beste met bijvoeding begonnen kan worden is al langere tijd een punt van discussie. Het Voedingscentrum adviseert, conform het advies van de Wereldgezondheidsorganisatie (WHO, 1998) en de European Society for Paediatric Gastroenterology, Hepatology and Nutrition ESPGHAN (Agostoni, 2008), om gedurende zes
maanden borstvoeding te geven. Zo profiteert het kind het meest van de voordelen van borstvoeding. Daarna is ook bijvoeding nodig voor de verdere groei en ontwikkeling.
Volgens dit advies dient men dus te wachten met bijvoeding tot het kind zes maanden oud is. Het advies om zes maanden uitsluitend borstvoeding te geven wordt ondersteund door Lanigan e.a. (2001) en Kramer e.a. (2002). In de praktijk vormen signalen als het in de mond steken van speelgoed, kauwen op de vuistjes, geïnteresseerd kijken hoe
anderen eten, vaak in combinatie met een toenemende behoefte aan andere voeding, voor ouders vaak al vóór de zesde maand aanleiding om te beginnen met bijvoeding.
Introductie van bijvoeding voor de leeftijd van 17 weken wordt niet aanbevolen in verband met een toegenomen risico op allergie (Agostoni, 2008), maar een recent overzichtsartikel geeft aan dat introductie van bijvoeding tussen de 17 en 26 weken ‘veilig’ is (EFSA, 2009). Verhoogde gezondheidsrisico’s op zowel de korte als de lange termijn naar aanleiding van de introductie van bijvoeding tussen de 17e en de 26e week werden niet gevonden. Dit wordt ondersteund door Quigley e.a. (2008), die geen relatie konden aantonen tussen het moment van introductie van bijvoeding en het risico op gas-trointestinale en respiratoire infectie. Ook een relatie tussen een vroege introductie van bijvoeding en overgewicht op de kinderleeftijd kon niet worden aangetoond (Huh, 2011; Moorcroft, 2011). Een verbeterde ijzer- of zinkstatus door vervroegde introductie kon ook niet worden aangetoond (Kattelman, 2001).
6.1.3.1 Soort bijvoeding
In Nederland wordt vaak gestart met gemalen fruit of groente. Het soort bijvoeding is sterk cultureel bepaald: het kan bestaan uit groente, fruit, brood, aardappel, vlees [91], vis of een vleesvervanger. Bewijzen dat bepaalde voedingsmiddelen de voorkeur verdienen als eerste hapje boven andere werden niet gevonden.
Er zijn aanwijzingen dat zowel vroege introductie (< 4 maanden) als late introductie (≥ 7 maanden) van gluten het risico op coeliakie verhoogt [2]. Het risico op coeliakie lijkt bovendien af te nemen indien gluten worden geïntroduceerd als de moeder het kind borstvoeding geeft [2]. De introductie van gluten vindt daarom het beste geleidelijk plaats vanaf de leeftijd van 4 maanden (zie ook de JGZ richtlijn ‘Voedselovergevoeligheid’). Gluten zit in bijvoorbeeld brood, koekjes, pasta, pap en tarwemeel.
Daarnaast moeten de darmen van het kind langzaam wennen aan vezels in de voeding. Dit kan door het aanbieden van brood, pasta, rijst en pap met oplopend vezelgehalte, liefst terwijl het kind nog borstvoeding krijgt [2]. Let ook op producten als tempé. Dit wordt gemaakt van sojabonen en is rijk aan vezels.
|
Overige aandachtspunten bij de voeding van 0- tot 1-jarigen zijn (Agostoni, 2008)[2]:
|
* Uitgezonderd vette vis zoals zalm en makreel.
6.1.3.2 Behoefte
Kinderen voelen zelf waarschijnlijk goed aan wanneer ze genoeg hebben gegeten (Harris, 2008). Een kind dat voortdurend meer moet eten dan het nodig heeft, heeft meer kans op overgewicht.
Er zijn aanwijzingen dat opdringen niet leidt tot meer eten, maar juist tot minder eten en achterblijven in gewicht (Galloway, 2006). Stelregel is dat de ouder bepaalt WAT en WANNEER het kind eet en het kind bepaalt HOEVEEL het eet.
6.1.3.3 Bereiden en bewaren
Kinderen hebben een aangeboren voorkeur voor voedingsmiddelen met een hoge energiedichtheid. Bij de bereiding van hapjes en maaltijden wordt geen extra suiker en zout toegevoegd. Dit zou later de voorkeur voor snoep en snacks kunnen bekrachtigen [2]. Daarnaast geeft het een vergrote kans op een hoge bloeddruk en nierproblemen op latere leeftijd.
Een warm hapje moet eerst worden afgekoeld voor het bewaard kan worden in de koelkast of vriezer. Een portie groente of fruit kan afgedekt in de koelkast worden bewaard voor de volgende dag. In de vriezer is een fruit- en groentehapje drie maanden houdbaar bij een temperatuur van -18 °C.
Opwarmen kan in de magnetron, in een flessenwarmer of au bain-marie (d.w.z. door het hapje in een kom in een pan met warm, niet kokend water te plaatsen). Een ontdooid hapje kan niet opnieuw worden bewaard of ingevroren.
Het advies dat bewaren en opwarmen van nitraatrijke groenten niet gewenst is, is vervallen.
6.1.3.4 Materiaal en techniek
Voor het geven van bijvoeding is nodig:
• Een lepeltje van onbreekbaar plastic of metaal.
• Een beker van doorzichtig, flexibel plastic.
Eventueel kan een antilek- of tuitbeker als (tijdelijk) hulpmiddel bij de overgang van borstvoeding of zuigfles naar beker gebruikt worden.
Bijvoeding wordt vanaf het moment van introductie op schoot of in een wipstoeltje gegeven, zo kan goed gezien worden wat het kind doet tijdens het eten en drinken. Het kind wordt hierbij volledig ondersteund. Daarnaast bevordert het oogcontact de interactie tussen kind en ouder. Vanaf het moment dat het kind een stabiele en ontspannen houding tijdens de maaltijd (rond 8 maanden) kan volhouden, kan het kind in een kinderstoel (eventueel met stoelverkleiner) zitten.
6.1.3.5 Baby-led weaning (Rapley-methode)
Deze methode is erop gericht om het kind zelf te laten eten, waarbij het kind zélf aangeeft wanneer het klaar is om vaste voeding te eten en in welk tempo (in het Engels: baby-led weaning) [20]. Het voedsel bestaat hierbij uit hapklare stukken in plaats van uit een gepureerde maaltijd. Bewijs dat deze methode eetproblemen voorkomt werd niet gevonden. De projectgroep wijst erop dat het risico op verslikken kan toenemen. Ouders die deze methode willen toepassen wordt daarom aangeraden te kijken of hun kind wat betreft de mondmotoriek eraan toe is om zelf stukjes te eten en om er voortdurend bij te blijven in verband met mogelijk verslikken.
Aanbevelingen
4.1.4 Vitamine K en D
Aanbevelingen
4.1.5 Praktische adviezen over eetpatronen een eetgedrag
Praktische adviezen voor ouders en verzorgers worden hieronder puntsgewijs weergegeven:
- Werk aan het opbouwen van ontspannen voedingsmomenten.
- Beperk het aantal omgevingsprikkels tijdens het eten en drinken.
- Speel in op signalen van honger en verzadiging van de baby.
- Bouw een positief contact op met het kind tijdens het voeden. Let hierbij op oogcontact, lichaamscontact, lichaamshouding, stemgebruik, gebaren en gezichtsuitdrukkingen en ga zoveel mogelijk in op initiatieven van de baby.
- Voorkom mechanistisch voeden (op de klok, zonder rekening te houden met de signalen van het kind). Achtervolg het kind niet met voeding. Gebruik geen afleidingsmanoeuvres.
- Voorkom dwingend voeden. Forceren is niet effectief en kan negatieve associaties rond eten doen ontstaan, die angst en verzet veroorzaken.
- Bied in het tweede halfjaar toenemend structuur tijdens de dag en bouw een vast eetritme op met het kind.
- Geef ruimte voor ontwikkeling en het opdoen van ervaring. Knoeien hoort erbij. Maak het kind duidelijk wat van hem verwacht wordt door voorbeeld en uitleg. Doe voor en vertel wat het moet doen.
- Neem als ouder/verzorger een ondersteunende en stimulerende houding aan en focus op wat goed gaat. Dit geeft het kind zelfvertrouwen en vergroot zijn praktische en sociaal-emotionele vaardigheden.
- Schenk voldoende tijd en aandacht aan het voeden.
- Streef naar voldoende rust en ontspanning voor ouder/verzorger, voorkom overbelasting en schakel op tijd hulp in. Hoe eerder een eetprobleem wordt opgelost, hoe beter.
4.2 Algemene voorlichting en advies 1-4 jaar
Als een kind 1 jaar oud is, is de overgang van volledige melkvoeding naar zowel vaste als vloeibare voeding voltooid en is de basis gelegd voor een gevarieerd voedingspatroon (op basis van de Richtlijnen voedselkeuze van het Voedingscentrum). In de periode van 1-4 jaar wordt dit verder uitgebreid. In deze paragraaf beschrijven we ook de voorlichting en adviezen die de JGZ kan geven ten aanzien van voeding en eetgedrag aan ouders van kinderen van 1-4 jaar. Advisering gebeurt op indicatie, bijvoorbeeld als ouders vragen hebben of bij twijfels van de JGZ of de voeding of het eetgedrag wel optimaal verloopt.
4.2.1 Gezonde voeding
Een gevarieerde voeding op basis van de Richtlijnen goede voeding voorziet vanaf de leeftijd van 1 jaar in de behoefte aan alle voedingsstoffen, met uitzondering van vitamine D. Met het gezin mee-eten kan een positieve bijdrage leveren aan het aanleren van een gezond eetgedrag.
Adequate groei is de primaire parameter voor het beoordelen van de kwaliteit van de voeding. Hoeveel een kind eet, is van secundair belang. Kinderen weten meestal van nature hoeveel ze nodig hebben en zullen zichzelf niet gauw uithongeren. Daarom is het belangrijk dat ouders leren vertrouwen op de eetlust van hun kind en geen eten opdringen [85]. De ouders bepalen wat en wanneer het kind eet; het kind bepaalt zelf hoeveel het van het aangebodene eet. In dit kader kan ook worden opgemerkt dat het niet verstandig is om kinderen bepaald voedsel (zoals snacks, snoep) te verbieden omdat, wanneer het ‘verboden’ voedsel wel beschikbaar is, het kind moeilijkheden kan hebben met het beperken van de consumptie ervan. Dit kan resulteren in overeten en eten in afwezigheid van hongergevoelens [11][129]. Om overgewicht niet in de hand te werken is het wel aan te raden de hoeveelheid snoep en snacks en het aantal snoep- en snackmomenten te beperken.
6.2.1.1 Samenstelling
De JGZ adviseert ouders over de samenstelling van de voeding. Een gezond voedingspatroon houdt in (Gezondheidsraad, 2006; Richtlijnen voedselkeuze, 2011):
- Regelmaat: drie hoofdmaaltijden en op vaste momenten iets tussendoor, met een maximum van zeven eet- en/of drinkmomenten per etmaal.
- Variatie, met ruime hoeveelheden groente, fruit en bruin- of volkorenbrood om de behoefte aan voedingsstoffen te dekken.
In bijlage 2 worden de aanbevolen hoeveelheden voor deze leeftijdsgroep weergegeven. Hierbij is het belangrijk om op te merken dat de in de bijlage beschreven hoeveelheden gezien dienen te worden als leidraad. Daadwerkelijk benodigde hoeveelheden zijn afhankelijk van lichaamsbouw, geslacht, groei en mate van lichamelijke activiteit. De kleinste hoeveelheden passen over het algemeen bij de jongste kinderen; de grootste bij de wat oudere. Het is een gemiddelde om van uit te gaan voor individuele invulling.
Vanaf de leeftijd van 1 jaar moet bij de samenstelling van de voeding met name worden gelet op de hoeveelheid en de aard van het vet, de hoeveelheid voedingsvezels, de ijzervoorziening en de keuze van dranken en het aantal eet- en/of drinkmomenten (Richtlijnen voedselkeuze, 2011).
1. Vetten. Uit onderzoek komt naar voren dat een (groot) deel van de 1- tot 4-jarige kinderen minder vet inneemt dan wordt aanbevolen [18], waardoor de inname van essentiële vetzuren onder druk kan komen te staan. Voeding met een laag vetgehalte doet ook het risico van peuterdiarree toenemen. In de praktijk houdt dit in: aandacht voor het gebruik van boterhamsmeersel met weinig verzadigd vet (ook bij smeerbaar beleg), het gebruik van zachte dieetmargarine (geen halvarine) uit een kuipje en vloeibare bak- en braadproducten of olie voor de bereiding van de warme maaltijd.
Voor deze leeftijdsgroep wordt aanbevolen dagelijks 300 ml melk(producten) te gebruiken (tenzij sprake is van lactasedeficiëntie). De halfvolle en magere varianten hebben hierbij de voorkeur, vanwege het lagere gehalte aan verzadigd vet. Bij een gezond voedingspatroon hebben peuters de extra toegevoegde vitamines en mineralen uit de peutermelk niet nodig. Zolang als moeder en kind dat willen, kan borstvoeding als (deel van de) melkbron in de voeding blijven.
2. Voedingsvezels. Voor een goede darmwerking moet de voeding voldoende voedingsvezels bevatten. Voedselconsumptieonderzoek laat zien dat de hoeveelheid vezels in de voeding van kinderen van 1-4 jaar wat onder de aanbeveling ligt. Dit vraagt aandacht voor de hoeveelheden brood (bruin en volkoren; aanbevolen wordt 2-3 sneetjes per dag), groente (1-2 opscheplepels per dag) en fruit (1½ stuks per dag) in de voeding. Het dagelijks gebruik van deze voedingsmiddelen moet worden gestimuleerd. Groente en fruit zijn ook van belang voor de preventie van chronische ziekten op latere leeftijd [60].
3. IJzer. Voedselconsumptieonderzoek liet ook zien dat bij 1- tot 4-jarigen de gemiddelde ijzerinname onder de aanbevolen hoeveelheid ligt [18][116]. Het risico van een lage ijzerstatus is groter naarmate de voeding minder ijzer bevat, maar naast de hoeveelheid ijzer in de voeding speelt ook de opname ervan een rol. De belangrijkste ijzerbronnen in de voeding zijn brood en graanproducten, vlees en vleeswaren, aardappelen en groente. IJzer uit vlees en vleeswaren (haemijzer) wordt beter opgenomen dan ijzer van plantaardige herkomst. De opname van plantaardig ijzer is beter in de aanwezigheid van vitamine C. Het is daarom aan te bevelen om bij elke maaltijd een vitamine C-bron te geven: groente, fruit of vitamine C-rijk vruchtensap.
4. Vocht. Een kind heeft op een dag ongeveer 6 à 7 bekertjes (totaal 750 ml) drinken nodig. Hiervan bestaat circa 300 ml uit melk en melkproducten. Dit laatste is van belang voor de voorziening van calcium en vitamine B2. Een overmaat aan melkproducten leidt gemakkelijk tot een onevenwichtige voeding, waarin de voorziening van andere voedingsstoffen (voedingsvezels, ijzer) onder druk kan komen te staan. Het gebruik van water als dorstlesser dient te worden gestimuleerd. Water bevat geen calorieën en spaart de tanden. Lauwe (vruchten)thee zonder suiker, verdund vruchtensap en groentesap bevatten weinig calorieën, maar verdund vruchten- en groentesap zijn zuurder dan water en tasten daardoor wel het gebit aan. Limonadesiroop,
frisdrank, diksap en gezoete yoghurtdrank bevatten veel calorieën en kunnen daardoor overgewicht in de hand werken. Dranken waaraan minder of geen suiker is toegevoegd bevatten vaak wel zoetstoffen. Alle zoetstoffen die in light dranken kunnen zitten zijn uitgebreid getest en veilig bevonden, ook in grote hoeveelheden. De enige uitzondering daarop is de zoetstof cyclamaat, daarvan kunnen jonge kinderen relatief makkelijk te veel binnenkrijgen. Beperk daarom frisdrank met cyclamaat tot maximaal 2 glazen per dag voor kinderen van 1-4 jaar.
5. Iets voor tussendoor. Het Voedingscentrum adviseert om voor iedereen van 1 jaar en ouder hooguit 7 eet- en/of drinkmomenten per dag aan te houden. Drie hiervan zijn bestemd voor de hoofdmaaltijden en de overige momenten zijn de zogenaamde eeten/ of drinkmomenten tussendoor. Met tussendoor wordt bedoeld ‘iets dat je tussendoor kunt eten (en/of drinken)’. Bij voorkeur zijn dat basisproducten uit de Schijf van Vijf, maar afhankelijk van leeftijd en geslacht is er een beetje ruimte voor het gebruik van extra’s, zoals snacks, koek, snoep en frisdrank. Voor zowel jongens als meisjes van 1-4 jaar wordt aanbevolen in totaal op een dag niet meer dan 100 kcal aan extra’s te gebruiken. Geschiktere producten voor eetmomenten tussendoor zijn: rijstwafel, soepstengel, stukjes komkommer, tomaat of wortel, fruit en rozijntjes.
6.2.1.2 Materiaal
Een goede houding is noodzakelijk om te kunnen eten. Een stevige stoel met voldoende steun geeft het kind houvast om stabiel te kunnen zitten en de handen vrij te hebben om te eten. Het leren drinken uit een beker moet vanaf 8-10 maanden worden gestimuleerd. Borst- en kunstvoeding kunnen onderdeel van de voeding blijven. Rond de leeftijd van 1 jaar behoort het kind een leeftijdsadequate mondmotoriek te hebben, uit een beker te kunnen drinken en van een lepel te kunnen eten. Het gebruik van de zuigfles neemt dan af.
Vanuit tandheelkundig perspectief verdient de beker de voorkeur boven de zuigfles. Door langdurig zuigen uit een zuigfles blijft de drank anders dan water langer dan nodig in de mond waardoor de tanden en kiezen langer worden blootgesteld aan suikers.
6.2.1.3 Preventie tandbederf
Eten en drinken kunnen het gebit aantasten. Bacteriën in de mond zetten koolhydraten en suikers uit de voeding om in zuur. Het zuur lost de mineralen in het glazuur op (demineralisatie). Wanneer dit proces lang genoeg duurt, ontstaan gaatjes (cariës). Na het eten of drinken gaat de pH (zuurgraad) in de mond weer omhoog door de bufferende werking van het speeksel. Wanneer de pH boven de 5,5 is, vindt herstel plaats (remineralisatie).
Wanneer het proces van demineralisatie zo ver gevorderd is dat het oppervlak van het glazuur onderbroken is, is er sprake van een gaatje dat zichzelf niet meer kan herstellen. Bij meer dan de helft van de 5-jarigen wordt cariës van het gebit gevonden.
Eten en drinken kunnen ook direct invloed hebben op het gebit. Wanneer de zuren uit het voedsel direct inwerken op het gebit (zonder tussenkomst van bacteriën), is er sprake van erosie. Het frequente gebruik van dranken met een lage zuurgraad, zoals frisdranken (met en zonder suiker) en vruchtensappen, is een belangrijke risicofactor van tanderosie. Het glazuur lost dan op in het zuur van de voeding. De gebitselementen vertonen bovenmatige slijtage. Een beperkt aantal eet- en/of drinkmomenten voorkomt dat het gebit de hele dag blootstaat aan zuuraanvallen. Het is verstandig om een eet- en drinkmoment te combineren, omdat in dranken vaak ook veel suiker en zuur zit, waardoor het een aanslag is op het tandglazuur (Voedingscentrum, 2011). Het gemiddelde gebit kan zich zonder schade herstellen van zeven eet- en drinkmomenten (zuurstoten) verspreid over de dag.
Het Ivoren Kruis geeft preventieve adviezen met betrekking tot het gebit van jonge kinderen (www.ivorenkruis.nl):
- Vanaf de doorbraak van de eerste tand poetsen met fluoridetandpasta.
- Een jong kind heeft niet het vermogen om systematisch te poetsen, noch de motoriek om goed te poetsen. Het gebit moet tot de leeftijd van 10 jaar (na)gepoetst worden door een ouder.
- Niet meer dan 7 eet- en drinkmomenten per dag.
- Vanaf 2-2½ jaar (als het melkgebit compleet is) ten minste 1 keer per jaar controle bij een tandarts of mondhygiënist.
6.1.2.4 Vitamine D
Tot het kind 4 jaar is, heeft het elke dag 10 microgram extra vitamine D nodig voor een optimale groei en ontwikkeling. Vitamine D is goed voor de botten en tanden. Dit advies geldt voor alle kinderen tot 4 jaar, ongeacht de zuigelingenvoeding, opvolgmelk of gewone voedingsmiddelen die het kind krijgt. Tabletjes of druppeltjes zijn zonder recept te koop bij apotheek of drogist. Het heeft de voorkeur kinderen tot 4 jaar vitamine D in de vorm van tabletten of druppels te geven en niet via verrijkte voedingsmiddelen. Bij het gebruik van verrijkte voedingsmiddelen is de inname namelijk niet verzekerd en krijgt het kind extra calorieën binnen.
4.2.2 Adequaat eetgedrag
In de ontwikkeling van peuters staan ontdekken en zelf doen centraal. Knoeien en het aangaan van strijd horen hierbij. Ouders moeten ruimte bieden voor deze ontwikkeling, maar binnen door hen gestelde grenzen. Een autoritatieve opvoedstijl draagt hiertoe bij. Door tafelregels af te spreken en korte en duidelijke gedragsinstructies te geven, weten kinderen wat er van hen wordt verwacht. Een te permissieve opvoedstijl, onder andere gekenmerkt door het weghalen van ongewenst voedsel, het aanbieden van een geliefder alternatief, een laisser-faire-houding ten aanzien van het eetgedrag van het kind en het toestaan om van tafel te lopen, beloont het ongewenste gedrag van het kind en ontneemt het kind de kans om te proeven. Een te permissieve opvoedstijl vertoont een positieve samenhang met eetproblemen bij kinderen en jongeren en slechtere uitkomsten voor voeding en gewicht [148].
Het is belangrijk vast te houden aan vaste eet- en drinkmomenten (maximaal 7 per etmaal). Een duidelijk eet- en/of drinkmoment wordt gecreëerd als de ouder samen met het kind aan tafel eet, zoveel mogelijk op vaste tijdstippen. Op tijd eten voorkomt dat een kind te moe is voor een maaltijd of geen trek meer heeft en voorkomt dat te veel drinken of tussendoortjes de eetlust bederven. Voor jonge kinderen is 15-20 minuten aan tafel zitten voldoende, met voor trage eters een uitloop tot een half uur. Het is belangrijk dat het kind tijdens de maaltijd aan tafel blijft zitten en dat de ouder het kind niet achterna loopt met eten. Na de maaltijd wordt de tafel afgeruimd zodat ‘grazen’ kan worden voorkomen. Ook als het kind weinig heeft gegeten, wordt een toetje aangeboden, net als aan de andere gezinsleden. Zo wordt niet de koppeling gelegd tussen beloning van goed gedrag (wel goed gegeten) en straf bij ongewenst gedrag (niet goed gegeten). De maaltijd die slecht is gegeten, wordt niet gecompenseerd met een andere maaltijd. ’s Nachts eten of drinken, behalve water, moet worden voorkomen [3]. Het is voor ouders geruststellend te weten dat het heel gewoon is dat bij peuters perioden van goed eten worden afgewisseld met perioden van slecht eten.
Aandachtspunten tijdens contacten met ouders van 1- tot 4-jarigen met betrekking tot
het ontwikkelen van goed eetgedrag:
| Voorbeeldgedrag | Peuters leren eten door ervaring en imitatie. Het is daarom belangrijk dat ouders zelf het goede voorbeeld geven. Zien eten doet eten; ook het voorbeeld van andere kinderen draagt hieraan bij [117][129]. Een cognitieve benadering is niet effectief bij jonge kinderen. Wardle e.a. (2000) vonden zelfs dat het promoten van een product als ‘gezond’ hen terughoudender maakte om het te gaan proberen. |
| Neofobie | Neofobie (angst voor nieuwe dingen) speelt rond het 2e levensjaar bij veel kinderen een rol. Jonkman en Hermanns (1997) noemen ‘peuteranorexie’ een normaal leeftijdsverschijnsel. Het herhaald aanbieden (10-15 x) van een product in een stimulerende en ontspannen omgeving leert een kind zijn angst te overwinnen [15]. Mengen met bekende smaken kan de acceptatie vergemakkelijken. Hoe vroeger en breder kinderen smaakervaring opdoen, hoe gezonder hun dieet op termijn is [31]. Door gevarieerde voeding aan te blijven bieden wordt het ontstaan van eenzijdige, onvolwaardige voedingspatronen voorkomen. Het vaak bereiden van aparte maaltijden voor een kind versterkt het voortduren van eetproblemen en heeft een slechte gewichts- en dieetuitkomst [148]. Hetzelfde geldt voor het aanbieden van te veel keuzemogelijkheden [70]. |
| Sfeer en presentatie | Een ontspannen sfeer aan tafel bevordert het eten [11]. Negatief commentaar over het eetgedrag van het kind doet de eetlust verder dalen [128]. Uit onderzoek bij kinderen met onvoldoende groei (‘failure to thrive’) komt naar voren dat zowel kind als ouders (onbewust) bijdragen aan het ontstaan van een negatieve spiraal. De kinderen tonen meer negatief affect, maken minder geluidjes en ontwijken oogcontact met hun moeder, die op haar beurt minder structuur biedt en zich vaker terugtrekt uit het contact. Naast een goede sfeer dragen ook het aantrekkelijk presenteren van de maaltijd en het betrekken van kinderen bij het bereiden van de maaltijd bij aan een positieve houding ten opzichte van het eten. |
| Aandacht voor eten | Met aandacht eten en het kind aandacht geven tijdens het eten kan alleen als er geen afleiding is in dezelfde ruimte. Uit onderzoek blijkt dat maaltijden die met de hele familie aan tafel worden geconsumeerd in plaats van voor de televisie, meer groenten en fruit bevatten en minder vet [11]. Daarnaast vertraagt afleiding door de televisie het verzadigingsproces, wat leidt tot een verhoogde inname van eten. Dit kan overgewicht tot gevolg hebben. Voor de televisie eten wordt daarom afgeraden. Verder wordt het gebruik van eten om een bepaald gedrag te stimuleren (belonen) of juist te ontmoedigen (straffen) niet aangeraden, vaak werkt het averechts. Het beloningseten wordt later positief geassocieerd en zal lekkerder gevonden worden, terwijl het straf-eten juist negatieve associaties oproept en dus minder lekker wordt gevonden [11][129]. |
| Signaalfunctie van eten | Als een kind plotseling een verandering van eetgedrag laat zien en een lichamelijke oorzaak hiervoor niet zichtbaar is, is het belangrijk om samen met de ouders te kijken of het kind mogelijk ‘ergens mee in de maag zit’. Veel kinderen kunnen op deze leeftijd hun emoties nog niet onder woorden brengen en vertalen dit in een verandering van hun eetgedrag, immers: een kind dat niet eet krijgt gegarandeerd aandacht! |
| Ziekteperioden, ontwikkelingsstappen en ingrijpende gebeurtenissen | Jonge kinderen kunnen een terugval in eetgedrag laten zien voor, tijdens en na een ziekteperiode of ziekenhuisopname. Hetzelfde geldt tijdens het zetten van een belangrijke ontwikkelingsstap, zoals het zindelijk worden of de start van de peuterspeelzaal. Ook ingrijpende gebeurtenissen, zoals de geboorte van een baby in het gezin, een verhuizing of een scheiding, kunnen een tijdelijke ontregeling van eetgedrag veroorzaken. |
| Reclames | Op kinderzenders wordt gedurende 10 tot 15% van de tijd reclame gemaakt. Kinderen herkennen producten waarvoor reclame wordt gemaakt, vooral als deze verbonden zijn aan gratis speelgoed met tvfiguren. In een supermarkt zijn veel kinderartikelen te koop. Hoe vaker kinderen reclame zien, hoe vaker ze om die producten gaan vragen. Het gaat hierbij met name om ongezonde en dikmakende voedingswaren, waardoor voorkeuren voor energierijke en voedingsstofarme voeding kunnen toenemen [15]. Uitleggen wat reclame is, kan nog niet bij peuters en kleuters. Van tevoren duidelijke afspraken maken over de keuzevrijheid van het kind in de supermarkt is een manier om het te reguleren. |
|
Opvoedingsadviezen voor ouders en verzorgers van 1- tot 4-jarigen:
|
Bij gezinnen uit andere culturen kan de communicatie problemen geven. Ook dient de JGZ rekening te houden met de soms grotere sociale functie van eten dan bij een doorsnee Nederlands gezin. Dit feit dient meegenomen te worden in de communicatie met de ouders. Hoe bijvoorbeeld gezond te eten zonder uit het sociale gebeuren te stappen. Vraag na wat de ouders gewend zijn te doen in de opvoeding en hoe zij zelf zijn opgevoed. Wat zijn hun waarden en normen hierbij? Sluit hier zo veel mogelijk bij aan.
4.3 Algemene voorlichting en advies 5-19 jaar
In deze paragraaf beschrijven we de voorlichting en adviezen die de JGZ kan geven ten aanzien van voeding en eetgedrag aan kinderen en jongeren van 5-19 jaar, met een uitloop naar 23 jaar.
De informatie in dit hoofdstuk beslaat een grote leeftijdsgroep, van schoolkind in het basisonderwijs tot puber en adolescent in het voortgezet onderwijs. Individuele contacten volgens het basistakenpakket [45] worden per organisatie ingevuld. Na het contact op de leeftijd van 3 jaar en 9 maanden kan overdracht op indicatie plaatsvinden. Door middel van vragenlijsten aan ouders en kinderen wordt vervolgens bij de hele leeftijdsgroep geïnventariseerd of er risico’s of problemen zijn.
Het begeleiden door de JGZ betreft veelal universele programmatische preventie op groepsniveau. Omdat een groot deel van de onderwerpen die in de vorige hoofdstukken zijn besproken ook op de oudere leeftijdscategorieën van toepassing is, wordt om herhaling te voorkomen in hoofdstuk 5 alleen andere of bijkomende informatie voor de betreffende leeftijdsgroepen beschreven. Waar nodig wordt een onderverdeling gemaakt in basisschoolkinderen en kinderen op het voortgezet onderwijs.
4.3.1 Gezonde voeding
Gevarieerd eten betekent elke dag eten uit alle vakken van de Schijf van Vijf. In de Richtlijnen goede voeding van de Gezondheidsraad worden kwalitatieve richtlijnen gegeven voor een goede voeding voor de gehele bevolking als onderdeel van een gezonde leefwijze, zie paragraaf 2.1.
Indien er sprake is van een ongewenste toename van het lichaamsgewicht of een te hoog lichaamsgewicht gelden de volgende aanvullende richtlijnen:
- Verhoog de lichamelijke activiteit tot ten minste een uur matig inspannende activiteit per dag.
- Verminder de energie-inname, in het bijzonder door een beperking van:
– het gebruik van producten met een hoge energiedichtheid;
– het gebruik van dranken die suikers bevatten;
– de portiegrootte.
6.3.1.1 Samenstelling
De Schijf van Vijf is een handig hulpmiddel om op een gezonde manier te eten (zie 2.1). Het gaat erom dat alle producten samen dagelijks zorgen voor energie en voldoende voedingsstoffen. Kinderen in deze leeftijd zijn in groei en ontwikkeling. In de puberteit verandert er veel in het lichaam van het kind. De botmassa neemt toe en jongens krijgen meer spiermassa, meisjes meer vetmassa. Eiwitten, calcium en ijzer zijn belangrijk om die groei te ondersteunen. Meisjes die menstrueren, hebben daarnaast voldoende ijzer nodig, vanwege het bloedverlies.
6.3.1.2 Behoefte
Hoeveel energie het kind per dag nodig heeft is afhankelijk van zijn groei, lichaamsbouw én van hoe actief hij is op een dag. Kinderen in de groei hebben vaak grotere porties nodig, vooral wanneer ze lichamelijk actief zijn. Verder hebben jongens over het algemeen meer energie nodig dan meisjes en oudere kinderen hebben meer nodig dan jongere kinderen. De dagelijks aanbevolen hoeveelheden basisvoedingsmiddelen en dranken naar leeftijd en geslacht zijn vermeld in bijlage 2.
6.3.1.3 Voedingspatroon
Eetgedrag omvat de activiteiten van een kind of jongere die erop gericht zijn actief voedsel te verkrijgen en op te nemen. Naarmate het kind ouder wordt, is de beschikbaarheid van voedsel groter en zijn er steeds meer (omgevings)factoren die van invloed zijn op het eetgedrag. Juist dan zijn de vaste eet- en drinkmomenten belangrijk: ontbijt, lunch en de warme maaltijd.
De eerste hoofdmaaltijd van de dag is het ontbijt. ’s Ochtends eten brengt de spijsvertering op gang en stimuleert de stoelgang. Een ontbijt levert energie voor genoeg concentratievermogen op school of op het werk. Bovendien is ontbijten ook belangrijk om een gezond gewicht te behouden. Wie niet ontbijt, compenseert dat vaak later op de ochtend met snoep en snacks. Die leveren meestal veel calorieën en relatief weinig vitamines en mineralen. Een goed ontbijt levert een belangrijke bijdrage aan de benodigde voedingsstoffen. Als ontbijten geen gewoonte is, blijven er nog maar twee hoofdmaaltijden per dag over. Samen moeten die dan alle benodigde voedingsstoffen leveren. Er bestaat bovendien een verband tussen het overslaan van het ontbijt en lijngericht eetgedrag [135]. En het overslaan van het ontbijt bleek de belangrijkste risicofactor te zijn voor het ontwikkelen van overgewicht [34]. Schoolontbijt kan voor kinderen die door omstandigheden (zoals vroeg naar werk van een ouder) niet ontbijten een belangrijke preventieve maatregel zijn.
De lunch levert energie en voedingsstoffen voor het tweede deel van de dag. In Nederland is de lunch meestal een broodmaaltijd. Op de basisschool wordt meestal nog brood meegegeven door de ouders of eten de kinderen tussen de middag thuis. Op bijna alle scholen voor voortgezet onderwijs is tegenwoordig een schoolkantine met een uitgebreid, vaak ongezond, aanbod aanwezig. Leerlingen worden zodoende dagelijks blootgesteld aan vette verleidingen, wat overgewicht in de hand werkt. Een goede lunch bestaat uit producten van de Schijf van Vijf.
Warme maaltijd. De laatste hoofdmaaltijd van de dag is de warme maaltijd. Dit is vaak het moment dat de groente gegeten wordt. Daarnaast is het goed om twee keer per week vis te eten, waarvan één keer vette vis, zoals makreel of zalmfilet. Een alternatief voor vlees is een vleesvervanger, bijvoorbeeld sojaburgers, tahoe en tempé. Naast de groente en de eiwitbron is het belangrijk om een koolhydratenbron toe te voegen aan de warme maaltijd (bijvoorbeeld aardappelen, pasta of rijst). Kinderen vinden toetjes vaak het lekkerste deel van de warme maaltijd. Er is een ruimte keuze, maar toetjes kunnen door toegevoegde suikers en door vetten in de zuivel wel zeer calorierijk zijn.
Tussendoor, snoepen en snacks. De basisvoedingsmiddelen uit de vijf vakken kunnen zowel gegeten worden bij de hoofdmaaltijden als op de eetmomenten tussendoor. Brood en fruit zijn bijvoorbeeld prima producten om tussen de hoofdmaaltijden door te eten. Er is ook wat ruimte voor extra’s: de niet-basisvoedingsmiddelen. Dat zijn bijvoorbeeld snacks, koek, gebak, snoep en frisdrank. De ruimte voor de hoeveelheid extra’s is afhankelijk van hoeveel het kind eet en beweegt en van het geslacht.
Maximale ruimte voor extra’s per dag (in kcal) (bron: Voedingscentrum):
| Leeftijd | Jongens | Meisjes |
| 4-8 jaar | 200 kcal | 200 kcal |
| 9-13 jaar | 300 kcal | 200 kcal |
| 14-23 jaar | 400 kcal | 300 kcal |
Bij de overstap van het basis- naar het voortgezet onderwijs kunnen voedingsgewoonten flink veranderen. Op de middelbare school lijken kinderen meer te gaan snacken dan op de basisschool. Vaak zijn er ook automaten aanwezig waar elk moment van de dag snoep en frisdrank uit gehaald kan worden. Het is belangrijk dat jongeren met verleidingen en sociale druk leren om te gaan.
6.3.1.4 Invloed van voeding op gedrag
Veel ouders vragen zich af of het gedrag van hun kinderen beïnvloed wordt door wat ze eten. In de media verschijnen ook vaak berichten over stoffen in de voeding die gedrag zouden beïnvloeden. Zo worden suikers, zoetstoffen of stoffen met een E-nummer (vooral kleurstoffen en conserveermiddelen) vaak als boosdoeners genoemd van hyperactief gedrag. Volgens het Voedingscentrum is er geen wetenschappelijk bewijs voor een verband tussen bepaalde stoffen in de voeding en gedrag. Wel moet er van de Europese Unie sinds 2010 op producten met AZO-kleurstoffen een waarschuwing komen dat deze stoffen de activiteit en oplettendheid van kinderen kunnen verstoren. AZO-kleurstoffen kunnen zitten in felgekleurde snoepjes en frisdranken. In een recente publicatie over de invloed van voeding op kinderen met ADHD lijkt een eliminatiedieet bij een aantal kinderen goed resultaat te hebben [118], maar meer onderzoek is gewenst [12].
Hoewel er dus geen eenduidig bewijs is voor een direct verband tussen voeding en gedrag, kan voeding wel indirect een rol spelen. De voeding kan bijvoorbeeld te weinig vet, voedingsvezels of vocht bevatten met als gevolg diarree of juist een moeizame ontlasting. Ook een onvolwaardige voeding (te weinig energie, vitamines en mineralen) kan lichamelijke klachten geven. Een bekende oorzaak van lichamelijke klachten is een tekort aan ijzer (bloedarmoede). Kinderen die lichamelijke klachten hebben door onvolwaardige voeding, voelen zich vervelend, zitten niet goed in hun vel en kunnen dit uiten in onrustig en druk gedrag of vermoeidheid en lusteloosheid. In veel gevallen verdwijnen zowel de lichamelijke klachten als de gedragsklachten door kinderen wel een volwaardige voeding te geven.
6.1.3.5 Energie- en sportdrankjes
‘Energydrinks’ zijn populair onder oudere kinderen. Meestal zijn ze er in twee varianten, een gewone versie en een ‘light’ versie. In beide zit vooral veel cafeïne. De gewone versie bevat daarnaast ook veel suiker. In een blikje ‘energydrink’ zit ongeveer evenveel cafeïne als in een kopje koffie. Kinderen verdragen wel enige cafeïne, maar net als bij volwassenen kan te veel cafeïne leiden tot nervositeit en rusteloosheid. Voor volwassenen is de richtlijn niet meer dan 4 blikjes per dag. Kinderen onder de 13 jaar wordt het gebruik van cafeïnerijke producten als energiedrankjes ontraden. Jongeren tussen de 13 en 18 jaar wordt aangeraden om consumptie van cafeïnerijke producten te beperken tot 1 consumptie per dag. Vanwege de calorieën heeft de ‘light’ soort de voorkeur boven de gewone. De ‘light’ soort is echter niet beter voor het gebit, vanwege de zuren die ook hierin zitten.
Ook sportdrankjes zijn populair. Ze bevatten geen cafeïne, maar leveren veel energie door de suikers die erin zitten en dragen zeker bij frequent gebruik bij aan het ontstaan van overgewicht. Zij zijn niet bedoeld voor gewoon gebruik, maar voor topsporters.
6.1.3.6 Alcohol
Alcohol wordt tot de leeftijd van 18 jaar ontraden. Ook het drinken van alcoholvrij bier wordt afgeraden. Het kind went dan al jong aan de smaak van bier. De hersenen ontwikkelen zich tot het 24e jaar. Alcohol heeft een direct negatief effect op de groei van de hersenen.
Alcoholgebruik door jongeren kan leiden tot onder andere concentratieproblemen en verstoort een gezonde ontwikkeling van de hersenen. Kinderen die jong starten met alcoholgebruik, hebben een vier keer zo grote kans op alcoholproblemen later dan kinderen die het gebruik uitstellen. Bovendien verdragen jongeren alcohol slechter dan volwassenen. Ze zijn nog in de groei, wegen minder en zijn kleiner. Hierdoor voelen ze het effect van alcohol sneller en heviger.
De kans op verslaving is groter, zeker bij jonge drinkers, en tevens de kans op bijkomende verslavingen (roken, drugs).
6.1.3.7 Vitamine D
Voor kinderen en jongeren met een donkere huidskleur of kinderen en jongeren die niet voldoende buiten komen geldt een suppletieadvies van 10 microgram vitamine D per dag.*
* Volgens de indeling van Fitzpatrick: de types I, II en III gelden als lichte huid, de types IV, V en VI als donkere huid
(Fitzpatrick TB. The validity and practicality of sun-reactive skin types I through VI. Arch Dermatol 1988; 124(6): 869-871))
4.3.2 Adequaat eetgedrag
Op deze leeftijden gelden de basisprincipes van het eetgedrag en de pedagogische advisering zoals in de vorige hoofdstukken beschreven.
Met betrekking tot het ontwikkelen van een goed eetgedrag wordt bij contacten met schoolkinderen en jongeren gelet op:
- Rol van ouders en leeftijdsgenoten
De ouder speelt een belangrijke rol in het eet- en beweeggedrag van het kind. Voor jonge kinderen zijn ouders en verzorgers het belangrijkste voorbeeld qua eetgedrag. Als het kind ouder wordt, zal de rol van de ouder veranderen. Jongeren regelen in toenemende mate zelf hun manier van eten en drinken. Zij leiden steeds meer hun eigen leven, met eigen verantwoordelijkheden voor school, bijbaantjes of werk. Daarom is het voor ouders van belang hun kinderen al vroeg een gevoel van verantwoordelijkheid bij te brengen, met name voor eetmomenten tussendoor. Het eetpatroon en inkoopbeleid van de ouders zijn factoren in de voedingskeuzes die jongeren maken. Uit onderzoek blijkt dat hoe vaker ouders samen eten met hun pubers, hoe gezonder hun eetgedrag is. De invloed van leeftijdsgenoten neemt met het stijgen van de leeftijd toe. Bij migrantengezinnen kunnen anderen dan de ouders als verzorgers en ‘extended family’ rolmodel zijn voor het eetgedrag. Bovendien kan eten een grotere sociale functie hebben dan de Nederlandse eettafel.
- School
Een aantal onderzoeken geeft aan dat het gezonder maken van het aanbod op school leidt tot gezonder keuzegedrag van jongeren. Jongeren zouden gezonder eten kopen wanneer het er ligt [53][119]. Uit onderzoek blijkt dat het programma De Gezonde Schoolkantine van het Voedingscentrum zorgt voor een beter aanbod. Het gaat om een significant verschil in de verhouding gezond en ongezond [79]. Er zijn aanwijzingen dat de kwaliteit van de voeding in positieve zin samenhangt met cognitieve ontwikkeling en schoolprestaties [51][75][138][149]. Het is heel aannemelijk dat er een verband is tussen voeding, gedrag en leerprestaties. De hersenen hebben net als de andere lichaamsdelen voedingsstoffen nodig om goed te kunnen functioneren. Verkeerde eetgewoontes vergroten het risico van tekorten die kunnen leiden tot bijvoorbeeld concentratiestoornissen.
Er zijn verschillende lesmodules en programma’s voor praktische lessen over gezond en duurzaam eten, zoals ‘SchoolGruiten’ en ‘Smaaklessen’.
| SchoolGruiten Scholen kunnen zich aanmelden om mee te doen. Groente + fruit = Gruit. Op een SchoolGruit-school wordt minimaal 2 dagen per week groente en fruit gegeten in de ochtendpauze. Om dit te bereiken is een stappenplan voor scholen opgesteld. www.schoolgruiten.kennisnet.nl |
| Smaaklessen Smaaklessen is het lesprogramma over eten en smaak voor de basisschool. Door te proeven, ruiken, voelen, horen en kijken verkennen kinderen hun eten. Smaaklessen hoopt dat kinderen vanuit hun eigen interesse en nieuwsgierigheid leren bewuste en gezonde voedselkeuzes te maken. www.smaaklessen.nl |
Daarnaast bestaan er educatieve preventieprogramma’s, die jongeren in een vroeg stadium informeren over de risicofactoren van eetstoornissen, de kenmerken van anorexia nervosa en boulimia nervosa en de negatieve consequenties daarvan. Deze programma’s beïnvloeden vooral de kennis van jongeren over de kenmerken en gevolgen van eetstoornissen. Verandering van attitudes ten aanzien van lijnen en het slankheidsideaal bleek veel moeilijker te bewerkstelligen, terwijl verandering van eet- en lijngedrag nog moeilijker bleek [121]. Beoordeling van de effectiviteit van de verschillende lesmodules en programma’s valt buiten het kader van deze richtlijn.
- Beeldschermtijd
Verschillende kinderzenders zenden alle dagen van de week van ’s morgens tot ’s avonds programma’s uit. Daarnaast zijn de computer, iPad et cetera niet weg te denken uit het leven van kinderen.Kinderen die veel computeren of televisiekijken, eten vaak meer snoep, doen minder aan sport en zijn gevoeliger voor van buitenaf komende voedselprikkels dan kinderen die weinig tijd achter beeldschermen doorbrengen. Ouders doen er goed aan een tijdslimiet op televisiekijken en computeren te zetten [142].
Media-alfabetiseringsprogramma’s, waarbij leerlingen kritisch leren kijken naar de boodschappen van reclame, leiden tot het minder idealiseren van het slankheidsideaal [94].
- Lijnen
Naarmate kinderen ouder worden, wordt uiterlijk belangrijker. Kinderen met een gezond gewicht kunnen al op 9- tot 10-jarige leeftijd een negatief zelfbeeld hebben. Er kan dan ook al sprake van lijngedrag zijn. Vooral meisjes willen graag slank zijn en beginnen met lijnen. Niet elke vorm van lijnen leidt tot een eetstoornis en is per definitie fout. Letten op de lijn is zelfs gezond te noemen met het oog op preventie van overgewicht en obesitas. Extreem lijngedrag dient beslist voorkomen te worden, niet alleen omdat dit een verhoogd risico inhoudt om een eetstoornis te ontwikkelen, maar ook omdat dit zelden leidt tot duurzame gewichtsvermindering.Een kind in de groei mag niet zomaar gaan lijnen; dat kan de groei vertragen. Voor kinderen en tieners die wat te dik zijn, geldt allereerst een volwaardige voeding – met voldoende energie, vitamines en mineralen, maar met weinig snoep, snacks, vette en zoete producten en frisdranken – in combinatie met extra lichaamsbeweging. Omdat het kind in de lengte groeit, zal hierdoor het gewicht geleidelijk aan weer relatief gezonder worden voor de leeftijd en lengte. Extra aandacht is nodig voor de voeding van topsporters en balletdansers: voldoende energie-inname is voor hen extra belangrijk.
5 Begeleiden en behandelen
5.1 Kinderen in de leeftijd van 0-1 jaar
JGZ heeft een belangrijke taak in de universele en individuele preventieve voorlichting, het beantwoorden van vragen van ouders met betrekking tot voeding en eetgedrag en het begeleiden en versterken van de competentie van ouders (empowerment). De preventieve taken bestaan uit:
- Het volgen van groei en ontwikkeling (paragraaf 3.1).
- Het verschaffen van informatie over gezonde voeding en leeftijdsadequaat eetgedrag en het geven van adviezen aan ouders en verzorgers om de ontwikkeling van verstoorde patronen op deze gebieden te voorkomen (paragraaf 3.2).
- Wanneer een (dreigend) voedingsprobleem (spugen, verslikken, moeizame ontlasting, diarree, te weinig drinken/eten en te veel drinken/eten) of verstoord eetgedrag wordt gesignaleerd (paragraaf 3.3.), volgt begeleiding van ouders en kind; zo nodig wordt verwezen voor extra begeleiding of verdere diagnostiek en behandeling (paragraaf 3.4).
Kinderen met specifieke somatische aandoeningen (prematuriteit, schisis, syndroom van Down, atopische aanleg en voedselovergevoeligheid) kunnen een ander voedingsadvies hebben. Deze worden beschreven in hoofdstuk 6. Voor uitgebreide informatie zie de betreffende richtlijnen.
5.1.1 Begeleiding en verwijzing bij (verdenking op) problemen 0-1 jaar
7.1.1.1 Voedingsproblemen
Hieronder beschrijven we de signalering van en verwijzing en begeleiding bij milde problemen die te maken kunnen hebben met de voeding. Achtereenvolgens komen aan de orde: spugen, kokhalzen en verslikken, darmkrampjes, diarree, moeizame of harde ontlasting, onvoldoende groei en te veel groei.
a) Spugen
Voorlichting en advies:
Het is heel gewoon dat vooral in de eerste levensmaanden met een boertje ook een mondje voeding terugkomt. De afsluiting naar de maag (sfincter) functioneert nog niet optimaal, waardoor kleine beetjes voeding kunnen terugstromen. Spugen kan bij kunstvoeding ook het gevolg zijn van te veel drinken, te veel lucht inslikken, te snel drinken en te geconcentreerde voeding. Bij borstvoeding kan spugen tevens veroorzaakt worden door te veel drinken bij een overvloedige melkproductie (verslikken!) Het spugen wordt meestal minder met het ouder worden en als het kind meer rechtop zit tijdens de voeding en is meestal verdwenen als het kind negen maanden tot een jaar oud is.
Als een zuigeling vrolijk is, goed groeit en minimaal zes natte luiers per dag heeft, is er geen reden tot bezorgdheid. Fysiologisch terugstromen (regurgitatie) kan worden tegengegaan door het kind tijdens en na de voeding te laten boeren, tijdens de voeding meer rechtop te houden en na de voeding nog enige tijd rechtop te houden. De snelheid van het drinken, de hoeveelheid voeding per keer en de bereiding van de voeding verdienen aandacht.
Als deze maatregelen onvoldoende helpen, kan de JGZ adviseren om de kunstvoeding te verdikken met bijvoorbeeld johannesbroodboompitmeel (0,5-1%) of een voeding te gebruiken waaraan verdikkingsmiddel is toegevoegd, waardoor de voeding moeilijker terugstroomt. Als verdikkingsmiddel wordt naast johannesbroodboompitmeel ook rijst-amylopectine of maïszetmeel gebruikt. Toediening van johannesbroodboompitmeel aangelengd met moedermelk op een lepeltje voor de borstvoeding is mogelijk. Het kan eventueel worden toegevoegd aan afgekolfde moedermelk. Voor de juiste bereidingswijze wordt verwezen naar de gebruiksinstructie van het betreffende product.
Verwijzing:
Bij spugende zuigelingen moet men spugen als gevolg van regurgitatie onderscheiden van spugen door pathologische reflux of prikkeling van het braakcentrum. Abnormaal spugen onderscheidt zich door hoeveelheid en kracht, het optreden van wisselende tijden na de voeding, ook ’s nachts, en de nadelige effecten op de gezondheid van het kind. Bij onzekerheid over de urineproductie kan men de luiers wegen voor en na verschonen.
Verwijzing vindt plaats:
- Naar de huisarts/kinderarts: bij persisterend spugen en als er sprake is van gewichtsstilstand of -verlies. Hetzelfde geldt als het spugen een mechanische oorzaak lijkt te hebben (projectielbraken bij pylorushypertrofie).
- Naar een kinderdiëtist: indien aandacht voor de samenstelling van de voeding nodig is.
- Naar een prelogopedist: als extra aandacht voor de houding, het materiaal (fles, speen, lepel) en de manier van voeden bij chronisch spugen nodig is.
Spugen kan leiden tot dehydratie. Snelle verwijzing naar een huisarts/kinderarts of kinderchirurg is dan nodig. Kenmerken en symptomen van uitdroging kunnen zijn:
- Minder dan zes natte luiers per dag of minder urineproductie dan normaal.
- Moeizame ontlasting.
- Onvoldoende melkinname.
- Inadequate groei (gewichtsverlies).
- Klassieke dehydratie (onder andere verminderde turgor, ingezakte fontanel).
- Extreme lusteloosheid (lethargie).
- Geelzucht (icterus).
- Te lage lichaamstemperatuur.
b) Kokhalzen en verslikken
Voorlichting en advies:
De kokhalsreflex beschermt het kind als er voeding gegeven wordt waarmee het kind mond- motorisch niet overweg kan. Daarnaast kan deze reflex een uiting zijn over hoe het kind zich voelt. Is het kind ziek, is het angstig, heeft het stress of wordt voeding opgedrongen, dan zal het eerder kokhalzen. Ook reuk en smaak kunnen een kokhalsreactie geven. Hoesten is een reactie als het kind zich verslikt in voeding.
Ouders worden geadviseerd over:
- Houding: stabiel en ontspannen, zowel die van de ouder als die van het kind (op schoot/in de (wip)stoel).
- Materiaal: keuze fles en keuze speen (zie 3.2.2).
- Consistentie van de voeding (zie 3.2.3).
- Techniek: zuigen, lepelvoeding, kauwen, drinken uit (tuit)beker.
Verwijzing:
- Verwijzing naar de huisarts/kinderarts is geïndiceerd bij verslikken tijdens elke voeding, onvoldoende speekselcontrole (kwijlen) en indien alleen vloeibare voeding passeert of bij een orale infectie.
- Als het kokhalzen en het zich verslikken de ontwikkeling van de mondmotoriek en het proces van leren eten in de weg staan, is het inschakelen van een prelogopedist noodzakelijk om voedingsproblemen te voorkomen of te verhelpen.
- Een (kinder)diëtist kan extra informatie over de hoeveelheid en het soort voeding geven.
- Als het kokhalzen niet op zichzelf staat, maar samengaat met voedselweigering en/of een pathologische voedingswijze, dan is verwijzing naar de huisarts/kinderarts in verband met verdenking op een (beginnende) eetstoornis geïndiceerd (zie verder 3.4.2).
c) Darmkrampjes (excessief huilen)
Voorlichting en advies:
Darmkrampjes worden door ouders en hulpverleners vaak gezien als een oorzaak voor het huilen van zuigelingen. Het feit dat het huilen vaak aanvalsgewijs plaatsvindt en het kind de beentjes optrekt voedt deze gedachte. Er zijn aanwijzingen dat in minder dan 5% van de zuigelingen een medische oorzaak aan het huilen ten grondslag ligt (‘Multidisciplinaire-richtlijn ‘Excessief huilen bij baby’s’). Dit kan ouders geruststellen.
De JGZ geeft voorlichting over het normale huilpatroon. Gemiddeld huilt een kind van een paar weken oud ongeveer 2 uur per dag. Uit onderzoek naar de prevalentie van huilen blijkt dat vanaf de geboorte de totale duur van het huilen langzaam toeneemt, totdat het een piek bereikt rond de leeftijd van 6-8 weken van gemiddeld 2-2,5 uur per dag. Daarnaast huilen baby’s meer in de avonduren. Na deze periode neemt de totale duur van het huilen af totdat deze vanaf ongeveer 12 weken een niveau bereikt dat stabiel blijft voor de rest van het eerste jaar van gemiddeld 1-1,5 uur per dag.
Voedingswisselingen (dat wil zeggen van borst- naar kunstvoeding of van een soort kunstvoeding naar een andere soort) worden afgeraden bij kinderen die veel huilen, evenals het stoppen met borstvoeding met het doel het huilen te reduceren. Darmkrampjes kunnen ook ontstaan als het kind te veel voeding of te veel lucht met de voeding mee naar binnen krijgt.
Uit verschillende onderzoeken blijkt dat het reduceren van prikkels, als onderdeel van de aanpak, zowel in de directe omgeving van het kind als in de woonomgeving, van invloed is op het huilen. Er wordt gestreefd naar regelmaat en voorspelbaarheid in slapen, voeden en spelen ten behoeve van het kind en de ouders met het doel het huilen te reduceren (‘Multidisciplinaire-richtlijn ‘Excessief huilen bij baby’s’). De zorgverlener observeert de interactie tussen ouders en kind en begeleidt waar deze onvoldoende is of dreigt te worden.
Verwijzing:
Verwijzing naar de huisarts/kinderarts wordt overwogen wanneer bij een ogenschijnlijk gezonde zuigeling gedacht wordt aan:
- Een somatische oorzaak van het excessief huilen (pijn, bijvoorbeeld door verborgen reflux of een liesbreuk; urineweginfectie, voornamelijk bij kinderen onder de 4 maanden).
- Psychosociale problematiek.
d) Diarree
Voorlichting en advies:
Er bestaat grote variatie in het normale ontlastingspatroon en de consistentie van de ontlasting van gezonde zuigelingen. Bij borstvoeding kan dagelijks meerdere keren dunne ontlasting optreden zonder dat er sprake is van diarree. Door de WHO wordt van diarree gesproken als de ontlastingsfrequentie is toegenomen tot > 4 maal per etmaal en de consistentie dun tot waterig is. Bij borstvoeding kan de kleur van de ontlasting veranderen afhankelijk van de voeding van de moeder [85].
Bij acute diarree moet de normale voeding worden aangevuld met extra vocht om dehydratie te voorkomen. Borstgevoede kinderen moeten vaker worden aangelegd. Bij acute diarree die langer dan één dag bestaat, moet de zuigeling voor elke dunne luier 10 ml/kg ‘oral rehydration solution’ (ORS) krijgen. Deze kan aansluitend aan de voeding worden gegeven; ORS mag niet met de voeding worden gemengd. Andere dranken, zoals bouillon, thee, vruchtensap en frisdrank, zijn zeker bij jonge kinderen niet geschikt voor rehydratie. Ze bevatten te veel of juist te weinig zout en suiker. Bij kinderen ouder dan negen maanden geeft men in eerste instantie extra drinken naast de gewone voeding.
Verwijzing:
Verwijzing moet plaatsvinden als ondanks adequate vochttoediening tekenen van uitdroging ontstaan. Pasgeborenen en heel jonge zuigelingen verdienen extra aandacht en vlotte verwijzing (een dag) in verband met snel uitdrogen bij acute diarree en braken.
Chronische diarree kan ontstaan door beschadiging van de dunnedarmvlokken, bijvoorbeeld door darmparasieten, voedselovergevoeligheid of bij coeliakie, en kan gepaard gaan met buikklachten, opgezette buik en slechte groei. Verwijzing naar de huisarts/ kinderarts wordt overwogen als de diarree langer dan twee weken duurt. Persisterende diarree met buikpijn kan ook uiting zijn van chronische obstipatie met overloopdiarree (zie JGZ-richtlijn ‘Zindelijkheid’). Indien wijzigingen in de voeding geen verbetering geven in het ontlastingspatroon, vormt dit eveneens reden tot verwijzing.
e) Moeizame of harde ontlasting
Voorlichting en advies:
Poepluiers verschillen per kind: van geel tot bruin of groen en van spuitpoep tot kleine keuteltjes. Ontlasting moet smeuïg zijn en niet uit harde keutels bestaan. Ontlasting bij borstvoeding kan wel tot tien dagen wegblijven. Bij kunstvoeding kan dat drie dagen zijn. Zodra het kind ander voedsel krijgt dan alleen melk, verandert de ontlasting. De kleur wordt bruiner en er zitten vaak onverteerde resten in. Er is geen definitie van obstipatie die voor alle leeftijden bruikbaar is. Kunstvoeding met geen of te weinig lactose, te weinig voedingsvezels, te weinig vocht en te weinig beweging kunnen de oorzaak van moeizame of harde ontlasting zijn. Wanneer de voeding niet volgens voorschrift is bereid, bijvoorbeeld met een schepje extra melkpoeder in de fles, kan dit ook moeizame of harde ontlasting geven. In veel gevallen is geen oorzaak aanwijsbaar [85].
Als er een vermoeden is dat de ontlasting moeizaam verloopt, kan dit een signaal zijn dat het kind te weinig of verkeerde voeding krijgt. Dan is in eerste instantie aandacht voor de wijze van aanleggen, de drinktechniek van het kind, de frequentie van voeden en het gewicht vereist.
De Richtlijnen goede voeding worden gevolgd met adequate hoeveelheden vezels. Daarbij wordt gelet op voldoende vochtinname (waterinname). Toevoegen van extra pre- of probiotica aan zuigelingenvoeding is niet zinvol. Bij kunstvoeding kan de voeding worden gewijzigd in een type voeding met een verhoogd lactosegehalte, aangepaste vetsamenstelling en aangepaste eiwitsamenstelling.
Als voedingsmaatregelen onvoldoende helpen kunnen orale laxantia toegevoegd worden. Verschillende laxantia zijn vrij verkrijgbaar, dit kan de JGZ adviseren en begeleiden. Uiteraard is verwijzing naar de huisarts ook mogelijk. Voor advisering en begeleiding bij gebruik van orale laxantia wordt verwezen naar de JGZ-richtlijn ‘Zindelijkheid’ (zie paragraaf 1.4). Harde ontlasting dient niet te worden behandeld met anale manipulatie of instrumentatie, vanwege de kans op beschadiging van de anus en het endeldarmslijmvlies.
Verwijzing:
- Verwijzing naar de huisarts/kinderarts is geïndiceerd bij:
– Late meconiumlozing: > 24 uur (48 uur bij prematuren).
– Obstipatie voor de leeftijd van 3 maanden (denk aan de ziekte van Hirschsprung).
Deze twee symptomen zijn een aanwijzing voor een langdurig bestaan van obstipatie al of niet op grond van een organische oorzaak en vereisen nader onderzoek in een gespecialiseerd centrum.
- Verwijzing naar de huisarts/kinderarts is ook geïndiceerd als er anamnestisch sprake is van bloed bij de ontlasting (NB: fissuur?), ontkleurde ontlasting of van gewichtsstilstand of -verlies.
- Verwijzing naar kinderdiëtist of gedragstherapeut/pedagoog als wijziging van voedingsmaatregelen en/of voedingsgedrag noodzakelijk lijkt.
- Bij kinderen van drie maanden en ouder wordt ook naar de huisarts/kinderarts verwezen als obstipatie ondanks voedingsmaatregelen en toevoegen van orale laxantia aanwezig blijft.
f) Onvoldoende groei
Voorlichting en advies:
Soms maken ouders zich zorgen als hun kind minder drinkt dan volgens de verpakking moet of als de moeder het gevoel heeft te weinig moedermelk te hebben. Als het kind levendig is, ongeveer zes plasluiers per dag heeft en wel wat groeit, niet afvalt en niet voldoet aan de verwijscriteria is er geen reden tot ongerustheid.
Bij de interpretatie van het gewicht dient rekening gehouden te worden met ‘catch-up’- en ‘catch-down’-groei. Bij deze fenomenen laat een kind dat is geboren met een relatief onder- of overgewicht een stijgende respectievelijk dalende groeilijn zien op weg naar het gewicht dat genetisch bij hem past. Dit kan worden verward met een sterke of juist achterblijvende groei. Vooral ‘catch-down’-groei kan reden zijn voor onnodige bezorgdheid en verwijzingen. Er werden in de literatuur geen criteria voor het onderscheid tussen fysiologische en pathologische gewichtsveranderingen gevonden.
Er moet rekening mee worden gehouden dat druk op een verhoogde inname (het kind zou meer moeten eten) de eetsituatie negatief kan beïnvloeden. Extra begeleiding door de JGZ of door een (kinder)diëtist kan dan nodig zijn. Aandachtspunten hierbij zijn: duur en tijdstip, frequentie en samenstelling van de voeding. De JGZ kan ook extra controleren als de groeicurve(n) afbuigt(en) maar op grond van het welbevinden van het kind verwijzing (nog) niet geïndiceerd lijkt.
Verwijzing:
- Vooral in de eerste twee levensweken kan een zuigeling snel uitdrogen. In Nederland is het algemene uitgangspunt dat er sprake is van uitdroging als een pasgeborene een gewichtsverlies van > 10% of meer dan -2,5 SDS heeft in de eerste 11 levensdagen [41][120]. Naast het gewicht moeten ook andere (klinische) symptomen in de gaten worden gehouden. Bij een gewichtsverlies van > 10% of meer dan -2,5 SDS in de eerste 11 levensdagen zijn tekenen van uitdroging voor de verloskundig hulpverlener reden voor verwijzing naar de huisarts/kinderarts.
- Bij kinderen < 1 jaar verwijst de JGZ naar de huisarts/kinderarts bij:
– Verandering in gewicht/leeftijd groter dan -1 SD op de groeicurve binnen 3 maanden.
– Verandering in lengtegroei groter dan 0,5-1 SD per jaar op de groeicurve.
g) Te veel groei
Voorlichting en advies:
Een hoog lichaamsgewicht na de leeftijd van 5-6 maanden, alsook een snelle gewichtstoename op enig moment op de leeftijd van 0-2 jaar, is geassocieerd met een hoog lichaamsgewicht op 5- tot 12-jarige leeftijd (JGZ-richtlijn ‘Overgewicht’). Het is onduidelijk wat dit voor de praktijk betekent. Voor het bepalen van overgewicht wordt de voorkeur gegeven aan gewicht naar lengte omdat er geen gevalideerde BMI-afkapwaarden voor kinderen jonger dan 2 jaar zijn.
Verwijzing:
Het is (nog) niet bekend of interventie bij kinderen jonger dan 2 jaar noodzakelijk is en wat de beste behandeling voor deze leeftijdsgroep is. Bij twijfel aan de juistheid van het voedingspatroon en onduidelijkheid bij ouders ten aanzien van het aanleren van een gezond eetgedrag wordt naast begeleiding door de JGZ verwijzing naar een kinderdiëtist en/of gedragstherapeut aangeboden.
7.1.1.2 Eetproblemen
Eetproblemen en eetstoornissen komen ook bij zeer jonge kinderen voor. In bijlage 4 worden verschillende vormen van verstoord eetgedrag bij 0- tot 1-jarigen beschreven die binnen de kindergeneeskunde en de kinder- en jeugdpsychiatrie worden gezien.
Voorlichting en advies:
In het eerste halfjaar staat het opbouwen van een ontspannen voedingsinteractie centraal, waarbij ouders oog hebben voor de signalen van honger en verzadiging van hun kind [27][97]. Daarnaast is het belangrijk te zorgen voor een rustige omgeving en dat de baby niet te slaperig of te gespannen is [27][48].
Vanaf de leeftijd van 6 maanden wordt het voor het ontwikkelen van adequaat eetgedrag belangrijker om tot een eetritme te komen, om structuur te geven aan de dag en om als ouder duidelijk te zijn in wat van het kind verwacht wordt. Ouders moeten ruimte bieden voor ontwikkeling, maar binnen door hen gestelde grenzen [152] (Rhee, 2006). Een stimulerende houding en het focussen van de aandacht op wat er goed gaat dragen bij aan ontspanning, zelfvertrouwen en het ontwikkelen van nieuwe vaardigheden. Ook de voorbeeldfunctie van ouders, een goede sfeer aan tafel met aandacht voor eten en het samenzijn aan tafel bevorderen de ontwikkeling van goed eetgedrag.
Tijdens het voeden speelt zowel verbale als non-verbale communicatie een rol. Het is belangrijk om hierbij te letten op oogcontact, lichaamscontact, lichaamshouding, stemgebruik, gebaren en gezichtsuitdrukkingen en op de manier waarop ouders contact- en handelingsinitiatieven van hun kind ontvangen en hierop ingaan [39]. Maar uiteindelijk bepaalt het kind zelf hoeveel het eet. De ouders bepalen wat, wanneer en hoe het kind eet [152]. Zie voor de praktische pedagogische advisering paragraaf 6.1.5.
Voor de JGZ is het ten slotte belangrijk altijd aandacht te besteden aan hoe het met de ouders zelf gaat en te luisteren naar hun vragen en zorgen. Alleen de aandacht op het jonge kind richten is onvoldoende. Breng steunende en belastende omgevingsfactoren in kaart. Activeer zo nodig het sociale netwerk van ouders om overbelasting te voorkomen. Zie ook hoofdstuk 4.4 Kinderen in de leeftijd van 1-4 jaar.
De JGZ heeft in sommige organisaties de mogelijkheid videointeractiebegeleiding (VIB; ook wel videohometraining genoemd) aan te bieden bij lichtere problematiek. Voorts kan het soms mogelijk zijn om praktische pedagogische begeleiding vanuit het CJG te adviseren. VIB is vanwege de visuele en vaak non-verbale elementen een goed middel bij het adviseren van laagopgeleide ouders en/of ouders die het Nederlands beperkt beheersen.
Om eetgedrag verder in kaart te brengen bieden zowel een verdiepende anamnese en directe observatie als videoanalyse van eetgedrag ingangen. In een gesprek met de ouders inventariseert de JGZ de klachten, zorgen en gevoelens die het eetgedrag bij de ouders veroorzaakt. De begeleiding kan zich richten op het verbeteren van de onderlinge afstemming. Let daarbij op oogcontact, stemgebruik, lichaamshouding en gebaren. Besteed daarnaast aandacht aan de manier van structuur bieden en leidinggeven [39]. Als de eetsituatie beladen is, kan eerst gewerkt worden aan het verbeteren van het contact tussen ouders en kind in een spelsituatie. Op die manier leren ouders de signalen van hun kind beter te herkennen en begrijpen. Ouders wordt gevraagd te kijken (‘watch’), te wachten met onmiddellijk reageren (‘wait’) en zich af te vragen wat het gedrag van hun kind kan betekenen en hoe ze daarop kunnen reageren (‘wonder’) (methode ‘watch, wait, wonder’).
Bij een meer gedragsmatige aanpak staat het belonen van gewenst gedrag centraal. Ongewenst eetgedrag moet zoveel mogelijk worden genegeerd. Ook wordt nagegaan welke factoren van kind of omgeving het verstoorde eetgedrag uitlokken en in stand houden en welke oplossingen hiervoor gevonden kunnen worden. Elke gedragstraining verloopt stapsgewijs en is gericht op het behalen van succes(jes). De ouders bepalen zelf de inhoud en volgorde van de stappen. Het jeugdgezondheidszorgteam speelt een motiverende en coachende rol. Het is belangrijk dat ouders kiezen voor een bepaalde aanpak en elkaar steunen in de uitvoering ervan. Adviseer ouders neutraal en consequent te reageren en positief en behulpzaam te blijven. Mocht het eten tijdelijk niet lukken, adviseer ouders dan laconiek te reageren en de energie en aandacht te richten op andere momenten. Zo blijft de ouder-kindinteractie ontspannen [42].
Aanbevelingen
5.1.2 Specifieke interventies 0-1 jaar
Begeleiden van kinderen met traumatische ervaringen. Wanneer kinderen een negatieve ervaring hebben meegemaakt in het mond-keelgebied, zoals bij prematuren na langdurige sondevoeding/beademing, een kno-ingreep, ernstig spugen of verslikken of – in uitzonderlijke gevallen – oraal seksueel misbruik kan een sterke angst voor stikken of doodgaan ontstaan bij met name vast voedsel. Deze kinderen kunnen om deze reden bepaalde voedingsmiddelen gaan vermijden en zich gaan beperken tot eenzijdige voedingspatronen, zoals vloeibare en gepureerde voeding [28].
Wanneer het een klein en herkenbaar trauma betreft, bijvoorbeeld een eenvoudige versliksituatie, kan de JGZ door uitleg geruststelling bieden. De slikangst kan stapsgewijs worden overwonnen door ‘geleidelijke desensitisatie’, waarbij het kind eerst de minst bedreigende producten oefent en stapsgewijs leert om de voeding die eerder angst opriep weer te accepteren. Verwijzing naar een prelogopedist is zinvol. Bij forse angst kan verwijzing naar de kinder- of jeugdpsychiater geïndiceerd zijn, bijvoorbeeld in een eetteam, om toename van angst en verzet door verdere negatieve ervaringen te voorkomen [28].
Begeleiden van kinderen met een globale ontwikkelingsachterstand. Problemen op het gebied van voedingstechniek en eetgedrag kunnen onderdeel uitmaken van een algehele ontwikkelingsachterstand (zoals bij het downsyndroom) of een ontwikkelingsstoornis, bijvoorbeeld een autismespectrumstoornis. Prelogopedist en kinderdiëtist kunnen advies geven over de samenstelling van de voeding, materialen of technieken om negatieve ervaringen tijdens het voeden te beperken. Zij leren ouders hun kind te helpen bij het ontwikkelen van de gewenste vaardigheden door hiervoor duidelijke uitleg en adviezen te geven en ouders hierbij te begeleiden.
De behandeling van deze kinderen vindt plaats door de prelogopedist in de thuissituatie of in multidisciplinair verband.
Door het nauwkeurig volgen van de ontwikkeling van kinderen tijdens de contactmomenten kan de JGZ een belangrijke rol spelen in het signaleren van een vertraagd of verstoord ontwikkelingsproces en de ouders verwijzen voor nadere diagnostiek en behandeling.
5.2 Kinderen in de leeftijd van 1-4 jaar
De JGZ geeft voorlichting over gezonde voeding en het normale eetgedrag van peuters en kleuters van 1-4 jaar, vraagt hoe het gaat met het eten en beantwoordt vragen van ouders. Daarnaast wil de JGZ voedings- en eetproblemen voorkomen. Onder de preventieve taken vallen:
- Het volgen van groei en ontwikkeling (paragraaf 4.1).
- Het verschaffen van informatie over gezonde voeding en leeftijdsadequaat eetgedrag en het geven van adviezen aan ouders en verzorgers om de ontwikkeling van verstoorde patronen op deze gebieden te voorkomen (paragraaf 4.2).
- Signalering (paragraaf 4.3), begeleiding en verwijzing bij een (dreigend) voedingsprobleem (spugen, verslikken, moeizame ontlasting, diarree, te weinig drinken/eten en te veel drinken/eten) (paragraaf 4.4.1) en eetproblemen (4.4.2).
5.2.1 Begeleiding en verwijzing bij (verdenking op) problemen 1-4 jaar
Voedingsproblemen
a) Spugen
Voorlichting en advies:
Spugen komt bij peuters veel minder vaak voor dan bij zuigelingen en kan wijzen op een onderliggende ziekte of een eetprobleem (kokhalzen). Spugen bij peuters komt niet alleen voor bij acute gastritis (‘voedselvergiftiging’) of gastro-enteritis, maar ook vaak bij andere infecties dan die van het maag-darmkanaal: bij bovenste luchtweginfecties, bij oorontsteking, bij kinderziekten en andere virale infecties. Peuters kunnen ook braken na het eten van niet-eetbare dingen (peuken of besjes!) of na te veel eten. Als het kind normaliter goed eet, vrolijk en actief is, geen koorts heeft en regelmatig plast en poept is er niets aan de hand.
Verwijzing:
Let op voldoende vochtinname. Te weinig plassen en, in ernstige gevallen, extreme lusteloosheid (sufheid) zijn tekenen van dehydratie. Bij persisterend braken (> 3 x daags gedurende de laatste 1-3 dagen) en/of tekenen van dehydratie wordt verwezen naar de huisarts/kinderarts.
b) Diarree
Voorlichting en advies:
Peuters kunnen lange tijd last hebben van diarree zonder dat ze verder klachten hebben of slecht groeien, ook wel peuterdiarree genoemd. Deze wordt vrijwel altijd veroorzaakt door een onevenwichtige voeding, met een overmaat aan vruchtensappen en vocht (meer dan 1 liter per dag) en een tekort aan vetten en vezels. Door de WHO wordt pas van diarree gesproken als de ontlastingsfrequentie is toegenomen tot meer dan 4 maal per etmaal en de consistentie dun tot waterig is.
De Richtlijnen goede voeding worden gevolgd met adequate hoeveelheden vet, vezels, vocht en fructose. Magere of halfvolle melk(producten), dieetmargarine op brood en een bak- en braadproduct of olie voor de warme maaltijd zorgen voor voldoende vetinname. Vezels zitten in groente, fruit en bruin en volkoren brood. Vruchtensappen, vooral de fructoserijke zoals appelsap, kunnen beter worden vermeden omdat deze de diarree kunnen versterken. Tijdelijk weinig of geen vruchtensap is het advies. Een voedingsdagboekje kan inzicht geven in het verstoorde eetpatroon.
Verwijzing:
Let op voldoende vochtinname. Te weinig plassen en extreme lusteloosheid zijn tekenen van dehydratie. Een kinderdiëtist kan een bijdrage leveren aan het aanpassen van de voeding en het voedingspatroon. Diarree kan ook een uitingsvorm zijn van allerlei ziekten: meestal (gastro-)enteritis op grond van een virale infectie. Andere ziekten zijn onder meer bacteriële darminfecties, coeliakie, voedselovergevoeligheid. Diarree kan ook een verschijnsel zijn bij gebruik van antibiotica. Bij persisterende diarree (> 4 x daags dunne ontlasting gedurende > 2 weken) wordt verwezen naar de huisarts/kinderarts. Dat geldt ook als de diarree samengaat met gewichtsstilstand of -verlies.
c) Moeizame of harde ontlasting
Voorlichting en advies:
Niet elk kind poept even vaak. Ook ziet de ontlasting er niet bij elk kind hetzelfde uit. De frequentie, vorm en samenstelling hangen onder andere af van de leeftijd, aanleg, voeding, beweging en stress. Bij peuters kan moeizame of harde ontlasting buikpijn, vieze broeken en overloopdiarree veroorzaken, maar ook klachten als eetlustvermindering, gedragsverandering en moeheid. Bij erg warm weer of na een periode van koorts kan harde ontlasting optreden door te weinig drinken of vochtonttrekking uit de darm. De diagnose obstipatie wordt gesteld aan de hand van de Rome III-criteria, waarbij ten minste twee van de volgende symptomen bij kinderen aanwezig moeten zijn (JGZ-richtlijn ‘Zindelijkheid’):
- Defecatiefrequentie < 2 x per week.
- Fecale incontinentie ≥ 1 episode per week indien zindelijk.
- Ophouden van ontlasting.
- Pijnlijke of harde, keutelige defecatie.
- Grote hoeveelheid ontlasting in luier/toilet.
- Grote fecale massa in abdomen of rectum.
Bij obstipatie vindt aanpassing van het voedingspatroon plaats. De Richtlijnen goede voeding worden gevolgd, met extra aandacht voor voldoende vet en voedingsvezels. Daarbij wordt gelet op voldoende vochtinname (waterinname) (Dagelijks aanbevolen hoeveelheden basisvoedingsmiddelen). Tevens is aandacht nodig voor een regelmatig eetpatroon en een goed ontbijt. Als voedingsmaatregelen onvoldoende helpen, kunnen orale laxantia toegevoegd worden. Advisering en begeleiding bij gebruik van orale laxantia door de jeugdarts worden beschreven in de JGZ-richtlijn ‘Zindelijkheid’. Harde ontlasting dient niet te worden behandeld met anale manipulatie of instrumentatie vanwege de kans op beschadiging van de anus en het endeldarmslijmvlies.
Verwijzing:
- Verwijzen naar de huisarts/kinderarts als er anamnestisch sprake is van bloed bij de ontlasting (NB: fissuur?) en/of gewichtsstilstand of -verlies.
- Verwijzen naar de kinderdiëtist voor een uitgebreidere voedingsadvisering.
- Er wordt ook naar de huisarts/kinderarts verwezen als obstipatie ondanks voedingsmaatregelen en het toevoegen van orale laxantia aanwezig blijft.
d) Onvoldoende groei
Voorlichting en advies:
Er wordt onderscheid gemaakt tussen acute en chronische ondervoeding. Gewichts- verlies of onvoldoende gewichtstoename kunnen acuut plaatsvinden, bijvoorbeeld ten gevolge van koorts, infecties, verlies van eetlust of bij onvoldoende of deficiënt voedselaanbod. Chronisch achterblijven in groei kan voorkomen bij onder meer parasitaire infecties, chronische ziekten, verwaarlozing en eetproblemen. Er moet rekening mee worden gehouden dat druk op een verhoogde inname (het kind zou meer moeten eten) de eetsituatie negatief kan beïnvloeden, waardoor er onvoldoende groei plaatsvindt. Extra begeleiding kan dan nodig zijn.
Verwijzing:
Een kinderdiëtist kan begeleiden bij het bereiken van een normaal gewicht en bij het normaliseren van het voedingspatroon en het eetgedrag. Verwijzing naar de huisarts/kinderarts vindt bij kinderen ≥ 1 jaar plaats bij een verandering in gewicht/lengte van > -1 SD op de groeicurve binnen 3 maanden. In geval van ondervoeding bij chronische ziekten kan de lengtegroei ook afbuigen. Verwijzing overwegen bij afname in lengtegroei 0,5-1 SD/jaar bij leeftijd < 4 jaar (‘failure to thrive’). Bij twijfel over de verandering in gewicht en lengte kan de JGZ een extra contactmoment afspreken.
e) Te veel groei
Voorlichting en advies:
Door een disbalans in de voedselinname en de calorische verbranding kan het gewicht toenemen, ook al eet het kind niet meer dan leeftijdgenoten. Een kind met te veel voedselinname (‘overeten’) toont meestal ook een lengtetoename. Overgewicht is een van de grootste gezondheidsproblemen bij kinderen. Voor het vaststellen van overgewicht bij kinderen van 0-2 jaar wordt gebruikgemaakt van de gewicht-naar-lengtecurve (≥ +1 SDS) vanwege het ontbreken van gevalideerde afkappunten van de BMI voor deze leeftijdsgroep. Om overgewicht vast te stellen bij kinderen vanaf 2 jaar worden internationale geslachts- en leeftijdsafhankelijke BMI-afkapwaarden gebruikt . Nadere informatie is te vinden in de JGZ- richtlijn ‘Overgewicht’.
Na signalering bestaat er geen landelijk, evidence-based of gevalideerd preventieprogramma. Tot nader onderzoek wordt daarom gebruikgemaakt van het landelijke overbruggingsplan (Bulk-Bunschoten, 2005; JGZ-richtlijn ‘Overgewicht’, 2012). In dit plan is gebruikgemaakt van veelbelovende interventies. Deze elementen hebben naast hun effect op overgewicht ook gezondheidbevorderende neveneffecten. Het overbruggingsplan richt zich op BBOFT- gedragingen: Borstvoeding, stimuleren van Bewegen en Buitenspelen, dagelijks Ontbijten, reductie van Frisdranken en andere gezoete dranken en Fastfood en reductie van Tussendoortjes, tv-kijken en computeren. Er wordt gewerkt aan uitbreiding met: stimuleren van voldoende Slaap en stimuleren van competente Opvoedingsstijlen (SO).
Verwijzing:
- Een kinderdiëtist kan begeleiden bij het bereiken van een normaal gewicht en bij het normaliseren van het voedingspatroon en het eetgedrag.
- Bij obesitas wordt naar de huisarts/kinderarts verwezen.
Eetproblemen
Voorlichting en advies:
Goede voorlichting door de JGZ over de normale fasen in de ontwikkeling van eetgedrag kan het ontstaan van onnodige ongerustheid bij ouders verminderen (zie ook 6.2.) Maar onterechte geruststelling moet worden vermeden. In bijlage 4 wordt beschreven welke eetproblemen en eetstoornissen er voorkomen in de voorschoolse leeftijdsfase. Het is belangrijk dat hardnekkig verstoord eetgedrag zo snel mogelijk wordt genormaliseerd om toenemende spanning en negatieve patroonvorming te voorkomen.
Bij het geven van voorlichting en advies wordt de nadruk gelegd op de groei in plaats van op wát en hoevéél het kind eet. Het is voor ouders belangrijk te weten dat de groeisnelheid van peuters lager is dan die van zuigelingen. Dit betekent dat de voedselbehoefte afneemt in de peutertijd. Het op tijd bijstellen van verwachtingen van ouders kan overvragen van kinderen voorkomen. Jonge kinderen zijn goed in staat hun energieinname te reguleren, door tijdens de ene maaltijd wat meer of minder te eten dan tijdens de andere. Adviseer daarom om eten niet op te dringen en beoordeel de voedselinname van een peuter liever per week dan per dag. De ene keer eet een jong kind weinig om dit een andere keer weer in te halen. Eten opdringen kan leiden tot angst en verzet of overgewicht in de hand werken.
Bij laaggeschoolde ouders en/of ouders die het Nederlands slecht beheersen dienen de professionals de informatie en adviezen op maat te geven, daarbij rekening houdend met het abstractievermogen en de taalvaardigheid van de betreffende ouder. Videohometraining is vanwege de visuele en vaak non-verbale elementen een goed middel bij het adviseren van laagopgeleide ouders en/of ouders die het Nederlands beperkt beheersen (zie ook 7.1.1.1.)
In de praktijk vinden sommige ouders het nuttig om een voedingsdagboekje bij te houden. In het voedingsdagboekje wordt de voedingsinname gedurende het hele etmaal bijgehouden om nachtelijk eten en drinken mee te kunnen nemen in de beoordeling. Ook worden zowel doordeweekse als weekenddagen meegenomen om een goed beeld te krijgen van het voedingspatroon van een kind. Een wetenschappelijke basis voor het bijhouden van een voedingsdagboekje ontbreekt. De richtlijnprojectgroep kan het gebruik ervan niet aan- of afraden. De Richtlijn voedselkeuze (2011) van het Voedingscentrum vormt het uitgangspunt voor de JGZ bij de advisering over vervangende of aanvullende voedingsmiddelen.
Bij het geven van adviezen aan ouders die bezorgd zijn over het eetgedrag van hun kind, vormt de kennis van de JGZ over de normale ontwikkeling van eetgedrag het uitgangspunt. Voor de pedagogische adviezen over eetgedrag en eetpatronen zie ook paragraaf 4.2.2. Centraal staan het bieden van structuur en duidelijkheid, het geven van leiding, een duidelijk voorbeeld en positieve feedback.
Vaste eet- en drinkmomenten. Het is belangrijk maximaal zeven eet- en drinkmomenten aan te bieden op een dag. Zo krijgt hongergevoel een kans. Adviseer ouders op vaste plaatsen en tijden te eten en zelf het goede voorbeeld te geven. Het beperken van omgevingsprikkels, een gezellige sfeer en een aantrekkelijke presentatie van het eten nodigen uit tot opname hiervan. Het is belangrijk dat ouders de regie over eet- en/of drinkmomenten in eigen hand houden [73]. Maximaal een half uur aan tafel zitten geeft ook trage eters voldoende tijd om te eten. Door na de maaltijd het bord van het kind weg te halen wordt ‘grazen’ voorkomen. ‘s Nachts eten en drinken wordt ontraden [3].
Ruimte en grenzen. Het gebruik van eten om een bepaald gedrag te stimuleren (belonen) of juist te ontmoedigen (straffen) wordt afgeraden, vaak werkt het averechts [11][129]. Om duidelijkheid aan tafel te kunnen bieden is het belangrijk dat ouders en verzorgers dezelfde lijn hanteren en elkaar steunen in de uitvoering hiervan [73]. Moeders die minder steun van hun partner krijgen, ervaren meer gedrags- en opvoedingsproblemen bij hun kind [71]. Conflicten aan tafel over het eetgedrag van het kind of de aanpak hiervan geven stress, wat de eetlust vermindert.
Positief benaderen. Een stimulerende houding draagt bij aan ontspanning, zelfvertrouwen en het ontwikkelen van nieuwe vaardigheden. Adviseer ouders positief en behulpzaam te zijn, zich te focussen op wat goed gaat en pogingen te belonen. Weigergedrag moet zoveel mogelijk worden genegeerd. Onbewust wordt weigeren van voeding vaak bekrachtigd door de omgeving, bijvoorbeeld door te stoppen met voeden, door het kind extra aandacht of aantrekkelijkere voeding te geven of door het toe te staan van tafel te lopen [148]. Als negeren niet mogelijk is kunnen ouders hun kind kortdurend naar een rustige plek brengen om bij te komen (time out). Uithongeren, dreigen of straffen zijn ineffectieve handelwijzen. Angst en reactief verzet nemen hierdoor toe [28]. Ook het apart laten eten van een kind draagt niet bij aan een oplossing [73]. Mocht het eten tijdelijk niet lukken, adviseer ouders dan neutraal te reageren en hun energie en aandacht te richten op activiteiten die wel soepel verlopen. Zo blijft de ouder-kindinteractie ontspannen, wat het eetgedrag ten goede komt [42].
Verwijzing:
Bevindingen uit anamnese en lichamelijk het onderzoek worden allereerst gebruikt om te beoordelen of een (ernstige) somatische ziekte de klachten veroorzaakt, en of het eetprobleem de groei en ontwikkeling van het kind bedreigt. De JGZ is alert op symptomen die hierop kunnen wijzen. Symptomen die kunnen wijzen op een somatische achtergrond van voedings- en/of eetproblemen bij kinderen in de leeftijd van 1-4 jaar zijn*:
Bij anamnese:
- Orale en/of mondmotorische symptomen: cariës, orale infectie.
- Persisterende pijn bij slikken > 1 week, alleen passage vloeibare voeding.
- Spugen: persisterend spugen.
- KNO- en luchtwegproblematiek: gestoorde slaap met stokkende ademhaling en ademstilstanden, recidiverende infecties (> 8 keer per jaar).
- Afwijkende defecatie: bloed bij ontlasting (NB: fissuur?), persisterende diarree (> 2 weken) en gewichtsstilstand of –verlies.
- Neurologische symptomen en ontwikkelingsachterstand: hoofdpijn, epilepsie, afwijkend looppatroon.
Bij biometrie: Onvoldoende groei: Verandering gewicht/lengte >−1 SD op de groeicurve binnen 3 maanden en/of afname in lengtegroei 0,5-1 SD/jaar bij kinderen < 4 jaar (0,25 SD/jaar bij kinderen > 4 jaar).
Bij lichamelijk onderzoek: micro-/macrocephalie, dysmorfieën, huidafwijkingen/eczeem/ bleek zien, hepato-/splenomegalie.
De bevindingen uit anamnese en lichamelijk onderzoek worden vervolgens ook gebruikt om te beoordelen of er sprake is van een eetprobleem (waarbij voorlichting, advisering of begeleiding door de JGZ is aangewezen) of een eetstoornis (waarbij de aard, ernst of duur van het verstoorde eetgedrag specialistischere (para)medische en/of pedagogische/ psychiatrische expertise vereist).
De JGZ beoordeelt de samenhang, de aard en de ernst van de hieronder genoemde symptomen. Bij een kind bestaat een verhoogde kans op een eetstoornis indien er sprake is van (zie ook 7.1.1.2):
|
Onder het begrip ‘anticipatoir kokhalzen’ wordt verstaan: het kokhalzen voordat of zelfs zonder dat het kind het voedsel in de mond heeft genomen. Onder ‘pathologische voedingswijze’ vallen:
|
|
De JGZ verwijst naar:
|
* Deze symptomen worden door kinderartsen ‘somatische alarmsymptomen voor de JGZ’ genoemd.
5.2.2 Specifieke interventies 1-4 jaar
Voor de overige mogelijkheden voor specifieke interventie door de JGZ bij eetproblemen verwijzen we naar paragraaf 7.1.2 van het hoofdstuk over kinderen in de leeftijd van 0-1 jaar.
5.3 Begeleiding en verwijzing bij (verdenking op) problemen 5-19 jaar
5.3.1 Voedingsproblemen
Bij ongerustheid over de samenstelling van de voeding en/of de hoeveelheid voeding van een kind of jongere kan middels een anamnese en/of voedingsdagboek inzicht worden verkregen in het voedingspatroon en kunnen zo nodig hierop aansluitende voedingsadviezen worden gegeven door de jeugdverpleegkundige, jeugdarts en/of een (kinder)diëtist. Bij sommige GGD’en kan intern verwezen worden naar een verpleegkundige ‘Gezond gewicht’. Uitgangspunt hiervoor vormen de Richtlijnen gezonde voeding.
Schoolgaande kinderen en adolescenten kunnen last hebben van moeizame en harde ontlasting door een ongezond voedingspatroon en weinig beweging. Advies heeft betrekking op het normaliseren van het voedingspatroon en meer lichaamsbeweging.
5.3.2 Eetproblemen
Voorlichting en advies:
De begeleiding door de JGZ bij eetproblemen kent een aantal uitgangspunten, die hieronder worden beschreven. In grote lijnen gelden deze voor alle leeftijdsgroepen. Waar nodig is een leeftijdsdifferentiatie aangebracht.
- Luisteren en informatie verstrekken
De JGZ kan ingaan op zorgen van ouders, kind en/of jongere rond eetgedrag. Dit heeft een ontladende functie: luisteren naar en reguleren van emoties. De JGZ kan ook ingaan op vragen die er bij ouder, kind of jongere leven op dit gebied. Daarnaast kan de JGZ passende voorlichting geven over voeding en bewegen, het verband tussen eten en emoties, het slankheidsideaal, het kritisch analyseren van media- en reclameboodschappen, het omgaan met problemen, het belang van zelfvertrouwen en een positieve lichaamsbeleving.
- Structuur
Zowel voor basisschoolleerlingen als voor jongeren geldt dat vaste eet- en drinkmomenten belangrijk zijn. Om voldoende te eten zijn maximaal zeven eet- en drinkmomenten per dag voldoende. Dit geeft honger een kans. ‘Grazen’ moet worden voorkomen, evenals eten en drinken in bed.
Een vaste plek om te eten geeft duidelijkheid. Samen eten als gezin aan tafel bevordert de opname van gezonde voeding. Ook het voorbeeld van ouders speelt hierin blijvend een rol. Om voldoende de aandacht te kunnen richten op het eten moeten omgevingsprikkels beperkt worden. Door tv en pc uit te zetten kan eten duidelijk eten zijn.
- Leiding
Kinderen en jongeren hebben leiding nodig om adequaat eetgedrag te kunnen laten zien. Een autoritatieve opvoedstijl is hierbij effectiever dan een autoritaire of een laisser-faire-attitude. Ouders bieden hierbij ruimte en stimulans, maar spreken ook bij de leeftijd passende tafelregels af. Zij houden rekening met de leeftijd, ontwikkelingsfase en mogelijkheden van hun kind en stemmen hun verwachtingen en reacties hierop af. Bij leidinggeven geldt: ouders zijn voorwaardenscheppend. Zij kunnen bepalen wat er in huis is en hoe laat en waar dit gegeten kan worden. Het uiteindelijke besluit om wel of niet te eten en hoeveel ligt bij het kind/de jongere zelf.Belangrijk is dat ouders op één lijn zitten en een gekozen aanpak samen neerzetten. Dwang of overmatige controle kan spanning en verzet veroorzaken. Ook uithongeren, dreigen, straffen, afleiden of apart laten eten zijn ineffectieve manieren van aanpak. Het inzetten van eten als beloning, troost of compensatie moet worden voorkomen. Leidinggeven vertaalt zich ook in het geven van duidelijke en positief geformuleerde gedragsinstructie, passend materiaal en waar nodig praktische hulp bij het eten. Verder is een gezond inkoopbeleid belangrijk en het inzetten op smaakvariatie- en ontwikkeling. Door het herhaald aanbieden van nieuwe producten wordt een eenzijdig eetpatroon voorkomen en sociaal eetgedrag bevorderd. Aparte maaltijden koken wordt ontraden.
- Communicatie
Zowel verbale als non-verbale communicatie speelt een rol tijdens eetsituaties. Verbale communicatie is de inhoud van de boodschap. Het is belangrijk dat ouders positief en helder formuleren wat zij van hun kind verwachten. Daarnaast is het belangrijk duidelijke feedback te geven op de verbale boodschappen van hun kind en daarmee te laten merken dat ze de boodschap hebben ontvangen en serieus nemen. Naast de verbale kant van de communicatie spelen non-verbale aspecten een rol bij het overbrengen van informatie tussen ouders en kind/jongere: ‘C’est le ton qui fait la musique.’ Dit betreft onder andere stem, oogcontact, lichaamshouding, mimiek en gebaren. Het is vooral belangrijk dat de boodschap congruent is. Verbale en non-verbale elementen die op elkaar aansluiten versterken elkaar en verhelderen de boodschap. Bij structuur bieden en leidinggeven speelt communicatie een belangrijke rol.Naast zintuiglijke factoren, zoals geur en visuele presentatie, is het samenspel van verbale en non-verbale communicatie bepalend voor de sfeer aan tafel. Stress remt de eetlust en moet zoveel mogelijk worden voorkomen. Conflicten aan tafel moeten worden vermeden. Adviseer als JGZ aan ouders om niet tijdens de maaltijd met elkaar in discussie te gaan over de juiste aanpak. Hiervoor moet een ander en neutraler moment
gekozen worden.
- Gedrag
Om probleemgedrag in kaart te brengen en een veranderplan op te kunnen stellen kan de JGZ of de pedagoog van het CJG gebruikmaken van een ABC-schema:
| A (antecedent): Wat gaat vooraf aan het verstoorde eetgedrag? Welke factoren van kind/jongere, ouders en omgeving lokken dit gedrag uit? Denk hierbij aan gezondheid, welbevinden, kennis/denkbeelden, schoolprestaties, gezinsfunctioneren, opvoedingsfactoren, trauma, life events, zorgen van de ouders.
B (behaviour): beschrijving van het probleemgedrag. C (consequence): Wat zijn de gevolgen van het problematische eetgedrag, zowel voor kind/jongere als ouders? Welke factoren van kind/jongere, ouders en/of omgeving houden het gedrag in stand of versterken het? |
Het in kaart brengen van deze factoren kan plaatsvinden door middel van:
- een gesprek met ouders en kind/jongere;
- directe gedragsobservatie van de eetsituatie;
- videoanalyse van de eetsituatie.
De JGZ kijkt met de ouders en het kind/de jongere wat er al goed gaat en stelt samen met hen een concreet en haalbaar veranderplan op. Hierin staat:
- Het doel: welk eetgedrag streven ouders en kind/jongere na (B)?
- Wat kan het kind/de jongere doen om dit te bereiken (A, C)?
- Wat kunnen ouders/omgeving doen om hierbij te helpen (A,C)?
Werk stapsgewijs en oplossingsgericht. Bij oudere kinderen en jongeren kan de vooruitgang inzichtelijk gemaakt worden door rapportcijfers te scoren. Voor de start van de begeleiding stellen ouders en kind/jongere de uitgangspositie vast door het toekennen van een rapportcijfer 0-10. Per sessie wordt opnieuw gescoord en samen met ouders en kind/jongere gekeken wat eenieder kan doen om dit cijfer 1 punt te verhogen. Kijk ook met elkaar wat maakt dat het cijfer niet lager is dan het is. Dit maakt de sterke kanten van het systeem duidelijk. Probeer die vast te houden en uit te bouwen.
Zet zo nodig een beloningssysteem in. Gebruik geen eten als beloning. Sociale beloningen zijn het meest wenselijk (aandacht, compliment, activiteit samen). Bij kinderen kan een (kleine) materiële beloning (stickerspaarsysteem) ondersteunend weken.
Ten slotte: elk gedrag is erop gericht iets te vermijden (bv. honger, onbehagen, pijn, straf) of te verkrijgen (bv. ontspanning, verzadiging, aandacht, goed zelfgevoel). Bij het maken van een gedragsanalyse kan met ouders en kind/jongere worden nagegaan hoe deze consequenties op een effectievere manier behaald kunnen worden, bijvoorbeeld:
- Ontspanning door hobby in plaats van door overmatig eten.
- Aandacht van ouders door samen te voetballen en in plaats van niet te eten.
- Een goed zelfgevoel door meer oog te hebben voor je karakter dan voor je postuur.
Hieronder vindt u een overzicht van de mogelijkheden voor pedagogisch-gedragsmatige begeleiding van 5- tot 19-jarigen. Bij de begeleiding kan de arts of verpleegkundige het beste gebruikmaken van motiverende gespreksvoering [8]. Wel dient rekening gehouden te worden met het feit dat deze wijze van gespreksvoering een beroep doet op (taal)vaardigheden die bij laaggeschoolden en/of ouders die het Nederlands niet voldoende beheersen onvoldoende aanwezig zijn.
| Wat? | Hoe? | Wie? |
| Informatie |
|
Jeugdarts/ jeugdverpleegkundige/ verpleegkundig specialist |
| Structuur |
|
Jeugdarts/ jeugdverpleegkundige/ verpleegkundig specialist |
| Leiding |
|
Jeugdarts/ jeugdverpleegkundige/ verpleegkundig specialist |
| Communicatie |
Analyse van communicatiepatronen in het gezin door middel van:
Let op:
|
Jeugdverpleegkundige/ verpleegkundig specialist/ videohometrainer/ pedagoog CJG |
| Gedrag |
Analyse van probleemgedrag door middel van:
Stel aan de hand van de verkregen informatie een ABCschema op:
Activeer het systeem en stel met ouders en kind/jongere vast:
Maak een concreet en haalbaar stappenplan. Zet een scoresysteem of beloningssysteem in. |
Jeugdverpleegkundige/ verpleegkundig specialist/ videohometrainer/ pedagoog CJG |
Verwijzing:
Bij alle kinderen en jongeren met een voedings- of eetprobleem wordt allereerst beoordeeld of er sprake is van een somatische oorzaak. Om een somatische oorzaak uit te sluiten wordt verwezen naar de huisarts/kinderarts. Deze zal, indien nodig, verder verwijzen naar andere zorgverleners. Voor een overzicht van symptomen die kunnen wijzen op een somatische achtergrond van voedings- en/of eetproblemen verwijzen we naar paragraaf 7.2.1.2 (1- tot 4-jarigen) en paragraaf 4.6 (Signalering van problemen).
De JGZ verwijst eveneens naar de huisarts/kinderarts:
- Bij ernstig ondergewicht of obesitas.
- Als begeleiding door de JGZ onvoldoende helpt.
- Bij een vermoeden dat complexe sociaal-emotionele, gezins- of opvoedingsfactoren ten grondslag liggen aan het verstoorde eetgedrag.
- Indien de JGZ (beginnende) eetstoornispathologie vermoedt en/of wanneer op twee of meer antwoorden van de SCOFF óf de ESP positief wordt gescoord (NB: voor vraag 1 van de ESP negatief).
De huisarts/kinderarts kan dan op basis van zijn bevindingen doorverwijzen naar een kinder- of jeugdpsycholoog of psychiater.
6 Verantwoording
Werkwijze
Voorafgaand aan de ontwikkeling van de richtlijn werd geïnventariseerd op welke punten professionals in het veld knelpunten ervaren. Hiervoor werden telefonische interviews afgenomen met in totaal 14 jeugdartsen en -verpleegkundigen (3 artsen 0-19 jaar; 1 arts 0-4 jaar; 1 arts 4-19 jaar; 4 verpleegkundigen 0-4 jaar; 5 verpleegkundigen 4-19 jaar). Ter voorbereiding werd de mediatheek van Captise geraadpleegd om protocollen met betrekking tot het onderwerp voeding te verzamelen. Dit met de bedoeling om inzicht in de huidige werkwijze te verkrijgen. Belangrijkste bevinding uit de interviews was dat de scheidslijn tussen ‘normaal’ (ontwikkelingsfasegebonden) eetgedrag en een eetprobleem of eetstoornis verduidelijkt moet worden. Een tweede, zowel door de JGZ als andere deskundigen aangehaald knelpunt was het beste tijdstip van introductie van vaste voeding bij zuigelingen.
Aan de hand van de gevonden protocollen en de uitkomsten van de interviews met professionals, gecombineerd met literatuuronderzoek en de mening van de werkgroep, werd bepaald welke vragen als uitgangspunt voor de richtlijn genomen zouden worden. Tevens werd besloten welke onderwerpen nader dienden te worden bestudeerd met systematisch literatuuronderzoek.
Bij het schrijven van de JGZ-richtlijn zijn verschillende vragen als uitgangspunt genomen, deze zijn te vinden bij de betreffende thema’s. Om aan te sluiten bij de werkwijze van de JGZ is een indeling naar leeftijd van het kind of de jongere gehanteerd (0-1 jaar; 1-4 jaar; 5-19 jaar).
Ontwikkelen van de richtlijntekst
De richtlijntekst is zoveel mogelijk gebaseerd op bewijs uit de literatuur, maar dat bleek niet altijd mogelijk, bijvoorbeeld omdat er geen literatuur voorhanden was of doordat de kwaliteit van de gevonden literatuur onvoldoende was. Ook de duur van het richtlijnontwikkelingstraject en de beschikbare menskracht leverden beperkingen op. Daar waar het niet mogelijk was uit te gaan van eigen, door de projectgroep uitgevoerd, systematisch literatuuronderzoek werd gebruikgemaakt van richtlijnen, protocollen en verslagen van nationale en internationale gezondheidsorganisaties (bijvoorbeeld Gezondheidsraad, Wereldgezondheidsorganisatie), beroepsorganisaties en wetenschappelijke verenigingen (bijvoorbeeld European Society for Paediatric Gastroenterology, Hepatology and Nutrition ESPGHAN). Pas als ook dat niet mogelijk was werd gezocht naar consensus binnen de projectgroep van de richtlijn. In de richtlijn aangehaalde uitgangspunten voor gezonde voeding en gezond eetgedrag zijn afkomstig van de Richtlijnen goede voeding 2006 van de Gezondheidsraad en de Richtlijnen voedselkeuze (2011) van het Voedingscentrum.
De volgende onderwerpen zijn door de projectgroep met behulp van systematisch literatuuronderzoek (EBRO-methode) bestudeerd:
- Wanneer en hoe moet met vaste voeding bij borstvoeding of kunstvoeding (‘bijvoeding’) gestart worden?
- Wat zijn de gevolgen van ongezonde voeding en verstoord eetgedrag van kinderen en jongeren in termen van schoolprestaties?
- Welke stappen dienen genomen te worden voor de signalering van eetproblemen en eetstoornissen in de JGZ?
- Welke criteria voor de verwijzing naar de huisarts of kinderarts dienen gehanteerd te worden bij voedingsproblemen, eetproblemen en eetstoornissen?
| Algemeen (zie hoofdstuk 2): | |
| a) Wat is gezonde voeding en wat is adequaat eetgedrag? b) Welke ongezonde voedingspatronen en vormen van verstoord eetgedrag worden gezien en wat is hun prevalentie? c) Welke factoren beïnvloeden de ontwikkeling van voedingspatronen en eetgedrag bij kinderen en jongeren en wat zijn risicofactoren voor het ontstaan van ongezonde voedingspatronen of verstoord eetgedrag? d) Wat zijn gevolgen van ongezonde voeding en verstoord eetgedrag van kinderen en jongeren in termen van gezondheid, sociaal-emotionele ontwikkeling en schoolprestaties? |
|
| Per leeftijdscategorie (0-1 jaar; 1-4 jaar; 5-19 jaar; zie hoofdstukken 3 t/m 5): | |
| I | Algemene voorlichting en advies |
| Op welke wijze kan de JGZ het ontwikkelen van gezonde voedingspatronen en adequaat eetgedrag van kinderen en jongeren stimuleren? | |
| II | Signalering van problemen |
|
Welke stappen dienen genomen te worden voor de signalering in de JGZ van:
|
|
| III | Begeleiding en verwijzing bij (verdenking op) problemen |
| a) Welke activiteiten/interventies voor de begeleiding van ouders, kinderen en jongeren met een voedingsprobleem, eetprobleem of eetstoornis zijn van toepassing in de JGZ? | |
| b) Welke criteria voor verwijzing naar de huis- of kinderarts dienen door de JGZ gehanteerd te worden? | |
Systematisch literatuuronderzoek
Allereerst werd gezocht naar vanaf 2001 tot 2011 gepubliceerde artikelen in het Nederlands en Engels in databases (PubMed, MEDLINE, Embase, PsycINFO en Cochrane). Gehanteerde zoekstrategieën en zoektermen zijn op te vragen bij de auteurs van de richtlijn. De gevonden artikelen werden vervolgens op een systematische wijze beoordeeld op kwaliteit en relevantie. Daarnaast werd in de overige (‘grijze’) literatuur gezocht naar rapporten, proefschriften en artikelen over gezonde voeding en adequaat eetgedrag. In tweede instantie werden artikelen uit referentielijsten van de opgevraagde literatuur gehaald. Als laatste werd door de auteurs en meelezers literatuur ingebracht.
Conclusies en aanbevelingen
Beschrijvingen van gevonden artikelen werden vastgelegd in bewijstabellen. Deze beschrijvingen dienen als basis voor de richtlijn. Het belangrijkste bewijs is in de richtlijn vermeld onder het kopje ‘Conclusie(s) uit de literatuur’. De studies waarop de conclusie is gebaseerd, staan bij de conclusie vermeld, inclusief de kwaliteit van het bewijs (ook wel genoemd het niveau van bewijs). Voor het formuleren van een aanbeveling zijn naast het bewijs en de kwaliteit van het bewijs vaak nog andere aspecten van belang, bijvoorbeeld: patiëntenvoorkeuren, kosten, beschikbaarheid of organisatorische aspecten. De ‘Aanbeveling’ is het resultaat van de integratie van het beschikbare bewijs met de overige overwegingen.
Beoordelen methodologische kwaliteit
Voor de beoordeling van de methodologische kwaliteit van individuele studies en het graderen van de kwaliteit van het bewijs is gebruikgemaakt van het EBRO-systeem, ontwikkeld door het CBO (zie onderstaande tabel).
Indeling van methodologische kwaliteit:
|
Interventie |
Signalering |
Etiologie, prognose* |
|
| A1 |
Systematische review van ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van A2-niveau. |
||
| A2 |
Gerandomiseerd dubbelblind vergelijkend klinisch onderzoek van goede kwaliteit van voldoende omvang. |
Onderzoek ten opzichte van een referentietest (een ‘gouden standaard’) met tevoren gedefinieerde afkapwaarden en onafhankelijke beoordeling van de resultaten van test en gouden standaard, betreffende een voldoende grote serie van opeenvolgende patiënten die allen de index- en referentietest hebben gehad. |
Prospectief cohortonderzoek van voldoende omvang en follow-up, waarbij adequaat gecontroleerd is voor ‘confounding’ en selectieve follow-up voldoende is uitgesloten. |
| B |
Vergelijkend onderzoek, maar niet met alle kenmerken als genoemd onder A2 (hieronder valt ook patiëntcontrole-onderzoek, cohortonderzoek). |
Onderzoek ten opzichte van een referentietest, maar niet met alle kenmerken die onder A2 zijn genoemd. |
Prospectief cohortonderzoek, maar niet met alle kenmerken als genoemd onder A2 of retrospectieve cohortonderzoek of patiëntcontroleonderzoek. |
| C |
Niet-vergelijkend onderzoek. |
||
| D |
Mening van deskundigen. |
||
Niveau van bewijs van conclusies
|
1 |
Gebaseerd op één systematische review (A1) of ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau A1 of A2. |
|
2 |
Gebaseerd op ten minste twee onafhankelijk van elkaar uitgevoerde onderzoeken van niveau B. |
|
3 |
Gebaseerd op één onderzoek van niveau A2 of B of onderzoek(en) van niveau C. |
|
4 |
Gebaseerd op mening van deskundigen, bijvoorbeeld de projectgroepleden. |
Bron: CBO
7 Totstandkoming
Totstandkoming van de richtlijn
Een projectgroep van TNO en het Voedingscentrum schreef de richtlijn, ondersteund door deskundigen op het terrein van de jeugdgezondheidszorg, (ortho)pedagogiek, diëtetiek en (pre)logopedie. Om de aansluiting met ketenpartners en verenigingen van ervaringsdeskundigen te waarborgen, werd ook een klankbordgroep gevormd die meelas bij de ontwikkeling van de richtlijn.
Projectgroep
- Dr. A. Broerse, psycholoog, bewegingswetenschapper, TNO afd. Child Health, Leiden
- Dr. J. Breuning-Boers, arts, TNO afd. Child Health, Leiden
- K.I. van Drongelen, projectmanager, Voedingscentrum, Den Haag
- Ir. B.S. Glas, voedingskundige/kinderdiëtist, Brenda Glas, Consultancy in Kindervoeding
- Drs. N. Heerdink-Obenhuijsen, jeugdarts n.p., TNO afd. Child Health, Leiden
- Drs. E.M.M. Hofman-van den Hoogen, senior arts kinder- en jeugdpsychiatrie, ortho-pedagoog, Curium-LUMC, Gouda/Oegstgeest
- Dr. C.I. Lanting, arts, epidemioloog, TNO afd. Child Health, Leiden (projectleider)
- E. H. Leeuwenburg-Grijseels, (pre)logopedist, groepspraktijk voor logopedie, Oegstgeest, en Rijnland Ziekenhuis, Leiderdorp
- M. Pancham, jeugdverpleegkundige, dienst OCW, Den Haag
- Dr. ir. A.J.P.G. Smeets, kennisspecialist voeding en gezondheid, Voedingscentrum, Den Haag
- H.L.L. Schuit-van Raamsdonk, diëtist, Voedingscentrum, Den Haag
- Dr. J.P. van Wouwe, kinderarts, TNO afd. Child Health, Leiden
Projectgroep namens NVK
- Dr. R.H.T. v. Beek, kinderarts-neonatoloog, Amphia Ziekenhuis, Breda
- Ir. B.S. Glas, voedingskundige/kinderdiëtist, Brenda Glas, Consultancy in Kindervoeding
- Mw. dr. J.M. Hulst, kinderarts MDL, Erasmus MC-Sophia Kinderziekenhuis, Rotterdam
- Dr. K.F.M. Joosten, kinderarts-intensivist, Erasmus MC-Sophia Kinderziekenhuis, Rotterdam (voorzitter)
- Mw. dr. A. Kindermann, kinderarts MDL, Emma Kinderziekenhuis AMC, Amsterdam
- Dr. J.P. van Wouwe, kinderarts, TNO afd. Child Health, Leiden
Klankbordgroep
- F. Alakay, trainer, diëtiste, Utrecht
- Drs. E.M.M. van Alphen, kinder- en jeugdpsychiater, programmaleider Zorgprogramma Eetstoornissen, Curium-LUMC, Gouda/Oegstgeest
- Drs. G.J.W. Bakker-Camu, V&VN Fractie Jeugd, beleidsmedewerker Jeugd, Vitras/CMD
- J. Bommelje, jeugdverpleegkundige 0-4 jaar
- P.H.J. Bos, Buro PUUR
- M. van Boxtaele, jeugdverpleegkundige 4-19 jaar
- Drs. A.H.P.M. Brouwers, huisarts, Rijen
- Drs. B. Carmiggelt, jeugdarts KNMG, adviseur Nederlands Centrum Jeugdgezondheid (NCJ)
- Drs. E.J.C. Coenen-van Vroonhoven, jeugdarts KNMG
- Commissie Vakinhoud van de Nederlandse Vereniging voor Logopedie en Foniatrie
- Commissie Voeding van de Nederlandse Vereniging voor Kindergeneeskunde (NVK)
- Drs. J. Dalenoord, jeugdarts
- Dr. J. Deurloo, jeugdarts en onderzoeker, TNO afd. Child Health, Leiden
- L. van den Engel-Hoek, logopedist, Interdisciplinair Kinderneurologisch Centrum van het kinderziekenhuis van het UMC St Radboud, Nijmegen
- Drs. H.B.M van Gameren-Oosterom, arts en onderzoeker, TNO afd. Child Health, Leiden
- T. Goorsenberg, sociaal verpleegkundige JGZ, GGD Zeeland
- N. Jager, diëtist, Altrecht Eetstoornissen Rintveld, Zeist
- Ir. E.C. Janson-Hogenhuis, lactatiekundige IBCLC
- Drs. R. Haasnoot, stafarts jeugdgezondheidszorg
- C. van de Hulst, jeugdverpleegkundige 4-19 jaar
- Dr. M. Kamphuis, onderzoeker, jeugdarts KNMG, TNO afd. Child Health, Leiden
- A. Keur, jeugdverpleegkundige 0-4 jaar en lactatiekundige, GGD Amsterdam
- Prof. dr. H.N. Lafeber, hoogleraar neonatologie, VUmc Amsterdam
- M. van Leeuwen, waarnemend voorzitter, vrijwilligerscoördinator, vereniging Nee-Eten!
- A. Leseman, jeugdverpleegkundige/lactatiekundige/medewerker opvoedspreekuur, Vitras/CMD, en kinderverpleegkundige neonatologie Wilhelmina Kinderziekenhuis (UMC Utrecht)
- L. Libbers (BSc), Stichting Anorexia en Boulimia Nervosa SABN
- E. te Morsche, verpleegkundige JGZ 0-4 jaar
- Netwerk JGZ-kinderdiëtisten van de Nederlandse Vereniging van Diëtisten
- I. Paauwe, jeugdverpleegkundige 4-19 jaar
- Drs. S.D. Rijnbende-Geraerts, jeugdarts
- Drs. A.M. de Ruijter, directeur Landelijk Kenniscentrum Kinder- en Jeugdpsychiatrie, Amsterdam
- Drs. G.A.F. Saes, huisarts, Breda
- Dr. A.A. Schuller, tandarts, epidemioloog, TNO afd. Child Health, Leiden
- Drs. L. Teuns, jeugdarts 0-4 jaar
- M. Vanderveen-Kolkena, lactatiekundige IBCLC
- A. Spiegels-van de Ven, kinderverpleegkundige, lactatiekundige IBClC
Autorisatie
De richtlijn werd in de vergadering van 22 april 2013 geautoriseerd door de Richtlijnadviescommissie (RAC) voor de JGZ.
Actualisatie
Het verdient aanbeveling om uiterlijk 5 jaar na de publicatie (2018) te bepalen of de richtlijn nog actueel is. Bij belangrijke nieuwe ontwikkelingen vóór dit tijdstip dient de richtlijn eerder geactualiseerd te worden.
Referenties
[1] Agostoni C, Axelsson I, Goulet O, Koletzko B, Michaelsen KF, Puntis JWL, Rigo J, Shamir R, Szajewska H, Turck D, Vandenplas Y, Weaver LT, . Preparation and handling of powdered infant formula: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2004;39(4):320-2
https://pubmed.ncbi.nlm.nih.gov/15448416[1] Agostoni C, Axelsson I, Goulet O, Koletzko B, Michaelsen KF, Puntis JWL, Rigo J, Shamir R, Szajewska H, Turck D, Vandenplas Y, Weaver LT, . Preparation and handling of powdered infant formula: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2004;39(4):320-2
https://pubmed.ncbi.nlm.nih.gov/15448416[2] Agostoni C, Decsi T, Fewtrell M, Goulet O, Kolacek S, Koletzko B, Michaelsen KF, Moreno L, Puntis J, Rigo J, Shamir R, Szajewska H, Turck D, van Goudoever J, . Complementary feeding: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2008;46(1):99-110
https://pubmed.ncbi.nlm.nih.gov/18162844[2] Agostoni C, Decsi T, Fewtrell M, Goulet O, Kolacek S, Koletzko B, Michaelsen KF, Moreno L, Puntis J, Rigo J, Shamir R, Szajewska H, Turck D, van Goudoever J, . Complementary feeding: a commentary by the ESPGHAN Committee on Nutrition. Journal of pediatric gastroenterology and nutrition 2008;46(1):99-110
https://pubmed.ncbi.nlm.nih.gov/18162844[3] Aldridge VK, Dovey TM, Martin CI, Meyer C. Identifying clinically relevant feeding problems and disorders. Journal of child health care : for professionals working with children in the hospital and community 2010;14(3):261-70
http://dx.doi.org/10.1177/1367493510370456 https://pubmed.ncbi.nlm.nih.gov/20534637[3] Aldridge VK, Dovey TM, Martin CI, Meyer C. Identifying clinically relevant feeding problems and disorders. Journal of child health care : for professionals working with children in the hospital and community 2010;14(3):261-70
http://dx.doi.org/10.1177/1367493510370456 https://pubmed.ncbi.nlm.nih.gov/20534637[4] Koster van Groos G.A.S., American Psychiatric Association. Beknopte handleiding bij de Diagnostische criteria van de DSM-IV-TR 2001
[4] Koster van Groos G.A.S., American Psychiatric Association. Beknopte handleiding bij de Diagnostische criteria van de DSM-IV-TR 2001
[5] Ammaniti M, Ambruzzi AM, Lucarelli L, Cimino S, D'Olimpio F. Malnutrition and dysfunctional mother-child feeding interactions: clinical assessment and research implications. Journal of the American College of Nutrition 2004;23(3):259-71
https://pubmed.ncbi.nlm.nih.gov/15190051[5] Ammaniti M, Ambruzzi AM, Lucarelli L, Cimino S, D'Olimpio F. Malnutrition and dysfunctional mother-child feeding interactions: clinical assessment and research implications. Journal of the American College of Nutrition 2004;23(3):259-71
https://pubmed.ncbi.nlm.nih.gov/15190051[6] Ammaniti M, Lucarelli L, Cimino S, D'Olimpio F, Chatoor I. Feeding disorders of infancy: a longitudinal study to middle childhood. The International journal of eating disorders 2012;45(2):272-80
http://dx.doi.org/10.1002/eat.20925 https://pubmed.ncbi.nlm.nih.gov/21495054[6] Ammaniti M, Lucarelli L, Cimino S, D'Olimpio F, Chatoor I. Feeding disorders of infancy: a longitudinal study to middle childhood. The International journal of eating disorders 2012;45(2):272-80
http://dx.doi.org/10.1002/eat.20925 https://pubmed.ncbi.nlm.nih.gov/21495054[7] Anten-Kools EJ, van Wouwe JP, Oudesluys-Murphy AM, Semmekrot BA. Een professionele kijk op borstvoeding. 2011
[7] Anten-Kools EJ, van Wouwe JP, Oudesluys-Murphy AM, Semmekrot BA. Een professionele kijk op borstvoeding. 2011
[8] Bartelink C. Motiverende gespreksvoering NJI 2013
[8] Bartelink C. Motiverende gespreksvoering NJI 2013
[9] Baird J, Fisher D, Lucas P, Kleijnen J, Roberts H, Law C. Being big or growing fast: systematic review of size and growth in infancy and later obesity. BMJ (Clinical research ed.) 2005;331(7522):929
https://pubmed.ncbi.nlm.nih.gov/16227306[9] Baird J, Fisher D, Lucas P, Kleijnen J, Roberts H, Law C. Being big or growing fast: systematic review of size and growth in infancy and later obesity. BMJ (Clinical research ed.) 2005;331(7522):929
https://pubmed.ncbi.nlm.nih.gov/16227306[10] Baumrind D. Effects of Authoritative Parental Control on Child Behavior Child Development 1966;37(4):887
http://dx.doi.org/10.2307/1126611 http://www.jstor.org/stable/1126611[10] Baumrind D. Effects of Authoritative Parental Control on Child Behavior Child Development 1966;37(4):887
http://dx.doi.org/10.2307/1126611 http://www.jstor.org/stable/1126611[11] Benton D. Role of parents in the determination of the food preferences of children and the development of obesity. International journal of obesity and related metabolic disorders : journal of the International Association for the Study of Obesity 2004;28(7):858-69
https://pubmed.ncbi.nlm.nih.gov/15170463[11] Benton D. Role of parents in the determination of the food preferences of children and the development of obesity. International journal of obesity and related metabolic disorders : journal of the International Association for the Study of Obesity 2004;28(7):858-69
https://pubmed.ncbi.nlm.nih.gov/15170463[12] van den Berg S.W.. Voeding en ADHD: beoordeling van de INCA-studie RIVM briefrapport - Rijksinstituut voor Volksgezondheid en Milieu 2011
https://www.rivm.nl/bibliotheek/rapporten/350021002.pdf[12] van den Berg S.W.. Voeding en ADHD: beoordeling van de INCA-studie RIVM briefrapport - Rijksinstituut voor Volksgezondheid en Milieu 2011
https://www.rivm.nl/bibliotheek/rapporten/350021002.pdf[13] Birch LL, Billman J, Richards SS. Time of day influences food acceptability. Appetite 1984;5(2):109-16
https://pubmed.ncbi.nlm.nih.gov/6542766[13] Birch LL, Billman J, Richards SS. Time of day influences food acceptability. Appetite 1984;5(2):109-16
https://pubmed.ncbi.nlm.nih.gov/6542766[14] Benoit D. Feeding disorders, failure to thrive, and obesity. Handbook of infant mental health, 3rd ed., The Guilford Press 2009
[14] Benoit D. Feeding disorders, failure to thrive, and obesity. Handbook of infant mental health, 3rd ed., The Guilford Press 2009
[15] Birch LL, Fisher JO. Development of eating behaviors among children and adolescents. Pediatrics 1998;101(3 Pt 2):539-49
https://pubmed.ncbi.nlm.nih.gov/12224660[15] Birch LL, Fisher JO. Development of eating behaviors among children and adolescents. Pediatrics 1998;101(3 Pt 2):539-49
https://pubmed.ncbi.nlm.nih.gov/12224660[16] Borzekowski DL, Robinson TN. The 30-second effect: an experiment revealing the impact of television commercials on food preferences of preschoolers. Journal of the American Dietetic Association 2001;101(1):42-6
https://pubmed.ncbi.nlm.nih.gov/11209583[16] Borzekowski DL, Robinson TN. The 30-second effect: an experiment revealing the impact of television commercials on food preferences of preschoolers. Journal of the American Dietetic Association 2001;101(1):42-6
https://pubmed.ncbi.nlm.nih.gov/11209583[17] Bravender T, Bryant-Waugh R, Herzog D, Katzman D, Kreipe RD, Lask B, Le Grange D, Lock J, Loeb K, Madden S, Nicholls D, O'Toole J, Pinhas L, Rome E, Sokol-Burger M, Wallen U, Zucker N, . Classification of child and adolescent eating disturbances. Workgroup for Classification of Eating Disorders in Children and Adolescents (WCEDCA). The International journal of eating disorders 2007;40 Suppl():S117-22
https://pubmed.ncbi.nlm.nih.gov/17868122[17] Bravender T, Bryant-Waugh R, Herzog D, Katzman D, Kreipe RD, Lask B, Le Grange D, Lock J, Loeb K, Madden S, Nicholls D, O'Toole J, Pinhas L, Rome E, Sokol-Burger M, Wallen U, Zucker N, . Classification of child and adolescent eating disturbances. Workgroup for Classification of Eating Disorders in Children and Adolescents (WCEDCA). The International journal of eating disorders 2007;40 Suppl():S117-22
https://pubmed.ncbi.nlm.nih.gov/17868122[18] Breedveld B.C., Hulshof K.F.A.M.. Zo eten jonge peuters in Nederland 2002 : resultaten van het Voedingsstoffen Inname Onderzoek 2002 2003
[18] Breedveld B.C., Hulshof K.F.A.M.. Zo eten jonge peuters in Nederland 2002 : resultaten van het Voedingsstoffen Inname Onderzoek 2002 2003
[19] Breuning-Boers R, Rodrigues Pereira R, Van Bodegom S, Lanting CI, Boere-Boonekamp MM. Peuters krijgen aanbevolen vitamine D-suppletie niet; Een onderzoek bij kinderen thuis in Schiedam Jeugdgezondheidszorg 2009
[19] Breuning-Boers R, Rodrigues Pereira R, Van Bodegom S, Lanting CI, Boere-Boonekamp MM. Peuters krijgen aanbevolen vitamine D-suppletie niet; Een onderzoek bij kinderen thuis in Schiedam Jeugdgezondheidszorg 2009
[20] Brown A, Lee M. A descriptive study investigating the use and nature of baby-led weaning in a UK sample of mothers. Maternal & child nutrition 2011;7(1):34-47
http://dx.doi.org/10.1111/j.1740-8709.2010.00243.x https://pubmed.ncbi.nlm.nih.gov/21143584[20] Brown A, Lee M. A descriptive study investigating the use and nature of baby-led weaning in a UK sample of mothers. Maternal & child nutrition 2011;7(1):34-47
http://dx.doi.org/10.1111/j.1740-8709.2010.00243.x https://pubmed.ncbi.nlm.nih.gov/21143584[21] Fairburn C.G., Brownell K.D.. Eating Disorders and Obesity: A Comprehensive Handbook 1955
https://books.google.be/books?id=rNbdAGVNIh0C[21] Fairburn C.G., Brownell K.D.. Eating Disorders and Obesity: A Comprehensive Handbook 1955
https://books.google.be/books?id=rNbdAGVNIh0C[22] de Bruijn AJM, Kroesbergen HT. Project psychosociale preventie JGZ 4-19 jarigen: eindrapport GGD Stadsgewest Breda 1977
[22] de Bruijn AJM, Kroesbergen HT. Project psychosociale preventie JGZ 4-19 jarigen: eindrapport GGD Stadsgewest Breda 1977
[23] Bryant-Waugh R, Markham L, Kreipe RE, Walsh BT. Feeding and eating disorders in childhood. The International journal of eating disorders 2010;43(2):98-111
http://dx.doi.org/10.1002/eat.20795 https://pubmed.ncbi.nlm.nih.gov/20063374[23] Bryant-Waugh R, Markham L, Kreipe RE, Walsh BT. Feeding and eating disorders in childhood. The International journal of eating disorders 2010;43(2):98-111
http://dx.doi.org/10.1002/eat.20795 https://pubmed.ncbi.nlm.nih.gov/20063374[24] Bulk-Bunschoten AMW, Renders CM, van Leerdam FJM, Hirasing RA. Overbruggingsplan voor kinderen met overgewicht Praktijkboek Jeugdgezondheidszorg 2005
[24] Bulk-Bunschoten AMW, Renders CM, van Leerdam FJM, Hirasing RA. Overbruggingsplan voor kinderen met overgewicht Praktijkboek Jeugdgezondheidszorg 2005
[25] Byrne E, Nitzke S. Preschool Children's Acceptance of a Novel Vegetable Following Exposure to Messages in a Storybook Journal of nutrition education and behavior 2002;34():211
http://dx.doi.org/10.1016/S1499-4046(06)60095-X[25] Byrne E, Nitzke S. Preschool Children's Acceptance of a Novel Vegetable Following Exposure to Messages in a Storybook Journal of nutrition education and behavior 2002;34():211
http://dx.doi.org/10.1016/S1499-4046(06)60095-X[26] Chatoor I. Infantile anorexia nervosa: a developmental disorder or separation and individuation. The Journal of the American Academy of Psychoanalysis 1989;17(1):43-64
https://pubmed.ncbi.nlm.nih.gov/2470708[26] Chatoor I. Infantile anorexia nervosa: a developmental disorder or separation and individuation. The Journal of the American Academy of Psychoanalysis 1989;17(1):43-64
https://pubmed.ncbi.nlm.nih.gov/2470708[27] Chatoor I, Ganiban J, Colin V, Plummer N, Harmon RJ. Attachment and feeding problems: a reexamination of nonorganic failure to thrive and attachment insecurity. Journal of the American Academy of Child and Adolescent Psychiatry 1998;37(11):1217-24
https://pubmed.ncbi.nlm.nih.gov/9808934[27] Chatoor I, Ganiban J, Colin V, Plummer N, Harmon RJ. Attachment and feeding problems: a reexamination of nonorganic failure to thrive and attachment insecurity. Journal of the American Academy of Child and Adolescent Psychiatry 1998;37(11):1217-24
https://pubmed.ncbi.nlm.nih.gov/9808934[28] Chatoor I, Surles J.. Eating Disorders in Mid-Childhood Primary Psychiatry 2004;11():34
[28] Chatoor I, Surles J.. Eating Disorders in Mid-Childhood Primary Psychiatry 2004;11():34
[29] Cho S, Dietrich M, Brown CJP, Clark CA, Block G. The effect of breakfast type on total daily energy intake and body mass index: results from the Third National Health and Nutrition Examination Survey (NHANES III). Journal of the American College of Nutrition 2003;22(4):296-302
https://pubmed.ncbi.nlm.nih.gov/12897044[29] Cho S, Dietrich M, Brown CJP, Clark CA, Block G. The effect of breakfast type on total daily energy intake and body mass index: results from the Third National Health and Nutrition Examination Survey (NHANES III). Journal of the American College of Nutrition 2003;22(4):296-302
https://pubmed.ncbi.nlm.nih.gov/12897044[30] Cole TJ, Lobstein T.. Extended international (IOTF) body mass index cut-offs for thinness, overweight and obesity Pediatric Obesity 2012;7(4):284
http://dx.doi.org/https://doi.org/10.1111/j.2047-6310.2012.00064.x https://doi.org/10.1111/j.2047-6310.2012.00064.x[30] Cole TJ, Lobstein T.. Extended international (IOTF) body mass index cut-offs for thinness, overweight and obesity Pediatric Obesity 2012;7(4):284
http://dx.doi.org/https://doi.org/10.1111/j.2047-6310.2012.00064.x https://doi.org/10.1111/j.2047-6310.2012.00064.x[31] Cooke LJ, Haworth CMA, Wardle J. Genetic and environmental influences on children's food neophobia. The American journal of clinical nutrition 2007;86(2):428-33
https://pubmed.ncbi.nlm.nih.gov/17684215[31] Cooke LJ, Haworth CMA, Wardle J. Genetic and environmental influences on children's food neophobia. The American journal of clinical nutrition 2007;86(2):428-33
https://pubmed.ncbi.nlm.nih.gov/17684215[32] Coulthard H, Harris G, Emmett P. Delayed introduction of lumpy foods to children during the complementary feeding period affects child's food acceptance and feeding at 7 years of age. Maternal & child nutrition 2009;5(1):75-85
http://dx.doi.org/10.1111/j.1740-8709.2008.00153.x https://pubmed.ncbi.nlm.nih.gov/19161546[32] Coulthard H, Harris G, Emmett P. Delayed introduction of lumpy foods to children during the complementary feeding period affects child's food acceptance and feeding at 7 years of age. Maternal & child nutrition 2009;5(1):75-85
http://dx.doi.org/10.1111/j.1740-8709.2008.00153.x https://pubmed.ncbi.nlm.nih.gov/19161546[33] Crisp AH. The differential diagnosis of anorexia nervosa. Proceedings of the Royal Society of Medicine 1977;70(10):686-90
https://pubmed.ncbi.nlm.nih.gov/928375[33] Crisp AH. The differential diagnosis of anorexia nervosa. Proceedings of the Royal Society of Medicine 1977;70(10):686-90
https://pubmed.ncbi.nlm.nih.gov/928375[34] Croezen S, Visscher TLS, Ter Bogt NCW, Veling ML, Haveman-Nies A. Skipping breakfast, alcohol consumption and physical inactivity as risk factors for overweight and obesity in adolescents: results of the E-MOVO project. European journal of clinical nutrition 2009;63(3):405-12
https://pubmed.ncbi.nlm.nih.gov/18043703[34] Croezen S, Visscher TLS, Ter Bogt NCW, Veling ML, Haveman-Nies A. Skipping breakfast, alcohol consumption and physical inactivity as risk factors for overweight and obesity in adolescents: results of the E-MOVO project. European journal of clinical nutrition 2009;63(3):405-12
https://pubmed.ncbi.nlm.nih.gov/18043703[35] Dagnelie PC, van Staveren WA. Macrobiotic nutrition and child health: results of a population-based, mixed-longitudinal cohort study in The Netherlands. The American journal of clinical nutrition 1994;59(5 Suppl):1187S-1196S
http://dx.doi.org/10.1093/ajcn/59.5.1187S https://pubmed.ncbi.nlm.nih.gov/8172122[35] Dagnelie PC, van Staveren WA. Macrobiotic nutrition and child health: results of a population-based, mixed-longitudinal cohort study in The Netherlands. The American journal of clinical nutrition 1994;59(5 Suppl):1187S-1196S
http://dx.doi.org/10.1093/ajcn/59.5.1187S https://pubmed.ncbi.nlm.nih.gov/8172122[36] Dahl M, Eklund G, Sundelin C. Early feeding problems in an affluent society. II. Determinants. Acta paediatrica Scandinavica 1986;75(3):380-7
https://pubmed.ncbi.nlm.nih.gov/3460308[36] Dahl M, Eklund G, Sundelin C. Early feeding problems in an affluent society. II. Determinants. Acta paediatrica Scandinavica 1986;75(3):380-7
https://pubmed.ncbi.nlm.nih.gov/3460308[37] Dahl M, Sundelin C. Feeding problems in an affluent society. Follow-up at four years of age in children with early refusal to eat. Acta paediatrica (Oslo, Norway : 1992) 1992;81(8):575-9
https://pubmed.ncbi.nlm.nih.gov/1392380[37] Dahl M, Sundelin C. Feeding problems in an affluent society. Follow-up at four years of age in children with early refusal to eat. Acta paediatrica (Oslo, Norway : 1992) 1992;81(8):575-9
https://pubmed.ncbi.nlm.nih.gov/1392380[38] Dahl M, Rydell AM, Sundelin C. Children with early refusal to eat: follow-up during primary school. Acta paediatrica (Oslo, Norway : 1992) 1994;83(1):54-8
https://pubmed.ncbi.nlm.nih.gov/8193473[38] Dahl M, Rydell AM, Sundelin C. Children with early refusal to eat: follow-up during primary school. Acta paediatrica (Oslo, Norway : 1992) 1994;83(1):54-8
https://pubmed.ncbi.nlm.nih.gov/8193473[39] Dekker T, Biemans H. Videohometraining in gezinnen Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood: revised edition 1994
[39] Dekker T, Biemans H. Videohometraining in gezinnen Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood: revised edition 1994
[40] Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood: revised edition Washington: Zero to Three Press 2005
[40] Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood: revised edition Washington: Zero to Three Press 2005
[41] van Dommelen P, van Wouwe JP, Breuning-Boers JM, van Buuren S, Verkerk PH. Reference chart for relative weight change to detect hypernatraemic dehydration. Archives of disease in childhood 2007;92(6):490-4
https://pubmed.ncbi.nlm.nih.gov/16880225[41] van Dommelen P, van Wouwe JP, Breuning-Boers JM, van Buuren S, Verkerk PH. Reference chart for relative weight change to detect hypernatraemic dehydration. Archives of disease in childhood 2007;92(6):490-4
https://pubmed.ncbi.nlm.nih.gov/16880225[42] Donkers E, Douwes A, Hammink J. Voedingsadvisering bij jonge kinderen Assen: Van Gorcum 1999
[42] Donkers E, Douwes A, Hammink J. Voedingsadvisering bij jonge kinderen Assen: Van Gorcum 1999
[43] Van Dorsselaer S, de Looze M, Vermeulen-Smit E, Roos S, Verdurmen J, Bogt T.F.M., Vollebergh W.. HBSC 2009. Gezondheid, welzijn en opvoeding van jongeren in Nederland. 2010
[43] Van Dorsselaer S, de Looze M, Vermeulen-Smit E, Roos S, Verdurmen J, Bogt T.F.M., Vollebergh W.. HBSC 2009. Gezondheid, welzijn en opvoeding van jongeren in Nederland. 2010
[44] Drewett RF, Corbett SS, Wright CM. Physical and emotional development, appetite and body image in adolescents who failed to thrive as infants. Journal of child psychology and psychiatry, and allied disciplines 2006;47(5):524-31
https://pubmed.ncbi.nlm.nih.gov/16671935[44] Drewett RF, Corbett SS, Wright CM. Physical and emotional development, appetite and body image in adolescents who failed to thrive as infants. Journal of child psychology and psychiatry, and allied disciplines 2006;47(5):524-31
https://pubmed.ncbi.nlm.nih.gov/16671935[45] Dunnink G, Lijs-Spek WJG. Activiteiten Basistakenpakket Jeugdgezondheidszorg 0-19 jaar per Contactmoment RIVM/Centrum Jeugdgezondheid 2008
[45] Dunnink G, Lijs-Spek WJG. Activiteiten Basistakenpakket Jeugdgezondheidszorg 0-19 jaar per Contactmoment RIVM/Centrum Jeugdgezondheid 2008
[46] European Food Safety Authority (EFSA). Safety of aluminium from dietary intake - Scientific Opinion of the Panel on Food Additives, Flavourings, Processing Aids and Food Contact Materials (AFC) EFSA Journal 2008;6(7):754
http://dx.doi.org/https://doi.org/10.2903/j.efsa.2008.754 https://doi.org/10.2903/j.efsa.2008.754[46] European Food Safety Authority (EFSA). Safety of aluminium from dietary intake - Scientific Opinion of the Panel on Food Additives, Flavourings, Processing Aids and Food Contact Materials (AFC) EFSA Journal 2008;6(7):754
http://dx.doi.org/https://doi.org/10.2903/j.efsa.2008.754 https://doi.org/10.2903/j.efsa.2008.754[47] EFSA Panel on Dietetic Products NAA(. Scientific Opinion on the appropriate age for introduction of complementary feeding of infants EFSA Journal 2009;7(12):1423
http://dx.doi.org/https://doi.org/10.2903/j.efsa.2009.1423 https://doi.org/10.2903/j.efsa.2009.1423[47] EFSA Panel on Dietetic Products NAA(. Scientific Opinion on the appropriate age for introduction of complementary feeding of infants EFSA Journal 2009;7(12):1423
http://dx.doi.org/https://doi.org/10.2903/j.efsa.2009.1423 https://doi.org/10.2903/j.efsa.2009.1423[48] van den Engel-Hoek L, van Gerven M, de Groot S, van Haaften L, van Hulst K. Eet- en drinkproblemen bij jonge kinderen (4 ed.) Assen: Van Gorcum 2011
[48] van den Engel-Hoek L, van Gerven M, de Groot S, van Haaften L, van Hulst K. Eet- en drinkproblemen bij jonge kinderen (4 ed.) Assen: Van Gorcum 2011
[49] Euser AM, Finken MJJ, Keijzer-Veen MG, Hille ETM, Wit JM, Dekker FW, . Associations between prenatal and infancy weight gain and BMI, fat mass, and fat distribution in young adulthood: a prospective cohort study in males and females born very preterm. The American journal of clinical nutrition 2005;81(2):480-7
https://pubmed.ncbi.nlm.nih.gov/15699238[49] Euser AM, Finken MJJ, Keijzer-Veen MG, Hille ETM, Wit JM, Dekker FW, . Associations between prenatal and infancy weight gain and BMI, fat mass, and fat distribution in young adulthood: a prospective cohort study in males and females born very preterm. The American journal of clinical nutrition 2005;81(2):480-7
https://pubmed.ncbi.nlm.nih.gov/15699238[50] Feldman R, Keren M, Gross-Rozval O, Tyano S. Mother-Child touch patterns in infant feeding disorders: relation to maternal, child, and environmental factors. Journal of the American Academy of Child and Adolescent Psychiatry 2004;43(9):1089-97
https://pubmed.ncbi.nlm.nih.gov/15322412[50] Feldman R, Keren M, Gross-Rozval O, Tyano S. Mother-Child touch patterns in infant feeding disorders: relation to maternal, child, and environmental factors. Journal of the American Academy of Child and Adolescent Psychiatry 2004;43(9):1089-97
https://pubmed.ncbi.nlm.nih.gov/15322412[51] Florence MD, Asbridge M, Veugelers PJ. Diet quality and academic performance. The Journal of school health 2008;78(4):209-15; quiz 239-41
http://dx.doi.org/10.1111/j.1746-1561.2008.00288.x https://pubmed.ncbi.nlm.nih.gov/18336680[51] Florence MD, Asbridge M, Veugelers PJ. Diet quality and academic performance. The Journal of school health 2008;78(4):209-15; quiz 239-41
http://dx.doi.org/10.1111/j.1746-1561.2008.00288.x https://pubmed.ncbi.nlm.nih.gov/18336680[52] Forestell CA, Mennella JA. Early determinants of fruit and vegetable acceptance. Pediatrics 2007;120(6):1247-54
https://pubmed.ncbi.nlm.nih.gov/18055673[52] Forestell CA, Mennella JA. Early determinants of fruit and vegetable acceptance. Pediatrics 2007;120(6):1247-54
https://pubmed.ncbi.nlm.nih.gov/18055673[53] French SA, Stables G. Environmental interventions to promote vegetable and fruit consumption among youth in school settings. Preventive medicine 2003;37(6 Pt 1):593-610
https://pubmed.ncbi.nlm.nih.gov/14636793[53] French SA, Stables G. Environmental interventions to promote vegetable and fruit consumption among youth in school settings. Preventive medicine 2003;37(6 Pt 1):593-610
https://pubmed.ncbi.nlm.nih.gov/14636793[54] Freud A.. Normality and Pathology in Childhood: Assessments of Development 1989
https://books.google.be/books?id=PNsY61rQHDkC[54] Freud A.. Normality and Pathology in Childhood: Assessments of Development 1989
https://books.google.be/books?id=PNsY61rQHDkC[55] Galloway AT, Fiorito LM, Francis LA, Birch LL. 'Finish your soup': counterproductive effects of pressuring children to eat on intake and affect. Appetite 2006;46(3):318-23
https://pubmed.ncbi.nlm.nih.gov/16626838[55] Galloway AT, Fiorito LM, Francis LA, Birch LL. 'Finish your soup': counterproductive effects of pressuring children to eat on intake and affect. Appetite 2006;46(3):318-23
https://pubmed.ncbi.nlm.nih.gov/16626838[56] Di Genova T, Guyda H. Infants and children consuming atypical diets: Vegetarianism and macrobiotics. Paediatrics & child health 2007;12(3):185-8
https://pubmed.ncbi.nlm.nih.gov/19030357[56] Di Genova T, Guyda H. Infants and children consuming atypical diets: Vegetarianism and macrobiotics. Paediatrics & child health 2007;12(3):185-8
https://pubmed.ncbi.nlm.nih.gov/19030357[57] Gezondheidsraad. Voedingsnormen calcium, vitamine D, thiamine, riboflavine, niacine, pantotheenzuur en biotine Den Haag: Gezondheidsraad 2000
[57] Gezondheidsraad. Voedingsnormen calcium, vitamine D, thiamine, riboflavine, niacine, pantotheenzuur en biotine Den Haag: Gezondheidsraad 2000
[58] Gezondheidsraad. Voedingsnormen energie, eiwitten, vetten en verteerbare koolhydraten Den Haag: Gezondheidsraad 2001
[58] Gezondheidsraad. Voedingsnormen energie, eiwitten, vetten en verteerbare koolhydraten Den Haag: Gezondheidsraad 2001
[59] Gezondheidsraad. Voedingsnormen vitamine B6, foliumzuur en vitamine B12. Den Haag: Gezondheidsraad 2003
[59] Gezondheidsraad. Voedingsnormen vitamine B6, foliumzuur en vitamine B12. Den Haag: Gezondheidsraad 2003
[60] Gezondheidsraad. Richtlijn voor de vezelconsumptie. Den Haag: Gezondheidsraad 2006
[60] Gezondheidsraad. Richtlijn voor de vezelconsumptie. Den Haag: Gezondheidsraad 2006
[61] Gezondheidsraad. Richtlijnen goede voeding Den Haag: Gezondheidsraad 2006
[61] Gezondheidsraad. Richtlijnen goede voeding Den Haag: Gezondheidsraad 2006
[62] Gezondheidsraad. Naar een toereikende inname van vitamine D Den Haag: Gezondheidsraad 2008
[62] Gezondheidsraad. Naar een toereikende inname van vitamine D Den Haag: Gezondheidsraad 2008
[63] Gezondheidsraad. Naar een voldoende inname van vitamines en mineralen Den Haag: Gezondheidsraad 2009
[63] Gezondheidsraad. Naar een voldoende inname van vitamines en mineralen Den Haag: Gezondheidsraad 2009
[64] Gezondheidsraad. Briefadvies over Vitamine K-suppletie bij zuigelingen Den Haag: Gezondheidsraad 2010
[64] Gezondheidsraad. Briefadvies over Vitamine K-suppletie bij zuigelingen Den Haag: Gezondheidsraad 2010
[65] Golan M, Crow S. Parents are key players in the prevention and treatment of weight-related problems. Nutrition reviews 2004;62(1):39-50
https://pubmed.ncbi.nlm.nih.gov/14995056[65] Golan M, Crow S. Parents are key players in the prevention and treatment of weight-related problems. Nutrition reviews 2004;62(1):39-50
https://pubmed.ncbi.nlm.nih.gov/14995056[66] Gooze RA, Anderson SE, Whitaker RC. Prolonged bottle use and obesity at 5.5 years of age in US children. The Journal of pediatrics 2011;159(3):431-6
http://dx.doi.org/10.1016/j.jpeds.2011.02.037 https://pubmed.ncbi.nlm.nih.gov/21543085[66] Gooze RA, Anderson SE, Whitaker RC. Prolonged bottle use and obesity at 5.5 years of age in US children. The Journal of pediatrics 2011;159(3):431-6
http://dx.doi.org/10.1016/j.jpeds.2011.02.037 https://pubmed.ncbi.nlm.nih.gov/21543085[67] Harper LV, Sanders KM. The effect of adults' eating on young children's acceptance of unfamiliar foods Journal of Experimental Child Psychology 1975;20(2):206
http://dx.doi.org/https://doi.org/10.1016/0022-0965(75)90098-3 https://www.sciencedirect.com/science/article/pii/0022096575900983[67] Harper LV, Sanders KM. The effect of adults' eating on young children's acceptance of unfamiliar foods Journal of Experimental Child Psychology 1975;20(2):206
http://dx.doi.org/https://doi.org/10.1016/0022-0965(75)90098-3 https://www.sciencedirect.com/science/article/pii/0022096575900983[68] Harris G. Development of taste and food preferences in children. Current opinion in clinical nutrition and metabolic care 2008;11(3):315-9
http://dx.doi.org/10.1097/MCO.0b013e3282f9e228 https://pubmed.ncbi.nlm.nih.gov/18403930[68] Harris G. Development of taste and food preferences in children. Current opinion in clinical nutrition and metabolic care 2008;11(3):315-9
http://dx.doi.org/10.1097/MCO.0b013e3282f9e228 https://pubmed.ncbi.nlm.nih.gov/18403930[69] den Hartog A. Voeding als maatschappelijk verschijnsel Utrecht: Bohn, Scheltema & Holkema 2006
[69] den Hartog A. Voeding als maatschappelijk verschijnsel Utrecht: Bohn, Scheltema & Holkema 2006
[70] Hendy HM, Williams KE, Camise TS, Eckman N, Hedemann A. The Parent Mealtime Action Scale (PMAS). Development and association with children's diet and weight. Appetite 2009;52(2):328-39
http://dx.doi.org/10.1016/j.appet.2008.11.003 https://pubmed.ncbi.nlm.nih.gov/19059292[70] Hendy HM, Williams KE, Camise TS, Eckman N, Hedemann A. The Parent Mealtime Action Scale (PMAS). Development and association with children's diet and weight. Appetite 2009;52(2):328-39
http://dx.doi.org/10.1016/j.appet.2008.11.003 https://pubmed.ncbi.nlm.nih.gov/19059292[71] Herwig JE, Wirtz M, Bengel J. Depression, partnership, social support, and parenting: interaction of maternal factors with behavioral problems of the child. Journal of affective disorders 2004;80(2-3):199-208
https://pubmed.ncbi.nlm.nih.gov/15207933[71] Herwig JE, Wirtz M, Bengel J. Depression, partnership, social support, and parenting: interaction of maternal factors with behavioral problems of the child. Journal of affective disorders 2004;80(2-3):199-208
https://pubmed.ncbi.nlm.nih.gov/15207933[72] Heselmans M. Smartmeals, zorgt betere voeding ook voor betere leerprestaties? Universiteit Wageningen 2007
[72] Heselmans M. Smartmeals, zorgt betere voeding ook voor betere leerprestaties? Universiteit Wageningen 2007
[73] Hofman E. Moeilijk etende peuters: een onderzoek naar moeilijk eetgedrag van peuters van 18 tot 54 maanden Tijdschrift Jeugdgezondheidszorg 1998
[73] Hofman E. Moeilijk etende peuters: een onderzoek naar moeilijk eetgedrag van peuters van 18 tot 54 maanden Tijdschrift Jeugdgezondheidszorg 1998
[74] Hofman E. Kleine eters: peuters en kleuters met eetproblemen Amsterdam: Boom 2006
[74] Hofman E. Kleine eters: peuters en kleuters met eetproblemen Amsterdam: Boom 2006
[75] Hoyland A, Lawton CL, Dye L. Acute effects of macronutrient manipulations on cognitive test performance in healthy young adults: a systematic research review. Neuroscience and biobehavioral reviews 2008;32(1):72-85
https://pubmed.ncbi.nlm.nih.gov/17629947[75] Hoyland A, Lawton CL, Dye L. Acute effects of macronutrient manipulations on cognitive test performance in healthy young adults: a systematic research review. Neuroscience and biobehavioral reviews 2008;32(1):72-85
https://pubmed.ncbi.nlm.nih.gov/17629947[76] Huh SY, Rifas-Shiman SL, Taveras EM, Oken E, Gillman MW. Timing of solid food introduction and risk of obesity in preschool-aged children. Pediatrics 2011;127(3):e544-51
http://dx.doi.org/10.1542/peds.2010-0740 https://pubmed.ncbi.nlm.nih.gov/21300681[76] Huh SY, Rifas-Shiman SL, Taveras EM, Oken E, Gillman MW. Timing of solid food introduction and risk of obesity in preschool-aged children. Pediatrics 2011;127(3):e544-51
http://dx.doi.org/10.1542/peds.2010-0740 https://pubmed.ncbi.nlm.nih.gov/21300681[77] Institute of Medicine. Dietary reference intakes for calcium and vitamin D Washington D.C.: The National Academies Press 2011
http://dx.doi.org/10.17226/13050 https://pubmed.ncbi.nlm.nih.gov/21796828[77] Institute of Medicine. Dietary reference intakes for calcium and vitamin D Washington D.C.: The National Academies Press 2011
http://dx.doi.org/10.17226/13050 https://pubmed.ncbi.nlm.nih.gov/21796828[78] IPM KidWise. Perceptie en evaluatie van het voedingsaanbod in schoolkantines 2009
[78] IPM KidWise. Perceptie en evaluatie van het voedingsaanbod in schoolkantines 2009
[79] Research. Evaluatieonderzoek De Gezonde Schoolkantine 2010
[79] Research. Evaluatieonderzoek De Gezonde Schoolkantine 2010
[80] Jacobi C, Hayward C, de Zwaan M, Kraemer HC, Agras WS. Coming to terms with risk factors for eating disorders: application of risk terminology and suggestions for a general taxonomy. Psychological bulletin 2004;130(1):19-65
https://pubmed.ncbi.nlm.nih.gov/14717649[80] Jacobi C, Hayward C, de Zwaan M, Kraemer HC, Agras WS. Coming to terms with risk factors for eating disorders: application of risk terminology and suggestions for a general taxonomy. Psychological bulletin 2004;130(1):19-65
https://pubmed.ncbi.nlm.nih.gov/14717649[81] Jansen E. Childhood overweight: parents in control? On the influence of parents in maintaining children's weight problems Proefschrift Rijksuniversiteit Limburg 2011
[81] Jansen E. Childhood overweight: parents in control? On the influence of parents in maintaining children's weight problems Proefschrift Rijksuniversiteit Limburg 2011
[82] Jonkman H, Hermans J. De psychologie van de sociaal-emotionele ontwikkeling in de eerste levensjaren Bijblijven 1997
[82] Jonkman H, Hermans J. De psychologie van de sociaal-emotionele ontwikkeling in de eerste levensjaren Bijblijven 1997
[83] Kattelmann KK, Ho M, Specker BL. Effect of timing of introduction of complementary foods on iron and zinc status of formula fed infants at 12, 24, and 36 months of age. Journal of the American Dietetic Association 2001;101(4):443-7
https://pubmed.ncbi.nlm.nih.gov/11320951[83] Kattelmann KK, Ho M, Specker BL. Effect of timing of introduction of complementary foods on iron and zinc status of formula fed infants at 12, 24, and 36 months of age. Journal of the American Dietetic Association 2001;101(4):443-7
https://pubmed.ncbi.nlm.nih.gov/11320951[84] Kindermann A, Kneepkens F. Voedings- en eetproblemen bij jonge kinderen Praktische Pediatrie 2010
[84] Kindermann A, Kneepkens F. Voedings- en eetproblemen bij jonge kinderen Praktische Pediatrie 2010
[85] Kneepkens CMF. Voedingsadvisering bij jonge kinderen Assen: Van Gorcum 2008
[85] Kneepkens CMF. Voedingsadvisering bij jonge kinderen Assen: Van Gorcum 2008
[86] Kneepkens CMF, Brand PLP. Clinical practice: Breastfeeding and the prevention of allergy. European journal of pediatrics 2010;169(8):911-7
http://dx.doi.org/10.1007/s00431-010-1141-7 https://pubmed.ncbi.nlm.nih.gov/20135146[86] Kneepkens CMF, Brand PLP. Clinical practice: Breastfeeding and the prevention of allergy. European journal of pediatrics 2010;169(8):911-7
http://dx.doi.org/10.1007/s00431-010-1141-7 https://pubmed.ncbi.nlm.nih.gov/20135146[87] Knight K, Bomba A. The effect of imposed silence on food consumption in a nursery school. Early Child Dev Care 1993;88():17
[87] Knight K, Bomba A. The effect of imposed silence on food consumption in a nursery school. Early Child Dev Care 1993;88():17
[88] Koivisto UK, Fellenius J, Sjödén PO. Relations between parental mealtime practices and children's food intake. Appetite 1994;22(3):245-57
https://pubmed.ncbi.nlm.nih.gov/7979342[88] Koivisto UK, Fellenius J, Sjödén PO. Relations between parental mealtime practices and children's food intake. Appetite 1994;22(3):245-57
https://pubmed.ncbi.nlm.nih.gov/7979342[89] Kotler LA, Cohen P, Davies M, Pine DS, Walsh BT. Longitudinal relationships between childhood, adolescent, and adult eating disorders. Journal of the American Academy of Child and Adolescent Psychiatry 2001;40(12):1434-40
https://pubmed.ncbi.nlm.nih.gov/11765289[89] Kotler LA, Cohen P, Davies M, Pine DS, Walsh BT. Longitudinal relationships between childhood, adolescent, and adult eating disorders. Journal of the American Academy of Child and Adolescent Psychiatry 2001;40(12):1434-40
https://pubmed.ncbi.nlm.nih.gov/11765289[90] Kramer MS, Kakuma R. Optimal duration of exclusive breastfeeding. The Cochrane database of systematic reviews 2012;2012(8):CD003517
http://dx.doi.org/10.1002/14651858.CD003517.pub2 https://pubmed.ncbi.nlm.nih.gov/22895934[90] Kramer MS, Kakuma R. Optimal duration of exclusive breastfeeding. The Cochrane database of systematic reviews 2012;2012(8):CD003517
http://dx.doi.org/10.1002/14651858.CD003517.pub2 https://pubmed.ncbi.nlm.nih.gov/22895934[91] Krebs NF, Westcott JE, Butler N, Robinson C, Bell M, Hambidge KM. Meat as a first complementary food for breastfed infants: feasibility and impact on zinc intake and status. Journal of pediatric gastroenterology and nutrition 2006;42(2):207-14
https://pubmed.ncbi.nlm.nih.gov/16456417[91] Krebs NF, Westcott JE, Butler N, Robinson C, Bell M, Hambidge KM. Meat as a first complementary food for breastfed infants: feasibility and impact on zinc intake and status. Journal of pediatric gastroenterology and nutrition 2006;42(2):207-14
https://pubmed.ncbi.nlm.nih.gov/16456417[92] Kunz C, Rodriguez-Palmero M, Koletzko B, Jensen R. Nutritional and biochemical properties of human milk, Part I: General aspects, proteins, and carbohydrates. Clinics in perinatology 1999;26(2):307-33
https://pubmed.ncbi.nlm.nih.gov/10394490[92] Kunz C, Rodriguez-Palmero M, Koletzko B, Jensen R. Nutritional and biochemical properties of human milk, Part I: General aspects, proteins, and carbohydrates. Clinics in perinatology 1999;26(2):307-33
https://pubmed.ncbi.nlm.nih.gov/10394490[93] Kuschel CA, Harding JE. Multicomponent fortified human milk for promoting growth in preterm infants. The Cochrane database of systematic reviews 2004
https://pubmed.ncbi.nlm.nih.gov/14973953[93] Kuschel CA, Harding JE. Multicomponent fortified human milk for promoting growth in preterm infants. The Cochrane database of systematic reviews 2004
https://pubmed.ncbi.nlm.nih.gov/14973953[94] Kusel AB. Primary prevention of eating disorders through media literacy training of girls. 1999;60(4-B):1859
[94] Kusel AB. Primary prevention of eating disorders through media literacy training of girls. 1999;60(4-B):1859
[95] Lanigan JA, Bishop J, Kimber AC, Morgan J. Systematic review concerning the age of introduction of complementary foods to the healthy full-term infant. European journal of clinical nutrition 2001;55(5):309-20
https://pubmed.ncbi.nlm.nih.gov/11378803[95] Lanigan JA, Bishop J, Kimber AC, Morgan J. Systematic review concerning the age of introduction of complementary foods to the healthy full-term infant. European journal of clinical nutrition 2001;55(5):309-20
https://pubmed.ncbi.nlm.nih.gov/11378803[96] Leeuwenburg-Grijseels E, Weerd van der C. Hoera, ik eet! Praktische adviezen voor ouders en hulpverleners van baby's en jonge kinderen met eet- en drinkproblemen 2008
http://www.hoera-ik-eet.nl/[96] Leeuwenburg-Grijseels E, Weerd van der C. Hoera, ik eet! Praktische adviezen voor ouders en hulpverleners van baby's en jonge kinderen met eet- en drinkproblemen 2008
http://www.hoera-ik-eet.nl/[97] Levine A, Bachar L, Tsangen Z, Mizrachi A, Levy A, Dalal I, Kornfeld L, Levy Y, Zadik Z, Turner D, Boaz M. Screening criteria for diagnosis of infantile feeding disorders as a cause of poor feeding or food refusal. Journal of pediatric gastroenterology and nutrition 2011;52(5):563-8
http://dx.doi.org/10.1097/MPG.0b013e3181ff72d2 https://pubmed.ncbi.nlm.nih.gov/21464761[97] Levine A, Bachar L, Tsangen Z, Mizrachi A, Levy A, Dalal I, Kornfeld L, Levy Y, Zadik Z, Turner D, Boaz M. Screening criteria for diagnosis of infantile feeding disorders as a cause of poor feeding or food refusal. Journal of pediatric gastroenterology and nutrition 2011;52(5):563-8
http://dx.doi.org/10.1097/MPG.0b013e3181ff72d2 https://pubmed.ncbi.nlm.nih.gov/21464761[98] Levy Y, Levy A, Zangen T, Kornfeld L, Dalal I, Samuel E, Boaz M, Ben David N, Dunitz M, Levine A. Diagnostic clues for identification of nonorganic vs organic causes of food refusal and poor feeding. Journal of pediatric gastroenterology and nutrition 2009;48(3):355-62
https://pubmed.ncbi.nlm.nih.gov/19274791[98] Levy Y, Levy A, Zangen T, Kornfeld L, Dalal I, Samuel E, Boaz M, Ben David N, Dunitz M, Levine A. Diagnostic clues for identification of nonorganic vs organic causes of food refusal and poor feeding. Journal of pediatric gastroenterology and nutrition 2009;48(3):355-62
https://pubmed.ncbi.nlm.nih.gov/19274791[99] L'Hoir MP, Boere-Boonekamp MM, Nawijn L. Een effectieve manier van vitamine D-advisering voor 1 tot 4 jarigen op het consultatiebureau Leiden, TNO Kwaliteit van Leven 2009;09.017():
[99] L'Hoir MP, Boere-Boonekamp MM, Nawijn L. Een effectieve manier van vitamine D-advisering voor 1 tot 4 jarigen op het consultatiebureau Leiden, TNO Kwaliteit van Leven 2009;09.017():
[100] Llewellyn CH, van Jaarsveld CHM, Johnson L, Carnell S, Wardle J. Nature and nurture in infant appetite: analysis of the Gemini twin birth cohort. The American journal of clinical nutrition 2010;91(5):1172-9
http://dx.doi.org/10.3945/ajcn.2009.28868 https://pubmed.ncbi.nlm.nih.gov/20335548[100] Llewellyn CH, van Jaarsveld CHM, Johnson L, Carnell S, Wardle J. Nature and nurture in infant appetite: analysis of the Gemini twin birth cohort. The American journal of clinical nutrition 2010;91(5):1172-9
http://dx.doi.org/10.3945/ajcn.2009.28868 https://pubmed.ncbi.nlm.nih.gov/20335548[101] Lowe CF, Horne PJ, Tapper K, Bowdery M, Egerton C. Effects of a peer modelling and rewards-based intervention to increase fruit and vegetable consumption in children. European journal of clinical nutrition 2004;58(3):510-22
https://pubmed.ncbi.nlm.nih.gov/14985691[101] Lowe CF, Horne PJ, Tapper K, Bowdery M, Egerton C. Effects of a peer modelling and rewards-based intervention to increase fruit and vegetable consumption in children. European journal of clinical nutrition 2004;58(3):510-22
https://pubmed.ncbi.nlm.nih.gov/14985691[102] Lynch SR, Stoltzfus RJ. Iron and ascorbic Acid: proposed fortification levels and recommended iron compounds. The Journal of nutrition 2003;133(9):2978S-84S
https://pubmed.ncbi.nlm.nih.gov/12949396[102] Lynch SR, Stoltzfus RJ. Iron and ascorbic Acid: proposed fortification levels and recommended iron compounds. The Journal of nutrition 2003;133(9):2978S-84S
https://pubmed.ncbi.nlm.nih.gov/12949396[103] Ma Y, Bertone ER, Stanek EJ, Reed GW, Hebert JR, Cohen NL, Merriam PA, Ockene IS. Association between eating patterns and obesity in a free-living US adult population. American journal of epidemiology 2003;158(1):85-92
https://pubmed.ncbi.nlm.nih.gov/12835290[103] Ma Y, Bertone ER, Stanek EJ, Reed GW, Hebert JR, Cohen NL, Merriam PA, Ockene IS. Association between eating patterns and obesity in a free-living US adult population. American journal of epidemiology 2003;158(1):85-92
https://pubmed.ncbi.nlm.nih.gov/12835290[104] Maier A, Chabanet C, Schaal B, Issanchou S, Leathwood P. Effects of repeated exposure on acceptance of initially disliked vegetables in 7-month old infants Food Quality and Preference 2007;18():1023
http://dx.doi.org/10.1016/j.foodqual.2007.04.005[104] Maier A, Chabanet C, Schaal B, Issanchou S, Leathwood P. Effects of repeated exposure on acceptance of initially disliked vegetables in 7-month old infants Food Quality and Preference 2007;18():1023
http://dx.doi.org/10.1016/j.foodqual.2007.04.005[105] Maier AS, Chabanet C, Schaal B, Leathwood PD, Issanchou SN. Breastfeeding and experience with variety early in weaning increase infants' acceptance of new foods for up to two months. Clinical nutrition (Edinburgh, Scotland) 2008;27(6):849-57
http://dx.doi.org/10.1016/j.clnu.2008.08.002 https://pubmed.ncbi.nlm.nih.gov/18838198[105] Maier AS, Chabanet C, Schaal B, Leathwood PD, Issanchou SN. Breastfeeding and experience with variety early in weaning increase infants' acceptance of new foods for up to two months. Clinical nutrition (Edinburgh, Scotland) 2008;27(6):849-57
http://dx.doi.org/10.1016/j.clnu.2008.08.002 https://pubmed.ncbi.nlm.nih.gov/18838198[106] Marchi M, Cohen P. Early childhood eating behaviors and adolescent eating disorders. Journal of the American Academy of Child and Adolescent Psychiatry 1990;29(1):112-7
https://pubmed.ncbi.nlm.nih.gov/2295562[106] Marchi M, Cohen P. Early childhood eating behaviors and adolescent eating disorders. Journal of the American Academy of Child and Adolescent Psychiatry 1990;29(1):112-7
https://pubmed.ncbi.nlm.nih.gov/2295562[107] Mustard J.F., McCain M.N., Early Years Study (Reference group), Ontario. Ministry of Education & Training, Ontario. Premier, Ontario. Minister Responsible for Children, Ontario. Ministry of Community and Social Services, Canadian Institute for Advanced Research. Early Years Study Final Report: Reversing the Real Brain Drain 1999
https://books.google.be/books?id=U_z4swEACAAJ[107] Mustard J.F., McCain M.N., Early Years Study (Reference group), Ontario. Ministry of Education & Training, Ontario. Premier, Ontario. Minister Responsible for Children, Ontario. Ministry of Community and Social Services, Canadian Institute for Advanced Research. Early Years Study Final Report: Reversing the Real Brain Drain 1999
https://books.google.be/books?id=U_z4swEACAAJ[108] Messer A.P., de Vos I., Wolters W.H.G.. Eetproblemen bij kinderen en adolescenten 1994
https://books.google.be/books?id=EROtAAAACAAJ[108] Messer A.P., de Vos I., Wolters W.H.G.. Eetproblemen bij kinderen en adolescenten 1994
https://books.google.be/books?id=EROtAAAACAAJ[109] Ministerie van Volksgezondheid, Welzijn en Sport. Basistakenpakket Jeugdgezondheidszorg 0-19 jaar Den Haag 2003
[109] Ministerie van Volksgezondheid, Welzijn en Sport. Basistakenpakket Jeugdgezondheidszorg 0-19 jaar Den Haag 2003
[110] Moorcroft KE, Marshall JL, McCormick FM. Association between timing of introducing solid foods and obesity in infancy and childhood: a systematic review. Maternal & child nutrition 2011;7(1):3-26
http://dx.doi.org/10.1111/j.1740-8709.2010.00284.x https://pubmed.ncbi.nlm.nih.gov/21143583[110] Moorcroft KE, Marshall JL, McCormick FM. Association between timing of introducing solid foods and obesity in infancy and childhood: a systematic review. Maternal & child nutrition 2011;7(1):3-26
http://dx.doi.org/10.1111/j.1740-8709.2010.00284.x https://pubmed.ncbi.nlm.nih.gov/21143583[111] Morgan JF, Reid F, Lacey JH. The SCOFF questionnaire: assessment of a new screening tool for eating disorders. BMJ (Clinical research ed.) 1999;319(7223):1467-8
https://pubmed.ncbi.nlm.nih.gov/10582927[111] Morgan JF, Reid F, Lacey JH. The SCOFF questionnaire: assessment of a new screening tool for eating disorders. BMJ (Clinical research ed.) 1999;319(7223):1467-8
https://pubmed.ncbi.nlm.nih.gov/10582927[112] Neumark-Sztainer D, French SA, Hannan PJ, Story M, Fulkerson JA. School lunch and snacking patterns among high school students: Associations with school food environment and policies International Journal of Behavioral Nutrition and Physical Activity 2005;2(1):14
http://dx.doi.org/10.1186/1479-5868-2-14 https://doi.org/10.1186/1479-5868-2-14[112] Neumark-Sztainer D, French SA, Hannan PJ, Story M, Fulkerson JA. School lunch and snacking patterns among high school students: Associations with school food environment and policies International Journal of Behavioral Nutrition and Physical Activity 2005;2(1):14
http://dx.doi.org/10.1186/1479-5868-2-14 https://doi.org/10.1186/1479-5868-2-14[113] Nicholls D, Bryant-Waugh R. Eating disorders of infancy and childhood: definition, symptomatology, epidemiology, and comorbidity. Child and adolescent psychiatric clinics of North America 2009;18(1):17-30
http://dx.doi.org/10.1016/j.chc.2008.07.008 https://pubmed.ncbi.nlm.nih.gov/19014855[113] Nicholls D, Bryant-Waugh R. Eating disorders of infancy and childhood: definition, symptomatology, epidemiology, and comorbidity. Child and adolescent psychiatric clinics of North America 2009;18(1):17-30
http://dx.doi.org/10.1016/j.chc.2008.07.008 https://pubmed.ncbi.nlm.nih.gov/19014855[114] Nicklas TA, Baranowski T, Baranowski JC, Cullen K, Rittenberry L, Olvera N. Family and child-care provider influences on preschool children's fruit, juice, and vegetable consumption. Nutrition reviews 2001;59(7):224-35
https://pubmed.ncbi.nlm.nih.gov/11475448[114] Nicklas TA, Baranowski T, Baranowski JC, Cullen K, Rittenberry L, Olvera N. Family and child-care provider influences on preschool children's fruit, juice, and vegetable consumption. Nutrition reviews 2001;59(7):224-35
https://pubmed.ncbi.nlm.nih.gov/11475448[115] Northstone K, Emmett P, Nethersole F, . The effect of age of introduction to lumpy solids on foods eaten and reported feeding difficulties at 6 and 15 months. Journal of human nutrition and dietetics : the official journal of the British Dietetic Association 2001;14(1):43-54
https://pubmed.ncbi.nlm.nih.gov/11301932[115] Northstone K, Emmett P, Nethersole F, . The effect of age of introduction to lumpy solids on foods eaten and reported feeding difficulties at 6 and 15 months. Journal of human nutrition and dietetics : the official journal of the British Dietetic Association 2001;14(1):43-54
https://pubmed.ncbi.nlm.nih.gov/11301932[116] Ocke MC, van Rossum CTM, Fransen HP. Dutch National Food Consumption Survey Young Children 2005/2006 2008
https://api.semanticscholar.org/CorpusID:190852589[116] Ocke MC, van Rossum CTM, Fransen HP. Dutch National Food Consumption Survey Young Children 2005/2006 2008
https://api.semanticscholar.org/CorpusID:190852589[117] Patrick H, Nicklas TA. A review of family and social determinants of children's eating patterns and diet quality. Journal of the American College of Nutrition 2005;24(2):83-92
https://pubmed.ncbi.nlm.nih.gov/15798074[117] Patrick H, Nicklas TA. A review of family and social determinants of children's eating patterns and diet quality. Journal of the American College of Nutrition 2005;24(2):83-92
https://pubmed.ncbi.nlm.nih.gov/15798074[118] Pelsser L. ADHD, a food-induced hypersensitivity syndrome : in quest of a cause Otology & Neurotology - OTOL NEUROTOL 2011
[118] Pelsser L. ADHD, a food-induced hypersensitivity syndrome : in quest of a cause Otology & Neurotology - OTOL NEUROTOL 2011
[119] Perry CL, Bishop DB, Taylor GL, Davis M, Story M, Gray C, Bishop SC, Mays RAW, Lytle LA, Harnack L. A randomized school trial of environmental strategies to encourage fruit and vegetable consumption among children. Health education & behavior : the official publication of the Society for Public Health Education 2004;31(1):65-76
https://pubmed.ncbi.nlm.nih.gov/14768658[119] Perry CL, Bishop DB, Taylor GL, Davis M, Story M, Gray C, Bishop SC, Mays RAW, Lytle LA, Harnack L. A randomized school trial of environmental strategies to encourage fruit and vegetable consumption among children. Health education & behavior : the official publication of the Society for Public Health Education 2004;31(1):65-76
https://pubmed.ncbi.nlm.nih.gov/14768658[120] Powers NG. How to assess slow growth in the breastfed infant. Birth to 3 months. Pediatric clinics of North America 2001;48(2):345-63
https://pubmed.ncbi.nlm.nih.gov/11339156[120] Powers NG. How to assess slow growth in the breastfed infant. Birth to 3 months. Pediatric clinics of North America 2001;48(2):345-63
https://pubmed.ncbi.nlm.nih.gov/11339156[121] Pratt BM, Woolfenden SR. Interventions for preventing eating disorders in children and adolescents. The Cochrane database of systematic reviews 2002;2002(2):CD002891
https://pubmed.ncbi.nlm.nih.gov/12076457[121] Pratt BM, Woolfenden SR. Interventions for preventing eating disorders in children and adolescents. The Cochrane database of systematic reviews 2002;2002(2):CD002891
https://pubmed.ncbi.nlm.nih.gov/12076457[122] Provost B, Crowe T, Osbourn P, McClain C, Skipper B. Mealtime Behaviors of Preschool Children: Comparison of Children with Autism Spectrum Disorder and Children with Typical Development Physical & occupational therapy in pediatrics 2010;30():220
http://dx.doi.org/10.3109/01942631003757669[122] Provost B, Crowe T, Osbourn P, McClain C, Skipper B. Mealtime Behaviors of Preschool Children: Comparison of Children with Autism Spectrum Disorder and Children with Typical Development Physical & occupational therapy in pediatrics 2010;30():220
http://dx.doi.org/10.3109/01942631003757669[123] Quigley MA, Kelly YJ, Sacker A. Infant feeding, solid foods and hospitalisation in the first 8 months after birth. Archives of disease in childhood 2009;94(2):148-50
http://dx.doi.org/10.1136/adc.2008.146126 https://pubmed.ncbi.nlm.nih.gov/18829618[123] Quigley MA, Kelly YJ, Sacker A. Infant feeding, solid foods and hospitalisation in the first 8 months after birth. Archives of disease in childhood 2009;94(2):148-50
http://dx.doi.org/10.1136/adc.2008.146126 https://pubmed.ncbi.nlm.nih.gov/18829618[124] Reinaerts E, de Nooijer J, Candel M, de Vries N. Explaining school children's fruit and vegetable consumption: the contributions of availability, accessibility, exposure, parental consumption and habit in addition to psychosocial factors. Appetite 2007;48(2):248-58
https://pubmed.ncbi.nlm.nih.gov/17109996[124] Reinaerts E, de Nooijer J, Candel M, de Vries N. Explaining school children's fruit and vegetable consumption: the contributions of availability, accessibility, exposure, parental consumption and habit in addition to psychosocial factors. Appetite 2007;48(2):248-58
https://pubmed.ncbi.nlm.nih.gov/17109996[125] Reis BB, Hall RT, Schanler RJ, Berseth CL, Chan G, Ernst JA, Lemons J, Adamkin D, Baggs G, O'Connor D. Enhanced growth of preterm infants fed a new powdered human milk fortifier: A randomized, controlled trial. Pediatrics 2000;106(3):581-8
https://pubmed.ncbi.nlm.nih.gov/10969106[125] Reis BB, Hall RT, Schanler RJ, Berseth CL, Chan G, Ernst JA, Lemons J, Adamkin D, Baggs G, O'Connor D. Enhanced growth of preterm infants fed a new powdered human milk fortifier: A randomized, controlled trial. Pediatrics 2000;106(3):581-8
https://pubmed.ncbi.nlm.nih.gov/10969106[126] de Roos S, Ocké M, Wijga A, Jansen E, Verhagen H, van der A D. Voedingsstatus bij jonge kinderen in de leeftijd van vier en acht jaar. Voedingsstatusonderzoek binnen het voedingspeilingssysteem Bilthoven: RIVM Briefrapport 350888002 2009
[126] de Roos S, Ocké M, Wijga A, Jansen E, Verhagen H, van der A D. Voedingsstatus bij jonge kinderen in de leeftijd van vier en acht jaar. Voedingsstatusonderzoek binnen het voedingspeilingssysteem Bilthoven: RIVM Briefrapport 350888002 2009
[127] Rossum C, Büchner F, Hoekstra J. Quantification of health effects of breastfeeding - Review of the literature and model simulation Annals of Nutrition and Metabolism 2005;51():
[127] Rossum C, Büchner F, Hoekstra J. Quantification of health effects of breastfeeding - Review of the literature and model simulation Annals of Nutrition and Metabolism 2005;51():
[128] Sanders MR, Patel RK, Le Grice B, Shepherd RW. Children with persistent feeding difficulties: an observational analysis of the feeding interactions of problem and non-problem eaters. Health psychology : official journal of the Division of Health Psychology, American Psychological Association 1993;12(1):64-73
https://pubmed.ncbi.nlm.nih.gov/8462502[128] Sanders MR, Patel RK, Le Grice B, Shepherd RW. Children with persistent feeding difficulties: an observational analysis of the feeding interactions of problem and non-problem eaters. Health psychology : official journal of the Division of Health Psychology, American Psychological Association 1993;12(1):64-73
https://pubmed.ncbi.nlm.nih.gov/8462502[129] Savage JS, Fisher JO, Birch LL. Parental influence on eating behavior: conception to adolescence. The Journal of law, medicine & ethics : a journal of the American Society of Law, Medicine & Ethics 2007;35(1):22-34
https://pubmed.ncbi.nlm.nih.gov/17341215[129] Savage JS, Fisher JO, Birch LL. Parental influence on eating behavior: conception to adolescence. The Journal of law, medicine & ethics : a journal of the American Society of Law, Medicine & Ethics 2007;35(1):22-34
https://pubmed.ncbi.nlm.nih.gov/17341215[130] Seys DM, Rensen JHM, Obbink MHJ. Behandelingsstrategieën bij jonge kinderen met voedings- en eetproblemen 2000
http://lib.ugent.be/catalog/rug01:000751009[130] Seys DM, Rensen JHM, Obbink MHJ. Behandelingsstrategieën bij jonge kinderen met voedings- en eetproblemen 2000
http://lib.ugent.be/catalog/rug01:000751009[131] Skinner JD, Carruth BR, Wendy B, Ziegler PJ. Children's food preferences: a longitudinal analysis. Journal of the American Dietetic Association 2002;102(11):1638-47
https://pubmed.ncbi.nlm.nih.gov/12449287[131] Skinner JD, Carruth BR, Wendy B, Ziegler PJ. Children's food preferences: a longitudinal analysis. Journal of the American Dietetic Association 2002;102(11):1638-47
https://pubmed.ncbi.nlm.nih.gov/12449287[132] Stein A, Whoolley H, McPherson K. Conflict between mothers with eating disorders and their infants during mealtime Br J Psychiatry 2000
[132] Stein A, Whoolley H, McPherson K. Conflict between mothers with eating disorders and their infants during mealtime Br J Psychiatry 2000
[133] Stocks T, Renders CM, Bulk-Bunschoten AMW, Hirasing RA, van Buuren S, Seidell JC. Body size and growth in 0- to 4-year-old children and the relation to body size in primary school age. Obesity reviews : an official journal of the International Association for the Study of Obesity 2011;12(8):637-52
http://dx.doi.org/10.1111/j.1467-789X.2011.00869.x https://pubmed.ncbi.nlm.nih.gov/21426479[133] Stocks T, Renders CM, Bulk-Bunschoten AMW, Hirasing RA, van Buuren S, Seidell JC. Body size and growth in 0- to 4-year-old children and the relation to body size in primary school age. Obesity reviews : an official journal of the International Association for the Study of Obesity 2011;12(8):637-52
http://dx.doi.org/10.1111/j.1467-789X.2011.00869.x https://pubmed.ncbi.nlm.nih.gov/21426479[134] Story M, Neumark-Sztainer D, French S. Individual and environmental influences on adolescent eating behaviors. Journal of the American Dietetic Association 2002;102(3 Suppl):S40-51
https://pubmed.ncbi.nlm.nih.gov/11902388[134] Story M, Neumark-Sztainer D, French S. Individual and environmental influences on adolescent eating behaviors. Journal of the American Dietetic Association 2002;102(3 Suppl):S40-51
https://pubmed.ncbi.nlm.nih.gov/11902388[135] van Strien T, Oosterveld P. The children's DEBQ for assessment of restrained, emotional, and external eating in 7- to 12-year-old children. The International journal of eating disorders 2008;41(1):72-81
https://pubmed.ncbi.nlm.nih.gov/17634965[135] van Strien T, Oosterveld P. The children's DEBQ for assessment of restrained, emotional, and external eating in 7- to 12-year-old children. The International journal of eating disorders 2008;41(1):72-81
https://pubmed.ncbi.nlm.nih.gov/17634965[136] van Strien T. Predicting distress-induced eating with self-reports: mission impossible or a piece of cake? Health psychology : official journal of the Division of Health Psychology, American Psychological Association 2010;29(4):343; author reply 344-5
http://dx.doi.org/10.1037/a0020329 https://pubmed.ncbi.nlm.nih.gov/20658818[136] van Strien T. Predicting distress-induced eating with self-reports: mission impossible or a piece of cake? Health psychology : official journal of the Division of Health Psychology, American Psychological Association 2010;29(4):343; author reply 344-5
http://dx.doi.org/10.1037/a0020329 https://pubmed.ncbi.nlm.nih.gov/20658818[137] Talma H, Schonbeck Y, Bakker B, HiraSing RA, van Buuren S. Groeidiagrammen 2010. Handleiding bij het meten en wegen van kinderen en het invullen van groeidiagrammen Leiden, TNO Kwaliteit van Leven 2010
[137] Talma H, Schonbeck Y, Bakker B, HiraSing RA, van Buuren S. Groeidiagrammen 2010. Handleiding bij het meten en wegen van kinderen en het invullen van groeidiagrammen Leiden, TNO Kwaliteit van Leven 2010
[138] Taras H. Nutrition and student performance at school. The Journal of school health 2005;75(6):199-213
https://pubmed.ncbi.nlm.nih.gov/16014126[138] Taras H. Nutrition and student performance at school. The Journal of school health 2005;75(6):199-213
https://pubmed.ncbi.nlm.nih.gov/16014126[139] Thomas A, Chess S. Temperament and behavior in children New York: University Press 1968
[139] Thomas A, Chess S. Temperament and behavior in children New York: University Press 1968
[140] Timmers-Huigen D. Opvoeden praktisch bekeken Deventer: van Loghum Slaterus 1990
[140] Timmers-Huigen D. Opvoeden praktisch bekeken Deventer: van Loghum Slaterus 1990
[141] Tjalsma-Smit A. Handleiding 'Aandachtspunten Preventieve Mondzorg 0-19 jaar voor de Jeugdgezondheidszorg'. Woerden: NIGZ 2005
[141] Tjalsma-Smit A. Handleiding 'Aandachtspunten Preventieve Mondzorg 0-19 jaar voor de Jeugdgezondheidszorg'. Woerden: NIGZ 2005
[142] Veerman JL, Van Beeck EF, Barendregt JJ, Mackenbach JP. By how much would limiting TV food advertising reduce childhood obesity? European journal of public health 2009;19(4):365-9
http://dx.doi.org/10.1093/eurpub/ckp039 https://pubmed.ncbi.nlm.nih.gov/19324935[142] Veerman JL, Van Beeck EF, Barendregt JJ, Mackenbach JP. By how much would limiting TV food advertising reduce childhood obesity? European journal of public health 2009;19(4):365-9
http://dx.doi.org/10.1093/eurpub/ckp039 https://pubmed.ncbi.nlm.nih.gov/19324935[143] Vereecken CA, Keukelier E, Maes L. Influence of mother's educational level on food parenting practices and food habits of young children. Appetite 2004;43(1):93-103
https://pubmed.ncbi.nlm.nih.gov/15262022[143] Vereecken CA, Keukelier E, Maes L. Influence of mother's educational level on food parenting practices and food habits of young children. Appetite 2004;43(1):93-103
https://pubmed.ncbi.nlm.nih.gov/15262022[144] Wardle J, Huon G. An experimental investigation of the influence of health information on children's taste preferences. Health education research 2000;15(1):39-44
https://pubmed.ncbi.nlm.nih.gov/10788200[144] Wardle J, Huon G. An experimental investigation of the influence of health information on children's taste preferences. Health education research 2000;15(1):39-44
https://pubmed.ncbi.nlm.nih.gov/10788200[145] Weber Cullen K, Baranowski T, Rittenberry L, Cosart C, Owens E, Hebert D, de Moor C. Socioenvironmental influences on children's fruit, juice and vegetable consumption as reported by parents: reliability and validity of measures. Public health nutrition 2000;3(3):345-56
https://pubmed.ncbi.nlm.nih.gov/10979154[145] Weber Cullen K, Baranowski T, Rittenberry L, Cosart C, Owens E, Hebert D, de Moor C. Socioenvironmental influences on children's fruit, juice and vegetable consumption as reported by parents: reliability and validity of measures. Public health nutrition 2000;3(3):345-56
https://pubmed.ncbi.nlm.nih.gov/10979154[146] WHO. Evidence for the ten steps to succesfull breastfeeding Geneva: World Health Organization 1998
[146] WHO. Evidence for the ten steps to succesfull breastfeeding Geneva: World Health Organization 1998
[147] Williams PG, Dalrymple N, Neal J. Eating habits of children with autism. Pediatric nursing 2000;26(3):259-64
https://pubmed.ncbi.nlm.nih.gov/12026389[147] Williams PG, Dalrymple N, Neal J. Eating habits of children with autism. Pediatric nursing 2000;26(3):259-64
https://pubmed.ncbi.nlm.nih.gov/12026389[148] Williams KE, Field DG, Seiverling L. Food refusal in children: a review of the literature. Research in developmental disabilities 2010;31(3):625-33
http://dx.doi.org/10.1016/j.ridd.2010.01.001 https://pubmed.ncbi.nlm.nih.gov/20153948[148] Williams KE, Field DG, Seiverling L. Food refusal in children: a review of the literature. Research in developmental disabilities 2010;31(3):625-33
http://dx.doi.org/10.1016/j.ridd.2010.01.001 https://pubmed.ncbi.nlm.nih.gov/20153948[149] de Wit J. Lichamelijke gevolgen van eetstoornissen bij kinderen. Messer AP, de Vos I, Wolters WHG. Eetproblemen bij kinderen en adolescenten. Baarn: Ambo 1994
[149] de Wit J. Lichamelijke gevolgen van eetstoornissen bij kinderen. Messer AP, de Vos I, Wolters WHG. Eetproblemen bij kinderen en adolescenten. Baarn: Ambo 1994
[150] Woodruff SJ, Hanning RM. A review of family meal influence on adolescents' dietary intake. Canadian journal of dietetic practice and research : a publication of Dietitians of Canada = Revue canadienne de la pratique et de la recherche en dietetique : une publication des Dietetistes du Canada 2008;69(1):14-22
https://pubmed.ncbi.nlm.nih.gov/18334049[150] Woodruff SJ, Hanning RM. A review of family meal influence on adolescents' dietary intake. Canadian journal of dietetic practice and research : a publication of Dietitians of Canada = Revue canadienne de la pratique et de la recherche en dietetique : une publication des Dietetistes du Canada 2008;69(1):14-22
https://pubmed.ncbi.nlm.nih.gov/18334049[151] Wright P. De ontwikkeling van de smaak en voedselkeuze gedurende de kindertijd. Messer AP, de vos I, Wolters WHG: Eetproblemen bij kinderen en adolescenten. Baarn: Ambo 1994
[151] Wright P. De ontwikkeling van de smaak en voedselkeuze gedurende de kindertijd. Messer AP, de vos I, Wolters WHG: Eetproblemen bij kinderen en adolescenten. Baarn: Ambo 1994
[152] Satter E. The feeding relationship: problems and interventions. The Journal of pediatrics 1990;117(2 Pt 2):S181-9
https://pubmed.ncbi.nlm.nih.gov/2199651[152] Satter E. The feeding relationship: problems and interventions. The Journal of pediatrics 1990;117(2 Pt 2):S181-9
https://pubmed.ncbi.nlm.nih.gov/2199651[153] Gezondheidsraad. Richtlijnen goede voeding 2015. 2015
https://www.gezondheidsraad.nl/binaries/gezondheidsraad/documenten/adviezen/2015/11/04/richtlijnen-goede-voeding-2015/201524_Richtlijnen+goede+voeding+2015.pdf[153] Gezondheidsraad. Richtlijnen goede voeding 2015. 2015
https://www.gezondheidsraad.nl/binaries/gezondheidsraad/documenten/adviezen/2015/11/04/richtlijnen-goede-voeding-2015/201524_Richtlijnen+goede+voeding+2015.pdfHeb je suggesties voor verbetering van deze JGZ-richtlijn?
Geef jouw feedbackLET OP: print de JGZ-richtlijn in liggende afdrukstand!
Grote tabellen zijn niet volledig zichtbaar als de JGZ-richtlijn in staande afdrukstand geprint wordt. Om kleuren in de printversie goed door te laten komen, moet bij de printerinstellingen Achtergrondillustraties aangezet worden.
Disclaimer printversie JGZ-richtlijnen
De printversie van de JGZ-richtlijn bevat de algemene tekst inclusief de aanbevelingen. De wetenschappelijke onderbouwing is terug te vinden op de website, bij de aanbevelingen onder de link “Evidence”.
